非動脈炎性前部缺血性視神經病變(NAION)

視神經病變
1. 什麼是視神經病變?
Section titled “1. 什麼是視神經病變?”視神經病變(optic neuropathy)是指視神經發生某種損傷導致視功能下降的一組疾病的總稱。表現為視力下降、視野缺損、色覺異常、對比敏感度下降中的一種或多種 2)。
視神經由約120萬條視網膜神經節細胞(RGC)的軸突構成。在眼球內,它們匯聚成視神經盤,經視神經管到達視交叉。從視神經盤到視交叉前的損傷稱為「前部視路障礙」,臨床上大多數有意義的視神經病變都對應此區域2)。視交叉之後(視束、視放射、枕葉)的損傷稱為「後部視路障礙」,被視為視路障礙而非視神經病變。
視神經分為四個部分。眼球內部(視神經盤部分,約1毫米)好發缺血性和發炎性視神經病變。眼眶內部(約25毫米)常見壓迫性和發炎性病變。管內部分(視神經管,約5-8毫米)易發生外傷性和骨性壓迫。顱內部分(約10毫米)常受腦下垂體腺瘤和顱咽管瘤壓迫。區分可直接觀察視神經盤的「前部視神經病變」和眼底正常的「球後視神經病變」也很重要。球後視神經病變因眼底無視神經盤變化,易被忽略為視力下降的原因。
視神經盤的血流主要由短後睫狀動脈(SPC動脈)供應。SPC動脈是眼動脈的終末支,為視神經盤的前層、篩板及篩板後區域供血。該區域的循環障礙是NAION和AAION的主要病理基礎3)。視神經內部受血腦屏障保護,但在發炎性視神經炎和自體免疫疾病中,這種保護機制會失效2)。
病理共同路徑與視神經萎縮
Section titled “病理共同路徑與視神經萎縮”無論病因為何,最終都會經歷視網膜神經節細胞和視神經軸突損傷→凋亡→視神經萎縮的共同路徑。視神經萎縮是視神經病變的終末階段,表現為視神經盤蒼白。一旦萎縮形成,視功能恢復極為有限2)。
視神經軸突是直徑0.2-10微米的有髓和無髓纖維的混合體,大致分為P細胞(負責亮度和對比度)和M細胞(負責運動和輪廓)。在視神經病變中,ATP消耗高的P細胞更易受損,這與中毒性和營養性視神經病變中中心暗點的發生機制有關2)。
流行病學概述
Section titled “流行病學概述”概述主要視神經病變的年發生率(每10萬成人)。NAION最常見,在美國為2.3~10.23)。特發性視神經炎在日本成人為1.613),LHON(Leber遺傳性視神經病變)在日本每年新發病例約117人(2014年調查),屬於罕見疾病14)。AAION/GCA的估計年發生率在50歲以上人群中為每10萬0.36,在北歐白人中更常見(挪威每10萬約30人)。GCA的視覺併發症發生率為10%~30%(有報告高達70%),其中AAION佔60%~90%1)。MOGAD的年發生率估計為每100萬1.6~4.86)。
視神經病變的分類體系
Section titled “視神經病變的分類體系”視神經病變可從多個角度進行分類。以下是最具臨床實用性的分類。
按發病方式分類
按病因分類
- 缺血性:NAION、AAION、PION
- 炎症性(視神經炎):特發性、MS相關、NMOSD相關、MOGAD相關、感染性
- 壓迫性:腫瘤、囊腫、動脈瘤、甲狀腺眼病
- 中毒性:乙胺丁醇、胺碘酮、酒精等
- 營養性:維生素B12/B1/葉酸/銅缺乏
- 遺傳性:LHON、ADOA、Wolfram症候群
- 外傷性:視神經管骨折、直接損傷
- 放射性:遲發性缺血變性
依部位分類
視神經病變的診斷框架
Section titled “視神經病變的診斷框架”視神經病變的診斷分五個步驟進行。
步驟1:確認視神經功能障礙 使用RAPD、視力、色覺和視野客觀確認視神經功能障礙。
第2步:病變部位的定位 前部(有視乳頭變化)還是球後(視乳頭正常),眼眶內、管內還是顱內。根據視野缺損模式推測定位。
第3步:單眼還是雙眼,急性還是慢性 可以大幅縮小鑑別診斷範圍。
第4步:排除危險類型 優先排除GCA(ESR、CRP)、壓迫性(MRI)和感染性(梅毒、真菌)。
第5步:特異性檢查 根據類型追加抗AQP4抗體、抗MOG抗體、mtDNA檢查和營養檢查。
2. 與視神經炎的不同(概念整理)
Section titled “2. 與視神經炎的不同(概念整理)”「視神經炎」與「視神經病變」在臨床上常被混淆,但兩者為下位概念與上位概念的關係。
將非發炎性視神經病變(缺血性、壓迫性、中毒性、遺傳性)與視神經炎混淆,可能導致錯誤使用類固醇。特別是侵襲性麴菌症禁用類固醇2),而LHON急性期使用類固醇不僅無效,還會延誤確診。
視神經炎的主要臨床特徵
Section titled “視神經炎的主要臨床特徵”視神經炎(發炎性)具有以下特徵,有助於與非發炎性病因鑑別。
- 急性發作:數天至2週內進展,隨後5週內顯示恢復趨勢。
- 眼球運動痛:約50%的患者出現。缺血性、壓迫性或中毒性病因通常無此症狀。
- 好發年齡:15–45歲(缺血性通常50歲以上)。
- MRI發現:視神經一致的顯影(釓增強T1)是典型特徵。
- 自然恢復:特發性或多發性硬化相關病例中,90%以上在1年後視力恢復至0.5以上(ONTT研究)4)。
- MS轉化風險:首次發作後15年,無腦MRI病變者25%進展為MS,有病變者78%進展為MS4)。
鑑別困難的情況
Section titled “鑑別困難的情況”以下情況中,視神經炎與非炎症性視神經病的鑑別變得困難。
- 50歲以上女性急性單眼視力下降:NAION vs. AQP4抗體陽性視神經炎(NMOSD)
- 年輕人急性雙眼視力下降:LHON vs. 雙眼同時發作的視神經炎 vs. 中毒性視神經病
- 伴有視盤水腫的單眼視力下降:NAION vs. 前部視神經炎 vs. 視盤血管炎
AQP4抗體陽性視神經炎約占特發性視神經炎的10%,是一種類固醇抵抗的難治性疾病,發病年齡較一般視神經炎偏高,女性居多(男女比1:9)5)。AQP4抗體靶向視神經星狀膠質細胞上表現的水通道蛋白4通道,引起補體依賴性細胞傷害5)。AQP4抗體陽性與陰性病例的治療策略根本不同,因此應在類固醇脈衝前進行抗體檢測。檢測方法中,基於細胞的檢測(CBA)法比ELISA法具有更高的敏感度和特異度,建議使用CBA法5)。
在視神經炎進行類固醇脈衝治療前,必須排除感染性疾病(B型肝炎、梅毒、HIV、真菌)2)。對B型肝炎病毒帶原者使用大量類固醇可能導致猛爆性肝炎。梅毒性視神經炎應優先使用抗生素而非類固醇。
3. 緊急程度高的病型
Section titled “3. 緊急程度高的病型”下表列出需要緊急處理的視神經病變類型。
| 病型 | 緊急程度 | 漏診影響 |
|---|---|---|
| 動脈炎性前部缺血性視神經病變(AAION/GCA) | 最緊急 | 對側眼失明(未治療者65%在10天內發生)1) |
| 急性壓迫性視神經病變(腫瘤、囊腫、血腫) | 緊急 | 進行性視神經萎縮和不可逆性視力損害 |
| 鼻源性視神經病變(侵襲性麴菌症) | 緊急 | 據報導死亡率為94%2) |
| 外傷性視神經病變(視神經管骨折) | 緊急 | 早期治療可能保留視功能 |
| 後部缺血性視神經病變(PION) | 緊急 | 手術後或大量失血後發生,多為不可逆性 |
GCA緊急應對流程
Section titled “GCA緊急應對流程”一過性黑矇(amaurosis fugax)作為永久性視力喪失的前驅症狀出現在約30%的病例中,平均在發病前8.5天出現1)。此時懷疑GCA並積極開始使用類固醇作為二級預防極為重要。
4. 鑑別診斷的入口
Section titled “4. 鑑別診斷的入口”視神經病變的鑑別診斷按四個軸系統整理:急性或慢性、單眼或雙眼、有無疼痛、以及視盤表現。
急性(數小時至數天內達到最大損害)
- NAION:典型表現為醒來時突然視力下降
- AAION:急劇的單眼視力下降,重度(視力低於20/200者超過60%)1)
- 外傷性:外傷後即刻至數小時內
亞急性(數天至數週)
慢性(數月到數年緩慢進展)
- ADOA(體染色體顯性視神經萎縮):學齡期發病,雙眼緩慢進展
- 慢性壓迫性:由垂體腺瘤、眼眶腫瘤等引起
- 中毒性/營養性:長期暴露或營養不良導致亞急性至慢性進展
傾向單眼的疾病
傾向雙側發病的疾病
- LHON:最初單眼,數週至數月內變為雙眼(最終幾乎100%雙側)
- ADOA:雙側對稱性發病
- 中毒性/營養性:原則上雙側(若一眼完全正常,可考慮排除中毒性)2)
- NMOSD/AQP4-IgG陽性:重症、雙側、復發性。60~69%至少一眼有20/200以下的永久性視力損害5)
- MOGAD:雙側發病常見(MS相關或特發性中極為罕見)6)
| 有疼痛 | 無疼痛(無痛性) |
|---|---|
| 特發性視神經炎(眼球運動痛約50%)13) | NAION(無眼球痛;頭痛、顎跛行為GCA全身症狀) |
| MS相關視神經炎 | AAION(無眼球痛;有顎跛行、頭痛) |
| NMOSD相關(眼窩周圍痛) | LHON/ADOA(無痛性)14) |
| MOGAD(常合併頭痛)6) | 中毒性/營養性(無眼球運動痛) |
| 外傷性(受傷引起的疼痛) | 壓迫性(通常無痛但可合併眼窩痛) |
基於視乳頭表現的分類
Section titled “基於視乳頭表現的分類”5. 檢查與檢驗
Section titled “5. 檢查與檢驗”必要的眼科評估
Section titled “必要的眼科評估”當懷疑視神經病變時,應系統性地進行以下評估。
視力與色覺 矯正視力是評估障礙程度與病程進展的基礎。色覺(石原氏色盲檢查圖、Farnsworth-Munsell 100色相測試)在視神經病變早期容易受損,即使視力相對保留,色覺異常也可能先出現。中毒性與營養性視神經病變中,紅色感覺遲鈍是早期徵兆2)。ADOA(體染色體顯性視神經萎縮症)的特徵是後天性第三色覺異常(藍黃色覺異常),在Farnsworth-Munsell 100色相測試中顯示第三色覺異常軸2)。
RAPD透過擺動閃光燈法評估,是視神經功能障礙的客觀指標。也有助於與詐病及功能性視覺障礙鑑別2)。
OCT(光學同調斷層掃描)
Section titled “OCT(光學同調斷層掃描)”OCT是評估視神經病變分期和追蹤的必要檢查。
| 評估指標 | 急性期表現 | 慢性期表現 |
|---|---|---|
| pRNFL(視乳頭周圍RNFL厚度) | 視乳頭水腫時增厚(注意偽陽性) | 視神經萎縮時變薄 |
| GCL-IPL(神經節細胞+內網狀層厚度) | 變化不大 | 反映視網膜神經節細胞損傷而變薄 |
| 視神經盤形狀 | 凹陷消失或縮小 | 萎縮後固定 |
pRNFL變薄模式與疾病類型鑑別
OCT的pRNFL變薄模式在發病後數週至數月後對疾病類型鑑別有用。
- 全周性高度變薄:NMOSD(AQP4抗體陽性型)最嚴重。全周高度變薄。
- 顳側優勢變薄(乳頭黃斑束):中毒性、營養性、LHON、ADOA。對應中心暗點。
- 上方或下方扇形變薄:NAION。對應上方或下方束狀缺損。
- MOGAD vs. MS相關:MOG-ON後pRNFL變薄比MS相關更嚴重6)。
- 與青光眼的鑑別:青光眼先出現視盤形態變化(凹陷擴大),GCL變薄模式也不同。
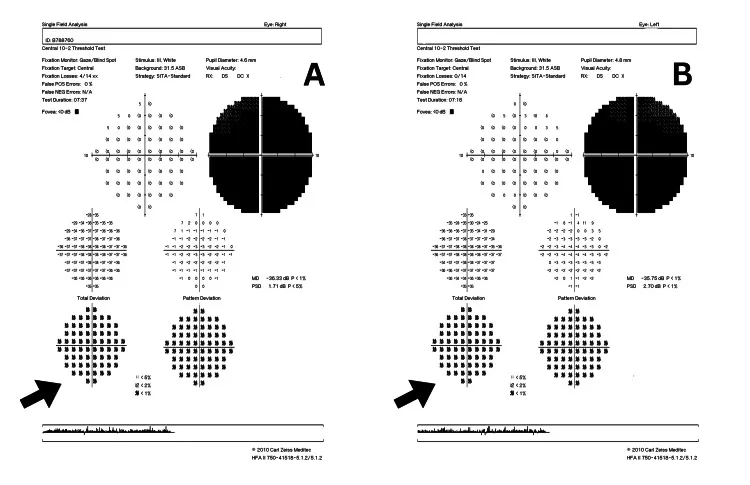
視野檢查(Humphrey視野計)
Section titled “視野檢查(Humphrey視野計)”視野缺損模式直接關聯到病變部位的解剖學定位。
| 視野缺損模式 | 主要懷疑的疾病 | 解剖對應 |
|---|---|---|
| 中心暗點、盲點中心暗點 | 中毒性/營養性、LHON、ADOA、特發性視神經炎2) | 乳頭黃斑束(PMB)損傷 |
| 水平缺損(下顳側至下方) | NAION(束狀纖維缺損)3) | 視盤上半或下半缺血 |
| 雙顳側偏盲 | 視交叉壓迫(垂體腺瘤、顱咽管瘤) | 視交叉中央交叉纖維 |
| 同名半盲(同側) | 視交叉後(視束、視放射、枕葉)病變 | 中樞視路 |
| 接合部暗點 | 視交叉前端病變、鼻性視神經症之一型 | 乳頭黃斑纖維束 + 對側上耳側 |
| 整體敏感度下降 | NMOSD相關/重症視神經炎後5) | 廣泛視神經纖維損傷 |
| Mariotte盲點擴大(視力正常) | 視盤玻璃疣、視盤血管炎、視神經周圍炎 | 僅視盤周圍 |

血液與腦脊髓液檢查
Section titled “血液與腦脊髓液檢查”顯示急性視神經病變初始評估中推薦的檢查。
| 檢查項目 | 目的 | 臨床意義 |
|---|---|---|
| ESR、CRP、血小板 | 排除GCA(AAION) | 最優先。CRP的特異性高於ESR1) |
| 抗AQP4抗體(基於細胞的檢測) | NMOSD診斷 | ELISA法的敏感性和特異性低於CBA法5) |
| 抗MOG抗體(細胞檢測) | MOGAD診斷 | 識別天然MOG分子的CBA是必需的6) |
| 梅毒血清學(TPHA/RPR)和HIV | 排除感染性視神經炎 | 使用類固醇前必須確認 |
| 維生素B12、B1、葉酸、銅 | 營養性視神經病變的評估 | 肥胖外科手術後或純素飲食時尤其重要 |
| 粒線體基因(mt11778、mt14484、mt3460) | LHON診斷 | 這三種突變涵蓋了95%以上的病例14) |
| β-D-葡聚糖和真菌培養 | 疑似侵襲性麴菌症 | 侵襲型中易升高2) |
| ACE、溶菌酶、胸部CT | 排除類肉瘤病 | — |
| ANA、dsDNA、ANCA | 全身性自體免疫疾病(SLE、血管炎) | — |
腦脊髓液檢查的適應症 疑似感染性腦膜炎/腦炎、NMOSD/MOGAD的診斷輔助(腦脊髓液細胞增多、IgG指數升高)、MS診斷輔助(腦脊髓液寡克隆區帶)。NMOSD可能出現高達50 cells/μL或以上的顯著細胞增多6)。
| 檢查 | 主要評估內容 | 備註 |
|---|---|---|
| 眼眶MRI(脂肪抑制T2/顯影T1) | 視神經發炎、水腫、腫塊、顯影效果 | 視神經炎有顯影效果。LHON急性期無顯影14) |
| 頭部MRI(FLAIR) | 脫髓鞘病變(MS、NMOSD)、顱內病變 | 用於MS診斷的McDonald標準 |
| CT(骨窗) | 視神經管骨折(外傷)、鼻竇病變、鈣化(玻璃膜疣) | 外傷和鼻部疾病必需 |
| 頭部超音波(彩色都卜勒) | GCA診斷的暈輪徵 | 敏感度68%,特異度91%(雙側陽性時100%)1) |
| PET-CT(FDG) | GCA大血管病變的評估 | 敏感度92%、特異度85%(GAPS試驗)1) |
| 眼眶超音波 | 確認視神經盤玻璃膜疣的鈣化 | — |
急性視神經病變原則上需要進行眼眶MRI。排除壓迫性病變是首要任務,根據視神經是否出現對比增強(發炎性)或受壓變形(壓迫性),治療方針會有很大不同2)。如果增強MRI未發現視神經發炎表現,則考慮中毒性、遺傳性或營養性原因。LHON急性期無發炎表現,螢光眼底造影也未發現視盤螢光滲漏,這是與發炎性視神經炎的重要鑑別點14)。如果MRI禁忌,則進行CT評估鼻竇、眼眶和視神經管。
視覺誘發電位(VEP)的應用
Section titled “視覺誘發電位(VEP)的應用”視覺誘發電位(VEP)可作為脫髓鞘性視神經炎的標誌物。P100潛時延長(正常在130 ms以內)提示脫髓鞘,在多發性硬化相關和特發性視神經炎中,恢復後潛時延長常持續存在13)。振幅降低在軸索損傷(中毒性、缺血性)中顯著。中毒性視神經病變中,P100潛時無延遲,僅振幅降低,這有助於與脫髓鞘性疾病鑑別13)。臨界閃爍頻率(CFF)降低也反映視神經病變的功能障礙,在NMOSD相關視神經炎中顯著降低13)。
6. 不同病因的特點
Section titled “6. 不同病因的特點”按病因對主要視神經病變進行分類,並總結各類型的特徵。
6-1. 缺血性視神經病變
Section titled “6-1. 缺血性視神經病變”非動脈炎性前部缺血性視神經病變(NAION)
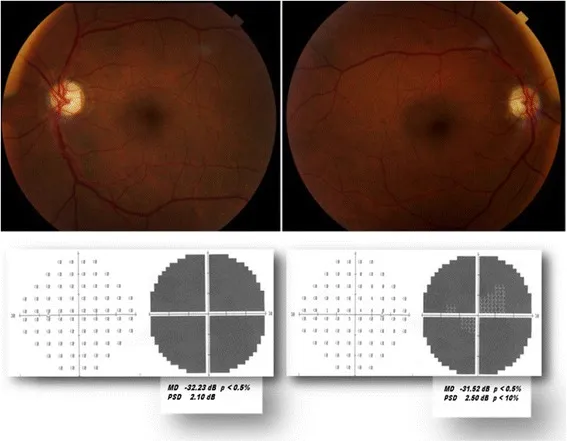
Section titled “非動脈炎性前部缺血性視神經病變(NAION)”NAION是成人急性視神經病變中最常見的類型,多發生於50歲以上人群3)。由於睫狀後短動脈(SPC動脈)急性循環障礙,導致視盤發生缺血性梗塞。
- 流行病學:美國年發生率為每10萬人2.3~10.2例3)。50歲以上佔大多數,但50歲以下發生也呈增加趨勢。
- 危險因素:高血壓、糖尿病、高脂血症、睡眠呼吸中止症候群、視盤危險(杯盤比<0.2的小視盤)。約80%的對側眼存在視盤危險3)。
- 症狀:無痛性、急性單眼視力下降,常在起床時發現。患側RAPD陽性。
- 視乳頭表現:充血腫脹(下方為主的扇形)。可伴有出血。
- 視野:水平性纖維束缺損(典型為下顳側缺損)。
- 治療:急性期尚無確立的有效治療方法。管理血管危險因子、治療睡眠呼吸中止症候群是預防復發的核心。
- 近年關注點:2024年的觀察性研究報告稱,使用司美格魯肽(GLP-1受體激動劑)的患者NAION風險升高。但因果關係尚未確立,處方決策需權衡糖尿病和肥胖治療的利益7)。
動脈炎性前部缺血性視神經病變(AAION/GCA)
Section titled “動脈炎性前部缺血性視神經病變(AAION/GCA)”AAION佔所有前部缺血性視神經病變的5%~10%,但屬於最緊急的視神經病變1)。其本質是供應視神經乳頭的短後睫狀動脈之血管炎,原發疾病90%以上為巨細胞動脈炎(GCA)。
- 流行病學:多見於50歲以上(尤其是75歲以上)的老年女性,男女比為1:31)。日本發生率為每10萬人1.47例,遠低於歐美。
- 症狀:急性單眼重度視力下降(60%以上視力低於20/200,20%以上無光感)1)。約30%患者先出現一過性黑矇。
- 全身症狀:頭痛(65%~90%)、下頷跛行(11%~45%)、頭皮壓痛、發燒、風濕性多肌痛樣症狀。
- 視乳頭表現:特徵性表現為粉筆樣蒼白腫脹(pallid swelling)。
- 檢查:ESR和CRP升高(>80%病例升高)1)。顳動脈切片(敏感性和特異性>95%)1)。
- 治療:高劑量類固醇(甲基培尼皮質醇500–1000 mg靜脈滴注3天,隨後口服培尼皮質醇逐漸減量)1)。托珠單抗(IL-6受體拮抗劑)有助於減少類固醇用量(GiACTA試驗,RCT證據)1)。
- 預後:患眼視力恢復幾乎無望,但類固醇治療可有效預防對側眼發病。
6-2. 發炎性視神經炎
Section titled “6-2. 發炎性視神經炎”特發性視神經炎
Section titled “特發性視神經炎”一種由自體免疫機制引起的視神經發炎性疾病,佔視神經炎的大多數13)。好發年齡為15~45歲,女性約佔70%,日本年發生率為每10萬成人1.6人13)。
- 症狀:急性單眼視力下降和眼球運動痛(約50%)。數天至2週內進展,5週內有自然恢復傾向。
- 視野:中心暗點或盲點中心暗點多見。
- MRI:與視神經一致的顯影增強(釓)。
- 預後:90%以上在1年後視力恢復至0.5以上(ONTT研究)4)。
- 治療:甲基培尼皮質醇1000 mg/日×3天的類固醇脈衝療法可加速恢復。不進行口服類固醇單一治療,因其會增加復發率(ONTT研究)4)。
- 轉變為MS的風險:首次發作後15年累積發生率50%。無腦MRI病變者:25%,有病變者:78%4)。
MS相關視神經炎
Section titled “MS相關視神經炎”約30%的MS患者以視神經炎為首發症狀,MS患者一生中至少經歷一次視神經炎的比例高達75%8)。通常為單眼、眼球運動痛、球後病變多見(眼底正常佔65%)。腦MRI顯示脫髓鞘病變(T2/FLAIR高信號)是診斷關鍵。根據McDonald標準(2017年版,2024年修訂)確診後,使用疾病修飾療法(DMT:干擾素β、那他珠單抗、芬戈莫德、抗CD20藥物等)預防復發。
NMOSD(視神經脊髓炎譜系障礙)相關視神經炎
Section titled “NMOSD(視神經脊髓炎譜系障礙)相關視神經炎”AQP4-IgG陽性。好發於女性(男女比1:9)、中年、亞洲人群。比MS相關視神經炎更嚴重、更常雙眼受累、更易復發5)。至少一眼永久性視力障礙達20/200或以下的比例為60-69%5)。眼眶MRI顯示視神經長節段病變(常累及視交叉)。治療包括急性期類固醇脈衝療法,隨後進行血漿置換,再使用預防復發的免疫療法(依庫珠單抗、利妥昔單抗、薩特利珠單抗)5)。
MOGAD(MOG抗體相關疾病)相關視神經炎
Section titled “MOGAD(MOG抗體相關疾病)相關視神經炎”MOG-IgG陽性。年發生率為每百萬人1.6~4.8例6)。雙側發病常見,視乳頭水腫明顯,以前部病變為主。MRI特徵為視乳頭腫脹、長節段視神經病變及視神經周圍炎6)。MS-ON、AQP4-ON與MOG-ON的性別比分別為3:1、7~9:1及1:16)。對類固醇有反應,但早期減量易復發,需謹慎逐漸減量6)。
6-3. 壓迫性視神經病變
Section titled “6-3. 壓迫性視神經病變”由腫瘤、動脈瘤、血腫、膿瘍、囊腫或肥大的眼外肌壓迫視神經引起。根據壓迫部位不同,症狀和視野缺損模式差異很大。
- 眼眶尖端:甲狀腺眼病變(甲狀腺視神經病變合併甲狀腺眼病變的3%~8.6%,70%為雙側)、眼眶腫瘤(良性:特發性眼眶炎症20%、多形性腺瘤13%、血管瘤13%;惡性:惡性淋巴瘤最常見)9)。
- 視交叉部:垂體腺瘤(成人最常見,雙顳側偏盲)、顱咽管瘤(兒童最常見)。
- 鼻源性視神經病變(特別說明):侵襲性鼻竇真菌病(麴菌、毛黴菌)的死亡率據報導高達94%2)。因類固醇可暫時有效,易被誤診為球後視神經炎,若不知情繼續使用類固醇可能致命。CT/MRI顯示骨質破壞是診斷關鍵,需與耳鼻喉科緊急協作。
治療原則是手術切除病因病變。減壓越早,視功能恢復的可能性越大;一旦視神經萎縮確立,恢復有限。
6-4. 中毒性視神經病變
Section titled “6-4. 中毒性視神經病變”這是一組因接觸化學物質導致前部視路受損的疾病2)。通常為雙眼性、無痛性;如果一隻眼睛完全正常,則應排除中毒性視神經病變2)。
- 致病物質:菸草、酒精、稀釋劑(藥物:乙胺丁醇[最著名]、胺碘酮、利奈唑胺、順鉑、免疫抑制劑等)。
- 視野:特徵性表現為中心盲點或中心暗點(由於P細胞優勢損傷)2)。
- 色覺:紅色感覺遲鈍是早期徵兆。
- 眼底:初期正常或輕度發紅→慢性期視盤顳側蒼白、乳頭黃斑束缺損。
- RAPD:因雙眼對稱,原則上陰性。
- VEP:振幅減小,P100潛時無延遲(潛時延遲是脫髓鞘性視神經炎的特徵)13)。
- 乙胺丁醇:劑量依賴性(超過15 mg/kg時發病風險升高)。用藥前基線視功能檢查及定期監測必不可少。
- 治療:基本措施是停用致病物質。無特效藥。
6-5. 營養性視神經病變
Section titled “6-5. 營養性視神經病變”由B群維生素(B12、B1、B2、B9)和銅缺乏引起的雙眼對稱性、進行性視神經病變。與中毒性視神經病變屬於同一譜系,但以營養缺乏為病因加以區別。現代風險因素包括減肥手術後(需終身監測)、純素食和酒精依賴。症狀、視野和眼底表現與中毒性視神經病變相似(中心暗點、無痛性、視盤顳側蒼白)。早期補充營養有望恢復,但慢性病例可能留下不可逆損傷。
6-6. 遺傳性視神經病變
Section titled “6-6. 遺傳性視神經病變”LHON(Leber遺傳性視神經病變)
Section titled “LHON(Leber遺傳性視神經病變)”由粒線體DNA(mtDNA)點突變引起、母系遺傳的急性或亞急性視神經病變14)。三大突變(mt3460、mt11778、mt14484)佔所有病例的95%以上,其中mt11778在亞洲佔所有病例的約90%14)。
- 流行病學:盛行率1/31,000至1/68,000。外顯率2.5%至17.5%,大多數攜帶者不發病14)。日本每年新發病例約117人(2014年調查)。指定為罕見疾病。
- 症狀:好發於年輕男性(男女比約93:7)。亞急性、無痛性雙眼中心暗點(一眼先發,數週至數月後雙眼化)。
- 急性期眼底:視神經盤發紅、腫脹,視神經盤周圍微血管擴張、迂曲。螢光眼底造影未見視神經盤螢光滲漏(與發炎性視神經炎的重要鑑別)14)。
- 對光反射:與其他視神經疾病相比相對保留,或僅輕度受損14)。
- 最終視力:mt11778 多在 0.01 左右。mt14484 自然恢復率最高14)。
- 治療:艾地苯醌 900 mg/日(歐洲 EMA 核准)。LEROS 試驗中 CRR(有意義的視力恢復)為 46.0%(安慰劑對照)10)。威爾斯世代研究在 27 個月時 CRR 達到 86%10)。基因治療在第三期試驗中也顯示有效性11)。戒菸指導對預防發病和重症化很重要。
ADOA(體染色體顯性視神經萎縮症)
Section titled “ADOA(體染色體顯性視神經萎縮症)”主要由OPA1基因突變引起的最常見遺傳性視神經病變。在學齡期被發現為雙眼不明原因的視力發育障礙。特徵性表現為後天性第三色覺異常(藍黃色覺異常)。OCT顯示顳側至下側象限為主的RNFL變薄2)。目前尚無有效治療,主要以低視力照護和遺傳諮詢為主。
6-7. 外傷性視神經病變
Section titled “6-7. 外傷性視神經病變”頭部或眼眶鈍性外傷後發生的視神經損傷,多為視神經管內間接外力所致。受傷後立即出現急性視力下降。CT骨窗檢查可確認視神經管骨折。可考慮高劑量類固醇或視神經管減壓術,但兩者的證據均有限。
6-8. 放射性視神經病變
Section titled “6-8. 放射性視神經病變”頭頸部腫瘤或眼眶腫瘤放療後發生的遲發性缺血性病變。主要通過血管內皮損傷機制導致視功能喪失。發病時間為放療後3個月至9年,以10~20個月多見,平均約18個月12)。總劑量超過50Gy或單次劑量超過10Gy時風險增加。通常無痛,預後不良。尚無確定的治療方法,全身類固醇、抗凝治療和高壓氧治療效果有限12)。MRI顯示與視神經一致的強化灶。
6-9. 其他特殊視神經病變
Section titled “6-9. 其他特殊視神經病變”後部缺血性視神經病變(PION) 眼眶後部或視神經管內的視神經缺血。典型的是術後PION,發生於大量出血、低血壓、脊椎手術或心臟手術後。眼底檢查正常(無視盤變化),但出現急劇視力下降。瞳孔對光反射表現為相對性傳入性瞳孔缺陷(RAPD)。尚無有效的治療方法。
視神經視網膜炎(neuroretinitis) 以視神經盤水腫和黃斑部星芒狀滲出為特徵的症候群。病因包括漢塞巴爾通體(貓抓病)、梅毒和Leber特發性星芒狀視神經視網膜炎。星芒狀滲出是水腫液在黃斑區沿Henle纖維層沉積所致,常在視神經盤水腫消退數週後出現。有自然緩解傾向,但感染性疾病需針對病因進行特異性治療。
乳頭血管炎(papillophlebitis) 發生於青壯年的、無視力功能障礙的單眼視乳頭水腫和視網膜靜脈擴張迂曲的症候群。可見Mariotte盲點擴大,但矯正視力正常。眼眶MRI正常。預後良好,無需治療,但需與視乳頭水腫、視神經炎和缺血性視神經病變鑑別2)。
免疫檢查點抑制劑相關視神經病變 癌症免疫治療(如nivolumab、pembrolizumab等)的免疫相關不良事件(irAE)中,罕見發生視神經病變。以類固醇脈衝療法治療,並與腫瘤科醫師討論是否繼續癌症治療。
視神經病變單行總結表
Section titled “視神經病變單行總結表”| 疾病 | 側別 | 疼痛 | 視乳頭所見 | 視野 | 關鍵點 |
|---|---|---|---|---|---|
| NAION | 單眼 | 無 | 發紅腫脹(下方) | 水平束狀缺損 | 起床時發作、disc at risk3) |
| AAION/GCA | 單眼→雙眼 | 無(頭痛、顎跛行) | 蒼白腫脹 | 多樣(重度) | 最緊急,ESR/CRP升高1) |
| 特發性視神經炎 | 單眼 | 有(50%) | 腫脹或正常 | 中心暗點 | 年輕女性,MS轉化風險13) |
| NMOSD相關 | 易雙眼化 | 有 | 腫脹或正常 | 多樣(重度) | AQP4抗體陽性、難治性5) |
| MOGAD相關 | 多為雙眼 | 有(頭痛) | 高度腫脹 | 多樣 | MOG抗體、視神經周圍炎6) |
| 壓迫性 | 單眼/雙眼 | 無 | 正常或萎縮 | 多樣 | 必須進行MRI檢查9) |
| 中毒性 | 雙眼 | 無 | 正常→顳側蒼白 | 中心盲點 | 詢問致病物質2) |
| 營養性 | 雙眼 | 無 | 正常→顳側蒼白 | 中心暗點 | B12/銅缺乏 |
| LHON | 雙眼(一眼先發) | 無 | 發紅/微血管擴張 | 中心暗點 | 年輕男性,無螢光滲漏14) |
| ADOA | 雙眼 | 無 | 蒼白 | 中心暗點 | 學齡期、藍黃色覺異常2) |
| 外傷性 | 單眼 | 有(外傷) | 正常 | 多樣 | CT確認視神經管骨折 |
| 放射性 | 單眼/雙眼 | 無 | 正常→萎縮 | 多樣 | 平均18個月12) |
7. 治療原則
Section titled “7. 治療原則”視神經病的治療取決於病因,不同病型的治療根本不同。共同原則如下所示。
需要緊急處理的情況
Section titled “需要緊急處理的情況”- GCA/AAION:高劑量全身性類固醇(當天開始)。不等檢查結果1)。
- 急性壓迫性視神經病:手術減壓(與耳鼻喉科和神經外科緊急協作)。侵襲性麴菌病時停用類固醇,改用抗真菌藥2)。
- 外傷性:考慮視神經管減壓術的適應症。
發炎性(視神經炎)的治療
Section titled “發炎性(視神經炎)的治療”類固醇脈衝療法(mPSL 1,000 mg/日×3天)可加速急性期的恢復速度4)。單獨口服類固醇會增加特發性視神經炎的復發風險,因此不施行(ONTT研究)4)。NMOSD急性期採用階梯治療:類固醇脈衝→反應不足時進行血漿置換→預防復發的免疫治療5)。MOGAD視神經炎對類固醇有反應,但早期減量會導致復發,因此需要謹慎逐漸減量6)。
缺血性(NAION)的治療
Section titled “缺血性(NAION)的治療”急性期尚無有效的治療方法。主要管理血管危險因子(高血壓、糖尿病、高血脂症、睡眠呼吸中止症候群),治療目標是預防對側眼發病。關於司美格魯肽(GLP-1受體激動劑),有觀察性研究顯示其與NAION相關,對於有病史或風險的患者,應進行仔細說明和追蹤7)。
遺傳性(LHON)的治療
Section titled “遺傳性(LHON)的治療”艾地苯醌900毫克/日已獲歐洲藥品管理局(EMA)核准,在LEROS試驗中達到46%的CRR(安慰劑對照)10)。威爾斯世代報告27個月時CRR為86%,顯示出良好的真實世界療效10)。基因治療(lenadogene nolparvovec)在第三期試驗中顯示有效性,未來有望擴大適應症11)。戒菸指導(吸菸是發病風險因子)和適當的低視力照護是必需的14)。
中毒性與營養性視神經病變的治療
Section titled “中毒性與營養性視神經病變的治療”基本原則是停止致病物質或補充缺乏的營養素。早期介入有望恢復視功能,但慢性病例可能留下不可逆的損傷。乙胺丁醇視神經病變具有劑量依賴性,因此給藥前進行基線視功能檢查和定期監測(視力、色覺、視野)至關重要。
壓迫性視神經病變的治療
Section titled “壓迫性視神經病變的治療”原則是手術切除病因病變。對於甲狀腺視神經病變,需進行緊急或擇期眼眶減壓術。一旦視神經萎縮進展,手術切除後的視力恢復有限,因此早期診斷和早期治療至關重要。
| 病型 | 視力預後 | 恢復可能性 |
|---|---|---|
| 特發性視神經炎 | 90%以上1年後視力達0.5以上4) | 恢復良好 |
| NAION | 1/3改善、1/3不變、1/3惡化 | 部分恢復 |
| AAION/GCA | 患眼幾乎無法恢復 | 目標是預防對側眼1) |
| NMOSD相關 | 嚴重。至少一眼視力20/200或以下佔60~69%5) | 預防復發很重要 |
| LHON(mt11778) | 最終視力多在0.01左右 | 僅部分患者可自然恢復14) |
| LHON(mt14484) | 自然恢復率最高的突變類型 | 有恢復案例14) |
| ADOA | 緩慢進展,通常不會導致嚴重失明 | 無進展抑制 |
| 壓迫性 | 早期移除可恢復 | 萎縮進展前是關鍵 |
| 中毒性/營養性 | 早期停止/補充可恢復 | 慢性病例不可逆 |
| 放射性 | 急性、重度、常為不可逆性視力下降12) | 無確立之治療方法 |
快速確定病因。若懷疑GCA,應在當天開始使用類固醇,無需等待檢查結果,以預防對側眼失明1)。對於壓迫性病變,手術切除病因是保留視功能的唯一方法,診斷延遲會導致不可逆的視神經萎縮。炎症性(視神經炎)可使用類固醇脈衝療法加速恢復,但根據亞型不同,附加治療策略差異很大。特別是抗AQP4抗體陽性病例,單用類固醇會導致反覆復發,因此早期引入預防復發的免疫治療是保留視功能的關鍵5)。
8. 相關文章(視神經病變)
Section titled “8. 相關文章(視神經病變)”需鑑別的視神經疾病與腫瘤
Section titled “需鑑別的視神經疾病與腫瘤”- Piccus R, Hansen MS, Hamann S, et al. An update on the clinical approach to giant cell arteritis. Eye 2023.
- Biousse V, Newman NJ. Diagnosis and clinical features of common optic neuropathies. Lancet Neurol 2016;15:1355–67.
- Salvetat ML, Pellegrini F, Spadea L, et al. Non-Arteritic Anterior Ischemic Optic Neuropathy (NA-AION): A Comprehensive Overview. Vision 2023;7:72.
- Beck RW, Gal RL. The Optic Neuritis Treatment Trial: a report on the visual function at 15 years. Ophthalmology 2008;115:1079–82.
- Wingerchuk DM, Banwell B, Bennett JL, et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology 2015;85:177–89.
- Jeyakumar N, Lerch M, Dale RC, Ramanathan S. MOG antibody-associated optic neuritis. Eye 2024.
- Hathaway JT, Shah MP, Hathaway DB, et al. Risk of nonarteritic anterior ischemic optic neuropathy in patients prescribed semaglutide. JAMA Ophthalmol. 2024;142:740-741. PMID: 38958939. doi:10.1001/jamaophthalmol.2024.2514.
- Thompson AJ, Banwell BL, Barkhof F, et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol 2018;17:162–73.
- Biousse V, Newman NJ. Compressive Optic Neuropathies. J Neuroophthalmol 2015;35 Suppl 1:S67–S74.
- Sanders FWB, Votruba M. Outcomes of idebenone therapy for Leber hereditary optic neuropathy in a cohort of patients from Wales. Eye 2025.
- Newman NJ, et al. Hereditary optic neuropathy: advances in treatment. Eye 2024.
- Danesh-Meyer HV. Radiation-induced optic neuropathy. J Clin Neurosci 2008;15:95–100.
- Toosy AT, Mason DF, Miller DH. Optic neuritis. Lancet Neurol 2014;13:83–99.
- Carelli V, Ross-Cisneros FN, Sadun AA. Mitochondrial dysfunction as a cause of optic neuropathies. Prog Retin Eye Res 2004;23:53–89.
