اعتلال العصب البصري الإقفاري الأمامي غير الشرياني (NAION)

اعتلال العصب البصري
1. ما هو اعتلال العصب البصري؟
Section titled “1. ما هو اعتلال العصب البصري؟”اعتلال العصب البصري (optic neuropathy) هو مصطلح عام لمجموعة من الأمراض التي يحدث فيها تلف في العصب البصري مما يؤدي إلى تدهور الوظيفة البصرية. ويتمثل في انخفاض حدة البصر، وعيوب المجال البصري، واضطرابات رؤية الألوان، وانخفاض حساسية التباين، أو مزيج من هذه الأعراض 2).
يتكون العصب البصري من حوالي 1.2 مليون محور عصبي لخلايا العقدة الشبكية (RGC). تتجمع هذه المحاور داخل العين لتشكل القرص البصري، ثم تمر عبر القناة البصرية لتصل إلى التصالب البصري. يُطلق على الاضطراب الذي يحدث من القرص البصري إلى ما قبل التصالب البصري اسم “اضطراب السبيل البصري الأمامي”، وتقع معظم حالات الاعتلال العصبي البصري ذات الأهمية السريرية في هذه المنطقة 2). أما الاضطراب الذي يحدث بعد التصالب البصري (السبيل البصري، الإشعاع البصري، الفص القذالي) فيُسمى “اضطراب السبيل البصري الخلفي” ويُعالج على أنه “اضطراب السبيل البصري” وليس اعتلالًا عصبيًا بصريًا.
ينقسم العصب البصري إلى أربعة أجزاء. الجزء داخل العين (القرص البصري، حوالي 1 مم) هو موقع شائع للاعتلال العصبي البصري الإقفاري والالتهابي. الجزء داخل الحجاج (حوالي 25 مم) غالبًا ما يتأثر بالاعتلال العصبي الانضغاطي والالتهابي. الجزء داخل القناة (القناة البصرية، حوالي 5-8 مم) عرضة للإصابة الرضحية والانضغاط العظمي. الجزء داخل الجمجمة (حوالي 10 مم) غالبًا ما يتأثر بالانضغاط الناتج عن أورام الغدة النخامية أو أورام القحفي البلعومي. من المهم أيضًا التمييز بين “الاعتلال العصبي البصري الأمامي”، حيث يمكن ملاحظة القرص البصري مباشرة، و”الاعتلال العصبي البصري الخلفي”، حيث يبدو قاع العين طبيعيًا. في الاعتلال العصبي البصري الخلفي، لا توجد تغييرات في القرص البصري، مما يجعله عرضة للتغاضي عنه كسبب لضعف البصر.
يتم توفير تدفق الدم إلى القرص البصري بشكل أساسي عن طريق الشرايين الهدبية الخلفية القصيرة (SPC). هذه الشرايين هي فروع نهائية للشريان العيني، وتزود الدم إلى الطبقة السطحية للقرص البصري، والصفيحة المصفوية، والمنطقة خلف الصفيحة المصفوية. يشكل الاضطراب الدوري في هذه المنطقة الأساس المرضي الرئيسي لـ NAION و AAION 3). يحمي الحاجز الدموي الدماغي داخل العصب البصري، لكن آلية الحماية هذه تتعطل في حالات التهاب العصب البصري الالتهابي وأمراض المناعة الذاتية 2).
المسار المشترك للإمراض وضمور العصب البصري
Section titled “المسار المشترك للإمراض وضمور العصب البصري”بغض النظر عن السبب، تؤدي جميع الحالات في النهاية إلى مسار مشترك: تلف خلايا العقدة الشبكية والمحاور العصبية البصرية → موت الخلايا المبرمج → ضمور العصب البصري. ضمور العصب البصري هو المرحلة النهائية للاعتلال العصبي البصري، ويُعرف بشحوب القرص البصري. بمجرد أن يصبح الضمور راسخًا، يكون استرداد الوظيفة البصرية محدودًا للغاية 2).
تتكون المحاور العصبية البصرية من مزيج من الألياف الميالينية وغير الميالينية بقطر يتراوح بين 0.2 و 10 ميكرومتر، وتنقسم إلى خلايا p (المسؤولة عن السطوع والتباين) وخلايا m (المسؤولة عن الحركة والحدود). في الاعتلال العصبي البصري، تكون خلايا p، التي تستهلك الكثير من ATP، أكثر عرضة للتلف، ويرتبط ذلك بآلية حدوث العتمة المركزية في الاعتلال العصبي البصري السام والتغذوي 2).
نظرة عامة على علم الأوبئة
Section titled “نظرة عامة على علم الأوبئة”نظرة عامة على معدلات الإصابة السنوية لأمراض العصب البصري الرئيسية (لكل 100,000 بالغ). NAION هو الأكثر شيوعًا بمعدل 2.3-10.2 (الولايات المتحدة)3). يبلغ معدل التهاب العصب البصري مجهول السبب 1.6 (بالغون يابانيون)13)، وLHON (مرض ليبر الوراثي للعصب البصري) لديه حوالي 117 حالة جديدة سنويًا في اليابان (مسح 2014)، وهو مرض نادر14). يقدر معدل الإصابة السنوي لـ AAION/GCA بـ 0.36 لكل 100,000 شخص فوق سن 50، وهو أكثر شيوعًا بين القوقازيين الشماليين (حوالي 30 لكل 100,000 في النرويج). تحدث المضاعفات البصرية لـ GCA في 10-30% (تصل إلى 70% في بعض التقارير)، ويمثل AAION 60-90% منها1). يقدر معدل الإصابة السنوي لـ MOGAD بـ 1.6-4.8 لكل مليون شخص6).
تصنيف أمراض العصب البصري
Section titled “تصنيف أمراض العصب البصري”تصنف أمراض العصب البصري من عدة وجهات نظر. فيما يلي التصنيف الأكثر فائدة سريريًا.
التصنيف حسب نمط البداية
- حاد (ساعات إلى أيام): NAION، AAION، الصدمة
- تحت الحاد (أيام إلى أسابيع): التهاب العصب البصري مجهول السبب، LHON، انضغاطي (جزئي)
- مزمن (أشهر إلى سنوات): ADOA، انضغاطي مزمن، إشعاعي (متأخر)
التصنيف حسب السبب
- إقفاري: NAION، AAION، PION
- التهابي (التهاب العصب البصري): مجهول السبب، مرتبط بالتصلب المتعدد، مرتبط بـ NMOSD، مرتبط بـ MOGAD، معدي
- انضغاطي: ورم، كيس، تمدد شرياني، اعتلال العين الدرقي
- سام: إيثامبوتول، أميودارون، كحول، إلخ
- تغذوي: نقص فيتامين ب12/ب1/حمض الفوليك/النحاس
- وراثي: LHON، ADOA، متلازمة ولفرام
- رضحي: كسر القناة البصرية، إصابة مباشرة
- إشعاعي: تنكس إقفاري متأخر
التصنيف حسب الموقع
- اعتلال عصبي بصري أمامي (مع تغيرات في القرص البصري): NAION، AAION، التهاب العصب البصري الأمامي
- اعتلال عصبي بصري خلف المقلة (قرص بصري طبيعي): سام، وراثي، التهاب العصب البصري المرتبط بالتصلب المتعدد (في الغالب)
- آفات التصالب البصري: ورم غدي نخامي، ورم قحفي بلعومي (عمى نصفي صدغي)
إطار تشخيص اعتلال العصب البصري
Section titled “إطار تشخيص اعتلال العصب البصري”يتم تشخيص اعتلال العصب البصري في 5 خطوات.
الخطوة 1: تأكيد ضعف وظيفة العصب البصري استخدام RAPD، حدة البصر، رؤية الألوان، والمجال البصري لتأكيد ضعف وظيفة العصب البصري بشكل موضوعي.
الخطوة 2: تحديد موقع الآفة سواء كانت أمامية (مع تغيرات في القرص البصري) أو خلف المقلة (قرص طبيعي)، داخل الحجاج أو داخل القناة أو داخل الجمجمة. يتم تقدير الموقع بناءً على نمط عيوب المجال البصري.
الخطوة 3: عين واحدة أم كلتا العينين؟ حاد أم مزمن؟ يسمح بتضييق نطاق التشخيص التفريقي بشكل كبير.
الخطوة 4: استبعاد الأنماط الخطيرة يتم استبعاد التهاب الشرايين ذو الخلايا العملاقة (سرعة ترسيب كريات الدم الحمراء والبروتين المتفاعل C)، والانضغاط (التصوير بالرنين المغناطيسي)، والعدوى (الزهري والفطريات) كأولوية.
الخطوة 5: الفحوصات المحددة يتم إضافة اختبارات الأجسام المضادة لـ AQP4، والأجسام المضادة لـ MOG، وفحص الحمض النووي للميتوكوندريا، والفحوصات الغذائية حسب النمط.
2. الفرق عن التهاب العصب البصري (توضيح المفهوم)
Section titled “2. الفرق عن التهاب العصب البصري (توضيح المفهوم)”غالبًا ما يتم الخلط بين “التهاب العصب البصري” و”اعتلال العصب البصري” في الممارسة السريرية، لكنهما مرتبطان بعلاقة مفهوم فرعي ومفهوم عام.
الخلط بين اعتلال العصب البصري غير الالتهابي (نقص التروية، الضغط، التسمم، الوراثة) والتهاب العصب البصري قد يؤدي إلى إعطاء الستيرويدات بشكل خاطئ. خاصة في داء الرشاشيات الارتشاحي، يُمنع استخدام الستيرويدات 2)، وفي المرحلة الحادة من LHON، لا يكون إعطاء الستيرويدات فعالًا فحسب، بل يؤدي أيضًا إلى تأخير التشخيص النهائي.
الخصائص السريرية الرئيسية لالتهاب العصب البصري
Section titled “الخصائص السريرية الرئيسية لالتهاب العصب البصري”التهاب العصب البصري (الالتهابي) يتميز بالخصائص التالية التي تساعد في تمييزه عن غير الالتهابي.
- بداية حادة: تتطور على مدى أيام إلى أسبوعين، ثم تظهر علامات تحسن خلال 5 أسابيع.
- ألم مع حركة العين: يحدث في حوالي 50% من الحالات. لا يوجد عادة في الحالات الإقفارية أو الانضغاطية أو السامة.
- العمر الشائع: 15-45 سنة (الإقفاري عادة فوق 50 سنة).
- نتائج التصوير بالرنين المغناطيسي: تعزيز تبايني (T1 معزز بالغادولينيوم) متوافق مع العصب البصري.
- الشفاء التلقائي: في الحالات مجهولة السبب أو المرتبطة بالتصلب المتعدد، أكثر من 90% يستعيدون حدة بصر 0.5 أو أفضل بعد سنة (دراسة ONTT)4).
- خطر التحول إلى التصلب المتعدد: بعد 15 عامًا من أول نوبة، بدون آفات في التصوير بالرنين المغناطيسي للدماغ → 25%، مع وجود آفات → 78% يتطور إلى التصلب المتعدد4).
حالة يصعب فيها التمييز
Section titled “حالة يصعب فيها التمييز”فيما يلي، يصبح التمييز بين التهاب العصب البصري واعتلال العصب البصري غير الالتهابي صعبًا.
- انخفاض حاد في الرؤية بعين واحدة لدى النساء فوق 50 عامًا: التهاب العصب البصري الأمامي الإقفاري مقابل التهاب العصب البصري الإيجابي للأجسام المضادة لـ AQP4 (اضطراب طيف التهاب النخاع والعصب البصري)
- انخفاض حدة البصر الحاد الثنائي لدى الشباب: اعتلال ليبر العصبي البصري الوراثي (LHON) مقابل التهاب العصب البصري ثنائي العينين المتزامن مقابل الاعتلال العصبي البصري السام
- انخفاض الرؤية في عين واحدة مع تورم القرص البصري: NAION مقابل التهاب العصب البصري الأمامي مقابل التهاب الأوعية الدموية الحليمية
التهاب العصب البصري الإيجابي للأجسام المضادة لـ AQP4 هو مرض مقاوم للستيرويدات ويصعب علاجه، ويشكل حوالي 10% من حالات التهاب العصب البصري مجهول السبب، ويحدث في سن أكبر من التهاب العصب البصري العادي ويصيب النساء أكثر (نسبة الجنس 1:9) 5). تستهدف الأجسام المضادة لـ AQP4 قنوات الأكوابورين 4 المعبر عنها في الخلايا النجمية داخل العصب البصري، مما يسبب تلفًا خلويًا معتمدًا على المتممة 5). نظرًا لأن استراتيجيات العلاج تختلف جوهريًا بين الحالات الإيجابية والسلبية للأجسام المضادة لـ AQP4، يجب طلب اختبار الأجسام المضادة قبل النبض الستيرويدي. طريقة القياس باستخدام اختبار الخلية (CBA) لها حساسية وخصوصية أعلى من طريقة ELISA، ويوصى باستخدام CBA 5).
قبل إجراء النبض الستيرويدي لالتهاب العصب البصري، يجب استبعاد الأمراض المعدية (التهاب الكبد B، الزهري، فيروس نقص المناعة البشرية، الفطريات) 2). يمكن أن يؤدي إعطاء جرعات كبيرة من الستيرويدات لحاملي فيروس التهاب الكبد B إلى التهاب كبد خاطف. في التهاب العصب البصري الزهري، تُعطى المضادات الحيوية الأولوية على الستيرويدات.
3. الأنماط المرضية ذات الأولوية العالية
Section titled “3. الأنماط المرضية ذات الأولوية العالية”يوضح الجدول أدناه الأنماط المرضية لاعتلال العصب البصري التي تتطلب استجابة عاجلة بشكل خاص.
| النمط المرضي | درجة الاستعجال | تأثير الإغفال |
|---|---|---|
| اعتلال عصبي بصري أمامي إقفاري شرياني (AAION/GCA) | طارئ جداً | فقدان البصر في العين الأخرى (65% غير المعالجين يصابون به خلال 10 أيام) 1) |
| اعتلال عصبي بصري انضغاطي حاد (ورم، كيس، ورم دموي) | طارئ | ضمور العصب البصري التدريجي وفقدان البصر غير القابل للعكس |
| اعتلال العصب البصري الأنفي (داء الرشاشيات الارتشاحي) | طارئ | تم الإبلاغ عن معدل وفيات 94% 2) |
| اعتلال العصب البصري الرضحي (كسر قناة العصب البصري) | طارئ | العلاج المبكر قد يحافظ على الوظيفة البصرية |
| اعتلال العصب البصري الإقفاري الخلفي (PION) | طارئ | يحدث بعد الجراحة أو فقدان الدم الشديد، وغالبًا ما يكون غير قابل للعكس |
مخطط الاستجابة الطارئة لالتهاب الشرايين ذي الخلايا العملاقة (GCA)
Section titled “مخطط الاستجابة الطارئة لالتهاب الشرايين ذي الخلايا العملاقة (GCA)”يظهر العتمة العابرة (amaurosis fugax) كعرض سابق في حوالي 30% من حالات فقدان البصر الدائم، ويُلاحظ في المتوسط قبل 8.5 أيام1). من المهم للغاية الاشتباه في التهاب الشرايين ذو الخلايا العملاقة (GCA) في هذه المرحلة والبدء الفوري بالستيرويدات كوقاية ثانوية.
4. مدخل التشخيص التفريقي
Section titled “4. مدخل التشخيص التفريقي”يتم تنظيم التشخيص التفريقي لاعتلال العصب البصري بشكل منهجي عبر أربعة محاور: “حاد أم مزمن”، “أحادي أم ثنائي”، “وجود ألم أم لا”، و”نتائج القرص البصري”.
حاد أم مزمن
Section titled “حاد أم مزمن”الحاد (يصل إلى أقصى ضرر في غضون ساعات إلى أيام)
- NAION: انخفاض مفاجئ في الرؤية يلاحظ عند الاستيقاظ هو النمط النموذجي
- AAION: انخفاض حاد في الرؤية في عين واحدة، شديد (رؤية أقل من 20/200 في أكثر من 60%) 1)
- الرضحي: مباشرة بعد الإصابة إلى غضون ساعات
تحت الحاد (أيام إلى أسابيع)
- التهاب العصب البصري مجهول السبب: يتطور على مدى أسبوعين ثم يبدأ التعافي
- LHON: انخفاض حاد غير مؤلم في الرؤية في عين واحدة، ثم يصبح ثنائيًا بعد أسابيع إلى أشهر
- الانضغاطي: قد يتطور بشكل شبه حاد مع النمو السريع للورم أو النزف
مزمن (تقدم بطيء على مدى أشهر إلى سنوات)
- ADOA (ضمور العصب البصري السائد الجسدي): بداية في سن المدرسة، تقدم بطيء ثنائي
- الانضغاطي المزمن: بسبب ورم الغدة النخامية، ورم الحجاج، إلخ.
- السمي والتغذوي: التعرض الطويل أو نقص التغذية يؤدي إلى تقدم شبه حاد إلى مزمن
عين واحدة أم كلتا العينين
Section titled “عين واحدة أم كلتا العينين”الأمراض التي تميل إلى أن تكون أحادية العين
- NAION: عادةً ما تكون أحادية العين (نادر جدًا حدوثها في كلتا العينين في وقت واحد)
- AAION: تبدأ في عين واحدة، وفي 65% من الحالات غير المعالجة تنتشر إلى العين الأخرى خلال 10 أيام1)
- التهاب العصب البصري مجهول السبب والمرتبط بالتصلب المتعدد: عادةً ما يكون أحادي العين
- الانضغاطي والرضحي والإشعاعي: غالبًا ما تكون أحادية العين
الأمراض التي تميل إلى أن تكون ثنائية العينين
- LHON: تبدأ في عين واحدة، ثم تصبح ثنائية بعد أسابيع إلى أشهر (تصبح ثنائية بنسبة 100% تقريبًا في النهاية)
- ADOA: تبدأ بشكل ثنائي ومتناظر
- السمية والتغذوية: تكون ثنائية العينين بشكل أساسي (إذا كانت إحدى العينين طبيعية تمامًا، فيجب استبعاد السمية) 2)
- NMOSD/AQP4-IgG إيجابي: شديد، ثنائي، متكرر. 60-69% يعانون من ضعف دائم في عين واحدة على الأقل بمستوى 20/200 أو أقل 5)
- MOGAD: ظهور ثنائي متكرر (نادر جدًا في حالات التصلب المتعدد أو مجهولة السبب) 6)
وجود الألم
Section titled “وجود الألم”| مع ألم | بدون ألم (غير مؤلم) |
|---|---|
| التهاب العصب البصري مجهول السبب (ألم حركة العين حوالي 50%)13) | NAION (لا ألم في العين، الصداع وعرج الفك من أعراض GCA الجهازية) |
| التهاب العصب البصري المرتبط بالتصلب المتعدد | AAION (لا ألم في العين، يوجد عرج الفك وصداع) |
| مرتبط بـ NMOSD (ألم حول الحجاج) | LHON و ADOA (غير مؤلم) 14) |
| MOGAD (غالبًا ما يصاحبه صداع) 6) | سام أو غذائي (لا ألم مع حركة العين) |
| رضحي (ألم ناتج عن الإصابة) | انضغاطي (عادة غير مؤلم لكن قد يصاحبه ألم في الحجاج) |
التصنيف حسب مظهر الحليمة البصرية
Section titled “التصنيف حسب مظهر الحليمة البصرية”5. الفحص والاختبارات
Section titled “5. الفحص والاختبارات”التقييم العيني الإلزامي
Section titled “التقييم العيني الإلزامي”عند الاشتباه في اعتلال العصب البصري، يجب إجراء التقييم التالي بشكل منهجي.
الرؤية وتمييز الألوان حدة البصر المصححة هي أساس تقييم شدة الاضطراب وتطوره. يتأثر تمييز الألوان (اختبار إيشيهارا و Farnsworth-Munsell 100 hue) مبكرًا في اعتلال العصب البصري، وقد يسبق شذوذ الألوان تدهور حدة البصر. في اعتلال العصب البصري السام أو الغذائي، يُعد ضعف الإحساس باللون الأحمر علامة مبكرة 2). في ضمور العصب البصري الوراثي السائد (ADOA)، يكون شذوذ الألوان الثالثي المكتسب (شذوذ الأزرق والأصفر) مميزًا، ويظهر محور شذوذ الألوان الثالثي في اختبار Farnsworth-Munsell 100 hue 2).
RAPD (عيب حدقة وارد نسبي)
يُقيَّم RAPD باستخدام اختبار الضوء المتأرجح، وهو مؤشر موضوعي لخلل وظيفة العصب البصري. يساعد أيضًا في التمييز بين الاضطرابات الوظيفية والمرضية 2).
التصوير المقطعي التوافقي البصري (OCT)
Section titled “التصوير المقطعي التوافقي البصري (OCT)”يعد التصوير المقطعي التوافقي البصري (OCT) فحصًا أساسيًا لتقييم مرحلة اعتلال العصب البصري ومتابعته.
| مؤشر التقييم | النتائج في المرحلة الحادة | النتائج في المرحلة المزمنة |
|---|---|---|
| سماكة RNFL حول القرص (pRNFL) | سماكة مع وذمة حليمة العصب البصري (تنبيه إيجابي كاذب) | ترقق مع ضمور العصب البصري |
| GCL-IPL (طبقة الخلايا العقدية + الطبقة الضفيرية الداخلية) | تغيرات طفيفة | ترقق يعكس تلف الخلايا العقدية الشبكية |
| شكل القرص البصري | اختفاء أو تقلص الحفرة | ثابت بعد الضمور |
نمط ترقق pRNFL والتمييز بين الأنواع المرضية
نمط ترقق pRNFL في OCT مفيد للتمييز بين الأنواع المرضية بعد عدة أسابيع إلى عدة أشهر من ظهور الأعراض.
- ترقق شديد في جميع الاتجاهات: NMOSD (النوع الإيجابي للأجسام المضادة AQP4) هو الأشد. يحدث ترقق شديد في جميع الاتجاهات.
- ترقق الجانب الصدغي (papillomacular bundle): سام، غذائي، LHON، ADOA. يتوافق مع العتمة المركزية.
- ترقق مروحي علوي أو سفلي: NAION. يتوافق مع عيوب حزيمية علوية أو سفلية.
- MOGAD مقابل MS: ترقق pRNFL بعد MOG-ON أشد من MS6).
- التفريق عن الجلوكوما: في الجلوكوما، تتغير شكل القرص (توسع الحفرة) أولاً، ونمط ترقق GCL مختلف.
فحص المجال البصري (مقياس همفري للمجال البصري)
Section titled “فحص المجال البصري (مقياس همفري للمجال البصري)”يرتبط نمط العيب المجالي مباشرة بالتقدير التشريحي لموقع الآفة.
| نمط عيب المجال البصري | المرض المشتبه به بشكل رئيسي | المراسلات التشريحية |
|---|---|---|
| العتمة المركزية والعتمة العمياء المركزية | الاعتلال السام، الغذائي، LHON، ADOA، التهاب العصب البصري مجهول السبب2) | تلف الحزمة الحليمية البقعية (PMB) |
| عجز أفقي (أسفل صدغي إلى أسفل) | اعتلال عصبي بصري إقفاري أمامي غير شرياني (عجز حزيمي) 3) | نقص تروية النصف العلوي أو السفلي من القرص البصري |
| عمى شقي صدغي مزدوج | ضغط التصالب البصري (ورم غدي نخامي، ورم بلعومي قحفي) | ألياف التصالب البصري المتصالبة المركزية |
| عمى نصفي متجانس (نفس الجانب) | آفات ما بعد التصالب البصري (السبيل البصري، الإشعاع البصري، الفص القذالي) | السبيل البصري المركزي |
| عتمة تقاطعية | آفات الطرف الأمامي للتصالب البصري، نوع من الاعتلال العصبي البصري الأنفي | الحزمة الحليمية البقعية + الصدغية العلوية المقابلة |
| انخفاض الحساسية العام | مرتبط بـ NMOSD / بعد التهاب العصب البصري الشديد 5) | تلف واسع في الألياف العصبية البصرية |
| اتساع البقعة العمياء لماريوت (رؤية طبيعية) | دروزن القرص / التهاب الأوعية الدموية الحليمي / التهاب محيط العصب البصري | فقط حول القرص البصري |

فحوصات الدم والسائل النخاعي
Section titled “فحوصات الدم والسائل النخاعي”يوضح الفحوصات الموصى بها كتقييم أولي لاعتلال العصب البصري الحاد.
| عنصر الفحص | الغرض | الأهمية السريرية |
|---|---|---|
| معدل ترسيب كرات الدم الحمراء (ESR) والبروتين المتفاعل C (CRP) والصفائح الدموية | استبعاد التهاب الشرايين ذو الخلايا العملاقة (GCA) (التهاب الشريان الصدغي مع الاعتلال العصبي البصري الأمامي الإقفاري الحاد) | أولوية قصوى. البروتين المتفاعل C (CRP) له خصوصية أعلى من معدل ترسيب كرات الدم الحمراء (ESR)1) |
| الأجسام المضادة لـ AQP4 (اختبار قائم على الخلايا) | تشخيص اضطراب طيف التهاب النخاع والعصب البصري (NMOSD) | طريقة ELISA لها حساسية وخصوصية أقل من طريقة CBA5) |
| الأجسام المضادة لـ MOG (اختبار قائم على الخلايا) | تشخيص MOGAD | اختبار CBA الذي يتعرف على جزيء MOG الأصلي ضروري 6) |
| اختبار الزهري (TPHA و RPR) وفيروس نقص المناعة البشرية | استبعاد التهاب العصب البصري المعدي | يجب التأكيد قبل استخدام الستيرويدات |
| فيتامين ب12، ب1، حمض الفوليك، النحاس | تقييم الاعتلال العصبي البصري الغذائي | مهم بشكل خاص بعد جراحة السمنة أو في النظام الغذائي النباتي |
| الجينات الميتوكوندرية (mt11778، mt14484، mt3460) | تشخيص LHON | تغطي هذه الطفرات الثلاث أكثر من 95% من الحالات14) |
| β-D-جلوكان وزرع الفطريات | اشتباه في داء الرشاشيات الغازي | يميل للارتفاع في النوع الغازي2) |
| ACE والليزوزيم والتصوير المقطعي للصدر | استبعاد الساركويد | — |
| ANA وdsDNA وANCA | مرتبط بأمراض المناعة الذاتية الجهازية (الذئبة الحمامية الجهازية/التهاب الأوعية الدموية) | — |
مؤشرات فحص السائل النخاعي يشمل المؤشرات: الاشتباه في التهاب السحايا/التهاب الدماغ المعدي، المساعدة في تشخيص NMOSD/MOGAD (زيادة خلايا CSF وارتفاع مؤشر IgG)، والمساعدة في تشخيص التصلب المتعدد (النطاقات قليلة النسيلة في السائل النخاعي). في NMOSD، قد يحدث زيادة ملحوظة في الخلايا تصل إلى 50 خلية/ميكرولتر أو أكثر6).
فحوصات التصوير
Section titled “فحوصات التصوير”| الفحص | المحتوى الرئيسي للتقييم | ملاحظات خاصة |
|---|---|---|
| التصوير بالرنين المغناطيسي للمحجر (T2 مع كبت الدهون / T1 مع التباين) | التهاب العصب البصري، وذمة، كتلة، تأثير التباين | في التهاب العصب البصري يوجد تأثير تباين. في المرحلة الحادة من LHON لا يوجد تباين 14) |
| التصوير بالرنين المغناطيسي للرأس (FLAIR) | آفات إزالة الميالين (MS، NMOSD) وآفات داخل الجمجمة | يستخدم في معايير ماكدونالد لتشخيص التصلب المتعدد |
| التصوير المقطعي المحوسب (حالة العظام) | كسر القناة البصرية (إصابة) - أمراض الجيوب الأنفية - التكلس (الدرزن) | ضروري في حالات الإصابات والأمراض الأنفية |
| الموجات فوق الصوتية للرأس (دوبلر ملون) | علامة الهالة لتشخيص التهاب الشرايين ذو الخلايا العملاقة | حساسية 68%، خصوصية 91% (100% عند الإيجابية الثنائية)1) |
| PET-CT (FDG) | تقييم آفات الأوعية الكبيرة في التهاب الشرايين ذو الخلايا العملاقة | حساسية 92%، خصوصية 85% (دراسة GAPS) 1) |
| الموجات فوق الصوتية المدارية | تأكيد تكلس دروز القرص البصري | — |
في حالات اعتلال العصب البصري الحاد، يُوصى عمومًا بإجراء تصوير بالرنين المغناطيسي للمحجر. الأولوية القصوى هي استبعاد الآفات الضاغطة، حيث يختلف نهج العلاج بشكل كبير اعتمادًا على ما إذا كان هناك تعزيز تبايني (التهابي) يتوافق مع العصب البصري أو انضغاط/تشوه (ضاغط) 2). إذا لم يُظهر التصوير بالرنين المغناطيسي المعزز بالتباين علامات التهاب العصب البصري، فيجب النظر في الأسباب السامة والوراثية والتغذوية. في المرحلة الحادة من اعتلال العصب البصري الوراثي ليبر (LHON)، لا توجد علامات التهابية، ولا يُظهر تصوير قاع العين الفلوريسيني تسربًا فلوريسينيًا من القرص البصري، وهي نقطة تفريق مهمة عن التهاب العصب البصري الالتهابي 14). في حالة موانع التصوير بالرنين المغناطيسي، يتم إجراء التصوير المقطعي المحوسب (CT) لتقييم الجيوب الأنفية والمحجر والقناة البصرية.
استخدام الجهد المستثار البصري (VEP)
Section titled “استخدام الجهد المستثار البصري (VEP)”الجهد المستثار البصري (VEP) مفيد كعلامة لالتهاب العصب البصري المزيل للميالين. يشير إطالة زمن الكمون P100 (أقل من 130 مللي ثانية طبيعي) إلى إزالة الميالين، وغالبًا ما يستمر الإطالة بعد الشفاء في حالات التهاب العصب البصري المرتبط بالتصلب المتعدد (MS) والتهاب العصب البصري مجهول السبب 13). يُلاحظ انخفاض السعة بشكل ملحوظ في اعتلال المحور العصبي (السامة والإقفارية). في اعتلال العصب البصري السام، لا يوجد تأخير في زمن الكمون P100، بل انخفاض في السعة فقط، مما يساعد في التفريق عن إزالة الميالين 13). يعكس انخفاض تردد الوميض الحرج (CFF) أيضًا الخلل الوظيفي في اعتلال العصب البصري، ويظهر انخفاضًا ملحوظًا في التهاب العصب البصري المرتبط باضطراب طيف التهاب النخاع والعصب البصري (NMOSD) 13).
6. الخصائص حسب السبب
Section titled “6. الخصائص حسب السبب”تصنف الاعتلالات العصبية البصرية الرئيسية حسب السبب، وتلخص خصائص كل نوع.
6-1. الاعتلال العصبي البصري الإقفاري
Section titled “6-1. الاعتلال العصبي البصري الإقفاري”الاعتلال العصبي البصري الإقفاري الأمامي غير الشرياني (NAION)
Section titled “الاعتلال العصبي البصري الإقفاري الأمامي غير الشرياني (NAION)”NAION هو أكثر أنواع الاعتلال العصبي البصري الحاد شيوعًا لدى البالغين، ويحدث غالبًا بعد سن الخمسين3). يحدث احتشاء إقفاري في رأس العصب البصري بسبب قصور حاد في الدورة الدموية للشرايين الهدبية الخلفية القصيرة.
- الوبائيات: معدل الإصابة السنوي في الولايات المتحدة هو 2.3-10.2 لكل 100,000 شخص3). معظم الحالات فوق سن الخمسين، لكن الإصابة تحت سن الخمسين في ازدياد.
- عوامل الخطر: ارتفاع ضغط الدم، السكري، فرط شحميات الدم، انقطاع النفس النومي، القرص المعرض للخطر (حليمة صغيرة بنسبة كأس إلى قرص أقل من 0.2). يوجد القرص المعرض للخطر في حوالي 80% من العين المقابلة3).
- الأعراض: فقدان بصري حاد غير مؤلم في عين واحدة، يُلاحظ غالبًا عند الاستيقاظ. اختبار حدقة العين الضوئي الراجع (RAPD) إيجابي في العين المصابة.
- نتائج القرص البصري: احمرار وتورم (على شكل مروحة مع غلبة في الجزء السفلي). قد يصاحبه نزيف.
- مجال الرؤية: عيوب حزمة ليفية أفقية (نموذجيًا عيب في الربع الصدغي السفلي).
- العلاج: لا يوجد علاج فعال مثبت في المرحلة الحادة. إدارة عوامل الخطر الوعائية وعلاج انقطاع النفس النومي هما أساس الوقاية من التكرار.
- نقاط الاهتمام الحديثة: أبلغت دراسة رصدية في عام 2024 عن زيادة خطر الإصابة باعتلال العصب البصري الإقفاري الأمامي غير الشرياني (NAION) لدى مستخدمي سيماغلوتيد (ناهض مستقبلات GLP-1). ومع ذلك، لم يتم إثبات العلاقة السببية، ويتطلب قرار الوصف مقارنة الفوائد في علاج السكري والسمنة7).
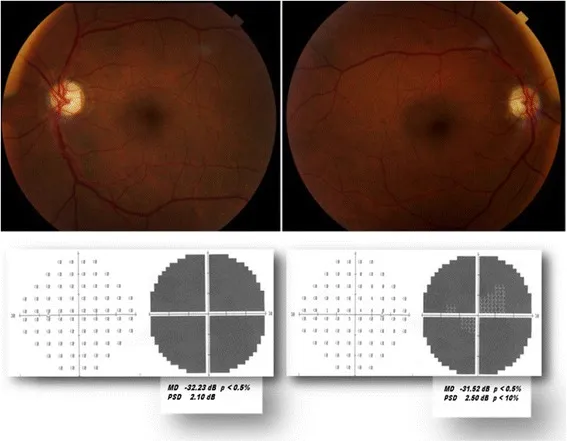
اعتلال العصب البصري الإقفاري الأمامي الشرياني (AAION/GCA)
Section titled “اعتلال العصب البصري الإقفاري الأمامي الشرياني (AAION/GCA)”يشكل AAION 5-10% من جميع حالات اعتلال العصب البصري الإقفاري الأمامي، ولكنه أكثر حالات اعتلال العصب البصري إلحاحًا 1). السبب الأساسي هو التهاب الأوعية الدموية في الشرايين الهدبية الخلفية القصيرة التي تغذي القرص البصري، وأكثر من 90% من الحالات ناتجة عن التهاب الشرايين ذو الخلايا العملاقة (GCA).
- الوبائيات: أكثر شيوعًا لدى النساء المسنات فوق 50 عامًا (خاصة فوق 75 عامًا) بنسبة 1:3 (ذكور:إناث) 1). معدل الإصابة في اليابان هو 1.47 لكل 100,000 شخص، وهو أقل بكثير مقارنة بأوروبا وأمريكا الشمالية.
- الأعراض: فقدان حاد وشديد للرؤية في عين واحدة (أقل من 20/200 في أكثر من 60% من الحالات، وفقدان الإحساس بالضوء في أكثر من 20%) 1). يعاني حوالي 30% من المرضى من عتمة عابرة قبل ذلك.
- الأعراض الجهازية: صداع (65-90%)، عرج الفك (11-45%)، ألم فروة الرأس، حمى، وأعراض تشبه أعراض ألم العضلات الروماتزمي.
- مظهر القرص البصري: تورم شاحب يشبه الطباشير (pallid swelling) هو سمة مميزة.
- الفحوصات: ارتفاع ESR وCRP (مرتفع في أكثر من 80% من الحالات)1). خزعة الشريان الصدغي (حساسية ونوعية أكثر من 95%)1).
- العلاج: جرعة عالية من الستيرويدات (mPSL 500-1000 ملغ وريدياً لمدة 3 أيام، ثم بريدنيزولون فموي بجرعة متناقصة)1). توسيليزوماب (مضاد مستقبل IL-6) فعال في تقليل الستيرويدات (تجربة GiACTA، أدلة RCT)1).
- الإنذار: لا يُتوقع استعادة البصر في العين المصابة، لكن العلاج بالستيرويدات فعال في الوقاية من إصابة العين الأخرى.
6-2. التهاب العصب البصري الالتهابي
Section titled “6-2. التهاب العصب البصري الالتهابي”التهاب العصب البصري مجهول السبب
Section titled “التهاب العصب البصري مجهول السبب”مرض التهابي في العصب البصري ناتج عن آلية مناعية ذاتية، ويشكل غالبية حالات التهاب العصب البصري 13). يتراوح عمر الإصابة الشائع بين 15 و45 عامًا، وتشكل النساء حوالي 70% من الحالات، ويبلغ معدل الإصابة السنوي في اليابان 1.6 لكل 100,000 بالغ 13).
- الأعراض: انخفاض حاد في الرؤية أحادية العين وألم مع حركة العين (حوالي 50%). يتطور على مدى بضعة أيام إلى أسبوعين، ويظهر ميل للتعافي التلقائي خلال 5 أسابيع.
- مجال الرؤية: عتمة مركزية وعتمة مركزية عمياء شائعة.
- التصوير بالرنين المغناطيسي: تعزيز تبايني (غادولينيوم) يتوافق مع العصب البصري.
- الإنذار: أكثر من 90% يتعافون إلى حدة بصر 0.5 أو أفضل بعد عام واحد (دراسة ONTT) 4).
- العلاج: العلاج بالنبضات الستيرويدية باستخدام mPSL 1000 ملغ/يوم لمدة 3 أيام يسرع التعافي. لا يُستخدم العلاج الستيرويدي الفموي الأحادي لأنه يزيد معدل الانتكاس (دراسة ONTT) 4).
- خطر التحول إلى التصلب المتعدد: معدل الإصابة التراكمي 50% خلال 15 عامًا بعد النوبة الأولى. بدون آفات في التصوير بالرنين المغناطيسي للدماغ → 25%، مع وجودها → 78%4).
التهاب العصب البصري المرتبط بالتصلب المتعدد
Section titled “التهاب العصب البصري المرتبط بالتصلب المتعدد”يظهر كأول عرض للتصلب المتعدد في حوالي 30% من الحالات، ويعاني ما يصل إلى 75% من مرضى التصلب المتعدد من نوبة واحدة على الأقل من التهاب العصب البصري خلال حياتهم8). غالبًا ما يكون أحادي الجانب، مع ألم عند حركة العين، وآفات خلف المقلة (قاع العين طبيعي في 65%). آفات إزالة الميالين في التصوير بالرنين المغناطيسي للدماغ (إشارة عالية في T2/FLAIR) هي مفتاح التشخيص. بعد تأكيد التشخيص وفقًا لمعايير ماكدونالد (نسخة 2017، منقحة 2024)، يتم استخدام العلاج المعدل للمرض (DMT: إنترفيرون بيتا، ناتاليزوماب، فينجوليمود، مضادات CD20، إلخ) لمنع الانتكاسات.
التهاب العصب البصري المرتبط بـ NMOSD (اضطراب طيف التهاب النخاع والعصب البصري)
Section titled “التهاب العصب البصري المرتبط بـ NMOSD (اضطراب طيف التهاب النخاع والعصب البصري)”إيجابي AQP4-IgG. يصيب النساء بشكل أكبر (نسبة الجنس 1:9)، في منتصف العمر، ومن أصل آسيوي، ويكون أكثر شدة وثنائي الجانب ومتكررًا مقارنة بالتهاب العصب البصري المرتبط بالتصلب المتعدد5). يصل معدل فقدان البصر الدائم (20/200 أو أقل في عين واحدة على الأقل) إلى 60-69%5). يُظهر التصوير بالرنين المغناطيسي للمدار آفات طويلة في العصب البصري (مع إصابة التصالب البصري بشكل متكرر). العلاج: نبضات الستيرويد في المرحلة الحادة → تبادل البلازما → العلاج المناعي للوقاية من الانتكاسات (إيكوليزوماب، ريتوكسيماب، ساتراليزوماب)5).
التهاب العصب البصري المرتبط بـ MOGAD (مرض الأجسام المضادة لـ MOG)
Section titled “التهاب العصب البصري المرتبط بـ MOGAD (مرض الأجسام المضادة لـ MOG)”إيجابي لـ MOG-IgG. معدل الإصابة السنوي هو 1.6 إلى 4.8 لكل مليون شخص 6). الإصابة الثنائية شائعة مع تورم شديد في القرص البصري، وتكون الآفات في الجزء الأمامي سائدة. في التصوير بالرنين المغناطيسي، يتميز بتورم القرص البصري، وآفات العصب البصري طويلة المدى، والتهاب حول العصب البصري 6). مقارنة النسبة بين الجنسين في MS-ON و AQP4-ON و MOG-ON تختلف: 3:1 / 7-9:1 / 1:1 6). يستجيب للستيرويدات ولكنه يميل إلى الانتكاس عند التخفيض المبكر، ويتطلب تخفيضًا تدريجيًا حذرًا 6).
6-3. اعتلال العصب البصري الانضغاطي
Section titled “6-3. اعتلال العصب البصري الانضغاطي”يحدث بسبب ضغط الأورام، تمدد الأوعية الدموية، الأورام الدموية، الخراجات، الأكياس، أو عضلات العين المتضخمة على العصب البصري. تختلف الأعراض وأنماط فقدان المجال البصري بشكل كبير حسب موقع الضغط.
- قمة الحجاج: اعتلال العين الدرقي (يحدث اعتلال العصب البصري الدرقي في 3-8.6% من حالات اعتلال العين الدرقي، و70% منها ثنائي)، أورام الحجاج (الأورام الحميدة: التهاب الحجاج مجهول السبب 20%، الورم الغدي متعدد الأشكال 13%، الورم الوعائي 13% هي الأكثر شيوعًا. الأورام الخبيثة: الليمفوما الخبيثة هي الأكثر شيوعًا) 9).
- التصالب البصري: الورم الغدي النخامي (الأكثر شيوعًا عند البالغين، يسبب عمى نصفي صدغي مزدوج)، الورم القحفي البلعومي (الأكثر شيوعًا عند الأطفال).
- اعتلال العصب البصري الأنفي (ملاحظة خاصة): النوع الارتشاحي من داء الفطريات الجيبية (الرشاشيات والمكورات) لديه معدل وفيات يصل إلى 94% حسب التقارير 2). نظرًا لأن الستيرويدات فعالة مؤقتًا، يمكن تشخيصه خطأً على أنه التهاب العصب البصري خلف المقلة، واستمرار الستيرويدات دون علم يمكن أن يكون مميتًا. يعتبر تدمير العظام في التصوير المقطعي المحوسب أو التصوير بالرنين المغناطيسي مفتاح التشخيص، ويتطلب التنسيق العاجل مع أخصائي الأنف والأذن والحنجرة.
مبدأ العلاج هو الإزالة الجراحية للآفة المسببة. كلما كان تخفيف الضغط مبكرًا، كان التعافي الوظيفي البصري أفضل، وبعد تثبيت ضمور العصب البصري، يكون التعافي محدودًا.
6-4. الاعتلال العصبي البصري السام
Section titled “6-4. الاعتلال العصبي البصري السام”مجموعة من الأمراض التي تصيب المسار البصري الأمامي نتيجة التعرض للمواد الكيميائية2). المبدأ هو ثنائي الجانب وغير مؤلم، وإذا كانت إحدى العينين طبيعية تمامًا، فيجب استبعاد الاعتلال العصبي البصري السام2).
- المواد المسببة: التبغ، الكحول، المذيبات (الأدوية: إيثامبوتول <الأكثر شهرة>، أميودارون، لينيزوليد، سيسبلاتين، مثبطات المناعة، إلخ).
- مجال الرؤية: يتميز بوجود عتمة مركزية أو عتمة مركزية عمياء (اضطراب سائد في الخلايا p)2).
- رؤية الألوان: ضعف الإحساس باللون الأحمر هو علامة مبكرة.
- قاع العين: طبيعي أو احمرار خفيف في البداية → شحوب في الجزء الصدغي من القرص البصري وعيوب في حزمة الألياف البقعية الحليمية في المرحلة المزمنة.
- RAPD: سلبي من حيث المبدأ بسبب التناظر الثنائي.
- VEP: انخفاض في السعة، ولا تأخير في زمن الكمون P100 (تأخر الكمون هو سمة من سمات التهاب العصب البصري المزيل للميالين) 13).
- إيثامبوتول: يعتمد على الجرعة (يزيد خطر الإصابة عند تجاوز 15 ملغم/كغم). فحص الوظيفة البصرية الأساسي قبل العلاج والمراقبة الدورية ضروريان.
- العلاج: إيقاف المادة المسببة هو الأساس. لا يوجد دواء محدد.
6-5. اعتلال العصب البصري الغذائي
Section titled “6-5. اعتلال العصب البصري الغذائي”اعتلال عصبي بصري ثنائي متماثل وتقدمي ناتج عن نقص فيتامينات ب (B12، B1، B2، B9) والنحاس. يقع ضمن نفس طيف الاعتلال العصبي البصري السام، لكنه يتميز بكونه ناتجًا عن نقص غذائي. تشمل عوامل الخطر الحديثة جراحة السمنة (تتطلب مراقبة مدى الحياة)، والنظام الغذائي النباتي، وإدمان الكحول. الأعراض والمجال البصري ونتائج قاع العين مشابهة للاعتلال السام (عتمة مركزية، غير مؤلم، شحوب القرص البصري الصدغي). يمكن أن يؤدي التعويض الغذائي المبكر إلى التعافي، لكن الحالات المزمنة قد تترك ضررًا لا رجعة فيه.
6-6. الاعتلال العصبي البصري الوراثي
Section titled “6-6. الاعتلال العصبي البصري الوراثي”LHON (اعتلال ليبر العصبي البصري الوراثي)
Section titled “LHON (اعتلال ليبر العصبي البصري الوراثي)”اعتلال عصبي بصري حاد أو تحت حاد ناتج عن طفرات نقطية في الحمض النووي للميتوكوندريا (mtDNA) مع وراثة أمومية 14). تشكل الطفرات الثلاث الكبرى (mt3460، mt11778، mt14484) أكثر من 95% من جميع الحالات، وتمثل mt11778 حوالي 90% من الحالات في آسيا 14).
- الوبائيات: معدل الانتشار 1/31,000 إلى 1/68,000. معدل النفاذ 2.5-17.5%، ومعظم الحاملين لا يصابون بالمرض 14). في اليابان، حوالي 117 حالة جديدة سنويًا (مسح 2014). مرض نادر محدد.
- الأعراض: يصيب بشكل رئيسي الذكور الشباب (نسبة الجنس حوالي 93:7). عتمة مركزية ثنائية تحت حادة وغير مؤلمة (تبدأ بعين واحدة ثم تصبح ثنائية في غضون أسابيع إلى أشهر).
- قاع العين في المرحلة الحادة: احمرار وتورم في القرص البصري، وتوسع وتعرج في الشعيرات الدموية المجاورة للقرص. لا يُلاحظ تسرب فلوريسئيني من القرص في تصوير الأوعية بالفلوريسئين (تمييز مهم عن التهاب العصب البصري الالتهابي) 14).
- منعكس الحدقة: يكون محفوظًا نسبيًا مقارنة بأمراض العصب البصري الأخرى، أو يكون ضعيفًا بشكل طفيف 14).
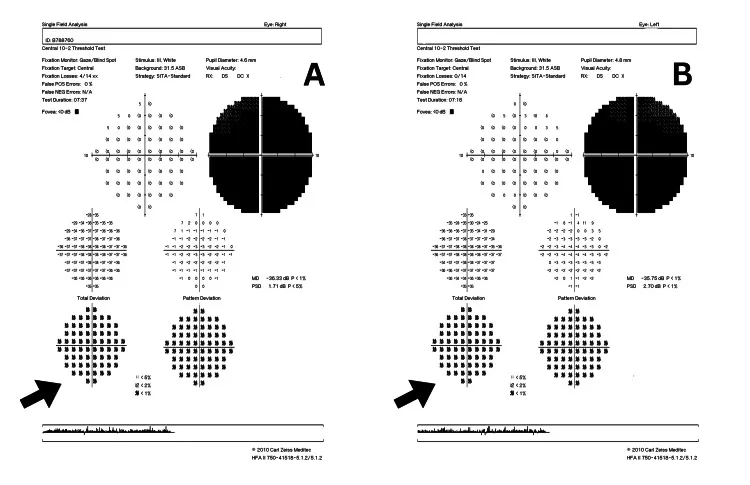
- حدة البصر النهائية: في mt11778، غالبًا ما تكون حوالي 0.01. mt14484 لديها أعلى معدل شفاء تلقائي 14).
- العلاج: إيديبينون 900 ملغ/يوم (معتمد من EMA الأوروبية). في تجربة LEROS، بلغ معدل CRR (استعادة بصرية ذات معنى) 46.0% (مقارنة بالدواء الوهمي) 10). في دراسة كوهورت ويلز، تم تحقيق CRR بنسبة 86% عند 27 شهرًا 10). أظهر العلاج الجيني فعالية أيضًا في المرحلة الثالثة من التجارب 11). يُعد الإقلاع عن التدخين مهمًا للوقاية من ظهور المرض وتفاقمه.
ADOA (ضمور العصب البصري السائد الجسدي)
Section titled “ADOA (ضمور العصب البصري السائد الجسدي)”أكثر اعتلالات الأعصاب البصرية الوراثية شيوعًا، ويحدث بشكل رئيسي بسبب طفرات جين OPA1. يُكتشف عادةً في سن المدرسة كاضطراب تطور بصري ثنائي غير مفسر. يتميز بخلل في رؤية الألوان الثالثية المكتسب (خلل في رؤية الأزرق والأصفر). يُظهر التصوير المقطعي التوافقي البصري ترققًا في طبقة الألياف العصبية الشبكية في الربع الصدغي السفلي 2). لا يوجد علاج فعال حاليًا، ويتمثل العلاج الرئيسي في رعاية ضعف البصر والاستشارة الوراثية.
6-7. اعتلال العصب البصري الرضحي
Section titled “6-7. اعتلال العصب البصري الرضحي”إصابة العصب البصري الناتجة عن صدمة حادة في الرأس أو محجر العين، وغالبًا ما تكون بسبب قوة غير مباشرة داخل القناة البصرية. يحدث انخفاض حاد في الرؤية فورًا بعد الإصابة. يُؤكد وجود كسر في القناة البصرية باستخدام التصوير المقطعي المحوسب مع نافذة العظام. يُنظر في استخدام الستيرويدات بجرعات عالية أو تخفيف ضغط القناة البصرية، لكن الأدلة محدودة لكليهما.
6-8. اعتلال العصب البصري الإشعاعي
Section titled “6-8. اعتلال العصب البصري الإشعاعي”اضطراب إقفاري متأخر يحدث بعد العلاج الإشعاعي لأورام الرأس والرقبة أو محجر العين. تُفقد الوظيفة البصرية من خلال آلية تعتمد بشكل أساسي على تلف الخلايا البطانية الوعائية. يحدث الظهور بعد 3 أشهر إلى 9 سنوات من التشعيع، وغالبًا بين 10 و20 شهرًا بمتوسط حوالي 18 شهرًا 12). يزداد الخطر عند تجاوز الجرعة الإجمالية 50 غراي أو الجرعة المفردة 10 غراي. عادةً ما يكون غير مؤلم وله تشخيص سيئ. لا يوجد علاج مثبت، وتأثير الستيرويدات الجهازية ومضادات التخثر والعلاج بالأكسجين عالي الضغط محدود 12). يُظهر التصوير بالرنين المغناطيسي تعزيزًا بالتباين يتوافق مع العصب البصري.
6-9. اعتلالات العصب البصري الخاصة الأخرى
Section titled “6-9. اعتلالات العصب البصري الخاصة الأخرى”الاعتلال العصبي البصري الإقفاري الخلفي (PION) نقص تروية العصب البصري في الجزء الخلفي من المحجر أو داخل القناة. المثال النموذجي هو PION التالي للجراحة الذي يحدث بعد نزيف حاد، انخفاض ضغط الدم، جراحة العمود الفقري، أو جراحة القلب. تكون نتائج قاع العين طبيعية (لا تغيرات في القرص البصري) مع انخفاض حاد في حدة البصر. يكون منعكس الحدقة للضوء إيجابيًا لـ RAPD. لا يوجد علاج فعال مثبت.
التهاب العصب والشبكية (neuroretinitis) متلازمة تتميز بوذمة القرص البصري وبقع بيضاء نجمية الشكل (star figure) في الشبكية. الأسباب تشمل Bartonella henselae (مرض خدش القطة)، الزهري، واعتلال العصب البصري النجمي مجهول السبب (Leber). تظهر البقع البيضاء النجمية نتيجة تراكم السائل الوذمي في طبقة ألياف هنلي في البقعة، وتظهر بعد أسابيع من تراجع وذمة القرص. تميل إلى الشفاء التلقائي، ولكن في حالات العدوى يتم العلاج النوعي للسبب.
التهاب الحليمة الوريدي (papillophlebitis) متلازمة تحدث لدى الشباب ومتوسطي العمر، تتميز بوذمة حليمة العصب البصري أحادية الجانب دون ضعف بصري، وتوسع وتعرج الأوردة الشبكية. يُلاحظ توسع البقعة العمياء لماريوت، لكن حدة البصر المصححة طبيعية. التصوير بالرنين المغناطيسي للمحجر طبيعي. الإنذار جيد ولا حاجة للعلاج، لكن من المهم التفريق بينها وبين وذمة حليمة العصب البصري الاحتقانية، والتهاب العصب البصري، والاعتلال العصبي البصري الإقفاري2).
اعتلال عصبي بصري مرتبط بمثبطات نقاط التفتيش المناعية قد يحدث اعتلال العصب البصري نادرًا كأثر جانبي مناعي (irAE) للعلاج المناعي للسرطان (مثل نيفولوماب وبيمبروليزوماب). يُعالج بالعلاج النبضي بالستيرويدات، ويتم التشاور مع طبيب الأورام حول إمكانية استمرار علاج السرطان.
جدول ملخص سطر واحد لاعتلال العصب البصري
Section titled “جدول ملخص سطر واحد لاعتلال العصب البصري”| المرض | الجانب | الألم | مظهر القرص البصري | المجال البصري | النقاط الرئيسية |
|---|---|---|---|---|---|
| NAION | عيني واحدة | لا يوجد | احمرار وتورم (أسفل) | عجز حزمي أفقي | ظهور عند الاستيقاظ، قرص معرض للخطر3) |
| AAION/GCA | عين واحدة → كلتا العينين | لا يوجد (صداع/عرج الفك) | وذمة شاحبة | متنوعة (شديدة) | طارئ جدًا، ارتفاع ESR/CRP1) |
| التهاب العصب البصري مجهول السبب | عين واحدة | موجود (50%) | متورم أو طبيعي | عتمة مركزية | شابات، خطر التحول إلى التصلب المتعدد 13) |
| مرتبط بـ NMOSD | يميل للإصابة في كلتا العينين | نعم | تورم أو طبيعي | متنوع (شديد) | إيجابية الأجسام المضادة لـ AQP4، مقاوم للعلاج5) |
| مرتبط بـ MOGAD | غالبًا في كلتا العينين | موجود (صداع) | تورم شديد | متنوع | جسم مضاد MOG، التهاب حول العصب6) |
| ضغطي | أحادي/ثنائي | لا يوجد | طبيعي أو ضمور | متنوع | التصوير بالرنين المغناطيسي ضروري9) |
| سام | كلتا العينين | لا يوجد | طبيعي → شحوب صدغي | عتمة مركزية عمياء | استجواب عن المادة المسببة2) |
| تغذوي | كلتا العينين | لا يوجد | طبيعي → شحوب صدغي | عتمة مركزية | نقص B12/نحاس |
| اعتلال ليبر العصبي البصري الوراثي (LHON) | كلتا العينين (إحداهما أولاً) | لا يوجد | احمرار/توسع الشعيرات الدموية | عتمة مركزية | شباب ذكور، لا تسرب فلوريسئيني14) |
| ADOA | كلتا العينين | لا يوجد | شاحب | عتمة مركزية | سن المدرسة، شذوذ في رؤية الألوان الأزرق والأصفر2) |
| صدمي | أحادي العين | نعم (صدمة) | طبيعي | متنوع | تأكيد كسر القناة البصرية بالتصوير المقطعي المحوسب |
| إشعاعي | أحادي/ثنائي العين | لا يوجد | طبيعي → ضمور | متنوع | متوسط 18 شهرًا12) |
7. مبادئ العلاج
Section titled “7. مبادئ العلاج”يعتمد علاج اعتلال العصب البصري على السبب، ويختلف جوهريًا حسب نوع المرض. المبادئ العامة موضحة أدناه.
الحالات التي تتطلب علاجًا طارئًا
Section titled “الحالات التي تتطلب علاجًا طارئًا”- GCA/AAION: جرعة عالية من الستيرويدات الجهازية (تبدأ في نفس اليوم). لا تنتظر نتائج الفحوصات 1).
- الانضغاط الحاد: تخفيف الضغط الجراحي (تنسيق طارئ مع الأنف والأذن والحنجرة وجراحة الأعصاب). في داء الرشاشيات الارتشاحي، أوقف الستيرويدات وانتقل إلى مضادات الفطريات 2).
- الصدمة: تقييم الحاجة إلى تخفيف ضغط القناة البصرية.
علاج الالتهابي (التهاب العصب البصري)
Section titled “علاج الالتهابي (التهاب العصب البصري)”يعمل العلاج بالنبضات الستيرويدية (mPSL 1000 ملغ/يوم × 3 أيام) على تسريع سرعة التعافي في المرحلة الحادة 4). لا يُستخدم الستيرويد الفموي وحده في التهاب العصب البصري مجهول السبب لأنه يزيد من خطر الانتكاس (دراسة ONTT) 4). في المرحلة الحادة من NMOSD، يتم العلاج التدريجي: النبضات الستيرويدية → تبادل البلازما إذا كانت الاستجابة غير كافية → العلاج المناعي الوقائي من الانتكاس 5). التهاب العصب البصري المرتبط بـ MOGAD يستجيب للستيرويدات، لكن التخفيض المبكر يؤدي إلى الانتكاس، لذا يلزم التخفيض التدريجي بحذر 6).
علاج الإقفاري (NAION)
Section titled “علاج الإقفاري (NAION)”لا يوجد علاج فعال مثبت للمرحلة الحادة. يتمثل العلاج الأساسي في إدارة عوامل الخطر الوعائية (ارتفاع ضغط الدم، السكري، فرط شحميات الدم، انقطاع النفس النومي)، ويكون الهدف العلاجي هو الوقاية من الإصابة في العين المقابلة. بالنسبة لسيماغلوتيد (ناهض مستقبلات GLP-1)، توجد دراسات رصدية تشير إلى ارتباطه بـ NAION، لذا يُوصى بالشرح الدقيق والمتابعة للمرضى الذين لديهم تاريخ أو خطر 7).
علاج الوراثي (LHON)
Section titled “علاج الوراثي (LHON)”إيديبينون 900 ملغ/يوم معتمد من وكالة الأدوية الأوروبية (EMA)، وقد حقق نسبة CRR 46% في تجربة LEROS (مقارنة مع الدواء الوهمي) 10). أفادت مجموعة ويلز بنسبة CRR 86% عند 27 شهرًا، مما يشير إلى نتائج سريرية جيدة 10). أظهر العلاج الجيني (لينادوجين نولبارفوبيك) فعالية في المرحلة الثالثة من التجارب، ومن المتوقع توسيع نطاق استخدامه في المستقبل 11). الإقلاع عن التدخين (التدخين عامل خطر للإصابة) والرعاية المناسبة لضعف البصر أمران ضروريان 14).
علاج السمية والتغذية
Section titled “علاج السمية والتغذية”الأساس هو إيقاف المادة المسببة أو تعويض نقص المغذيات. يمكن توقع استعادة الوظيفة البصرية مع التدخل المبكر، ولكن الحالات المزمنة قد تترك ضررًا لا رجعة فيه. اعتلال العصب البصري الناتج عن الإيثامبوتول يعتمد على الجرعة، لذا فإن فحص الوظيفة البصرية الأساسي قبل العلاج والمراقبة الدورية (حدة البصر، رؤية الألوان، مجال الرؤية) أمر لا غنى عنه.
علاج الانضغاط
Section titled “علاج الانضغاط”مبدأ العلاج هو الإزالة الجراحية للآفة المسببة. في اعتلال العصب البصري الدرقي، يتم إجراء تخفيف ضغط الحجاج بشكل عاجل أو اختياري. بعد تقدم ضمور العصب البصري، يكون استعادة البصر بعد الإزالة الجراحية محدودًا، لذا فإن التشخيص والعلاج المبكران مهمان.
ملخص الإنذار
Section titled “ملخص الإنذار”| نوع المرض | التنبؤ البصري | إمكانية التعافي |
|---|---|---|
| التهاب العصب البصري مجهول السبب | أكثر من 90% يحققون حدة بصر 0.5 أو أفضل بعد عام واحد4) | تعافي جيد |
| NAION | 1/3 يتحسن، 1/3 لا يتغير، 1/3 يسوء | تعافي جزئي |
| AAION/GCA | لا يُتوقع تعافي العين المصابة تقريبًا | الهدف هو الوقاية في العين الأخرى1) |
| مرتبط بـ NMOSD | شديد. 60-69% على الأقل في عين واحدة 20/200 أو أقل5) | الوقاية من الانتكاس مهمة |
| LHON (mt11778) | غالبًا ما تكون حدة البصر النهائية حوالي 0.01 | الشفاء التلقائي جزئي فقط14) |
| LHON (mt14484) | أعلى معدل شفاء تلقائي بين الطفرات | تم تسجيل حالات شفاء14) |
| ADOA | تقدم بطيء، غالبًا لا يؤدي إلى فقدان بصر شديد | لا يوجد إبطاء للتقدم |
| ضغطي | قابل للتعافي بالإزالة المبكرة | الفرصة قبل تقدم الضمور |
| سمي أو غذائي | قابل للتعافي بالإيقاف المبكر أو التعويض | لا رجعة فيه في الحالات المزمنة |
| إشعاعي | حاد وشديد ولا رجعة فيه في كثير من الأحيان 12) | لا يوجد علاج محدد |
التحديد السريع للمرض المسبب. في حالة الاشتباه بالتهاب الشرايين ذو الخلايا العملاقة، ابدأ العلاج بالستيرويدات في نفس اليوم دون انتظار نتائج الفحوصات لمنع فقدان البصر في العين الأخرى 1). في حالة الانضغاط، الإزالة الجراحية للآفة المسببة هي الطريقة الوحيدة للحفاظ على الوظيفة البصرية، وتأخر التشخيص يؤدي إلى ضمور العصب البصري غير القابل للرجوع. في الالتهابات (التهاب العصب البصري)، يعمل العلاج بالستيرويدات النبضية على تسريع التعافي، لكن استراتيجية العلاج الإضافية تختلف بشكل كبير حسب النوع. خاصة في حالة الأجسام المضادة لـ AQP4 الإيجابية، فإن العلاج بالستيرويدات وحده يؤدي إلى تكرار الانتكاسات، لذا فإن البدء المبكر بالعلاج المناعي الوقائي من الانتكاسات هو مفتاح الحفاظ على الوظيفة البصرية 5).
كلاهما متشابهان في الأعراض الأولية “انخفاض الرؤية غير المؤلم الحاد إلى تحت الحاد”، وخاصة في المرحلة الحادة من LHON يصاحبه تورم في القرص البصري مما يجعلهما قابلين للخلط. أهم نقطة تفريق هي وجود أو عدم تسرب الفلوريسئين من القرص البصري في تصوير الأوعية بالفلوريسئين. في التهاب العصب البصري الالتهابي، يوجد تأثير تباين وتسرب فلوريسئين، بينما في المرحلة الحادة من LHON لا يوجد تسرب فلوريسئين14). أيضًا، في التهاب العصب البصري، يُلاحظ ألم حركة العين في حوالي 50% من الحالات، بينما LHON غير مؤلم. يمكن التشخيص المؤكد عن طريق اختبار الجينات الميتوكوندرية (mt11778 وmt14484 وmt3460)، ويمكن إجراؤه كاختبار خارجي14). إعطاء الستيرويدات لمرضى LHON ليس فقط غير فعال، بل يؤدي أيضًا إلى تأخير التشخيص المؤكد، لذلك من الضروري تضمين LHON في التشخيص التفريقي لدى الشباب الذكور الذين يعانون من انخفاض حاد في الرؤية في كلتا العينين.
8. مقالات ذات صلة (اعتلال العصب البصري)
Section titled “8. مقالات ذات صلة (اعتلال العصب البصري)”اعتلال العصب البصري الإقفاري الأمامي الشرياني (AAION)
اعتلال العصب البصري الانضغاطي
اعتلال العصب البصري السام
اعتلال العصب البصري الناتج عن نقص التغذية
اعتلال ليبر العصبي البصري الوراثي (LHON)
ضمور العصب البصري السائد الجسدي (ADOA)
الاعتلال العصبي البصري الإشعاعي
أمراض وأورام العصب البصري التي يجب تمييزها
Section titled “أمراض وأورام العصب البصري التي يجب تمييزها”التهاب العصب البصري مجهول السبب
التهاب العصب البصري المرتبط بالتصلب المتعدد
التهاب النخاع والعصب البصري (NMOSD)
مرض الأجسام المضادة لـ MOG (MOGAD)
المراجع
Section titled “المراجع”- Piccus R, Hansen MS, Hamann S, et al. An update on the clinical approach to giant cell arteritis. Eye 2023.
- Biousse V, Newman NJ. Diagnosis and clinical features of common optic neuropathies. Lancet Neurol 2016;15:1355–67.
- Salvetat ML, Pellegrini F, Spadea L, et al. Non-Arteritic Anterior Ischemic Optic Neuropathy (NA-AION): A Comprehensive Overview. Vision 2023;7:72.
- Beck RW, Gal RL. The Optic Neuritis Treatment Trial: a report on the visual function at 15 years. Ophthalmology 2008;115:1079–82.
- Wingerchuk DM, Banwell B, Bennett JL, et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology 2015;85:177–89.
- Jeyakumar N, Lerch M, Dale RC, Ramanathan S. MOG antibody-associated optic neuritis. Eye 2024.
- Hathaway JT, Shah MP, Hathaway DB, et al. Risk of nonarteritic anterior ischemic optic neuropathy in patients prescribed semaglutide. JAMA Ophthalmol. 2024;142:740-741. PMID: 38958939. doi:10.1001/jamaophthalmol.2024.2514.
- Thompson AJ, Banwell BL, Barkhof F, et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol 2018;17:162–73.
- Biousse V, Newman NJ. Compressive Optic Neuropathies. J Neuroophthalmol 2015;35 Suppl 1:S67–S74.
- Sanders FWB, Votruba M. Outcomes of idebenone therapy for Leber hereditary optic neuropathy in a cohort of patients from Wales. Eye 2025.
- Newman NJ, et al. Hereditary optic neuropathy: advances in treatment. Eye 2024.
- Danesh-Meyer HV. Radiation-induced optic neuropathy. J Clin Neurosci 2008;15:95–100.
- Toosy AT, Mason DF, Miller DH. Optic neuritis. Lancet Neurol 2014;13:83–99.
- Carelli V, Ross-Cisneros FN, Sadun AA. Mitochondrial dysfunction as a cause of optic neuropathies. Prog Retin Eye Res 2004;23:53–89.
