โรคประสาทตาขาดเลือดส่วนหน้าชนิดไม่ใช่หลอดเลือดแดงอักเสบ (NAION)

โรคเส้นประสาทตา
1. โรคเส้นประสาทตาคืออะไร?
หัวข้อที่มีชื่อว่า “1. โรคเส้นประสาทตาคืออะไร?”โรคเส้นประสาทตา (optic neuropathy) เป็นคำรวมสำหรับกลุ่มโรคที่เกิดความเสียหายต่อเส้นประสาทตาทำให้การทำงานของการมองเห็นลดลง อาการได้แก่ การมองเห็นลดลง จุดบอดในลานสายตา ความผิดปกติของการมองเห็นสี ความไวต่อความแตกต่างลดลง หรือหลายอย่างร่วมกัน 2).
เส้นประสาทตาประกอบด้วยแอกซอนของเซลล์ปมประสาทจอตา (RGC) ประมาณ 1.2 ล้านเส้น ภายในลูกตา แอกซอนเหล่านี้จะรวมตัวกันเป็นจานประสาทตา จากนั้นผ่านช่องประสาทตาไปยังจุดไขว้ประสาทตา ความผิดปกติตั้งแต่จานประสาทตาจนถึงก่อนจุดไขว้ประสาทตาเรียกว่า “ความผิดปกติของทางเดินประสาทตาส่วนหน้า” และโรคเส้นประสาทตาส่วนใหญ่ที่มีความสำคัญทางคลินิกอยู่ในบริเวณนี้ 2) ความผิดปกติหลังจากจุดไขว้ประสาทตา (แถบประสาทตา, แผ่รังสีประสาทตา, กลีบท้ายทอย) เรียกว่า “ความผิดปกติของทางเดินประสาทตาส่วนหลัง” และได้รับการจัดการเป็น “ความผิดปกติของทางเดินประสาทตา” ไม่ใช่โรคเส้นประสาทตา
เส้นประสาทตาแบ่งออกเป็นสี่ส่วน ส่วนในลูกตา (จานประสาทตา ประมาณ 1 มม.) เป็นตำแหน่งที่พบบ่อยของโรคเส้นประสาทตาจากขาดเลือดและการอักเสบ ส่วนในเบ้าตา (ประมาณ 25 มม.) มักได้รับผลกระทบจากโรคเส้นประสาทตาจากการกดทับและการอักเสบ ส่วนในช่อง (ช่องประสาทตา ประมาณ 5–8 มม.) มีแนวโน้มที่จะเกิดจากการบาดเจ็บและการกดทับจากกระดูก ส่วนในกะโหลกศีรษะ (ประมาณ 10 มม.) มักถูกกดทับจากเนื้องอกต่อมใต้สมองหรือครานิโอฟาริงจิโอมา สิ่งสำคัญคือต้องแยกความแตกต่างระหว่าง “โรคเส้นประสาทตาส่วนหน้า” ซึ่งสามารถสังเกตจานประสาทตาได้โดยตรง และ “โรคเส้นประสาทตาส่วนหลังลูกตา” ซึ่งอวัยวะของตาดูปกติ ในโรคเส้นประสาทตาส่วนหลังลูกตา ไม่มีการเปลี่ยนแปลงของจานประสาทตา จึงมักถูกมองข้ามว่าเป็นสาเหตุของการมองเห็นลดลง
เลือดที่ไปเลี้ยงจานประสาทตาส่วนใหญ่มาจากหลอดเลือดแดงซิลิอารีส่วนหลังสั้น (หลอดเลือด SPC) หลอดเลือดเหล่านี้เป็นแขนงปลายของหลอดเลือดแดงจักษุ และส่งเลือดไปยังชั้นก่อนลามินาของจานประสาทตา แผ่นคริบรอซา และบริเวณหลังลามินา ความผิดปกติของการไหลเวียนในบริเวณนี้เป็นพื้นฐานทางพยาธิสรีรวิทยาหลักของ NAION และ AAION 3) ภายในเส้นประสาทตาได้รับการปกป้องโดยกำแพงเลือด-สมอง แต่กลไกการป้องกันนี้จะพังทลายในกรณีของโรคประสาทตาอักเสบและโรคภูมิต้านตนเอง 2)
วิถีร่วมของพยาธิกำเนิดและฝ่อของเส้นประสาทตา
หัวข้อที่มีชื่อว่า “วิถีร่วมของพยาธิกำเนิดและฝ่อของเส้นประสาทตา”ไม่ว่าสาเหตุจะเป็นอย่างไร ทุกกรณีในที่สุดจะดำเนินไปตามวิถีร่วม: ความเสียหายต่อเซลล์ปมประสาทจอตาและแอกซอนเส้นประสาทตา → อะพอพโทซิส → ฝ่อของเส้นประสาทตา การฝ่อของเส้นประสาทตาเป็นระยะสุดท้ายของโรคเส้นประสาทตา ซึ่งสังเกตได้จากสีซีดของจานประสาทตา เมื่อการฝ่อเกิดขึ้นแล้ว การฟื้นฟูการทำงานของการมองเห็นจะถูกจำกัดอย่างมาก 2)
แอกซอนเส้นประสาทตาประกอบด้วยเส้นใยที่มีไมอีลินและไม่มีไมอีลินผสมกัน โดยมีเส้นผ่านศูนย์กลาง 0.2–10 ไมโครเมตร และแบ่งออกเป็นเซลล์ p (รับผิดชอบความสว่างและความคมชัด) และเซลล์ m (รับผิดชอบการเคลื่อนไหวและขอบ) ในโรคเส้นประสาทตา เซลล์ p ซึ่งใช้ ATP มาก จะเสียหายได้ง่ายกว่า และสิ่งนี้เกี่ยวข้องกับกลไกการเกิดจุดบอดกลางในโรคเส้นประสาทตาจากพิษและโภชนาการ 2)
ภาพรวมทางระบาดวิทยา
หัวข้อที่มีชื่อว่า “ภาพรวมทางระบาดวิทยา”ภาพรวมอัตราการเกิดโรคเส้นประสาทตาสำคัญต่อปี (ต่อผู้ใหญ่ 100,000 คน) NAION พบบ่อยที่สุดที่ 2.3–10.2 (สหรัฐอเมริกา)3) โรคเส้นประสาทตาอักเสบไม่ทราบสาเหตุรายงานที่ 1.6 (ผู้ใหญ่ญี่ปุ่น)13) LHON (โรคเส้นประสาทตาทางพันธุกรรม Leber) มีผู้ป่วยรายใหม่ประมาณ 117 คนต่อปีในญี่ปุ่น (สำรวจปี 2014) จัดเป็นโรคหายาก14) อัตราการเกิด AAION/GCA โดยประมาณต่อปีคือ 0.36 ต่อ 100,000 คนในผู้ที่มีอายุมากกว่า 50 ปี พบมากในชาวคอเคเชียนนอร์ดิก (ประมาณ 30 ต่อ 100,000 ในนอร์เวย์) ภาวะแทรกซ้อนทางตาจาก GCA เกิดขึ้น 10–30% (บางรายงานสูงถึง 70%) และ AAION คิดเป็น 60–90% ของกรณีเหล่านี้1) อัตราการเกิด MOGAD ต่อปีประมาณ 1.6–4.8 ต่อล้านคน6)
ระบบการจำแนกโรคเส้นประสาทตา
หัวข้อที่มีชื่อว่า “ระบบการจำแนกโรคเส้นประสาทตา”โรคเส้นประสาทตาถูกจำแนกจากหลายมุมมอง ด้านล่างคือการจำแนกที่มีประโยชน์ทางคลินิกมากที่สุด
การจำแนกตามรูปแบบการเริ่มต้น
- เฉียบพลัน (ชั่วโมงถึงวัน): NAION, AAION, การบาดเจ็บ
- กึ่งเฉียบพลัน (วันถึงสัปดาห์): ปลายประสาทตาอักเสบไม่ทราบสาเหตุ, LHON, ถูกกดทับ (บางส่วน)
- เรื้อรัง (เดือนถึงปี): ADOA, ถูกกดทับเรื้อรัง, จากรังสี (เกิดช้า)
การจำแนกตามสาเหตุ
- ขาดเลือด: NAION, AAION, PION
- อักเสบ (ปลายประสาทตาอักเสบ): ไม่ทราบสาเหตุ, สัมพันธ์กับ MS, สัมพันธ์กับ NMOSD, สัมพันธ์กับ MOGAD, ติดเชื้อ
- ถูกกดทับ: เนื้องอก, ถุงน้ำ, โป่งพอง, โรคตาจากต่อมไทรอยด์
- พิษ: ethambutol, amiodarone, แอลกอฮอล์ ฯลฯ
- โภชนาการ: ขาดวิตามินบี12/บี1/โฟเลต/ทองแดง
- พันธุกรรม: LHON, ADOA, Wolfram syndrome
- บาดเจ็บ: กระดูกเบ้าตาแตก, การบาดเจ็บโดยตรง
- รังสี: การเสื่อมจากขาดเลือดระยะหลัง
การจำแนกตามตำแหน่ง
- โรคเส้นประสาทตาส่วนหน้า (มีการเปลี่ยนแปลงที่หัวประสาทตา): NAION, AAION, โรคประสาทตาอักเสบส่วนหน้า
- โรคเส้นประสาทตาส่วนหลังลูกตา (หัวประสาทตาปกติ): จากสารพิษ, ทางพันธุกรรม, โรคประสาทตาอักเสบที่เกี่ยวข้องกับ MS (ส่วนใหญ่)
- รอยโรคที่ออปติกไคแอสมาส: เนื้องอกต่อมใต้สมอง, เนื้องอกคอหอยส่วนกะโหลก (ตาบอดครึ่งซีกด้านขมับทั้งสองข้าง)
กรอบการวินิจฉัยโรคเส้นประสาทตา
หัวข้อที่มีชื่อว่า “กรอบการวินิจฉัยโรคเส้นประสาทตา”การวินิจฉัยโรคเส้นประสาทตาทำได้ใน 5 ขั้นตอน
ขั้นตอนที่ 1: ยืนยันความผิดปกติของการทำงานของเส้นประสาทตา ใช้ RAPD, ความคมชัดของการมองเห็น, การมองเห็นสี, และลานสายตาเพื่อยืนยันความผิดปกติของการทำงานของเส้นประสาทตาอย่างเป็นกลาง
ขั้นตอนที่ 2: การระบุตำแหน่งรอยโรค ส่วนหน้า (มีการเปลี่ยนแปลงของหัวประสาทตา) หรือส่วนหลังลูกตา (หัวประสาทตาปกติ) ภายในเบ้าตา ภายในคลองประสาทตา หรือภายในกะโหลกศีรษะ ตำแหน่งโดยประมาณจากรูปแบบของความบกพร่องของลานสายตา
ขั้นตอนที่ 3: ตาข้างเดียวหรือสองข้าง? เฉียบพลันหรือเรื้อรัง? ช่วยให้การวินิจฉัยแยกโรคแคบลงอย่างมาก
ขั้นตอนที่ 4: การแยกโรคชนิดอันตราย ให้ความสำคัญกับการแยกโรคหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ (ESR, CRP), การกดทับ (MRI) และการติดเชื้อ (ซิฟิลิส, เชื้อรา)
ขั้นตอนที่ 5: การตรวจเฉพาะ เพิ่มการตรวจแอนติบอดีต่อ AQP4, แอนติบอดีต่อ MOG, การตรวจดีเอ็นเอไมโตคอนเดรีย และการตรวจทางโภชนาการตามชนิดของโรค
2. ความแตกต่างจากโรคประสาทตาอักเสบ (การจัดแนวคิดให้ชัดเจน)
หัวข้อที่มีชื่อว่า “2. ความแตกต่างจากโรคประสาทตาอักเสบ (การจัดแนวคิดให้ชัดเจน)”“โรคประสาทตาอักเสบ” และ “โรคเส้นประสาทตา” มักสับสนในทางคลินิก แต่มีความสัมพันธ์แบบแนวคิดย่อยและแนวคิดหลัก
การสับสนระหว่างโรคเส้นประสาทตาที่ไม่ใช่การอักเสบ (ขาดเลือด กดทับ พิษ พันธุกรรม) กับโรคประสาทตาอักเสบอาจนำไปสู่การใช้สเตียรอยด์ผิด โดยเฉพาะในโรคแอสเปอร์จิลโลซิสชนิดแทรกซึม ห้ามใช้สเตียรอยด์ 2) และในระยะเฉียบพลันของ LHON การให้สเตียรอยด์ไม่เพียงแต่ไม่ได้ผล แต่ยังทำให้การวินิจฉัยที่แน่ชัดล่าช้า
ลักษณะทางคลินิกหลักของโรคประสาทตาอักเสบ
หัวข้อที่มีชื่อว่า “ลักษณะทางคลินิกหลักของโรคประสาทตาอักเสบ”โรคประสาทตาอักเสบ (ชนิดอักเสบ) มีลักษณะสำคัญดังต่อไปนี้ที่ช่วยแยกจากชนิดไม่อักเสบ
- เริ่มต้นเฉียบพลัน: ดำเนินไปภายในไม่กี่วันถึง 2 สัปดาห์ จากนั้นมีแนวโน้มฟื้นตัวภายใน 5 สัปดาห์
- ปวดเมื่อขยับลูกตา: พบประมาณ 50% ของผู้ป่วย มักไม่พบในชนิดขาดเลือด ถูกกดทับ หรือเป็นพิษ
- อายุที่พบบ่อย: 15–45 ปี (ชนิดขาดเลือดมักอายุมากกว่า 50 ปี)
- ผล MRI: การเพิ่มความเข้มของสารทึบแสง (T1 ที่เพิ่มแกโดลิเนียม) ตรงกับเส้นประสาทตา
- การฟื้นตัวเอง: ในชนิดไม่ทราบสาเหตุหรือที่สัมพันธ์กับ MS มากกว่า 90% มีสายตาดีขึ้นเป็น 0.5 หรือดีกว่าหลัง 1 ปี (การศึกษา ONTT)4).
- ความเสี่ยงในการเปลี่ยนเป็น MS: 15 ปีหลังจากการเกิดครั้งแรก ไม่มีรอยโรคใน MRI สมอง → 25%, มีรอยโรค → 78% จะพัฒนาเป็น MS4).
สถานการณ์ที่แยกแยะได้ยาก
หัวข้อที่มีชื่อว่า “สถานการณ์ที่แยกแยะได้ยาก”ด้านล่างนี้ การแยกความแตกต่างระหว่างโรคประสาทตาอักเสบและโรคเส้นประสาทตาที่ไม่เกิดจากการอักเสบกลายเป็นเรื่องยาก
- การมองเห็นลดลงเฉียบพลันข้างเดียวในผู้หญิงอายุมากกว่า 50 ปี: NAION เทียบกับโรคประสาทตาอักเสบที่ตรวจพบแอนติบอดี AQP4 (NMOSD)
- การมองเห็นลดลงเฉียบพลันทั้งสองข้างในผู้ใหญ่ตอนต้น: LHON เทียบกับ โรคประสาทตาอักเสบที่เกิดพร้อมกันทั้งสองข้าง เทียบกับ โรคเส้นประสาทตาจากพิษ
- การมองเห็นลดลงข้างเดียวร่วมกับมี papilledema: NAION เทียบกับ anterior optic neuritis เทียบกับ papillitis จากหลอดเลือด
โรคประสาทตาอักเสบที่ตรวจพบแอนติบอดี AQP4 เป็นโรคดื้อยาสเตียรอยด์ที่รักษายาก คิดเป็นประมาณ 10% ของโรคประสาทตาอักเสบที่ไม่ทราบสาเหตุ อายุที่เริ่มป่วยสูงกว่าโรคประสาทตาอักเสบทั่วไป และพบในผู้หญิงมากกว่า (อัตราส่วนเพศ 1:9) 5) แอนติบอดี AQP4 จะจับกับช่อง aquaporin 4 ที่แสดงออกบนเซลล์แอสโทรไซต์ในเส้นประสาทตา ทำให้เกิดการทำลายเซลล์ที่ขึ้นกับคอมพลีเมนต์ 5) เนื่องจากกลยุทธ์การรักษาแตกต่างกันอย่างสิ้นเชิงระหว่างผู้ป่วยที่ตรวจพบและไม่พบแอนติบอดี AQP4 จึงควรสั่งตรวจแอนติบอดีก่อนให้สเตียรอยด์แบบ pulse วิธีการตรวจด้วย cell-based assay (CBA) มีความไวและความจำเพาะสูงกว่า ELISA และแนะนำให้ใช้ CBA 5)
ก่อนให้สเตียรอยด์แบบ pulse สำหรับโรคประสาทตาอักเสบ ต้องแยกโรคติดเชื้อ (ไวรัสตับอักเสบบี ซิฟิลิส เอชไอวี เชื้อรา) ออกให้ได้ 2) การให้สเตียรอยด์ขนาดสูงในผู้ที่ติดเชื้อไวรัสตับอักเสบบีอาจทำให้เกิดตับอักเสบชนิดเฉียบพลันรุนแรง ในโรคประสาทตาอักเสบจากซิฟิลิส ให้ยาปฏิชีวนะเป็นอันดับแรกก่อนสเตียรอยด์
3. ชนิดที่มีความเร่งด่วนสูง
หัวข้อที่มีชื่อว่า “3. ชนิดที่มีความเร่งด่วนสูง”ตารางด้านล่างแสดงชนิดของโรคเส้นประสาทตาที่ต้องได้รับการดูแลฉุกเฉินเป็นพิเศษ
| ชนิด | ระดับความเร่งด่วน | ผลกระทบหากพลาด |
|---|---|---|
| โรคเส้นประสาทตาขาดเลือดส่วนหน้าชนิดหลอดเลือดแดงอักเสบ (AAION/GCA) | ฉุกเฉินที่สุด | ตาบอดในตาอีกข้าง (65% ของผู้ที่ไม่ได้รับการรักษาจะเกิดภายใน 10 วัน) 1) |
| โรคเส้นประสาทตาถูกกดทับเฉียบพลัน (เนื้องอก, ถุงน้ำ, ก้อนเลือด) | ฉุกเฉิน | การฝ่อของเส้นประสาทตาที่ดำเนินไปและการสูญเสียการมองเห็นที่ไม่สามารถกลับคืนได้ |
| โรคเส้นประสาทตาจากโพรงจมูก (Aspergillosis แบบแทรกซึม) | ฉุกเฉิน | มีรายงานอัตราการเสียชีวิต 94% 2) |
| โรคเส้นประสาทตาจากการบาดเจ็บ (กระดูกหักของช่องเส้นประสาทตา) | ฉุกเฉิน | การรักษาตั้งแต่เนิ่นๆ อาจช่วยรักษาการทำงานของสายตา |
| ภาวะขาดเลือดของประสาทตาส่วนหลัง (PION) | ฉุกเฉิน | เกิดขึ้นหลังการผ่าตัดหรือเสียเลือดมาก มักไม่สามารถฟื้นคืนได้ |
แนวทางการดูแลฉุกเฉินสำหรับ GCA
หัวข้อที่มีชื่อว่า “แนวทางการดูแลฉุกเฉินสำหรับ GCA”ภาวะตามัวชั่วคราว (amaurosis fugax) ปรากฏเป็นอาการนำในประมาณ 30% ของกรณีสูญเสียการมองเห็นถาวร และพบโดยเฉลี่ย 8.5 วันก่อนหน้า1) ณ จุดนี้ การสงสัยโรคหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ (GCA) และเริ่มให้สเตียรอยด์ทันทีมีความสำคัญอย่างยิ่งในการป้องกันทุติยภูมิ
4. ทางเข้าสู่การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “4. ทางเข้าสู่การวินิจฉัยแยกโรค”การวินิจฉัยแยกโรคของโรคเส้นประสาทตาถูกจัดระบบอย่างเป็นระบบผ่านสี่แกน: “เฉียบพลันหรือเรื้อรัง” “ข้างเดียวหรือสองข้าง” “มีปวดหรือไม่” และ “ผลตรวจที่หัวประสาทตา”
เฉียบพลันหรือเรื้อรัง
หัวข้อที่มีชื่อว่า “เฉียบพลันหรือเรื้อรัง”เฉียบพลัน (ถึงความเสียหายสูงสุดภายในชั่วโมงถึงวัน)
- NAION: การมองเห็นลดลงอย่างกะทันหันเมื่อตื่นนอนเป็นลักษณะทั่วไป
- AAION: การมองเห็นลดลงอย่างรุนแรงในตาข้างเดียว (การมองเห็นน้อยกว่า 20/200 ในมากกว่า 60%) 1)
- จากการบาดเจ็บ: ทันทีหลังการบาดเจ็บถึงภายในไม่กี่ชั่วโมง
กึ่งเฉียบพลัน (วันถึงสัปดาห์)
- โรคประสาทอักเสบแก้วนำแสงไม่ทราบสาเหตุ: ดำเนินไปเป็นเวลา 2 สัปดาห์ จากนั้นเริ่มฟื้นตัว
- LHON: การมองเห็นลดลงแบบกึ่งเฉียบพลันโดยไม่เจ็บปวดในตาข้างเดียว หลังจากนั้นกลายเป็นสองตาในไม่กี่สัปดาห์ถึงไม่กี่เดือน
- การกดทับ: อาจดำเนินแบบกึ่งเฉียบพลันเมื่อเนื้องอกโตเร็วหรือมีเลือดออก
เรื้อรัง (ดำเนินช้าในระดับเดือนถึงปี)
- ADOA (จอประสาทตาฝ่อแบบเด่นบนออโตโซม): เริ่มในวัยเรียน ดำเนินช้าทั้งสองตา
- การกดทับเรื้อรัง: จากเนื้องอกต่อมใต้สมอง เนื้องอกเบ้าตา ฯลฯ
- พิษและโภชนาการ: การได้รับสารเป็นเวลานานหรือขาดสารอาหารทำให้ดำเนินแบบกึ่งเฉียบพลันถึงเรื้อรัง
ตาข้างเดียวหรือทั้งสองข้าง
หัวข้อที่มีชื่อว่า “ตาข้างเดียวหรือทั้งสองข้าง”โรคที่มักเกิดข้างเดียว
- NAION: โดยหลักแล้วเกิดข้างเดียว (เกิดพร้อมกันทั้งสองข้างพบน้อยมาก)
- AAION: เริ่มข้างเดียว หากไม่รักษา 65% จะลามไปตาอีกข้างภายใน 10 วัน1)
- โรคประสาทตาอักเสบไม่ทราบสาเหตุ/ที่เกี่ยวข้องกับ MS: โดยทั่วไปเกิดข้างเดียว
- จากการกดทับ การบาดเจ็บ การฉายรังสี: มักเกิดข้างเดียว
โรคที่มีแนวโน้มเป็นสองตา
- LHON: เริ่มเป็นตาเดียว หลังจากนั้นไม่กี่สัปดาห์ถึงไม่กี่เดือนกลายเป็นสองตา (สุดท้ายเกือบ 100% เป็นสองตา)
- ADOA: เริ่มเป็นสองตาพร้อมกันแบบสมมาตร
- พิษ/โภชนาการ: โดยหลักการแล้วเป็นสองตา (หากตาข้างหนึ่งปกติสมบูรณ์ ควรพิจารณาแยกสาเหตุจากพิษ) 2)
- NMOSD/AQP4-IgG บวก: รุนแรง เป็นสองตา กำเริบซ้ำ 60-69% มีความบกพร่องถาวรอย่างน้อยหนึ่งตาที่ระดับสายตา ≤20/200 5)
- MOGAD: การเริ่มเป็นสองตาพบบ่อย (พบน้อยมากใน MS ที่เกี่ยวข้องหรือไม่ทราบสาเหตุ) 6)
การมีหรือไม่มีอาการปวด
หัวข้อที่มีชื่อว่า “การมีหรือไม่มีอาการปวด”| มีอาการปวด | ไม่มีอาการปวด (ไม่เจ็บ) |
|---|---|
| โรคประสาทอักเสบแก้วนำแสงไม่ทราบสาเหตุ (ปวดเมื่อขยับลูกตาประมาณ 50%)13) | NAION (ไม่มีปวดลูกตา ปวดศีรษะและขากรรไกรสะดุดเป็นอาการทางระบบของ GCA) |
| โรคประสาทอักเสบแก้วนำแสงที่เกี่ยวข้องกับ MS | AAION (ไม่มีปวดลูกตา มีขากรรไกรสะดุดและปวดศีรษะ) |
| เกี่ยวข้องกับ NMOSD (ปวดรอบเบ้าตา) | LHON และ ADOA (ไม่เจ็บปวด) 14) |
| MOGAD (มักมีอาการปวดศีรษะร่วมด้วย) 6) | จากพิษหรือโภชนาการ (ไม่มีปวดเมื่อขยับตา) |
| จากการบาดเจ็บ (ปวดเนื่องจากการบาดเจ็บ) | จากการกดทับ (ปกติไม่เจ็บปวดแต่อาจมีปวดเบ้าตาร่วม) |
การจำแนกตามลักษณะของหัวประสาทตา
หัวข้อที่มีชื่อว่า “การจำแนกตามลักษณะของหัวประสาทตา”5. การตรวจและการทดสอบ
หัวข้อที่มีชื่อว่า “5. การตรวจและการทดสอบ”การประเมินทางจักษุวิทยาที่จำเป็น
หัวข้อที่มีชื่อว่า “การประเมินทางจักษุวิทยาที่จำเป็น”เมื่อสงสัยโรคเส้นประสาทตา ควรทำการประเมินดังต่อไปนี้อย่างเป็นระบบ.
การมองเห็นและการมองเห็นสี ค่าสายตาที่แก้ไขแล้วเป็นพื้นฐานในการประเมินความรุนแรงและความก้าวหน้าของความผิดปกติ การมองเห็นสี (Ishihara, Farnsworth-Munsell 100 hue) มักจะบกพร่องตั้งแต่ระยะแรกในโรคเส้นประสาทตา และความผิดปกติของสีอาจเกิดขึ้นก่อนการมองเห็นลดลง ในโรคเส้นประสาทตาจากพิษหรือโภชนาการ การรับรู้สีแดงลดลงเป็นสัญญาณเริ่มต้น 2) ใน ADOA (จอประสาทตาฝ่อแบบเด่น autosomal) ความผิดปกติของสีระดับตติยภูมิที่ได้มา (ความผิดปกติของสีน้ำเงิน-เหลือง) เป็นลักษณะเฉพาะ โดยแสดงแกนความผิดปกติของสีระดับตติยภูมิในการทดสอบ Farnsworth-Munsell 100 hue 2)
RAPD (ความบกพร่องของรูม่านตาทางนำเข้าสัมพัทธ์)
RAPD ประเมินโดยการทดสอบแสงสวิง (swinging flashlight test) และเป็นตัวบ่งชี้วัตถุประสงค์ของความผิดปกติของเส้นประสาทตา นอกจากนี้ยังช่วยในการแยกความแตกต่างจากความผิดปกติทางการทำงาน 2)
OCT (การถ่ายภาพด้วยแสงคลื่นความถี่ต่ำ)
หัวข้อที่มีชื่อว่า “OCT (การถ่ายภาพด้วยแสงคลื่นความถี่ต่ำ)”OCT เป็นการตรวจที่จำเป็นสำหรับการประเมินระยะและการติดตามโรคเส้นประสาทตา
| ตัวชี้วัดการประเมิน | ผลการตรวจในระยะเฉียบพลัน | ผลการตรวจในระยะเรื้อรัง |
|---|---|---|
| pRNFL (ความหนาของชั้นเส้นใยประสาทรอบหัวประสาทตา) | หนาขึ้นในภาวะหัวประสาทตาบวม (ระวังผลบวกลวง) | บางลงในภาวะประสาทตาฝ่อ |
| GCL-IPL (ชั้นเซลล์ปมประสาท + ชั้นข่ายประสาทชั้นใน) | เปลี่ยนแปลงน้อย | บางลงสะท้อนความเสียหายของเซลล์ปมประสาทจอตา |
| รูปร่างของจานประสาทตา | รอยบุ๋มหายไปหรือเล็กลง | คงที่หลังการฝ่อ |
รูปแบบการบางลงของ pRNFL และการแยกชนิดโรค
รูปแบบการบางลงของ pRNFL จากการตรวจ OCT มีประโยชน์ในการแยกชนิดโรคหลังจากเริ่มมีอาการหลายสัปดาห์ถึงหลายเดือน
- การบางลงรอบด้านอย่างรุนแรง: NMOSD (ชนิดที่ให้ผลบวกต่อแอนติบอดี AQP4) รุนแรงที่สุด เกิดการบางลงอย่างรุนแรงรอบด้าน
- การบางลงบริเวณขมับเด่น (papillomacular bundle): จากพิษ โภชนาการ LHON ADOA สัมพันธ์กับ central scotoma
- การบางลงแบบพัดด้านบนหรือด้านล่าง: NAION สัมพันธ์กับ defect แบบ fascicular ด้านบนหรือด้านล่าง
- MOGAD เทียบกับ MS: การบางลงของ pRNFL หลัง MOG-ON รุนแรงกว่า MS6)
- การแยกจากต้อหิน: ในต้อหิน การเปลี่ยนแปลงรูปร่างของหัวประสาทตา (cupping โต) เกิดก่อน และรูปแบบการบางลงของ GCL ต่างกัน
การตรวจลานสายตา (Humphrey Field Analyzer)
หัวข้อที่มีชื่อว่า “การตรวจลานสายตา (Humphrey Field Analyzer)”รูปแบบของลานสายตาบกพร่องสัมพันธ์โดยตรงกับการประมาณตำแหน่งทางกายวิภาคของรอยโรค
| รูปแบบของความบกพร่องของลานสายตา | โรคที่สงสัยเป็นหลัก | ความสัมพันธ์ทางกายวิภาค |
|---|---|---|
| จุดบอดกลางและจุดบอดกลางจากจุดบอดธรรมชาติ | พิษ, โภชนาการ, LHON, ADOA, โรคประสาทตาอักเสบไม่ทราบสาเหตุ2) | ความเสียหายของมัดประสาทตาจุดรับภาพ (PMB) |
| ความบกพร่องในแนวราบ (ด้านขมับล่างถึงด้านล่าง) | NAION (ความบกพร่องแบบมัดเส้นใย) 3) | ภาวะขาดเลือดครึ่งบนหรือครึ่งล่างของจานประสาทตา |
| ตาบอดครึ่งซีกสองข้างทางขมับ | การกดทับออปติกไคแอสมาของเส้นประสาทตา (เนื้องอกต่อมใต้สมอง, ครานิโอฟาริงจิโอมา) | เส้นใยไขว้กลางของออปติกไคแอสมาของเส้นประสาทตา |
| ตาบอดครึ่งซีกชนิดเดียวกัน (ข้างเดียวกัน) | รอยโรคหลังออปติกไคแอสมาส (optic tract, optic radiation, occipital lobe) | ทางเดินประสาทตาส่วนกลาง |
| จุดบอดแบบจังก์ชันนัล | รอยโรคส่วนหน้าของออปติกไคแอสมาส โรคเส้นประสาทตาชนิดนาซัลชนิดหนึ่ง | มัดประสาทพาพิลโลมากิวลาร์ + ขมับด้านบนด้านตรงข้าม |
| การลดลงของความไวโดยรวม | เกี่ยวข้องกับ NMOSD / หลังโรคประสาทอักเสบแก้วนำแสงรุนแรง 5) | ความเสียหายของเส้นใยประสาทตาเป็นวงกว้าง |
| การขยายจุดบอดของ Mariotte (การมองเห็นปกติ) | Drusen ของจานประสาทตา / papilitis vasculitis / perineuritis เส้นประสาทตา | เฉพาะรอบจานประสาทตา |

การตรวจเลือดและน้ำไขสันหลัง
หัวข้อที่มีชื่อว่า “การตรวจเลือดและน้ำไขสันหลัง”แสดงการตรวจที่แนะนำสำหรับการประเมินเบื้องต้นของโรคเส้นประสาทตาอักเสบเฉียบพลัน
| รายการตรวจ | วัตถุประสงค์ | ความสำคัญทางคลินิก |
|---|---|---|
| ESR, CRP, เกล็ดเลือด | การแยกโรค GCA (AAION) | สำคัญที่สุด CRP มีความจำเพาะสูงกว่า ESR1) |
| แอนติบอดีต่อ AQP4 (การทดสอบแบบใช้เซลล์) | การวินิจฉัย NMOSD | วิธี ELISA มีความไวและความจำเพาะต่ำกว่าวิธี CBA5) |
| แอนติบอดีต่อ MOG (การทดสอบแบบใช้เซลล์) | การวินิจฉัย MOGAD | การทดสอบ CBA ที่จดจำโมเลกุล MOG ดั้งเดิมเป็นสิ่งจำเป็น 6) |
| การทดสอบซิฟิลิส (TPHA และ RPR) และเอชไอวี | การแยกโรคประสาทตาอักเสบจากการติดเชื้อ | ต้องตรวจสอบก่อนใช้สเตียรอยด์ |
| วิตามินบี12 บี1 กรดโฟลิก ทองแดง | การประเมินภาวะจอประสาทตาเสื่อมจากโภชนาการ | สำคัญเป็นพิเศษหลังการผ่าตัดลดน้ำหนักหรือการกินเจแบบวีแกน |
| ยีนไมโตคอนเดรีย (mt11778, mt14484, mt3460) | การวินิจฉัย LHON | การกลายพันธุ์ทั้งสามนี้ครอบคลุมมากกว่า 95% ของผู้ป่วยทั้งหมด14) |
| β-D-กลูแคนและการเพาะเชื้อรา | สงสัยโรคaspergillosisชนิดรุกราน | มักสูงขึ้นในชนิดรุกราน2) |
| ACE, ไลโซไซม์, CT ทรวงอก | แยกโรคซาร์คอยโดซิส | — |
| ANA, dsDNA, ANCA | เกี่ยวข้องกับโรคภูมิต้านตนเองทั่วร่างกาย (SLE/หลอดเลือดอักเสบ) | — |
ข้อบ่งชี้การตรวจน้ำไขสันหลัง ข้อบ่งชี้ ได้แก่ สงสัยเยื่อหุ้มสมองอักเสบ/สมองอักเสบติดเชื้อ ช่วยวินิจฉัย NMOSD/MOGAD (เม็ดเลือดในน้ำไขสันหลังเพิ่มขึ้นและดัชนี IgG สูง) ช่วยวินิจฉัย MS (oligoclonal band ในน้ำไขสันหลัง) ใน NMOSD อาจพบเม็ดเลือดเพิ่มขึ้นอย่างชัดเจน ≥50 เซลล์/ไมโครลิตร6).
การตรวจภาพ
หัวข้อที่มีชื่อว่า “การตรวจภาพ”| การตรวจ | เนื้อหาการประเมินหลัก | หมายเหตุพิเศษ |
|---|---|---|
| MRI วงโคจร (T2 ระงับไขมัน / T1 ฉีดสารทึบแสง) | การอักเสบของเส้นประสาทตา, บวมน้ำ, ก้อน, การเพิ่มความเข้มของสารทึบแสง | ในโรคประสาทตาอักเสบมีการเพิ่มความเข้มของสารทึบแสง ในระยะเฉียบพลันของ LHON ไม่มีการเพิ่มความเข้ม 14) |
| MRI ศีรษะ (FLAIR) | รอยโรคทำลายไมอีลิน (MS, NMOSD) และรอยโรคในกะโหลกศีรษะ | ใช้ในเกณฑ์ McDonald สำหรับการวินิจฉัย MS |
| CT (เงื่อนไขกระดูก) | กระดูกหักของช่องประสาทตา (การบาดเจ็บ) - พยาธิสภาพของไซนัส - การกลายเป็นปูน (ดรูเซน) | จำเป็นในกรณีบาดเจ็บและโรคทางจมูก |
| อัลตราซาวนด์ศีรษะ (ดอปเปลอร์สี) | สัญญาณรัศมีสำหรับการวินิจฉัย GCA | ความไว 68% ความจำเพาะ 91% (100% หากเป็นบวกทั้งสองข้าง)1) |
| PET-CT (FDG) | การประเมินรอยโรคหลอดเลือดขนาดใหญ่ใน GCA | ความไว 92% ความจำเพาะ 85% (การทดลอง GAPS) 1) |
| อัลตราซาวนด์วงโคจร | ยืนยันการกลายเป็นปูนของดรูเซนที่หัวประสาทตา | — |
ในโรคเส้นประสาทตาเฉียบพลัน โดยหลักการแล้วจำเป็นต้องทำ MRI ของเบ้าตา ลำดับความสำคัญสูงสุดคือการแยกแยะรอยโรคที่กดทับ และแนวทางการรักษาจะแตกต่างกันอย่างมากขึ้นอยู่กับว่ามีการเพิ่มความเข้มของสารทึบรังสี (การอักเสบ) ที่สอดคล้องกับเส้นประสาทตาหรือการกดทับ/การเสียรูป (การกดทับ) 2) หาก MRI ที่มีการเพิ่มความเข้มของสารทึบรังสีไม่พบการอักเสบของเส้นประสาทตา ให้พิจารณาสาเหตุจากสารพิษ พันธุกรรม หรือโภชนาการ ในระยะเฉียบพลันของ LHON จะไม่มีการอักเสบ และไม่มีการรั่วของฟลูออเรสซีนจากจานประสาทตาในการถ่ายภาพหลอดเลือดฟลูออเรสซีนของจอตา ซึ่งเป็นจุดแยกความแตกต่างที่สำคัญจากโรคประสาทตาอักเสบชนิดอักเสบ 14) หากมีข้อห้ามในการทำ MRI ให้ทำ CT เพื่อประเมินโพรงอากาศข้างจมูก เบ้าตา และท่อประสาทตา
การใช้ศักย์ไฟฟ้าที่เกิดจากการกระตุ้นการมองเห็น (VEP)
หัวข้อที่มีชื่อว่า “การใช้ศักย์ไฟฟ้าที่เกิดจากการกระตุ้นการมองเห็น (VEP)”ศักย์ไฟฟ้าที่เกิดจากการกระตุ้นการมองเห็น (VEP) มีประโยชน์เป็นเครื่องหมายของโรคประสาทตาอักเสบชนิดทำลายปลอกไมอีลิน การยืดออกของระยะแฝง P100 (ปกติภายใน 130 มิลลิวินาที) บ่งชี้ถึงการทำลายปลอกไมอีลิน และการยืดออกมักคงอยู่หลังการฟื้นตัวในโรคประสาทตาอักเสบที่เกี่ยวข้องกับ MS และชนิดไม่ทราบสาเหตุ 13) การลดลงของแอมพลิจูดพบได้ชัดเจนในความเสียหายของแอกซอน (จากสารพิษ, ขาดเลือด) ในโรคเส้นประสาทตาจากสารพิษ จะไม่มีความล่าช้าของระยะแฝง P100 มีเพียงการลดลงของแอมพลิจูด ซึ่งช่วยในการแยกความแตกต่างจากการทำลายปลอกไมอีลิน 13) การลดลงของความถี่กระพริบวิกฤต (CFF) ยังสะท้อนถึงความผิดปกติของโรคเส้นประสาทตา และแสดงการลดลงอย่างชัดเจนในโรคประสาทตาอักเสบที่เกี่ยวข้องกับ NMOSD 13)
6. ลักษณะเฉพาะตามสาเหตุ
หัวข้อที่มีชื่อว่า “6. ลักษณะเฉพาะตามสาเหตุ”โรคเส้นประสาทตาที่สำคัญถูกจำแนกตามสาเหตุ และสรุปลักษณะของแต่ละประเภท
6-1. โรคเส้นประสาทตาขาดเลือด
หัวข้อที่มีชื่อว่า “6-1. โรคเส้นประสาทตาขาดเลือด”โรคเส้นประสาทตาขาดเลือดส่วนหน้าชนิดไม่สัมพันธ์กับหลอดเลือดแดงอักเสบ (NAION)
หัวข้อที่มีชื่อว่า “โรคเส้นประสาทตาขาดเลือดส่วนหน้าชนิดไม่สัมพันธ์กับหลอดเลือดแดงอักเสบ (NAION)”NAION เป็นชนิดที่พบบ่อยที่สุดของโรคเส้นประสาทตาเฉียบพลันในผู้ใหญ่ มักเกิดในผู้ที่มีอายุมากกว่า 50 ปี3) เกิดภาวะกล้ามเนื้อตายจากการขาดเลือดที่หัวประสาทตาเนื่องจากระบบไหลเวียนเลือดของหลอดเลือดแดงซิลิอารีส่วนหลังสั้นล้มเหลวเฉียบพลัน
- ระบาดวิทยา: อุบัติการณ์รายปีในสหรัฐอเมริกาคือ 2.3–10.2 ต่อ 100,000 คน3) ส่วนใหญ่มีอายุมากกว่า 50 ปี แต่อุบัติการณ์ในผู้ที่มีอายุน้อยกว่า 50 ปีก็เพิ่มขึ้นเช่นกัน
- ปัจจัยเสี่ยง: ความดันโลหิตสูง เบาหวาน ไขมันในเลือดสูง ภาวะหยุดหายใจขณะหลับ จานประสาทตาที่มีความเสี่ยง (อัตราส่วนคัพต่อดิสก์น้อยกว่า 0.2) พบจานประสาทตาที่มีความเสี่ยงในประมาณ 80% ของตาข้างตรงข้าม3)
- อาการ: การมองเห็นลดลงเฉียบพลัน ไม่เจ็บปวด ข้างเดียว มักสังเกตเมื่อตื่นนอน RAPD เป็นบวกข้างที่ได้รับผลกระทบ
- ลักษณะของจานประสาทตา: แดงและบวม (เป็นรูปพัด ด้านล่างเด่นชัดกว่า) อาจมีเลือดออกร่วมด้วย
- ลานสายตา: ความบกพร่องของมัดเส้นใยแนวนอน (ความบกพร่องบริเวณขมับด้านล่างเป็นลักษณะทั่วไป)
- การรักษา: ยังไม่มีการรักษาที่ได้ผลพิสูจน์ในระยะเฉียบพลัน การจัดการปัจจัยเสี่ยงทางหลอดเลือดและการรักษาภาวะหยุดหายใจขณะหลับเป็นหลักในการป้องกันการกลับเป็นซ้ำ
- ประเด็นที่น่าสนใจล่าสุด: การศึกษาเชิงสังเกตในปี 2024 รายงานความเสี่ยงของ NAION ที่เพิ่มขึ้นในผู้ใช้เซมากลูไทด์ (ยาออกฤทธิ์ต่อตัวรับ GLP-1) อย่างไรก็ตาม ยังไม่มีการพิสูจน์ความสัมพันธ์เชิงสาเหตุ และการตัดสินใจสั่งจ่ายต้องพิจารณาผลประโยชน์ในการรักษาเบาหวานและโรคอ้วน7)
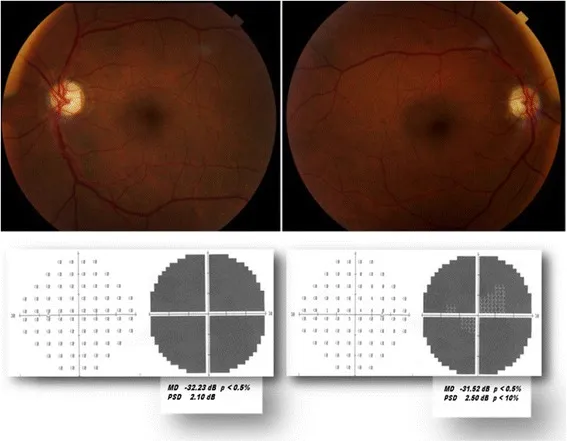
โรคเส้นประสาทตาขาดเลือดส่วนหน้าชนิดหลอดเลือดแดงอักเสบ (AAION/GCA)
หัวข้อที่มีชื่อว่า “โรคเส้นประสาทตาขาดเลือดส่วนหน้าชนิดหลอดเลือดแดงอักเสบ (AAION/GCA)”AAION คิดเป็น 5-10% ของโรคเส้นประสาทตาขาดเลือดส่วนหน้าทั้งหมด แต่เป็นโรคเส้นประสาทตาที่ต้องได้รับการรักษาอย่างเร่งด่วนที่สุด 1) สาเหตุพื้นฐานคือการอักเสบของหลอดเลือดแดงซิลิอารีส่วนหลังสั้นที่เลี้ยงหัวประสาทตา และมากกว่า 90% ของกรณีเกิดจากหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ (GCA)
- ระบาดวิทยา: พบได้บ่อยในหญิงสูงอายุที่มีอายุมากกว่า 50 ปี (โดยเฉพาะมากกว่า 75 ปี) โดยอัตราส่วนชาย:หญิงคือ 1:3 1) อุบัติการณ์ในญี่ปุ่นคือ 1.47 ต่อ 100,000 คน ซึ่งต่ำกว่าในยุโรปและสหรัฐอเมริกามาก
- อาการ: การสูญเสียการมองเห็นอย่างรุนแรงเฉียบพลันข้างเดียว (น้อยกว่า 20/200 ในมากกว่า 60% ของกรณี และไม่มีการรับรู้แสงในมากกว่า 20%) 1) ผู้ป่วยประมาณ 30% มีอาการตามัวชั่วคราวนำมาก่อน
- อาการทั่วร่างกาย: ปวดศีรษะ (65-90%) ปวดขากรรไกรเวลาเคี้ยว (11-45%) กดเจ็บหนังศีรษะ มีไข้ และอาการคล้ายโรคปวดกล้ามเนื้อและข้ออักเสบรูมาตอยด์ (PMR)
- ลักษณะของจานประสาทตา: อาการบวมซีดคล้ายชอล์ก (pallid swelling) เป็นลักษณะเฉพาะ
- การตรวจ: ESR และ CRP สูง (สูงขึ้นใน >80% ของผู้ป่วย)1) การตัดชิ้นเนื้อหลอดเลือดแดงขมับ (ความไวและความจำเพาะ >95%)1)
- การรักษา: สเตียรอยด์ขนาดสูง (mPSL 500-1000 มก. หยดทางหลอดเลือดดำ 3 วัน → เพรดนิโซโลนชนิดรับประทาน ลดขนาดลงทีละน้อย)1) โทซิลิซูแมบ (ยาต้านตัวรับ IL-6) มีประสิทธิภาพในการลดการใช้สเตียรอยด์ (การศึกษา GiACTA หลักฐานจาก RCT)1)
- การพยากรณ์โรค: แทบไม่มีความหวังในการฟื้นฟูการมองเห็นในตาที่เป็นโรค แต่การรักษาด้วยสเตียรอยด์มีประสิทธิภาพในการป้องกันการเกิดโรคในตาอีกข้าง
6-2. โรคประสาทตาอักเสบจากการอักเสบ
หัวข้อที่มีชื่อว่า “6-2. โรคประสาทตาอักเสบจากการอักเสบ”โรคประสาทตาอักเสบไม่ทราบสาเหตุ
หัวข้อที่มีชื่อว่า “โรคประสาทตาอักเสบไม่ทราบสาเหตุ”โรคอักเสบของเส้นประสาทตาจากกลไกภูมิต้านตนเอง ซึ่งเป็นสาเหตุส่วนใหญ่ของโรคประสาทตาอักเสบ 13) อายุที่พบบ่อยคือ 15–45 ปี ผู้หญิงคิดเป็นประมาณ 70% และอุบัติการณ์รายปีในญี่ปุ่นคือ 1.6 ต่อผู้ใหญ่ 100,000 คน 13).
- อาการ: การมองเห็นลดลงเฉียบพลันข้างเดียวและปวดเมื่อขยับลูกตา (ประมาณ 50%) ดำเนินไปภายในไม่กี่วันถึง 2 สัปดาห์ และมีแนวโน้มฟื้นตัวได้เองภายใน 5 สัปดาห์
- ลานสายตา: จุดบอดกลางและจุดบอดกลางตาบอดพบได้บ่อย
- MRI: การเพิ่มความเข้มของสารทึบรังสี (แกโดลิเนียม) ที่สอดคล้องกับเส้นประสาทตา
- การพยากรณ์โรค: มากกว่า 90% ฟื้นตัวเป็นความคมชัดของการมองเห็น 0.5 หรือดีกว่าภายใน 1 ปี (การศึกษา ONTT) 4).
- การรักษา: การให้สเตียรอยด์แบบ pulse ด้วย mPSL 1,000 มก./วัน นาน 3 วัน ช่วยให้ฟื้นตัวเร็วขึ้น ไม่ให้การรักษาด้วยสเตียรอยด์ชนิดรับประทานเดี่ยวเพราะเพิ่มอัตราการกลับเป็นซ้ำ (การศึกษา ONTT) 4).
- ความเสี่ยงในการเปลี่ยนเป็น MS: อุบัติการณ์สะสม 50% ภายใน 15 ปีหลังการเกิดครั้งแรก หากไม่มีรอยโรคใน MRI สมอง → 25% หากมี → 78%4).
โรคประสาทตาอักเสบที่เกี่ยวข้องกับ MS
หัวข้อที่มีชื่อว่า “โรคประสาทตาอักเสบที่เกี่ยวข้องกับ MS”เกิดขึ้นเป็นอาการแรกของ MS ในประมาณ 30% ของผู้ป่วย และผู้ป่วย MS มากถึง 75% จะมีประสบการณ์โรคประสาทตาอักเสบอย่างน้อยหนึ่งครั้งตลอดชีวิต8) มักเป็นข้างเดียว ปวดเมื่อขยับลูกตา และรอยโรคหลังลูกตา (จอประสาทตาปกติ 65%) รอยโรคทำลายไมอีลินใน MRI สมอง (สัญญาณสูง T2/FLAIR) เป็นกุญแจสำคัญในการวินิจฉัย หลังจากยืนยันการวินิจฉัยตามเกณฑ์ McDonald (ปี 2017 แก้ไขปี 2024) จะใช้การรักษาที่ปรับเปลี่ยนโรค (DMT: interferon beta, natalizumab, fingolimod, anti-CD20 ฯลฯ) เพื่อป้องกันการกลับเป็นซ้ำ
โรคประสาทตาอักเสบที่เกี่ยวข้องกับ NMOSD (กลุ่มอาการอักเสบของเส้นประสาทตาและไขสันหลัง)
หัวข้อที่มีชื่อว่า “โรคประสาทตาอักเสบที่เกี่ยวข้องกับ NMOSD (กลุ่มอาการอักเสบของเส้นประสาทตาและไขสันหลัง)”AQP4-IgG บวก พบมากในเพศหญิง (อัตราส่วน 1:9) วัยกลางคน และเชื้อสายเอเชีย รุนแรงกว่า เป็นสองข้าง และกลับเป็นซ้ำบ่อยกว่าโรคประสาทตาอักเสบที่เกี่ยวข้องกับ MS5) อัตราการสูญเสียการมองเห็นถาวร (อย่างน้อย 20/200 ในตาข้างเดียว) สูงถึง 60-69%5) MRI เบ้าตาแสดงรอยโรคเส้นประสาทตาที่ยาว (มักเกี่ยวข้องกับออปติกไคแอสมา) การรักษา: สเตียรอยด์ขนาดสูงในระยะเฉียบพลัน → การแลกเปลี่ยนพลาสมา → ภูมิคุ้มกันบำบัดป้องกันการกลับเป็นซ้ำ (eculizumab, rituximab, satralizumab)5).
โรคประสาทตาอักเสบที่เกี่ยวข้องกับ MOGAD (โรคที่เกี่ยวข้องกับแอนติบอดี MOG)
หัวข้อที่มีชื่อว่า “โรคประสาทตาอักเสบที่เกี่ยวข้องกับ MOGAD (โรคที่เกี่ยวข้องกับแอนติบอดี MOG)”MOG-IgG บวก อัตราการเกิดต่อปีคือ 1.6–4.8 ต่อล้านคน 6) การเกิดสองตาพร้อมกันพบบ่อย โดยมีอาการบวมของหัวประสาทตาอย่างรุนแรง และรอยโรคส่วนหน้าชัดเจน ใน MRI ลักษณะเด่นคือหัวประสาทตาบวม รอยโรคเส้นประสาทตายาว และเยื่อหุ้มเส้นประสาทตาอักเสบ 6) การเปรียบเทียบอัตราส่วนเพศระหว่าง MS-ON, AQP4-ON และ MOG-ON แตกต่างกัน: 3:1 / 7–9:1 / 1:1 6) ตอบสนองต่อสเตียรอยด์แต่มักกำเริบหากลดขนาดยาเร็ว จำเป็นต้องลดขนาดยาอย่างค่อยเป็นค่อยไป 6)
6-3. โรคเส้นประสาทตาถูกกดทับ
หัวข้อที่มีชื่อว่า “6-3. โรคเส้นประสาทตาถูกกดทับ”เกิดจากการกดทับเส้นประสาทตาโดยเนื้องอก โป่งพอง เลือดคั่ง ฝี ถุงน้ำ หรือกล้ามเนื้อนอกลูกตาที่โต อาการและรูปแบบของความบกพร่องลานสายตาแตกต่างกันมากตามตำแหน่งที่ถูกกดทับ
- ปลายเบ้าตา: โรคตาจากต่อมไทรอยด์ (โรคเส้นประสาทตาจากต่อมไทรอยด์เกิดร่วมใน 3–8.6% ของโรคตาจากต่อมไทรอยด์ 70% เป็นสองตา), เนื้องอกเบ้าตา (ชนิดไม่ร้าย: เบ้าตาอักเสบไม่ทราบสาเหตุ 20%, adenoma หลายรูปแบบ 13%, hemangioma 13% พบบ่อยที่สุด ชนิดร้าย: lymphoma ร้ายพบบ่อยที่สุด) 9)
- จุดไขว้ประสาทตา: เนื้องอกต่อมใต้สมอง (พบบ่อยที่สุดในผู้ใหญ่ ทำให้ตาบอดครึ่งซีกด้านขมับทั้งสองข้าง), craniopharyngioma (พบบ่อยที่สุดในเด็ก)
- โรคเส้นประสาทตาจากโพรงจมูก (หมายเหตุพิเศษ): ชนิดแทรกซึมของโพรงจมูกอักเสบจากเชื้อรา (Aspergillus, Mucor) มีอัตราการเสียชีวิต 94% ตามรายงาน 2) เนื่องจากสเตียรอยด์ได้ผลชั่วคราว จึงมักถูกวินิจฉัยผิดเป็นประสาทตาอักเสบหลังลูกตา และการใช้สเตียรอยด์ต่อโดยไม่รู้ตัวอาจทำให้เสียชีวิตได้ ภาพการทำลายกระดูกใน CT/MRI เป็นกุญแจสำคัญในการวินิจฉัย ต้องประสานงานฉุกเฉินกับแพทย์หู คอ จมูก
หลักการรักษาคือการผ่าตัดเอารอยโรคที่เป็นสาเหตุออก ยิ่งคลายการกดทับเร็วเท่าใด โอกาสฟื้นฟูการมองเห็นก็ยิ่งดีขึ้น และเมื่อเส้นประสาทตาฝ่อเกิดขึ้นแล้ว การฟื้นตัวจะจำกัด
6-4. โรคเส้นประสาทตาจากสารพิษ
หัวข้อที่มีชื่อว่า “6-4. โรคเส้นประสาทตาจากสารพิษ”กลุ่มโรคที่ทำลายทางเดินภาพส่วนหน้าจากการสัมผัสสารเคมี2) โดยหลักการแล้วเป็นแบบสองตาและไม่เจ็บปวด หากตาข้างหนึ่งปกติสมบูรณ์ ควรแยกโรคเส้นประสาทตาจากสารพิษออก2)
- สารก่อโรค: บุหรี่ แอลกอฮอล์ ทินเนอร์ (ยา: ethambutol <มีชื่อเสียงที่สุด>, amiodarone, linezolid, cisplatin, ยากดภูมิคุ้มกัน ฯลฯ)
- ลานสายตา: โดยเฉพาะ scotoma กลางหรือ scotoma กลางตาบอด (ความเสียหายที่เด่นในเซลล์ p)2)
- การมองเห็นสี: การรับรู้สีแดงลดลงเป็นสัญญาณเริ่มต้น
- จอประสาทตา: ปกติหรือแดงเล็กน้อยในระยะแรก → ซีดบริเวณขมับของจานประสาทตาและความบกพร่องของมัดใยประสาทแมคิวโลพาพิลลารีในระยะเรื้อรัง
- RAPD: โดยหลักการแล้วเป็นลบเนื่องจากสมมาตรทั้งสองข้าง
- VEP: แอมพลิจูดลดลง โดยไม่มีความล่าช้าของระยะแฝง P100 (ความล่าช้าของระยะแฝงเป็นลักษณะของโรคประสาทตาอักเสบแบบทำลายไมอีลิน) 13)
- เอแทมบูทอล: ขึ้นอยู่กับขนาดยา (ความเสี่ยงเพิ่มขึ้นเมื่อเกิน 15 มก./กก.) การตรวจการทำงานของสายตาพื้นฐานก่อนการรักษาและการติดตามอย่างสม่ำเสมอเป็นสิ่งจำเป็น
- การรักษา: การหยุดสารที่เป็นสาเหตุเป็นพื้นฐาน ไม่มียาเฉพาะ
6-5. โรคเส้นประสาทตาจากโภชนาการ
หัวข้อที่มีชื่อว่า “6-5. โรคเส้นประสาทตาจากโภชนาการ”โรคเส้นประสาทตาอักเสบแบบสองข้างสมมาตรและลุกลาม เกิดจากการขาดวิตามินบี (B12, B1, B2, B9) และทองแดง อยู่ในสเปกตรัมเดียวกับโรคเส้นประสาทตาอักเสบจากพิษ แต่แตกต่างกันที่สาเหตุจากการขาดสารอาหาร ความเสี่ยงในปัจจุบัน ได้แก่ หลังการผ่าตัดลดน้ำหนัก (ต้องติดตามตลอดชีวิต) อาหารมังสวิรัติ และโรคพิษสุราเรื้อรัง อาการ ลานสายตา และผลตรวจอวัยวะภายในตา คล้ายกับชนิดจากพิษ (จุดบอดกลางตา ไม่เจ็บ ปานประสาทตาซีดด้านขมับ) การเสริมสารอาหารตั้งแต่เนิ่นๆ อาจช่วยให้ฟื้นตัวได้ แต่กรณีเรื้อรังอาจทำให้เกิดความเสียหายถาวร
6-6. โรคเส้นประสาทตาอักเสบทางพันธุกรรม
หัวข้อที่มีชื่อว่า “6-6. โรคเส้นประสาทตาอักเสบทางพันธุกรรม”LHON (โรคเส้นประสาทตาอักเสบทางพันธุกรรมลีเบอร์)
หัวข้อที่มีชื่อว่า “LHON (โรคเส้นประสาทตาอักเสบทางพันธุกรรมลีเบอร์)”โรคเส้นประสาทตาอักเสบเฉียบพลันหรือกึ่งเฉียบพลัน เกิดจากการกลายพันธุ์แบบจุดในดีเอ็นเอไมโทคอนเดรีย (mtDNA) ถ่ายทอดทางมารดา 14) การกลายพันธุ์หลักสามชนิด (mt3460, mt11778, mt14484) คิดเป็นมากกว่า 95% ของผู้ป่วยทั้งหมด และ mt11778 คิดเป็นประมาณ 90% ของผู้ป่วยในเอเชีย 14)
- ระบาดวิทยา: ความชุก 1/31,000 ถึง 1/68,000 อัตราการแสดงออก 2.5-17.5% ผู้เป็นพาหะส่วนใหญ่ไม่เกิดโรค 14) ในญี่ปุ่น มีผู้ป่วยรายใหม่ประมาณ 117 รายต่อปี (สำรวจปี 2014) เป็นโรคหายากที่ถูกกำหนด
- อาการ: พบมากในชายหนุ่ม (อัตราส่วนเพศประมาณ 93:7) จุดบอดกลางตาสองข้างแบบกึ่งเฉียบพลันและไม่เจ็บ (ข้างหนึ่งก่อน ต่อมาเป็นสองข้างภายในไม่กี่สัปดาห์ถึงไม่กี่เดือน)
- จอประสาทตาในระยะเฉียบพลัน: หัวประสาทตาแดงและบวม หลอดเลือดฝอยรอบหัวประสาทตาขยายและคดเคี้ยว ไม่พบการรั่วของฟลูออเรสซีนจากหัวประสาทตาในการตรวจฟลูออเรสซีนแองจิโอกราฟี (ข้อแตกต่างสำคัญจากโรคประสาทตาอักเสบชนิดอักเสบ) 14).
- รีเฟล็กซ์รูม่านตา: ค่อนข้างคงอยู่เมื่อเทียบกับโรคประสาทตาอื่นๆ หรือเสียไปเพียงเล็กน้อย 14).
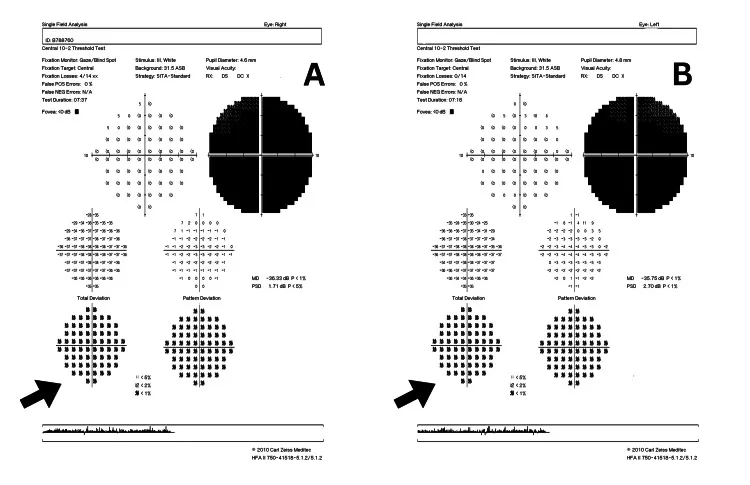
- การมองเห็นสุดท้าย: ใน mt11778 มักอยู่ที่ประมาณ 0.01 mt14484 มีอัตราการฟื้นตัวเองสูงที่สุด 14).
- การรักษา: Idebenone 900 มก./วัน (ได้รับการอนุมัติจาก EMA ของยุโรป) ในการทดลอง LEROS พบว่า CRR (การฟื้นการมองเห็นที่มีนัยสำคัญ) อยู่ที่ 46.0% (เทียบกับยาหลอก) 10) ในการศึกษา cohort ของเวลส์ พบว่า CRR 86% ที่ 27 เดือน 10) การบำบัดด้วยยีนก็แสดงประสิทธิภาพในการทดลองระยะที่ III 11) การให้คำแนะนำให้เลิกสูบบุหรี่มีความสำคัญในการป้องกันการเกิดและการลุกลามของโรค
ADOA (ภาวะฝ่อของเส้นประสาทตาที่ถ่ายทอดทางพันธุกรรมแบบเด่น)
หัวข้อที่มีชื่อว่า “ADOA (ภาวะฝ่อของเส้นประสาทตาที่ถ่ายทอดทางพันธุกรรมแบบเด่น)”โรคเส้นประสาทตาทางพันธุกรรมที่พบบ่อยที่สุด สาเหตุหลักมาจากการกลายพันธุ์ของยีน OPA1 มักตรวจพบในวัยเรียนว่าเป็นความผิดปกติของการพัฒนาการมองเห็นทั้งสองข้างโดยไม่ทราบสาเหตุ ลักษณะเด่นคือความบกพร่องในการมองเห็นสีระดับตติยภูมิที่เกิดขึ้นภายหลัง (ความบกพร่องในการมองเห็นสีน้ำเงิน-เหลือง) OCT แสดงการบางลงของชั้นใยประสาทจอตาที่เด่นในจตุภาคขมับ-ล่าง 2) ปัจจุบันยังไม่มีการรักษาที่ได้ผล การดูแลหลักคือการดูแลผู้มีความบกพร่องทางการมองเห็นและการให้คำปรึกษาทางพันธุกรรม
6-7. โรคเส้นประสาทตาจากการบาดเจ็บ
หัวข้อที่มีชื่อว่า “6-7. โรคเส้นประสาทตาจากการบาดเจ็บ”การบาดเจ็บของเส้นประสาทตาที่เกิดจากการกระทบกระแทกอย่างรุนแรงที่ศีรษะหรือเบ้าตา มักเกิดจากแรงทางอ้อมภายในช่องเส้นประสาทตา เกิดการมองเห็นลดลงเฉียบพลันทันทีหลังการบาดเจ็บ การแตกหักของช่องเส้นประสาทตายืนยันด้วย CT หน้าต่างกระดูก พิจารณาการใช้สเตียรอยด์ขนาดสูงหรือการผ่าตัดลดความดันในช่องเส้นประสาทตา แต่หลักฐานสำหรับทั้งสองวิธีมีจำกัด
6-8. โรคเส้นประสาทตาจากการฉายรังสี
หัวข้อที่มีชื่อว่า “6-8. โรคเส้นประสาทตาจากการฉายรังสี”ความผิดปกติจากการขาดเลือดที่เกิดขึ้นช้าหลังการฉายรังสีรักษาเนื้องอกบริเวณศีรษะและคอหรือเบ้าตา การทำงานของการมองเห็นสูญเสียไปผ่านกลไกที่เกี่ยวข้องกับความเสียหายของเยื่อบุผนังหลอดเลือดเป็นหลัก การเริ่มเกิดอาการอยู่ระหว่าง 3 เดือนถึง 9 ปีหลังการฉายรังสี โดยพบบ่อยที่สุดระหว่าง 10-20 เดือน เฉลี่ยประมาณ 18 เดือน 12) ความเสี่ยงเพิ่มขึ้นเมื่อปริมาณรังสีรวม >50 Gy หรือปริมาณรังสีต่อครั้ง >10 Gy โดยทั่วไปไม่เจ็บปวดและการพยากรณ์โรคไม่ดี ไม่มีการรักษาที่เป็นมาตรฐาน ผลของสเตียรอยด์ชนิดทั่วร่างกาย ยาต้านการแข็งตัวของเลือด และการบำบัดด้วยออกซิเจนความดันสูงมีจำกัด 12) MRI แสดงการเพิ่มความเข้มของสารทึบรังสีที่สอดคล้องกับเส้นประสาทตา
6-9. โรคเส้นประสาทตาชนิดพิเศษอื่นๆ
หัวข้อที่มีชื่อว่า “6-9. โรคเส้นประสาทตาชนิดพิเศษอื่นๆ”โรคเส้นประสาทตาขาดเลือดส่วนหลัง (PION) ภาวะขาดเลือดของเส้นประสาทตาส่วนหลังในเบ้าตาหรือภายในช่องประสาทตา ตัวอย่างทั่วไปคือ PION หลังผ่าตัดที่เกิดขึ้นหลังเลือดออกมาก ความดันโลหิตต่ำ การผ่าตัดกระดูกสันหลัง หรือการผ่าตัดหัวใจ ผลการตรวจอวัยวะภายในลูกตาปกติ (ไม่มีการเปลี่ยนแปลงของหัวประสาทตา) ร่วมกับการมองเห็นลดลงอย่างรวดเร็ว ปฏิกิริยารูม่านตาต่อแสงเป็นบวกสำหรับ RAPD ยังไม่มีการรักษาที่มีประสิทธิภาพที่ได้รับการยอมรับ
โรคประสาทตาอักเสบร่วมกับจอประสาทตาอักเสบ (neuroretinitis) กลุ่มอาการที่มีลักษณะเฉพาะคือหัวประสาทตาบวมและจุดขาวรูปดาว (star figure) ในจอประสาทตา สาเหตุรวมถึง Bartonella henselae (โรคแมวข่วน), ซิฟิลิส, และโรคประสาทตาอักเสบร่วมกับจอประสาทตาอักเสบชนิดไม่ทราบสาเหตุของ Leber จุดขาวรูปดาวเกิดจากของเหลวบวมน้ำสะสมตามชั้นเส้นใย Henle ในจอประสาทตาส่วนกลาง ปรากฏขึ้นหลายสัปดาห์หลังจากหัวประสาทตาบวมยุบ มักหายได้เอง แต่การติดเชื้อต้องรักษาจำเพาะตามสาเหตุ
Papillophlebitis กลุ่มอาการที่เกิดในผู้ใหญ่วัยหนุ่มสาวถึงวัยกลางคน โดยมีลักษณะเฉพาะคือ papilledema ข้างเดียวที่ไม่มีความบกพร่องทางการมองเห็น และเส้นเลือดดำจอประสาทตาขยายและคดเคี้ยว พบการขยายของจุดบอด Mariotte แต่สายตาที่แก้ไขแล้วปกติ MRI ของเบ้าตาปกติ การพยากรณ์โรคดีและไม่จำเป็นต้องรักษา แต่สิ่งสำคัญคือต้องแยกความแตกต่างจาก papilledema, optic neuritis และ ischemic optic neuropathy2).
โรคเส้นประสาทตาที่เกี่ยวข้องกับยา immune checkpoint inhibitor โรคเส้นประสาทตาอาจเกิดขึ้นได้น้อยมากในฐานะเหตุการณ์ไม่พึงประสงค์ที่เกี่ยวข้องกับภูมิคุ้มกัน (irAE) จากการรักษามะเร็งด้วยภูมิคุ้มกันบำบัด (เช่น nivolumab, pembrolizumab) รักษาด้วยการให้สเตียรอยด์แบบ pulse therapy และปรึกษาแพทย์ผู้เชี่ยวชาญด้านมะเร็งเกี่ยวกับการรักษามะเร็งต่อเนื่องหรือไม่
ตารางสรุปโรคเส้นประสาทตาแบบบรรทัดเดียว
หัวข้อที่มีชื่อว่า “ตารางสรุปโรคเส้นประสาทตาแบบบรรทัดเดียว”| โรค | ข้าง | ปวด | ลักษณะของจานประสาทตา | ลานสายตา | ประเด็นสำคัญ |
|---|---|---|---|---|---|
| NAION | ข้างเดียว | ไม่มี | แดงและบวม (ด้านล่าง) | ความบกพร่องแบบมัดเส้นใยแนวนอน | เกิดเมื่อตื่นนอน, จานประสาทตาเสี่ยง3) |
| AAION/GCA | ตาข้างเดียว → สองข้าง | ไม่มี (ปวดศีรษะ/ขากรรไกรขัด) | บวมซีด | หลากหลาย (รุนแรง) | ฉุกเฉินที่สุด, ESR/CRP สูง1) |
| โรคประสาทอักเสบแก้วนำแสงที่ไม่ทราบสาเหตุ | ตาข้างเดียว | มี (50%) | บวมหรือปกติ | จุดบอดกลาง | หญิงสาว ความเสี่ยงในการเปลี่ยนเป็น MS 13) |
| เกี่ยวข้องกับ NMOSD | มีแนวโน้มเป็นทั้งสองตา | มี | บวมหรือปกติ | หลากหลาย (รุนแรง) | แอนติบอดี AQP4 บวก ดื้อต่อการรักษา5) |
| เกี่ยวข้องกับ MOGAD | มักเป็นทั้งสองข้าง | มี (ปวดศีรษะ) | บวมมาก | หลากหลาย | แอนติบอดี MOG, เยื่อหุ้มเส้นประสาทอักเสบ6) |
| กดทับ | ข้างเดียว/สองข้าง | ไม่มี | ปกติหรือฝ่อ | หลากหลาย | จำเป็นต้องทำ MRI9) |
| พิษ | ทั้งสองตา | ไม่มี | ปกติ → ซีดบริเวณขมับ | จุดบอดกลางตา | ซักประวัติสารก่อโรค2) |
| โภชนาการ | ทั้งสองตา | ไม่มี | ปกติ → ซีดบริเวณขมับ | จุดบอดกลาง | ขาด B12/ทองแดง |
| LHON | ทั้งสองข้าง (ข้างใดข้างหนึ่งก่อน) | ไม่มี | แดง/เส้นเลือดฝอยขยาย | จุดบอดกลาง | ชายหนุ่ม ไม่มีการรั่วของฟลูออเรสซีน14) |
| ADOA | ทั้งสองตา | ไม่มี | ซีด | จุดบอดกลาง | วัยเรียน, ความผิดปกติของการมองเห็นสีน้ำเงิน-เหลือง2) |
| จากบาดเจ็บ | ข้างเดียว | มี (บาดเจ็บ) | ปกติ | หลากหลาย | ยืนยันกระดูกหักของช่องประสาทตาด้วย CT |
| จากรังสี | ข้างเดียว/สองข้าง | ไม่มี | ปกติ → ฝ่อ | หลากหลาย | เฉลี่ย 18 เดือน12) |
7. หลักการรักษา
หัวข้อที่มีชื่อว่า “7. หลักการรักษา”การรักษาโรคเส้นประสาทตาขึ้นอยู่กับสาเหตุ และแตกต่างกันโดยพื้นฐานตามชนิดของโรค หลักการทั่วไปแสดงไว้ด้านล่าง
สถานการณ์ที่ต้องได้รับการรักษาฉุกเฉิน
หัวข้อที่มีชื่อว่า “สถานการณ์ที่ต้องได้รับการรักษาฉุกเฉิน”- GCA/AAION: สเตียรอยด์ขนาดสูงทั่วร่างกาย (เริ่มในวันเดียวกัน) อย่ารอผลการตรวจ 1).
- การกดทับเฉียบพลัน: การผ่าตัดลดความดัน (ประสานงานฉุกเฉินกับโสต ศอ นาสิก และศัลยกรรมประสาท) ในกรณีเชื้อราแอสเปอร์จิลลัสชนิดแทรกซึม ให้หยุดสเตียรอยด์และเปลี่ยนเป็นยาต้านเชื้อรา 2).
- บาดเจ็บ: พิจารณาหัตถการลดความดันในคลองประสาทตา
การรักษาภาวะอักเสบ (optic neuritis)
หัวข้อที่มีชื่อว่า “การรักษาภาวะอักเสบ (optic neuritis)”การรักษาด้วยสเตียรอยด์แบบ pulse (mPSL 1,000 มก./วัน × 3 วัน) ช่วยเพิ่มความเร็วในการฟื้นตัวในระยะเฉียบพลัน 4) การใช้สเตียรอยด์ชนิดรับประทานเพียงอย่างเดียวใน idiopathic optic neuritis จะเพิ่มความเสี่ยงต่อการกลับเป็นซ้ำ จึงไม่ควรทำ (การศึกษา ONTT) 4) ในระยะเฉียบพลันของ NMOSD ให้การรักษาแบบเป็นขั้นตอน: สเตียรอยด์ pulse → พลาสมาเฟเรซิสหากตอบสนองไม่เพียงพอ → ภูมิคุ้มกันบำบัดป้องกันการกลับเป็นซ้ำ 5) MOGAD optic neuritis ตอบสนองต่อสเตียรอยด์ แต่การลดขนาดยาอย่างรวดเร็วทำให้กลับเป็นซ้ำ จึงต้องลดขนาดยาอย่างค่อยเป็นค่อยไปอย่างระมัดระวัง 6)
การรักษาภาวะขาดเลือด (NAION)
หัวข้อที่มีชื่อว่า “การรักษาภาวะขาดเลือด (NAION)”ยังไม่มีการรักษาที่มีประสิทธิภาพที่พิสูจน์แล้วในระยะเฉียบพลัน การจัดการปัจจัยเสี่ยงทางหลอดเลือด (ความดันโลหิตสูง เบาหวาน ไขมันในเลือดสูง ภาวะหยุดหายใจขณะหลับ) เป็นหลัก และเป้าหมายการรักษาคือการป้องกันการเกิดในตาข้างตรงข้าม สำหรับ semaglutide (GLP-1 receptor agonist) มีการศึกษาเชิงสังเกตที่แสดงความสัมพันธ์กับ NAION ดังนั้นในผู้ป่วยที่มีประวัติหรือความเสี่ยง ควรให้คำอธิบายอย่างรอบคอบและติดตามผล 7)
การรักษาภาวะทางพันธุกรรม (LHON)
หัวข้อที่มีชื่อว่า “การรักษาภาวะทางพันธุกรรม (LHON)”ไอเดบีโนน 900 มก./วัน ได้รับการอนุมัติจาก EMA ของยุโรป และบรรลุ CRR 46% ในการทดลอง LEROS (เปรียบเทียบกับยาหลอก) 10) กลุ่มตัวอย่างในเวลส์รายงาน CRR 86% ที่ 27 เดือน แสดงผลลัพธ์ทางคลินิกที่ดี 10) การบำบัดด้วยยีน (lenadogene nolparvovec) แสดงประสิทธิภาพในการทดลองระยะที่ 3 และคาดว่าจะขยายข้อบ่งชี้ในอนาคต 11) การให้คำปรึกษาเลิกบุหรี่ (การสูบบุหรี่เป็นปัจจัยเสี่ยง) และการดูแลสายตาเลือนรางที่เหมาะสมเป็นสิ่งจำเป็น 14)
การรักษาภาวะเป็นพิษและโภชนาการ
หัวข้อที่มีชื่อว่า “การรักษาภาวะเป็นพิษและโภชนาการ”พื้นฐานคือการหยุดสารก่อโรคหรือเสริมสารอาหารที่ขาด การแทรกแซงตั้งแต่เนิ่นๆ สามารถฟื้นฟูการมองเห็นได้ แต่กรณีเรื้อรังอาจทิ้งความเสียหายถาวร โรคเส้นประสาทตาจากเอแทมบูทอลขึ้นอยู่กับขนาดยา ดังนั้นการตรวจการมองเห็นพื้นฐานก่อนให้ยาและการติดตามเป็นระยะ (ความคมชัดของภาพ การมองเห็นสี ลานสายตา) จึงจำเป็น
การรักษาภาวะกดทับ
หัวข้อที่มีชื่อว่า “การรักษาภาวะกดทับ”หลักการคือการผ่าตัดเอาสาเหตุของรอยโรคออก ในโรคเส้นประสาทตาจากต่อมไทรอยด์ จะทำการผ่าตัดลดความดันในเบ้าตาแบบฉุกเฉินหรือแบบเลือกทำ หลังจากเส้นประสาทตาฝ่อลุกลาม การฟื้นฟูการมองเห็นหลังการผ่าตัดเอาออกมีจำกัด ดังนั้นการวินิจฉัยและการรักษาตั้งแต่เนิ่นๆ จึงสำคัญ
สรุปการพยากรณ์โรค
หัวข้อที่มีชื่อว่า “สรุปการพยากรณ์โรค”| ชนิดของโรค | การพยากรณ์การมองเห็น | ความเป็นไปได้ในการฟื้นตัว |
|---|---|---|
| โรคประสาทตาอักเสบไม่ทราบสาเหตุ | มากกว่า 90% มีค่าสายตา 0.5 หรือดีกว่าหลัง 1 ปี4) | ฟื้นตัวดี |
| NAION | 1/3 ดีขึ้น, 1/3 ไม่เปลี่ยนแปลง, 1/3 แย่ลง | ฟื้นตัวบางส่วน |
| AAION/GCA | แทบไม่คาดหวังการฟื้นตัวของตาที่เป็นโรค | การป้องกันในตาข้างตรงข้ามเป็นเป้าหมาย1) |
| เกี่ยวข้องกับ NMOSD | รุนแรง อย่างน้อยหนึ่งตามีระดับ 20/200 หรือแย่กว่า 60-69%5) | การป้องกันการกลับเป็นซ้ำสำคัญ |
| LHON (mt11778) | ค่าสายตาสุดท้ายมักประมาณ 0.01 | การฟื้นตัวเองเพียงบางส่วน14) |
| LHON (mt14484) | สายพันธุ์ที่มีอัตราการฟื้นตัวตามธรรมชาติสูงที่สุด | มีรายงานกรณีฟื้นตัว14) |
| ADOA | ดำเนินไปช้า มักไม่ทำให้ตาบอดรุนแรง | ไม่มีการชะลอการดำเนินโรค |
| กดทับ | ฟื้นตัวได้หากนำออกเร็ว | ต้องทำก่อนฝ่อลุกลาม |
| พิษหรือโภชนาการ | ฟื้นตัวได้หากหยุดเร็วหรือเสริม | ไม่สามารถกลับคืนได้ในกรณีเรื้อรัง |
| จากการฉายรังสี | เฉียบพลัน รุนแรง และมักไม่สามารถฟื้นคืนได้ 12) | ยังไม่มีการรักษาที่เป็นมาตรฐาน |
การระบุโรคที่เป็นสาเหตุอย่างรวดเร็ว หากสงสัย GCA ให้เริ่มสเตียรอยด์ในวันเดียวกันโดยไม่ต้องรอผลตรวจเพื่อป้องกันการสูญเสียการมองเห็นในตาอีกข้าง 1) ในกรณีที่มีการกดทับ การผ่าตัดเอารอยโรคที่เป็นสาเหตุออกเป็นวิธีเดียวที่จะรักษาการทำงานของการมองเห็น และความล่าช้าในการวินิจฉัยจะนำไปสู่การฝ่อของเส้นประสาทตาที่ไม่สามารถฟื้นคืนได้ ในกรณีที่มีการอักเสบ (optic neuritis) การให้สเตียรอยด์แบบ pulse ช่วยให้ฟื้นตัวเร็วขึ้น แต่กลยุทธ์การรักษาเพิ่มเติมแตกต่างกันอย่างมากตามชนิดย่อย โดยเฉพาะในกรณีที่ anti-AQP4 เป็นบวก การใช้สเตียรอยด์เพียงอย่างเดียวจะทำให้เกิดการกลับเป็นซ้ำบ่อยครั้ง ดังนั้นการเริ่มการรักษาด้วยภูมิคุ้มกันบำบัดเพื่อป้องกันการกลับเป็นซ้ำตั้งแต่เนิ่นๆ จึงเป็นกุญแจสำคัญในการรักษาการทำงานของการมองเห็น 5)
ทั้งสองมีอาการเริ่มต้นคล้ายกันคือ “การมองเห็นลดลงแบบไม่เจ็บปวดชนิดเฉียบพลันถึงกึ่งเฉียบพลัน” และโดยเฉพาะในระยะเฉียบพลันของ LHON มักมีอาการบวมของหัวประสาทตา ทำให้สับสนได้ง่าย จุดแยกที่สำคัญที่สุดคือการมีหรือไม่มีการรั่วของฟลูออเรสซีนจากหัวประสาทตาในการตรวจหลอดเลือดด้วยฟลูออเรสซีนของจอตา ในโรคประสาทตาอักเสบชนิดอักเสบ จะมีการเพิ่มความเข้มและการรั่วของฟลูออเรสซีน แต่ในระยะเฉียบพลันของ LHON จะไม่มีการรั่วของฟลูออเรสซีน14) นอกจากนี้ ในโรคประสาทตาอักเสบ มักพบอาการปวดเมื่อขยับลูกตาประมาณ 50% แต่ LHON ไม่เจ็บปวด การวินิจฉัยที่แน่นอนสามารถทำได้โดยการตรวจยีนไมโทคอนเดรีย (mt11778, mt14484, mt3460) และสามารถส่งตรวจภายนอกได้14) การให้สเตียรอยด์ในผู้ป่วย LHON ไม่เพียงแต่ไม่ได้ผล แต่ยังทำให้การวินิจฉัยที่แน่นอนล่าช้า ดังนั้นในชายหนุ่มที่มีการมองเห็นลดลงเฉียบพลันทั้งสองข้าง จำเป็นต้องรวม LHON ไว้ในการวินิจฉัยแยกโรค
8. บทความที่เกี่ยวข้อง (โรคประสาทตา)
หัวข้อที่มีชื่อว่า “8. บทความที่เกี่ยวข้อง (โรคประสาทตา)”โรคประสาทตาขาดเลือดส่วนหน้าชนิดหลอดเลือดแดงอักเสบ (AAION)
โรคเส้นประสาทตาถูกกดทับ
โรคเส้นประสาทตาจากสารพิษ
โรคเส้นประสาทตาจากการขาดสารอาหาร
โรคเส้นประสาทตาทางพันธุกรรมลีเบอร์ (LHON)
โรคจอประสาทตาฝ่อแบบถ่ายทอดทางพันธุกรรม (ADOA)
โรคเส้นประสาทตาจากรังสี
โรคและเนื้องอกของเส้นประสาทตาที่ควรแยกแยะ
หัวข้อที่มีชื่อว่า “โรคและเนื้องอกของเส้นประสาทตาที่ควรแยกแยะ”โรคประสาทตาอักเสบไม่ทราบสาเหตุ
โรคประสาทตาอักเสบที่เกี่ยวข้องกับ MS
โรคปลอกประสาทอักเสบเส้นประสาทตา (NMOSD)
โรคที่เกี่ยวข้องกับแอนติบอดี MOG (MOGAD)
เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “เอกสารอ้างอิง”- Piccus R, Hansen MS, Hamann S, et al. An update on the clinical approach to giant cell arteritis. Eye 2023.
- Biousse V, Newman NJ. Diagnosis and clinical features of common optic neuropathies. Lancet Neurol 2016;15:1355–67.
- Salvetat ML, Pellegrini F, Spadea L, et al. Non-Arteritic Anterior Ischemic Optic Neuropathy (NA-AION): A Comprehensive Overview. Vision 2023;7:72.
- Beck RW, Gal RL. The Optic Neuritis Treatment Trial: a report on the visual function at 15 years. Ophthalmology 2008;115:1079–82.
- Wingerchuk DM, Banwell B, Bennett JL, et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology 2015;85:177–89.
- Jeyakumar N, Lerch M, Dale RC, Ramanathan S. MOG antibody-associated optic neuritis. Eye 2024.
- Hathaway JT, Shah MP, Hathaway DB, et al. Risk of nonarteritic anterior ischemic optic neuropathy in patients prescribed semaglutide. JAMA Ophthalmol. 2024;142:740-741. PMID: 38958939. doi:10.1001/jamaophthalmol.2024.2514.
- Thompson AJ, Banwell BL, Barkhof F, et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol 2018;17:162–73.
- Biousse V, Newman NJ. Compressive Optic Neuropathies. J Neuroophthalmol 2015;35 Suppl 1:S67–S74.
- Sanders FWB, Votruba M. Outcomes of idebenone therapy for Leber hereditary optic neuropathy in a cohort of patients from Wales. Eye 2025.
- Newman NJ, et al. Hereditary optic neuropathy: advances in treatment. Eye 2024.
- Danesh-Meyer HV. Radiation-induced optic neuropathy. J Clin Neurosci 2008;15:95–100.
- Toosy AT, Mason DF, Miller DH. Optic neuritis. Lancet Neurol 2014;13:83–99.
- Carelli V, Ross-Cisneros FN, Sadun AA. Mitochondrial dysfunction as a cause of optic neuropathies. Prog Retin Eye Res 2004;23:53–89.
