โรคลูปัส erythematosus ทั่วร่างกาย (SLE ) เป็นโรคภูมิต้านตนเองทั่วร่างกายที่พบบ่อยในผู้หญิงอายุ 20-30 ปี
ผู้ป่วยประมาณ 30-50% มีอาการทางตา
อาการทางตาที่พบบ่อยที่สุดคือ keratoconjunctivitis sicca (ตาแห้ง ) ซึ่งเกิดขึ้นประมาณ 30% ของกรณี
รอยโรคทางตาที่สำคัญที่สุดที่คุกคามการมองเห็น คือจอประสาทตา อักเสบจากลูปัส ซึ่งพบในผู้ป่วย 10-30%
จอประสาทตา อักเสบสะท้อนถึงกิจกรรมของโรค และมักเกิดในกรณีรุนแรงหรือควบคุมได้ไม่ดีHydroxychloroquine มีประสิทธิภาพในการรักษา แต่ต้องระวังพิษต่อจอประสาทตา จากการใช้ระยะยาว
ภาวะแทรกซ้อนของม่านตาอักเสบ พบได้น้อย หากพบควรค้นหาสาเหตุอื่น
โรคลูปัส erythematosus ทั่วร่างกาย (systemic lupus erythematosus; SLE ) เป็นโรคภูมิต้านตนเองที่ทำให้เกิดการอักเสบในหลายอวัยวะทั่วร่างกายเนื่องจากการกระตุ้นระบบภูมิคุ้มกันที่มากเกินไปเรื้อรัง จัดเป็นหนึ่งในโรคคอลลาเจนคลาสสิก 5 โรค
พบบ่อยในผู้หญิงอายุ 20-30 ปี อัตราส่วนชายต่อหญิงประมาณ 1:8 ถึง 1:9 โดยพบในผู้หญิงมากกว่าอย่างท่วมท้น พบมากในคนเอเชียและน้อยในคนผิวขาว ความชุกประมาณ 50-100 ต่อ 100,000 คน
เกณฑ์การวินิจฉัย SLE มีการเปลี่ยนแปลงดังนี้
เกณฑ์ของ American College of Rheumatology (ACR) (แก้ไขครั้งสุดท้ายปี 1997) : วินิจฉัยเมื่อมี ≥4 จาก 11 รายการทางคลินิกและภูมิคุ้มกันเกณฑ์ SLICC (2012) : ขยายเป็น 17 รายการ วินิจฉัยเมื่อมี ≥4 รายการเกณฑ์ของ European League Against Rheumatism / American College of Rheumatology (2019) : การมีแอนติบอดีต่อต้านนิวเคลียส (ANA) เป็นบวกเป็นข้อบังคับ วินิจฉัยเมื่อคะแนนรวมถ่วงน้ำหนัก ≥10
ในเกณฑ์การวินิจฉัยที่ปรับปรุงของ American College of Rheumatology สามารถวินิจฉัยได้หาก 4 ใน 11 รายการ (ผื่นรูปผีเสื้อ, ผื่นดิสคอยด์, ไวต่อแสง , แผลในปาก, ข้ออักเสบ, เยื่อหุ้มเซรุ่มอักเสบ, ความผิดปกติของไต, ความผิดปกติทางระบบประสาท, ความผิดปกติของเลือด, ความผิดปกติทางภูมิคุ้มกัน และแอนติบอดีต่อต้านนิวเคลียส) กลายเป็นบวกระหว่างดำเนินโรค
นอกจากนี้ ในแนวทางการรักษาม่านตาอักเสบ SLE ถือเป็นโรคที่ต้องแยกจากม่านตาอักเสบ ที่เกี่ยวข้องกับโรคคอลลาเจน 1) การประเมินทำโดยการรวมผลการตรวจทางตาและทางระบบ ร่วมกับแผนกโรคข้อ
Q
อาการทางตาของ SLE รวมอยู่ในเกณฑ์การวินิจฉัยหรือไม่?
A
ไม่ ประมาณ 30% ของผู้ป่วยมีอาการทางตา แต่อาการทางตาไม่ได้อยู่ในรายการเกณฑ์การวินิจฉัย SLE
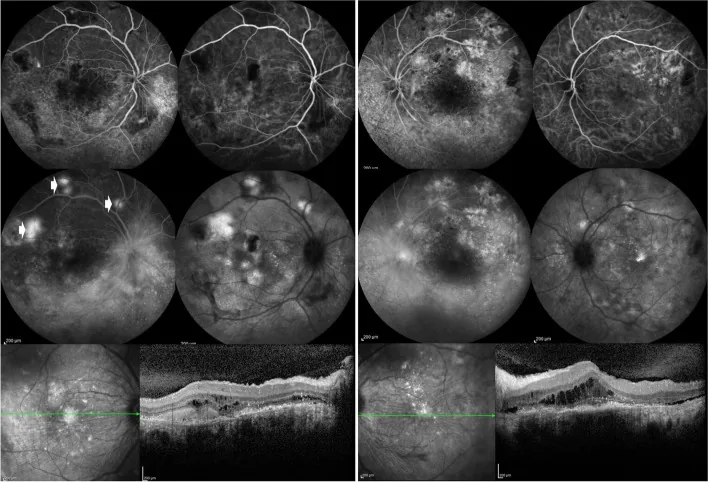
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีนและ OCT แสดงภาวะหลอดเลือดอักเสบของจอตาและคอรอยด์อักเสบร่วมกับจอตาอักเสบทั้งสองข้างที่สัมพันธ์กับลูปัสเอริทีมาโตซัสทั่วร่าง (SLE) Özdal PÇ, et al. Choroidal involvement in systemic vasculitis: a systematic review. J Ophthalmic Inflamm Infect. 2022. Figure 5. PM
CI D: PMC8980189. License: CC BY.
การถ่ายภาพหลอดเลือดด้วย
ฟลูออเรสซีน ของตาทั้งสองข้างแสดงการรั่วรอบ
จานประสาทตา และรอบหลอดเลือดจอตา และรอยโรคเป็นปื้นที่ขั้วหลัง
OCT แสดงของเหลวใต้จอตา บ่งชี้รอยโรคอักเสบของส่วนหลังที่สัมพันธ์กับ
SLE อาการทางตาพบได้ในประมาณ 33-50% ของผู้ป่วย อาการมีตั้งแต่การระคายเคืองเล็กน้อยไปจนถึงการสูญเสียการมองเห็น อย่างรุนแรง
ความรู้สึกแห้งและสิ่งแปลกปลอม : อาการที่พบบ่อยที่สุด เกิดจากตาแห้ง จากกลุ่มอาการโจเกรนทุติยภูมิ ร่วมกับความรู้สึกร้อน ตาพร่า และอาการแย่ลงในตอนเย็นการมองเห็น ลดลงจอประสาทตา อักเสบจากลูปัสหรือเส้นประสาทตา อักเสบ มีตั้งแต่การเปลี่ยนแปลงของจอตาที่ไม่มีอาการไปจนถึงการมองเห็น ลดลงอย่างเฉียบพลันปวดตา เส้นประสาทตา อักเสบ อาการปวดรอบเบ้าตา ที่แย่ลงเมื่อขยับตาเป็นลักษณะเฉพาะกลัวแสง (อาการไวต่อแสง ) : ปรากฏร่วมกับตาแห้ง หรือการอักเสบของส่วนหน้าของตาความผิดปกติของการมองเห็นสี เส้นประสาทตา อักเสบ ความผิดปกติของการมองเห็นสี แดง-เขียวพบได้เกือบทุกกรณี
รอยโรคทางตาใน SLE มีความหลากหลายและเกี่ยวข้องกับเกือบทุกชั้นของลูกตา
ตำแหน่ง อาการแสดงหลัก ส่วนหน้า เยื่อบุตาอักเสบ และกระจกตา อักเสบแห้ง, ตาอักเสบ, เยื่อหุ้มตาอักเสบส่วนหลัง คอรอยด์ และจอประสาทตา อักเสบ, เลือดออกในจอตา, การอุดตันของหลอดเลือดประสาทจักษุวิทยา เส้นประสาทตา อักเสบ, ความผิดปกติของการเคลื่อนไหวของตา
จอประสาทตา อักเสบจากลูปัส (Lupus retinopathy) เป็นรอยโรคที่สำคัญที่สุดของส่วนหลังของลูกตา มักเป็นทั้งสองข้างและพบมากในช่วงที่โรคมีการดำเนินโรคสูง
จุดปุยฝ้าย (cotton wool spots) : ผลการตรวจพบจอประสาทตา ที่พบบ่อยที่สุดเลือดออกในจอประสาทตา และจุด Roth : เกิดจากความผิดปกติของการไหลเวียนเฉพาะที่หลอดเลือดโป่งพองขนาดเล็ก และสารคัดหลั่งแข็งหลอดเลือดคดเคี้ยวและปลอกหุ้มหลอดเลือด (sheathing) : สัญญาณของหลอดเลือดอักเสบการอุดตันของหลอดเลือดแดงและดำ : อาจเกิดการอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลาง (CRAO ) หรือหลอดเลือดดำจอประสาทตา ส่วนกลาง (CRVO )จอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา และการลอกของชั้นเยื่อบุผิวเม็ดสีจอประสาทตา คอรอยด์ หรือการรับประทานสเตียรอยด์
การตรวจพบแอนติบอดีต่อคาร์ดิโอไลปินเป็นบวกสัมพันธ์กับจอประสาทตา อักเสบจากลูปัส โดยเฉพาะรอยโรคชนิดอุดตัน 2) .
เยื่อบุตาอักเสบ และกระจกตา อักเสบชนิดแห้งตาแห้ง ชนิดขาดน้ำตาตาขาว อักเสบตาขาว อักเสบชนิดกระจายหรือเป็นก้อนที่ส่วนหน้าพบได้ไม่กี่เปอร์เซ็นต์ การตอบสนองต่อสเตียรอยด์ ดี ตาขาว อักเสบชนิดเนื้อตายอาจรุนแรงได้รอยโรคชนิดดิสคอยด์ : หากลามถึงเปลือกตา อาจทำให้เกิดหนังตาหงิก หรือหนังตาพลิกเข้าด้านในจากแผลเป็น
ประสาทตาอักเสบ : เกิดขึ้นประมาณ 1% พบหัวประสาทตาซีดหรือบวม และความบกพร่องของรูม่านตา ต่อแสงชนิดสัมพัทธ์ (RAPD )ความผิดปกติของการเคลื่อนไหวลูกตา
Q
โรคม่านตาอักเสบ (uveitis) เกิดขึ้นใน SLE หรือไม่?
A
ภาวะแทรกซ้อนของม่านตาอักเสบ พบได้น้อยอย่างไม่คาดคิด ใน SLE อาจเกิดม่านตาอักเสบ ส่วนหน้า (iridocyclitis) แต่ส่วนใหญ่ไม่รุนแรง หากพบม่านตาอักเสบ ควรพิจารณาสาเหตุอื่น
มีการระบุตำแหน่งยีนมากกว่า 80 ตำแหน่งที่เกี่ยวข้องกับ SLE ความสมดุลที่ซับซ้อนระหว่างยีนที่ไวต่อโรคและยีนป้องกันมีส่วนในการเกิดโรค
การได้รับรังสี UV : กระตุ้นให้เกิด SLE ในรูปแบบการไวต่อแสง การได้รับแอนติเจนจากไวรัส : การติดเชื้ออาจเป็นตัวกระตุ้นยา : การใช้ procainamide, hydralazine, chlorpromazine เป็นต้นอื่นๆ : การผ่าตัด การบาดเจ็บ ความเครียดทางจิตใจ
เนื่องจากพบมากในผู้หญิง จึงสันนิษฐานว่าเอสโตรเจนและฮอร์โมนอื่นๆ มีส่วนเกี่ยวข้อง การพบมากในวัยเจริญพันธุ์สนับสนุนสมมติฐานนี้
จอประสาทตา เสื่อมจากลูปัสสัมพันธ์กับการควบคุมโรคที่ไม่ดี การมีแอนติบอดีต่อคาร์ดิโอไลปินเป็นบวกมีบทบาทสำคัญในการเกิดรอยโรคอุดตัน 2)
สำหรับการวินิจฉัยโรค SLE แนะนำให้ตรวจดังต่อไปนี้:
การตรวจเลือด : การนับเม็ดเลือดอย่างสมบูรณ์ (CBC), ชุดการตรวจเมตาบอลิซึมพื้นฐาน (BMP)การตรวจทางภูมิคุ้มกัน : แอนติบอดีต่อนิวเคลียส (ANA), แอนติบอดีต่อ dsDNA, แอนติบอดีต่อฟอสโฟลิปิดเครื่องหมายการอักเสบ : อัตราการตกตะกอนของเม็ดเลือดแดง (ESR), CRP , ระดับ C3/C4อื่นๆ : แอนติบอดีต่อ SS-A และ SS-B (เพื่อประเมินกลุ่มอาการโจเกรนทุติยภูมิ)
โดยเฉพาะอย่างยิ่ง แอนติบอดีต่อนิวเคลียสจะเป็นบวกในเกือบทุกกรณีในช่วงที่โรคกำเริบ และมีประโยชน์ในการประเมินกิจกรรมของโรค ในการคัดกรองม่านตาอักเสบ ให้ตรวจรายการพื้นฐานที่แนะนำในแนวทางปฏิบัติสำหรับม่านตาอักเสบ (HLA-B27, เอกซเรย์ทรวงอก, การตรวจซิฟิลิสทางซีรั่ม, QFT-3G, ACE, ANA) 1) .
การวัดความสูงของขอบน้ำตา : ผิดปกติหากน้อยกว่า 1 มม.ระยะเวลาการแตกตัวของฟิล์มน้ำตา (TBUT )การย้อมสีกระจกตา และเยื่อบุตา : ใช้ฟลูออเรสซีน โรสเบงกอล และลิสซามีนกรีนการทดสอบ Schirmer
การตรวจอวัยวะภายในลูกตา : ภายใต้การขยายม่านตา เพื่อประเมินรอยด่างขุย เลือดออก และความผิดปกติของหลอดเลือดการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FFA ) : สำคัญในการประเมินหลอดเลือดจอประสาทตาอักเสบ และการอุดตันของหลอดเลือด สามารถตรวจพบการรั่ว การขยายของเส้นเลือดฝอย การอุดตัน และหลอดเลือดโป่งพองขนาดเล็ก การถ่ายภาพหลอดเลือดด้วยอินโดไซยานินกรีน (ICG) : ตรวจพบโรคคอรอยด์ ที่ไม่เห็นใน FFA เป็นการเรืองแสงเกินของคอรอยด์ OCT -A (การถ่ายภาพหลอดเลือดด้วยแสงคลื่นความถี่)จอประสาทตา ในจอประสาทตา เสื่อมระยะไม่แสดงอาการ (อยู่ในขั้นวิจัย)
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน : เพื่อดูการขยายของเส้นเลือดฝอยรอบหัวประสาทตา การเติมเลือดไม่สมบูรณ์ และการรั่วของการเรืองแสงเกินMRI ด้วยแกโดลิเนียม : ตรวจพบการขยายและการเพิ่มความเข้มของเส้นประสาทตา หรือออปติกไคแอสมาของเส้นประสาทตา
อาการที่หลากหลายของ SLE จำเป็นต้องแยกจากโรคอื่นๆ
โรคภูมิต้านตนเองอื่นๆ : ข้ออักเสบรูมาตอยด์ โรคเนื้อเยื่อเกี่ยวพันผสม กลุ่มอาการโจเกรนหลอดเลือดอักเสบ : โพลีอาร์เทอไรติส โนโดซา โรคเบห์เซ็ตการแยกโรคจอประสาทตา : จอประสาทตา จากเบาหวาน (HbA1c สูง), จอประสาทตา จากความดันโลหิตสูง (ปรากฏการณ์หลอดเลือดแดง-ดำไขว้), ซาร์คอยโดซิส (มักมีม่านตาอักเสบ )
Q
จะแยกโรคจอประสาทตาจาก SLE และโรคจอประสาทตาจากเบาหวานได้อย่างไร?
A
โรคจอประสาทตา จาก SLE มีลักษณะการอุดตันมากกว่าเมื่อเทียบกับโรคจอประสาทตา จากเบาหวาน และทำให้เกิดภาวะขาดเลือดรุนแรงได้บ่อยกว่า ประวัติโรคเบาหวานหรือ HbA1c สูงมีความสำคัญในการแยกโรค ในการตรวจหลอดเลือดด้วยฟลูออเรสซีน SLE จะแสดงการรั่วของฟลูออเรสซีน อย่างมากจากหลอดเลือดจอประสาทตา และความผิดปกติของหลอดเลือดขนาดเล็กในระยะเฉียบพลัน
การรักษาอาการทางตาของ SLE ขึ้นอยู่กับการควบคุมโรคต้นเหตุเป็นหลัก การทำงานร่วมกับแพทย์โรคข้อเป็นสิ่งจำเป็น
พื้นฐานของการรักษาโรคต้นเหตุคือการให้คอร์ติโคสเตียรอยด์ ทั่วร่างกาย
ไม่มีอาการทางตาหรือระบบประสาทส่วนกลาง : เพรดนิโซโลน 30-40 มก./วันมีอาการทางตาหรือระบบประสาทส่วนกลาง : เพรดนิโซโลน 1 มก./กก./วัน เป็นเวลา 3-4 สัปดาห์ จากนั้นลดขนาดยาลงตามอาการและเครื่องหมายการอักเสบโรคจอประสาทตา ลูปัสที่ยัง active : โซลู-เมดรอล 1 กรัม/วัน × 3 วัน ฉีดเข้าหลอดเลือดดำ (pulse therapy) จากนั้นเพรดนิโซน 40-60 มก./วัน แล้วค่อยๆ ลดลง
ในกรณีที่มีหลอดเลือดจอประสาทตาอักเสบ ทำให้เกิดการอุดตันของหลอดเลือดแบบคืบหน้า จำเป็นต้องให้ยาต้านการแข็งตัวของเลือด ปรับยาวาร์ฟาริน 2-5 มก./วัน เพื่อให้ PT-INR อยู่ที่ 1.5-2
ในกรณีที่ตอบสนองต่อสเตียรอยด์ ไม่เพียงพอหรือดื้อสเตียรอยด์ ให้ใช้ยาต่อไปนี้:
เบลิมูแมบ (Benlysta®) : ยายับยั้ง BLyS/BAFF. ได้รับการรับรองสำหรับ SLE . การทดลอง BLISS-52 พบว่าลดกิจกรรมของโรคอย่างมีนัยสำคัญ3) อะนิโฟรลูแมบ (Saphnelo®) : แอนติบอดีต่อ IFNAR1 (ยายับยั้งตัวรับ IFN ชนิดที่ 1). ได้รับการอนุมัติในญี่ปุ่นปี 2022. ปรับปรุงกิจกรรมของโรค SLE ระดับปานกลางถึงรุนแรงอย่างมีนัยสำคัญ4) โวโคลสปอริน (ยายับยั้งแคลซินิวริน) : บ่งชี้สำหรับโรคไตอักเสบลูปัส
ใช้กันอย่างแพร่หลายเพื่อลดการกำเริบของโรค SLE . ทางจักษุวิทยา ต้องระวังพิษต่อจอประสาทตา (ดูหัวข้อ “พิษต่อตาจากไฮดรอกซีคลอโรควิน”)
เยื่อบุตาอักเสบและกระจกตาอักเสบแห้ง
น้ำตาเทียม : หยอด 4-6 ครั้งต่อวัน. ในกรณีรุนแรง ใช้ชนิดไม่มีสารกันเสียทุกชั่วโมง.
ยาหยอดตาไฮยาลิน (0.1%) : 4–6 ครั้งต่อวัน
ปลั๊กปิดจุดน้ำตา : ใช้ในกรณีที่ลุกลาม
ยาหยอดตาไซโคลสปอริน (วันละ 2 ครั้ง) : ต้องใช้เวลาหลายเดือนจึงจะเห็นผล
เยื่อบุตาอักเสบ (Scleritis)
ยาหยอดตาสเตียรอยด์ : ยาหยอดตารินเดอรอน (0.1%) วันละ 2–6 ครั้ง หลังจากภาวะเลือดคั่งหายไป ให้ค่อยๆ ลดขนาดยาและหยุดยา
ยา NSAIDs ชนิดรับประทาน : เพิ่มในกรณีเยื่อบุตาอักเสบ ส่วนหน้าที่ไม่ตอบสนองต่อยาหยอดตา
การให้ยาทางระบบ : ในกรณีรุนแรง จำเป็นต้องให้สเตียรอยด์ หรือยากดภูมิคุ้มกันทางระบบ
การจี้แสงจอประสาทตา : หากตรวจพบเส้นเลือดใหม่ในจอประสาทตา ด้วยการตรวจฟลูออเรสซีน แองจิโอกราฟี ให้ทำทันทีเพื่อป้องกันเลือดออกในน้ำวุ้นตา นอกจากนี้ยังทำเพื่อป้องกันในกรณีหลอดเลือดจอประสาทตา อุดตันเป็นบริเวณกว้างการผ่าตัดน้ำวุ้นตา จอประสาทตา เสื่อมชนิดมีพังผืดการแลกเปลี่ยนพลาสมา (plasmapheresis)จอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา ฟลูออเรสซีน จากชั้นเยื่อบุผิวรงควัตถุจอประสาทตา ด้วยการตรวจฟลูออเรสซีน แองจิโอกราฟี และทำการจี้แสงจอประสาทตา ที่จุดรั่วนั้น
การให้เมทิลเพรดนิโซโลนทางหลอดเลือดดำแบบชีพจร : 1 กรัม/วัน × 3 วัน ตามด้วยเพรดนิโซนชนิดรับประทาน 1 มก./กก./วัน แล้วค่อยๆ ลดขนาดลงการดื้อต่อสเตียรอยด์ : พบได้ถึงหนึ่งในสามของผู้ป่วย ให้ไซโคลฟอสฟาไมด์ทางหลอดเลือดดำแบบชีพจรเป็นเวลา 6 เดือนการกลับเป็นซ้ำ : การกลับเป็นซ้ำระหว่างการลดขนาดสเตียรอยด์ พบได้ประมาณ 37% และจำเป็นต้องรักษาซ้ำ
ไฮดรอกซีคลอโรควินจับกับเมลานินในเยื่อบุผิวรงควัตถุจอตา (RPE ) และอาจทำให้เกิดโรคจุดรับภาพเสื่อม
ปัจจัยเสี่ยงของโรคจุดรับภาพเสื่อม:
ปริมาณสะสมตลอดชีวิต ≥1,000 กรัม (คลอโรควิน ≥450 กรัม)
ขนาดรับประทานต่อวัน ≥5 มก./กก. (คำแนะนำที่ปรับปรุงของ AAO ปี 2016)5)
การทำงานของตับและไตลดลง
โรคอ้วน อายุ ≥65 ปี ประวัติโรคจุดรับภาพเสื่อม
สัญญาณของพิษ:
ข้อบกพร่องของลานสายตาส่วนใกล้ศูนย์กลางทั้งสองข้าง
การสูญเสียรอยต่อระหว่างปล้องในและปล้องนอก (สัญญาณ ‘จานบิน’ บน SD-OCT )
การเปลี่ยนแปลงของเม็ดสีที่ดำเนินไป (จอประสาทตา เสื่อมแบบ bull’s eye แบบคลาสสิก)
คำแนะนำการตรวจคัดกรอง (AAO ปรับปรุง 2016) 5) :
ในช่วง 5 ปีแรกหลังจากเริ่มการรักษา ให้ตรวจพื้นฐานเท่านั้น หลังจากปีที่ 5 แนะนำให้ตรวจลานสายตา Humphrey 10-2, SD-OCT และการเรืองแสงอัตโนมัติของจอประสาทตา ทุกปี หากมีปัจจัยเสี่ยงสูง ให้เริ่มตรวจก่อน 5 ปี หากพบจอประสาทตา เสื่อม ให้หยุดยา
Q
การตรวจติดตามเป็นระยะขณะใช้ยาไฮดรอกซีคลอโรควินควรทำบ่อยแค่ไหน?
A
ในช่วง 5 ปีแรกหลังจากเริ่มใช้ยา ให้ตรวจพื้นฐานเท่านั้น แต่หลังจากปีที่ 5 แนะนำให้ตรวจจอประสาทตา ทุกปี การตรวจลานสายตา Humphrey 10-2 และ SD-OCT เป็นวิธีการคัดกรองหลัก หากมีปัจจัยเสี่ยงสูง (การทำงานของไตลดลง, ขนาดยาสูง, การใช้ระยะยาว) ควรเริ่มตรวจเร็วขึ้น5) .
พยาธิกำเนิดของ SLE ขึ้นอยู่กับการสูญเสียความทนทานต่อตนเองและการผลิตแอนติบอดีต่อตนเองมากเกินไป
การทำลายความทนทานต่อตนเอง : สูญเสียความทนทานทางภูมิคุ้มกันต่อแอนติเจนตนเองเนื่องจากปัจจัยทางพันธุกรรมและสิ่งแวดล้อมความผิดปกติของทีเซลล์ : การกระตุ้นทีเซลล์ช่วยมากเกินไปและการลดลงของเซลล์ควบคุมภูมิคุ้มกันความผิดปกติของการเจริญเติบโตของบีเซลล์ : บีเซลล์เจริญเติบโตเร็วขึ้นและอะพอพโทซิส ถูกยับยั้ง พลาสมาเซลล์มีอายุยืนยาวและผลิตแอนติบอดีต่อตนเองมากเกินไปการเพิ่มขึ้นของวิถีอินเตอร์เฟอรอนชนิดที่ 1 : การกระตุ้นบีเซลล์มากเกินไปผ่าน BLyS/BAFFการสร้างอิมมูนคอมเพล็กซ์ : แอนติบอดีต่อตนเองจับกับแอนติเจนตนเองในนิวเคลียส, ภายในนิวเคลียส และไซโทพลาสซึม ปล่อยไซโตไคน์ที่ก่อให้เกิดการอักเสบความเสียหายของเนื้อเยื่อ : การอักเสบเรื้อรัง การสะสมของอิมมูนคอมเพล็กซ์ และความล้มเหลวในการกำจัดเซลล์อะพอพโทซิส ทำให้เกิดความเสียหายต่อเนื้อเยื่อและอวัยวะ
ลักษณะทางพยาธิวิทยาที่เป็นจุดเด่นของ SLE คือ vasculitis ที่มี fibrinoid necrosis ในหลอดเลือดขนาดเล็กและเส้นเลือดฝอย สาร fibrinoid ประกอบด้วย fibrin, immune complex และ complement
พยาธิสรีรวิทยาของจอประสาทตา อักเสบจาก lupus เกี่ยวข้องกับสองกลไก
Vasculitis จาก immune complex : การสะสมของ immune complex ที่ผนังหลอดเลือดกระตุ้น complement ปล่อยสารสื่อการอักเสบ ทำให้เกิดการไม่ไหลเวียนเลือดและขาดเลือดกลไกการเกิดลิ่มเลือด : การพัฒนาของ antiphospholipid syndrome ทำให้เกิดลิ่มเลือดในหลอดเลือดจอประสาทตา การมีแอนติบอดี anticardiolipin เชื่อมโยงกับจอประสาทตา อักเสบจาก lupus ชนิดอุดตัน 2)
เมื่อบริเวณที่ไม่มีการไหลเวียนเลือด ขยายตัว หลอดเลือดใหม่จะปรากฏขึ้น ซึ่งอาจพัฒนาเป็น proliferative vitreoretinopathy และแม้แต่ neovascular glaucoma
นอกจากการอักเสบเรื้อรังและการสะสมของ immune complex แล้ว การพัฒนาของ secondary Sjögren’s syndrome เป็นสาเหตุหลัก การโจมตีต่อมน้ำตาจากภูมิต้านตนเองทำให้การหลั่งน้ำตาลดลง
Q
ทำไมจอประสาทตาอักเสบจาก SLE มักรุนแรงกว่าจอประสาทตาอักเสบจากเบาหวาน?
A
ในจอประสาทตา อักเสบจาก SLE มีสองกลไกทำงาน: vasculitis จาก immune complex และการเกิดลิ่มเลือดจากแอนติบอดี antiphospholipid ทำให้เกิดภาวะอุดตันที่รุนแรงกว่า ทำให้เกิดการขาดเลือดลึกกว่าเมื่อเทียบกับจอประสาทตา อักเสบจากเบาหวาน และรอยโรคหลอดเลือดอุดตันสัมพันธ์กับการพยากรณ์การมองเห็น ที่แย่กว่า
เนื้อหาต่อไปนี้อยู่ในระยะวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่ได้รับในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
การตรวจภาพหลอดเลือดด้วยแสงออปติคอลโคฮีเรนซ์โทโมกราฟี (OCT -A) เป็นวิธีการตรวจวินิจฉัยภาพแบบใหม่ที่ไม่รุกราน ซึ่งสามารถประเมินการเปลี่ยนแปลงของหลอดเลือดขนาดเล็กในจอประสาทตา ที่ไม่แสดงอาการซึ่งตรวจพบได้ยากด้วยการตรวจหลอดเลือดด้วยฟลูออเรสซีน แบบดั้งเดิม คาดว่าจะนำมาใช้ในการตรวจหาและติดตามโรคจอประสาทตา จาก SLE ในระยะเริ่มต้น แต่ยังไม่มีการศึกษาประโยชน์ของมันอย่างเพียงพอ
ในการบำบัดด้วย CAR-T ที่จำเพาะต่อ CD19 สำหรับ SLE ที่ดื้อต่อการรักษา มีรายงานการทุเลาโดยไม่ใช้ยาในผู้ป่วยที่ดื้อต่อการรักษาจำนวนน้อย6) ผลกระทบระยะยาวต่อภาวะแทรกซ้อนทางตายังคงเป็นความท้าทายในอนาคต
Anifrolumab (ยาที่ยับยั้งตัวรับ IFN ชนิดที่ 1) ช่วยปรับปรุงการควบคุมโรค SLE ที่ยังมีกิจกรรมของโรค และคาดว่าจะมีผลทางอ้อมต่อภาวะแทรกซ้อนทางตา4) ข้อมูลประสิทธิผลเฉพาะในสาขาจักษุวิทยายังคงอยู่ระหว่างการสะสม
日本眼炎症学会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
Stafford-Brady FJ, Urowitz MB, Gladman DD, Easterbrook M. Lupus retinopathy. Patterns, associations, and prognosis. Arthritis Rheum. 1988;31:1105-1110.
Navarra SV, Guzmán RM, Gallacher AE, et al. Efficacy and safety of belimumab in patients with active systemic lupus erythematosus: a randomised, placebo-controlled, phase 3 trial (BLISS-52). Lancet. 2011;377:721-731.
Morand EF, Furie R, Tanaka Y, et al. Trial of anifrolumab in active systemic lupus erythematosus. N Engl J Med. 2020;382:211-221.
Marmor MF, Kellner U, Lai TYY, et al. Recommendations on screening for chloroquine and hydroxychloroquine retinopathy (2016 Revision). Ophthalmology. 2016;123:1386-1394.
Mackensen A, Müller F, Mougiakakos D, et al. Anti-CD19 CAR T cell therapy for refractory systemic lupus erythematosus. Nat Med. 2022;28:2124-2132. doi:10.1038/s41591-022-02017-5.