จอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตาเป็นชนิดหนึ่งของจอประสาทตาลอก ที่ไม่เกิดจากรอยฉีกขาดหรือแรงดึง โดยมีสาเหตุร่วมคือการทำลายสิ่งกีดขวางเลือด-จอประสาทตา (BRB)
การเคลื่อนย้ายของของเหลวเมื่อเปลี่ยนท่า (shifting fluid) เป็นลักษณะทางคลินิกที่จำเพาะต่อโรคนี้
สาเหตุมีหลากหลาย เช่น การอักเสบ (เช่น โรค VKH) โรคหลอดเลือด (โรค Coats) เนื้องอก โรค RPE (CSC ) จากยา และเกี่ยวข้องกับการตั้งครรภ์
หลักการรักษาคือการระบุและรักษาโรคที่เป็นสาเหตุ เมื่อกำจัดสาเหตุแล้ว น้ำใต้จอประสาทตา มักจะหายไปเอง
จอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา จากยา MEK inhibitor (เช่น binimetinib) จะหายไปภายในไม่กี่วันหลังจากหยุดยาที่เป็นสาเหตุ 4) จอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา ทั้งสองข้างระหว่างตั้งครรภ์สัมพันธ์อย่างใกล้ชิดกับภาวะครรภ์เป็นพิษ และมักจะหายไปเองหลังคลอด 6) ในผู้ป่วยที่ใช้ immune checkpoint inhibitor (ICI ) มีรายงานจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา จากการอักเสบคล้าย VKH ซึ่งต้องระวัง 12)
การถ่ายภาพหลายรูปแบบร่วมกัน ได้แก่ การตรวจด้วยเครื่องเอกซเรย์เชื่อมโยงแสง (OCT ) การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน การถ่ายภาพหลอดเลือดด้วยอินโดไซยานีนกรีน (ICGA ) และการตรวจอัลตราซาวนด์ มีประโยชน์ในการวินิจฉัย
พยากรณ์โรคทางสายตาแตกต่างกันมากตามโรคที่เป็นสาเหตุ ในโรค VKH และ CSC สามารถคาดหวังพยากรณ์โรคที่ดีได้หากรักษาตั้งแต่เนิ่นๆ
จอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา (exudative retinal detachment; ERD) เป็นชนิดหนึ่งของจอประสาทตาลอก แบบไม่มีรอยฉีกขาด จอประสาทตาลอก ที่ไม่มีรอยฉีกขาดเรียกว่าจอประสาทตาลอก แบบไม่มีรอยฉีกขาด แบ่งออกเป็น 2 ชนิด คือ แบบมีน้ำใต้จอประสาทตา และแบบมีแรงดึง จอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา เป็นภาวะที่มีน้ำสะสมในช่องใต้จอประสาทตา โดยไม่มีรอยฉีกขาดของจอประสาทตา หรือแรงดึง เกิดขึ้นในโรคต่างๆ เช่น โรคอักเสบ โรคเสื่อม การติดเชื้อ และเนื้องอก
พยาธิสรีรวิทยาพื้นฐานคือการสะสมของน้ำใต้จอประสาทตา จากความผิดปกติของหลอดเลือดจอประสาทตา เยื่อบุผิวรับสี (RPE ) หรือคอรอยด์ เกิดจากการแตกของ blood-retinal barrier (BRB) ทำให้น้ำรั่วจากหลอดเลือดคอรอยด์ หลอดเลือดจอประสาทตา และ RPE สะสมใต้จอประสาทตา คำนี้มักใช้แทนกันกับ “จอประสาทตาลอก แบบมีน้ำใสใต้จอประสาทตา ” แต่ในบทความนี้ เราหมายถึงจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา ในความหมายกว้าง รวมถึงสาเหตุจากเนื้องอก การอักเสบ และยา
กรณีที่ไม่รุนแรงที่มีการลอกต่ำเรียกว่าจอประสาทตาลอก แบบมีน้ำใสใต้จอประสาทตา และโรคที่เป็นตัวแทนคือ central serous chorioretinopathy (CSC ) ยังเกิดในจอประสาทตาเสื่อมจากเบาหวาน หลอดเลือดดำจอประสาทตาอุดตัน จอประสาทตา เสื่อมตามอายุ และหลอดเลือดแดงจอประสาทตาโป่งพอง ขนาดเล็ก แต่จะรักษายากหากมีเลือดออกใต้จอประสาทตา ร่วมด้วย
สาเหตุมีหลากหลาย รวมถึงม่านตาอักเสบ เช่น โรค Vogt-Koyanagi-Harada (VKH) และ posterior scleritis โรคเยื่อบุผิวรับสี เช่น CSC และ multifocal posterior pigment epitheliopathy (MPPE) หลอดเลือดใหม่ใต้จอประสาทตา เช่น จอประสาทตา เสื่อมตามอายุ โรคหลอดเลือด เช่น โรค Coats เนื้องอก เช่น choroidal hemangioma และ retinoblastoma uveal effusion จอประสาทตา บวมจากเบาหวาน เป็นต้น เนื่องจากวิธีการรักษาแตกต่างกันโดยพื้นฐานตามโรค การวินิจฉัยที่แม่นยำจึงสำคัญมาก
ความแตกต่างจากจอประสาทตาลอก แบบมีรอยฉีกขาดแสดงไว้ด้านล่าง
รายการ แบบมีน้ำใต้จอประสาทตา แบบมีรอยฉีกขาด จอประสาทตาฉีกขาด ไม่มี มี ลักษณะของจอประสาทตาลอก รูปโดม เรียบ เป็นรอยพับ ไม่สม่ำเสมอ ของเหลวเคลื่อนที่ (Shifting fluid) มี ไม่มีหรือมีน้อย หลักการรักษา รักษาโรคที่เป็นสาเหตุ การผ่าตัด (ปิดรอยฉีกขาด)
Q
จอประสาทตาลอกชนิดมีรอยฉีกขาดและชนิดมีน้ำใต้จอประสาทตาแตกต่างกันอย่างไร?
A
จอประสาทตาลอก ชนิดมีรอยฉีกขาดเกิดจากมีรู (รอยฉีกขาด) ที่จอประสาทตา ทำให้น้ำวุ้นตา ไหลเข้าไปใต้จอประสาทตา ส่วนจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตาไม่มีรอยฉีกขาด แต่เกิดจากความผิดปกติของหลอดเลือดหรือเยื่อบุผิวรับแสง (RPE ) ทำให้มีของเหลวสะสมใต้จอประสาทตา ชนิดแรกหลักการรักษาคือการผ่าตัดปิดรอยฉีกขาด ส่วนชนิดหลังรักษาที่โรคต้นเหตุ ลักษณะเฉพาะของชนิดมีน้ำใต้จอประสาทตา คือ “ของเหลวเคลื่อนที่” (shifting fluid) ซึ่งตำแหน่งของของเหลวจะเปลี่ยนไปตามการเปลี่ยนท่าทางของผู้ป่วย
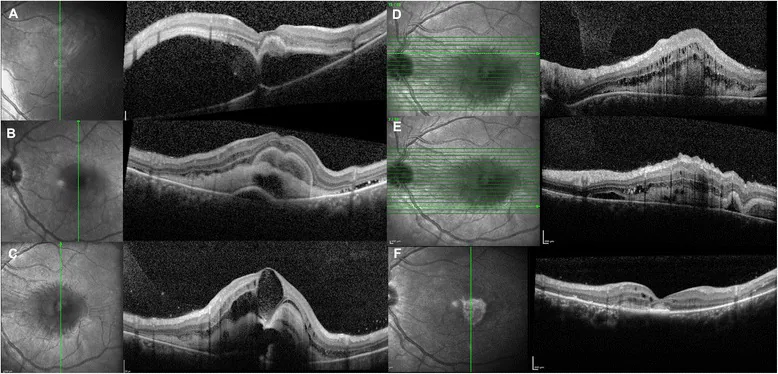
ภาพ OCT ของจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา Maggio E, et al. Multimodal imaging findings in a case of severe Central Serous Chorioretinopathy in an uncomplicated pregnancy. BMC Ophthalmol. 2015. Figure 1. PM
CI D: PMC4688919. License: CC BY.
การตรวจด้วยเครื่องเอกซเรย์เชื่อมโยงแสง (OCT ) แสดงให้เห็นการยกตัวของจอประสาทตา ชั้นรับความรู้สึกบริเวณจุดรับภาพอย่างชัดเจนแบบมีน้ำใต้จอประสาทตา ร่วมกับวัตถุสะท้อนแสงสูงใต้จอประสาทตา (a) และการหายไปของน้ำใต้จอประสาทตา พร้อมการสะสมของสารคัดหลั่งใต้จอประสาทตา ในการติดตามผล (b-c) ซึ่งสอดคล้องกับจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตาที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
สายตาเลือนลาง : เมื่อน้ำใต้จอประสาทตา ส่งผลต่อจุดรับภาพ จะทำให้สายตาลดลงอย่างชัดเจนภาพบิดเบี้ยว จอประสาทตา บริเวณจุดรับภาพทำให้มองเห็นวัตถุบิดเบี้ยวตามัว : มักพบในผู้ป่วย โดยเฉพาะในรายที่มีอาการเฉียบพลันข้อบกพร่องของลานสายตา : เกิดข้อบกพร่องของลานสายตาที่สอดคล้องกับบริเวณที่จอประสาทตาลอก อาการทั่วร่างกาย : อาจมีอาการปวดศีรษะ หูอื้อ และอาการคล้ายไข้หวัดร่วมด้วย ขึ้นอยู่กับโรคที่เป็นสาเหตุ (เช่น VKH)
จอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตาโดยทั่วไปมีพื้นผิวการลอกนูนเป็นรูปโดม ผิวเรียบ และน้ำใต้จอประสาทตา เคลื่อนที่เมื่อเปลี่ยนท่าทาง (shifting fluid) มักไม่พบรอยพับหรือการนูนที่ไม่สม่ำเสมอเหมือนในจอประสาทตาลอก ชนิดมีรอยฉีกขาด
ชนิดอักเสบ (VKH)
จอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตาทั้งสองข้าง : มีการนูนเป็นรูปโดมหลายจุดในตาทั้งสองข้าง
คอรอยด์หนา ตัวOCT แสดงคอรอยด์หนา ตัวอย่างชัดเจน (ประมาณ 600 ไมโครเมตร) 2)
ลักษณะเฉพาะของ OCT : จอประสาทตาลอก แบบมีถุงน้ำที่มีโครงสร้างกั้นเป็นห้อง, การตีบแคบของช่องว่างในคอรอยด์
หัวประสาทตาเลือดคั่งและบวม : ร่วมกับการเปลี่ยนแปลงแบบอักเสบของจานประสาทตา
จากยา (MEKAR)
SRD สองข้างแบบเฉียบพลัน : เกิดขึ้นอย่างรวดเร็วหลังได้รับยา MEK inhibitor 4)
อาการมักไม่รุนแรง : การมองเห็น ลดลงเล็กน้อย มีอาการน้อย
สามารถกลับคืนได้ : มักหายไปภายใน 3 วันหลังจากหยุดยา 4)
เกี่ยวข้องกับการตั้งครรภ์
RD ชนิดเซรุ่มสองข้าง : อาจเกิดร่วมกับภาวะครรภ์เป็นพิษ/HELLP 6)
จอประสาทตา หลุดลอกบริเวณจุดรับภาพภาพบิดเบี้ยว และการมองเห็น ลดลง
หายไปหลังคลอด : หายไปเองหลังคลอด การมองเห็น มักกลับคืนมา 6)
จากการบาดเจ็บ / จากหัตถการ
ERD ภายหลัง RPE ฉีกขาด : จอประสาทตา หลุดลอกชนิด exudative ทุติยภูมิจาก RPE ฉีกขาดหลังการบาดเจ็บ 1)
ERD ภายหลังเลเซอร์ ROP : อาจเกิดขึ้นหลังการรักษาด้วยเลเซอร์ สำหรับจอประสาทตา ในทารกคลอดก่อนกำหนด 5)
ของเหลวเคลื่อนที่ตามการเปลี่ยนท่า : สามารถสังเกตเห็นของเหลวเคลื่อนที่ได้
โรค Coats
สารคัดหลั่งใต้จอประสาทตา สีเหลือง : การรั่วไหลจำนวนมากจากหลอดเลือดผิดปกติคดเคี้ยวบริเวณรอบนอก
พบบ่อยในเด็กผู้ชาย : ไม่ได้ถ่ายทอดทางพันธุกรรมและไม่มีโรคร่วมทางระบบ อาจเกิดในผู้ใหญ่ได้เช่นกัน
การตรวจหลอดเลือดด้วยฟลูออเรสซีน : พบการรั่วของฟลูออเรสซีน อย่างมากจากหลอดเลือดที่ผิดปกติ
การคั่งของน้ำในยูเวีย (uveal effusion)
จอประสาทตาลอก แบบมีน้ำใต้จอที่เคลื่อนที่ได้ดี
ร่วมกับคอรอยด์ ลอกบริเวณรอบนอก : มักพบคอรอยด์ ลอกร่วมด้วย
ลักษณะร่วม : ตาเล็ก, สายตายาว มาก, ความผิดปกติของหลอดเลือดดำวอร์ติโคส, ตาขาว หนา
การแตกของ Blood-Retinal Barrier (BRB) เป็นกลไกสุดท้ายร่วมกัน และสาเหตุมีหลากหลาย
การอักเสบ / ภูมิคุ้มกัน
โรค Vogt-Koyanagi-Harada (VKH) : ปฏิกิริยาภูมิต้านตนเองต่อเมลาโนไซต์โดยอาศัย T-cell CD4+ เป็นสื่อกลาง เป็นที่ทราบกันว่ามีความสัมพันธ์กับ HLA-DRB1*0405 2)
Ophthalmia Sympathetica : ปฏิกิริยาภูมิคุ้มกันในตาอีกข้างหลังการบาดเจ็บทะลุ
Scleritis หลัง / Uveitis : การคั่งของน้ำทุติยภูมิเนื่องจากการอักเสบของตาขาว และคอรอยด์
โรคทางระบบ / อื่นๆ
เกี่ยวข้องกับการตั้งครรภ์ (ภาวะครรภ์เป็นพิษ) : หลอดเลือดแดงหดเกร็ง → ขาดเลือดของคอรอยด์ → การแตกของ oBRB อุบัติการณ์ประมาณ 1% ของภาวะครรภ์เป็นพิษ 6)
CSC (Central Serous Chorioretinopathy)จอประสาทตาลอก แบบมีน้ำใต้จอเนื่องจากความผิดปกติของปั๊ม RPE
จอประสาทตา เสื่อมชนิดเปียกตามอายุของเหลวใต้จอประสาทตา จากเส้นเลือดใหม่ในคอรอยด์
จากยา (MEKAR) : ความผิดปกติของ RPE ผ่านวิถี MAPK จากยา MEK inhibitor (เช่น binimetinib) อุบัติการณ์ในการรักษามะเร็งผิวหนังเมลาโนมา 0.6–27% ในการรักษามะเร็งลำไส้ใหญ่ 0.9% 4) กลุ่มอาการจานประสาทตา เอียง (Tilted disc syndrome; TDS) : ความผิดปกติของการไหลเวียนเฉพาะที่เนื่องจากตาขาว หนาและคอรอยด์ บาง ทำให้เกิดจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา บริเวณจุดรับภาพ 3) RPE ฉีกขาดจากบาดเจ็บRPE ฉีกขาดอาจเกิดขึ้นหลังการบาดเจ็บ เช่น ถูกกระแทก ทำให้เกิดจอประสาทตาลอก แบบมีน้ำขัง secondary 1) จากหัตถการ (หลังเลเซอร์ ROP ) : จอประสาทตาลอก แบบมีน้ำขังอาจเกิดขึ้นหลังการจี้เลเซอร์สำหรับจอประสาทตา ในทารกคลอดก่อนกำหนด อายุครรภ์ >40 สัปดาห์และน้ำหนักแรกเกิดน้อยเป็นปัจจัยเสี่ยงที่รายงาน 5) จากเนื้องอก : มะเร็งเมลาโนมาชนิดร้ายของคอรอยด์ และเนื้องอกคอรอยด์ ที่แพร่กระจายสามารถทำให้เกิด ERDโรคคอตส์ (Coats disease) : เป็นโรคหลอดเลือดที่มักเกิดในเด็กผู้ชาย ไม่เกี่ยวข้องกับพันธุกรรมหรือโรคทางระบบ อาจเกิดในผู้ใหญ่ได้ การตรวจอวัยวะภายในตาพบโครงข่ายหลอดเลือดผิดปกติคดเคี้ยวบริเวณรอบนอก และการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน พบการรั่วของฟลูออเรสซีน มากจากบริเวณเดียวกัน ทำให้เกิดสารคัดหลั่งใต้จอประสาทตา สีเหลืองและจอประสาทตาลอก แบบมีน้ำขัง ในเด็กต้องแยกจากเรติโนบลาสโตมา ซึ่งพบก้อนเนื้อตันในอัลตราซาวนด์และหินปูนใน CT scan ศีรษะการคั่งของน้ำในยูเวีย (uveal effusion) : มีลักษณะเฉพาะคือจอประสาทตาลอก แบบมีน้ำขังที่เคลื่อนที่ได้ดี เปลี่ยนตามตำแหน่งศีรษะ และคอรอยด์ ลอกบริเวณรอบนอก มักร่วมกับลูกตาเล็ก สายตายาว มาก หลอดเลือดดำวอร์ติโคสผิดปกติ และตาขาว หนา การผ่าตัดลดความดันตาขาว เป็นทางเลือกในการรักษาERD ที่เกี่ยวข้องกับยา immune checkpoint inhibitor (ICI ) : มีรายงานม่านตาอักเสบ คล้าย VKH และจอประสาทตาลอก แบบมีน้ำขังในผู้ป่วยที่ใช้ ICI เช่น PD-1/PD-L1 inhibitor และ CTLA-4 inhibitor 12) การจะให้ ICI ต่อหรือไม่ต้องปรึกษากับทีมมะเร็งวิทยา
Q
ยาเคมีบำบัดทำให้จอประสาทตาลอกได้หรือไม่?
A
ยาต้านเนื้องอกบางชนิด รวมถึง MEK inhibitor (เช่น binimetinib) สามารถทำให้ RPE ทำงานผิดปกติผ่านวิถี MAPK ทำให้เกิดจอประสาทตาลอก แบบมีน้ำขัง (MEKAR) 4) ส่วนใหญ่ไม่มีอาการหรืออาการเล็กน้อย และจะหายไปภายในไม่กี่วันหลังจากหยุดยา การจะรักษาต่อหรือไม่ต้องปรึกษากับแพทย์ผู้รักษา
เพื่อระบุโรคที่เป็นสาเหตุและประเมินสภาพ การใช้แนวทางหลายรูปแบบที่รวมหลายวิธีเข้าด้วยกันเป็นสิ่งสำคัญ ในการตรวจด้วยกล้องตรวจตา ควรสังเกตไม่เพียงแต่ตำแหน่งและขอบเขตของจอประสาทตาลอก แต่ยังรวมถึงสิ่งที่พบร่วม เช่น เลือดออกในจอประสาทตา จุดขี้เทา จอประสาทตา ชั้นรับแสงลอก หลอดเลือดผิดปกติใต้จอประสาทตา และการมีรอยโรคที่นูน ควรตรวจลูกตาทั้งหมดเพื่อให้แน่ใจว่าไม่มีสัญญาณของการอักเสบในส่วนหน้าหรือสื่อโปร่งใส การตรวจร่างกายทั้งระบบก็สำคัญเช่นกัน เช่น การตรวจน้ำไขสันหลังและการตรวจการได้ยินใน VKH และการถ่ายภาพในโรคเนื้องอก
การตรวจ ผลการตรวจ/ประโยชน์หลัก OCT ยืนยันของเหลวใต้จอประสาทตา วัดความหนาคอรอยด์ การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) ระบุจุดรั่วและหลอดเลือดผิดปกติ ICGA ประเมินการไหลเวียนคอรอยด์ ไม่เพียงพอและบริเวณที่มีเลือดไปเลี้ยงน้อย อัลตราซาวนด์ แยกโรคเยื่อบุตาอักเสบ ด้านหลังและเนื้องอกคอรอยด์
OCT (เครื่องตรวจชั้นจอประสาทตา ด้วยแสง)ของเหลวใต้จอประสาทตา แบบไม่รุกล้ำ ยังมีประโยชน์ในการประเมินกิจกรรมของ VKH โดยการวัดความหนาคอรอยด์ ในระยะเฉียบพลันของ VKH OCT แสดงความหนาคอรอยด์ ที่เพิ่มขึ้นอย่างชัดเจนประมาณ 600 ไมโครเมตร 2) การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : ใน VKH ลักษณะเฉพาะคือการเรืองแสงมากเกินแบบจุดหลายจุดและการรั่วของฟลูออเรสซีน จากหัวประสาทตา 2) ใน CSC จะเห็นจุดรั่วฟลูออเรสซีน บน FA และใน IA สามารถยืนยันการซึมผ่านของหลอดเลือดคอรอยด์ ที่เพิ่มขึ้น ใน CSC สิ่งสำคัญคือต้องแยกโรค CNV ที่ไม่ทราบสาเหตุและหลุมหัวประสาทตา ในคนหนุ่มสาว และโรคหลอดเลือดคอรอยด์ แบบโพลิป (PCV ) และโรคหลอดเลือดใหม่คอรอยด์หนา (pachychoroid neovasculopathy) ในผู้สูงอายุ โดยใช้ IA และ OCTA เพื่อยืนยันการมีอยู่ของรอยโรคแบบโพลิปหรือ CNV 9) ICGA (การถ่ายภาพหลอดเลือดด้วยอินโดไซยานีนกรีน)2) เหนือกว่าในการประเมินความผิดปกติของการไหลเวียนคอรอยด์ อัลตราซาวนด์ (B-mode) : ในเยื่อบุตาอักเสบ ด้านหลัง สามารถยืนยันความหนาของตาขาว และสัญญาณ T (การสะสมของของเหลวในช่องเทนอน) สำคัญในการแยกโรครอยโรคเนื้องอก ในโรคคอตส์ในเด็ก จำเป็นต้องแยกโรคจากเรติโนบลาสโตมา อัลตราซาวนด์แสดงก้อนเนื้อตัน และ CT ศีรษะแสดงการกลายเป็นปูนในเรติโนบลาสโตมา แตกต่างจากโรคคอตส์
Q
สามารถวินิจฉัยได้ด้วย OCT เพียงอย่างเดียวหรือไม่?
A
OCT มีความจำเป็นในการยืนยันและติดตามของเหลวใต้จอประสาทตา แต่การระบุโรคที่เป็นสาเหตุมักต้องใช้การถ่ายภาพหลายรูปแบบร่วมกัน ได้แก่ FA , ICGA และอัลตราซาวนด์ 2) ตัวอย่างเช่น ในโรค VKH บริเวณที่มีการไหลเวียนเลือดน้อยหลายแห่งในการตรวจ ICGA ร่วมกับผลการตรวจ FA เป็นพื้นฐานในการวินิจฉัย
Q
จะแยกโรค Coats และเรติโนบลาสโตมาอย่างไร?
A
โรค Coats มีลักษณะเฉพาะคือสารคัดหลั่งใต้จอประสาทตา สีเหลืองและเครือข่ายหลอดเลือดผิดปกติบริเวณรอบนอก และการตรวจหลอดเลือดด้วยฟลูออเรสซีน พบการรั่วซึมของฟลูออเรสซีน อย่างรุนแรง ในเรติโนบลาสโตมา การตรวจอัลตราซาวนด์พบก้อนเนื้อตัน และการตรวจ CT scan ศีรษะมักพบการกลายเป็นปูนที่มีลักษณะเฉพาะ การแยกโรคนี้สำคัญเป็นพิเศษในการวินิจฉัยภาวะม่านตา ขาวในเด็ก เนื่องจากแนวทางการรักษาแตกต่างกันโดยสิ้นเชิง การวินิจฉัยที่แม่นยำจึงเป็นสิ่งจำเป็น
พื้นฐานของการรักษาคือการระบุและรักษาโรคที่เป็นสาเหตุ โดยทั่วไปไม่จำเป็นต้องระบายของเหลวใต้จอประสาทตา โดยตรง และของเหลวมักจะหายไปเองเมื่อสาเหตุได้รับการแก้ไข
มีการรายงานว่าการใช้ยาฉีด triamcinolone ใต้ Tenon (20 มก.) ร่วมกับ prednisone ชนิดรับประทาน (1 มก./กก./วัน) และยากดภูมิคุ้มกัน (methotrexate; MTX) ทำให้จอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา หายไปภายใน 2 สัปดาห์ในโรค VKH 2)
Peng และคณะ (2025) รายงานผู้ป่วยคอรอยด์ ลอกข้างเดียวร่วมกับ VKH หนึ่งราย ซึ่งการรักษาด้วย TA ใต้ Tenon 20 มก., prednisone 1 มก./กก./วัน + MTX ส่งผลให้ของเหลวใต้จอประสาทตา และคอรอยด์ ลอกหายไปภายใน 2 สัปดาห์ 2)
การหยุดยาที่เป็นสาเหตุเป็นทางเลือกแรก มีรายงานการหายอย่างรวดเร็วภายใน 3 วันหลังหยุดยา และในกรณีส่วนใหญ่ไม่จำเป็นต้องได้รับการรักษาทางจักษุวิทยาเป็นพิเศษ 4)
Sakumura และคณะ (2022) รายงานผู้ป่วยจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา ทั้งสองข้างจากยา binimetinib (ยายับยั้ง MEK) OCT ยืนยันว่ามีของเหลวใต้จอประสาทตา หลายแห่งในตาทั้งสองข้าง แต่หายไปหมดภายใน 3 วันหลังจากหยุด binimetinib 4)
การควบคุมความดันโลหิตและการคลอดบุตรเป็นการรักษาที่สำคัญที่สุด หลังคลอด จอประสาทตาลอก แบบมีน้ำจะหายไปเองและการมองเห็น มักจะกลับคืนมา 6)
Phang และคณะ (2022) รายงานหญิงตั้งครรภ์ที่มีภาวะครรภ์เป็นพิษและกลุ่มอาการ HELLP ซึ่งเกิดจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา ทั้งสองข้าง หลังการผ่าตัดคลอดฉุกเฉินและการรักษาด้วยยาลดความดันโลหิต ของเหลวใต้จอประสาทตา หายไปและการมองเห็น กลับสู่ระดับก่อนเกิดอาการ 6)
การเลเซอร์ไมโครพัลส์ระดับต่ำกว่าเกณฑ์ถือว่ามีประสิทธิภาพ
Minowa และคณะ (2021) รายงานผู้ป่วย 5 ตาที่มีจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตาที่สัมพันธ์กับ Tilted Disc Syndrome ซึ่งได้รับการรักษาด้วยเลเซอร์ ระดับต่ำกว่าเกณฑ์ และน้ำใต้จอประสาทตา หายไปใน 4 ใน 5 ตา (80%) 3)
สำหรับจอประสาทตาลอก ชนิดมีน้ำขังที่เกิดจากการฉีกขาดของ RPE หลังอุบัติเหตุ จะให้การรักษาแบบประคับประคอง (เช่น ยาหยอดตา prednisolone)
Panigrahi และคณะ (2023) รายงานผู้ป่วย 1 รายที่มีการฉีกขาดของ RPE และจอประสาทตาลอก ชนิดมีน้ำขังหลังอุบัติเหตุ ภาวะดังกล่าวหายได้เองหลังจากใช้ยาหยอดตา prednisolone เป็นเวลา 2 สัปดาห์ และการมองเห็น ดีขึ้น OCT หลังจาก 1 สัปดาห์พบเซลล์ที่สูญเสียเม็ดสีมาเติมเต็มบริเวณที่ RPE ฉีกขาด 1)
Zou และคณะ (2022) รายงานผู้ป่วยที่มีจอประสาทตาลอก ชนิดมีน้ำขังในตาข้างเดียวหลังการรักษาด้วยเลเซอร์ สำหรับจอประสาทตา ในทารกคลอดก่อนกำหนด การเพิ่มขนาดยาหยอดตา prednisolone (จาก 4 ครั้งต่อวันเป็น 8 ครั้งต่อวัน) ทำให้น้ำใต้จอประสาทตา หายไปหลังจาก 8 สัปดาห์ 5)
ด้านล่างนี้คือแนวทางการรักษาสำหรับโรคที่เป็นสาเหตุแต่ละชนิด โปรดดูบทความเฉพาะสำหรับรายละเอียดของแต่ละโรค
โรคที่เป็นสาเหตุ ทางเลือกแรก หมายเหตุ VKH การให้สเตียรอยด์ แบบ pulse → การรักษาต่อเนื่อง การรักษาตั้งแต่เนิ่นๆ ส่งผลต่อพยากรณ์การมองเห็น 7) CSC สังเกตอาการ (3–4 เดือน) ชนิดเรื้อรัง: PDT AMD ชนิดเปียกฉีดยา anti-VEGF เข้าแก้วตา ต้องติดตามผลเป็นระยะ โรค Coats จี้เลเซอร์ / จี้เย็น รายรุนแรง: ผ่าตัดน้ำวุ้นตา uveal effusion ผ่าตัดลดความดันตาขาว ร่วมกับตาเล็ก MEKAR หยุดยาสาเหตุ4) หายภายใน 3 วัน ภาวะครรภ์เป็นพิษ การควบคุมความดันโลหิตและการคลอด6) หายเองได้หลังคลอด เกี่ยวข้องกับ ICI สเตียรอยด์ เฉพาะที่/ทั่วร่างกาย12) จำเป็นต้องปรึกษาแผนกมะเร็งวิทยา เนื้องอก การรักษาเนื้องอก (การฉายรังสี ฯลฯ) ขึ้นอยู่กับโรค
การพยากรณ์โรคทางสายตาแตกต่างกันมากตามโรคที่เป็นสาเหตุ
VKH : การพยากรณ์โรคทางสายตาค่อนข้างดีหากรักษาตั้งแต่เนิ่นๆ ต้องระวังการกลับเป็นซ้ำและการเรื้อรัง7) CSC AMD ชนิด渗出ฝ่อแบบแผนที่ ในระยะยาวโรค Coats : สามารถรักษาการมองเห็น ได้หากรักษาตั้งแต่เนิ่นๆ กรณีรุนแรงและจอประสาทตา หลุดทั้งหมดทำให้การพยากรณ์โรคไม่ดีจากยา (MEKAR) : หายเร็วเมื่อหยุดยาสาเหตุ พยากรณ์การมองเห็น ดี 4) เกี่ยวข้องกับการตั้งครรภ์ : หายเองหลังคลอด การมองเห็น มักฟื้นคืน 6) จากเนื้องอก : แตกต่างกันมากขึ้นอยู่กับลักษณะของเนื้องอกและความสำเร็จของการรักษา
การรักษาจอตาลอกชนิดมีน้ำใต้จอตาขึ้นอยู่กับสาเหตุของโรคอย่างพื้นฐาน การรักษาที่ผิด (เช่น ผ่าตัดแบบจอตาลอกชนิดมีรูฉีกขาด) อาจทำให้อาการแย่ลง
เมื่อใช้ยา MEK inhibitor เพื่อต้านเนื้องอก การหยุดยาต้องปรึกษาแพทย์มะเร็งวิทยา การตัดสินใจโดยจักษุแพทย์เพียงลำพังต้องใช้ความระมัดระวัง
การรักษาด้วยสเตียรอยด์ สำหรับ VKH ต้องเริ่มต้นเร็วเพื่อพยากรณ์โรคที่ดี หากสงสัยให้ส่งต่อผู้เชี่ยวชาญทันที
จอตาลอกชนิดมีน้ำใต้จอตามีพยาธิสภาพร่วมคือ การแตกของ Blood-Retinal Barrier (BRB)
BRB ประกอบด้วยสองส่วน
ชนิดของ BRB ตำแหน่งทางกายวิภาค ตัวอย่างความผิดปกติ BRB ภายใน (iBRB) เยื่อบุผนังหลอดเลือดจอตา จอตาจากเบาหวาน, จอตาจากรังสีรักษา Blood-retinal barrier ภายนอก (oBRB) รอยต่อแน่นของ RPE VKH, CSC , จากยา
พยาธิกำเนิดหลักคือปฏิกิริยาภูมิต้านตนเองที่เซลล์ T CD4+ โจมตีเมลาโนไซต์ (เซลล์สร้างเมลานินใน RPE และยูเวีย) มีความสัมพันธ์ทางพันธุกรรมที่แข็งแกร่งกับ HLA-DRB1*0405 และ VKH พบได้บ่อยในเอเชียตะวันออก 2) การอักเสบทำลายรอยต่อแน่นของ RPE (การแตกของ oBRB) ทำให้ของเหลวจากคอรอยด์ ไหลเข้าสู่ช่องใต้จอประสาทตา ในการตรวจ OCT จะพบจอประสาทตา หลุดลอกแบบหลายพูที่มีโครงสร้างผนังกั้น และคอรอยด์หนา ตัวอย่างชัดเจนในระยะเฉียบพลัน 2)
ยายับยั้ง MEK ยับยั้งวิถี MAPK ทำให้ความหนาแน่นของการแสดงออกของ aquaporin ใน RPE เปลี่ยนแปลง และทำให้การทำงานขนส่งของเหลวของ RPE บกพร่อง (การแตกของ oBRB) 4) กลไกนี้สามารถกลับคืนได้ และการทำงานจะฟื้นตัวอย่างรวดเร็วหลังจากหยุดยา
ในภาวะครรภ์เป็นพิษ ปัจจัยที่มาจากรก (เช่น สารคล้ายแอนติบอดีต้าน VEGF) ทำให้เกิดการหดเกร็งของหลอดเลือดทั่วร่างกาย การหดเกร็งของหลอดเลือดแดงคอรอยด์ ทำให้เกิดภาวะขาดเลือดของคอรอยด์ ทำให้การทำงานของปั๊ม RPE บกพร่องและนำไปสู่การแตกของ oBRB 6)
ตาขาว หนาตัวและคอรอยด์ บางลงทำให้เกิดความผิดปกติของการไหลเวียนคอรอยด์ เฉพาะที่ เชื่อว่าการไหลเวียนที่ผิดปกตินี้ลดความสามารถในการขนส่งของเหลวของ RPE ทำให้เกิดการหลุดลอกของเซรุ่มเรื้อรัง 3)
แรงทางกายภาพภายนอก เช่น การกระแทก ทำให้ RPE ฉีกขาด ส่งผลให้เกิดการแตกเฉียบพลันเฉพาะที่ของ oBRB ภายในหนึ่งสัปดาห์หลังการฉีกขาด เซลล์ที่สูญเสียเม็ดสีจะเริ่มเติมและซ่อมแซมบริเวณที่ฉีกขาด และอาจเกิดการหายได้เอง 1)
Q
Blood-retinal barrier (BRB) คือโครงสร้างอะไร?
A
BRB เป็นกลไกกั้นที่ควบคุมการแลกเปลี่ยนสารระหว่างเลือดและเนื้อเยื่อจอประสาทตา ประกอบด้วยสองชั้น: Blood-retinal barrier ภายใน (iBRB) ซึ่งเกิดจากรอยต่อแน่นของเซลล์บุผนังหลอดเลือดจอประสาทตา และ Blood-retinal barrier ภายนอก (oBRB) ซึ่งเกิดจากรอยต่อแน่นของ RPE การแตกของ oBRB เป็นพยาธิกำเนิดร่วมของจอประสาทตา หลุดลอกชนิด exudative ส่วนใหญ่
สำหรับจอประสาทตาลอก แบบเซรุ่มเรื้อรังที่เกี่ยวข้องกับกลุ่มอาการจานประสาทตา เอียง (TDS) มีรายงานประสิทธิภาพของเลเซอร์ระดับต่ำกว่าเกณฑ์ ในระดับผู้ป่วยรายกรณี 3) มีข้อเสนอแนะว่าอาจส่งเสริมการดูดซึมของเหลวโดยไม่ทิ้งรอยแผลเป็นจากการจี้แข็งตัวด้วยแสง ขณะที่รักษาการทำงานของ RPE แต่การตรวจสอบด้วยการทดลองแบบมีกลุ่มควบคุมยังไม่เพียงพอ
ปัจจุบันยังไม่มีข้อมูลเพียงพอเกี่ยวกับความสัมพันธ์ระหว่างผลข้างเคียงทางตาจากยายับยั้ง MEK (MEKAR) กับฤทธิ์ต้านเนื้องอก 4) การกำหนดสมดุลระหว่างการให้ยาต่อเนื่องและการรักษาการทำงานของสายตาเป็นประเด็นวิจัยสำคัญในอนาคต
ด้วยการรวมการตรวจหลอดเลือดด้วย OCT (OCTA ) และ ICGA ทำให้สามารถประเมินการเปลี่ยนแปลงการไหลเวียนเลือดในแผ่นเส้นเลือดฝอยคอรอยด์ ได้ละเอียดยิ่งขึ้น 2) คาดว่าสิ่งนี้จะช่วยอธิบายพยาธิกำเนิดของโรคที่ทำให้เกิดจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา และเพิ่มความแม่นยำในการประเมินประสิทธิภาพการรักษา
ในช่วงไม่กี่ปีที่ผ่านมา CSC ได้ถูกจัดประเภทใหม่เป็นโรคในสเปกตรัมคอรอยด์หนา ซึ่งมีลักษณะเด่นคือคอรอยด์หนา และหลอดเลือดคอรอยด์ ขนาดใหญ่ที่ขยายตัว (pachyvessels) 9) แนวคิดเรื่องคอรอยด์หนา ยังมีความสำคัญต่อการทำความเข้าใจโรคที่เกี่ยวข้อง เช่น โรคหลอดเลือดคอรอยด์ โพลิปอยด์ (PCV ) และโรคหลอดเลือดใหม่ในคอรอยด์หนา (PNV ) และกำลังส่งผลต่อระบบการวินิจฉัยและแยกโรคจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา
ด้วยการขยายข้อบ่งใช้ของยายับยั้งจุดตรวจภูมิคุ้มกัน (ICI ) เหตุการณ์ไม่พึงประสงค์ทางตารวมถึงม่านตาอักเสบ คล้าย VKH และจอประสาทตาลอก แบบเซรุ่มกำลังเพิ่มขึ้น 12) การทำงานร่วมกันระหว่างจักษุแพทย์และแพทย์มะเร็งเพื่อการจัดการที่เหมาะสมกลายเป็นประเด็นสำคัญ
มีการรายงานการใช้สารยับยั้ง TNF -α เช่น อินฟลิซิแมบ และอะดาลิมูแมบ รวมถึงสารชีวภาพ เช่น ริตูซิแมบ สำหรับ VKH ที่ดื้อหรือพึ่งพาสเตียรอยด์ 8) แม้ว่ายังไม่ถึงตำแหน่งมาตรฐาน แต่การวิจัยยังคงดำเนินต่อไปในฐานะทางเลือกสำหรับกรณีที่รักษายาก
Panigrahi PK, et al. Spontaneous resolution of posttraumatic RPE tear and associated exudative retinal detachment. J Curr Ophthalmol. 2023;35:408-410.
Peng C, et al. Unilateral choroidal detachment in Vogt-Koyanagi-Harada disease. Front Immunol. 2025;16:1514306.
Minowa Y, et al. Subthreshold laser for serous retinal detachment in tilted disc syndrome. Case Rep Ophthalmol. 2021;12:978-986.
Sakumura M, et al. Bilateral serous retinal detachment with MEK inhibitor (binimetinib). Intern Med. 2022;61:1707-1712.
Zou H, Fletcher-Morehouse L. Exudative retinal detachment after retinopathy of prematurity laser treatment. Cureus. 2022;14(8):e27891.
Phang DSK, et al. Bilateral serous retinal detachment in pregnancy. Cureus. 2022;14(10):e30019.
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(3):224-318.
Tayal A, Bansal S. Vogt-Koyanagi-Harada disease: a narrative review. Ther Adv Ophthalmol. 2024;16:25158414241244681.
Cheung CMG, Lee WK, Koizumi H, et al. Pachychoroid disease. Eye (Lond). 2019;33(1):14-33.
Daruich A, Matet A, Moulin A, et al. Mechanisms of macular edema: beyond the surface. Prog Retin Eye Res. 2018;63:20-68.
Campbell M, Humphries P. The blood-retina barrier: tight junctions and barrier modulation. Adv Exp Med Biol. 2012;763:70-84.
Dalvin LA, Shields CL, Orloff M, et al. Checkpoint inhibitor immune therapy: systemic indications and ophthalmic side effects. Retina. 2018;38(6):1063-1078.