สายตายาวเล็กน้อย (น้อยกว่า +3D)
อาการ: ปกติไม่มีอาการ
กลไก: ชดเชยได้โดยการปรับสายตาแบบสมัครใจ
ความจำเป็นในการแก้ไข: หากไม่มีอาการ อาจสังเกตอาการได้ แต่ต้องระวังความเสี่ยงของภาวะตาขี้เกียจและตาเหล่

สายตายาว (hyperopia) คือภาวะการหักเหแสงของตาที่รังสีขนานที่เข้าตาในสภาวะไม่ปรับตาโฟกัสหลังจอประสาทตา กล่าวอีกนัยหนึ่ง คือตาที่มีจุดไกลอยู่ที่ระยะจำกัดด้านหลังตา กล่าวคือ ภาวะการหักเหแสงที่แสงที่ลู่เข้าด้านหลังโฟกัสบนจอประสาทตา
ภาวะนี้เกิดจากกำลังหักเหรวมของกระจกตาและเลนส์แก้วตาอ่อนเมื่อเทียบกับความยาวแกนลูกตา สายตายาวรุนแรงเกิน +6D เรียกว่าสายตายาวสูง และในสายตายาวรุนแรงมาก (+10D ขึ้นไป) บางรายจัดอยู่ในกลุ่มลูกตาเล็ก (microphthalmos)
สายตายาวจำแนกตามวิธีการวัดได้เป็น 3 ประเภท:
สายตายาวทั้งหมด = สายตายาวที่ปรากฏ + สายตายาวที่ซ่อนเร้น
| ประเภท | คำจำกัดความ |
|---|---|
| สายตายาวทั้งหมด (total hyperopia) | ระดับสายตายาวหลังจากกำจัดการปรับตาอย่างสมบูรณ์ด้วยยาหยอดตาคลายการปรับตา เช่น อะโทรพีน |
| สายตายาวที่ปรากฏ (manifest hyperopia) | ระดับสายตายาวที่ตรวจพบได้ในการตรวจวัดสายตาปกติโดยไม่ใช้ยาคลายการปรับตา |
| สายตายาวที่ซ่อนเร้น (latent hyperopia) | ระดับสายตายาวที่ตรวจไม่พบในการตรวจปกติ แต่จะปรากฏชัดเจนเมื่อตรวจภายใต้ฤทธิ์ยาคลายการปรับตา พบมากในเด็ก |
สายตายาวที่ซ่อนเร้นคือส่วนประกอบของสายตายาวที่ไม่สามารถตรวจพบได้ในการตรวจวัดสายตาปกติเนื่องจากการชดเชยของการปรับตา แต่จะปรากฏชัดเจนเมื่อใช้ยาคลายการปรับตา (เช่น ไซโคลจิลหรืออะโทรพีน) เด็กมีกำลังการปรับตาสูงมาก ดังนั้นสัดส่วนของสายตายาวที่ซ่อนเร้นจึงสูง หากมองข้ามสายตายาวที่ซ่อนเร้น การวินิจฉัยและรักษาภาวะตาขี้เกียจและตาเหล่เข้าแบบปรับตาอาจไม่เพียงพอ ดังนั้นในการประเมินสายตายาวในเด็ก ควรตรวจภายใต้ฤทธิ์ยาคลายการปรับตาเสมอ
| ประเภท | คำจำกัดความ |
|---|---|
| สายตายาวแบบเลือกได้ (facultative hyperopia) | ส่วนของสายตายาวที่ปรากฏซึ่งสามารถชดเชยได้โดยการปรับโฟกัส ระดับสายตายาวที่สามารถมองเห็นได้ชัดเจนด้วยตาเปล่าผ่านการปรับโฟกัส |
| สายตายาวแบบสัมบูรณ์ (absolute hyperopia) | ส่วนของสายตายาวที่ปรากฏซึ่งไม่สามารถชดเชยได้โดยการปรับโฟกัส ไม่สามารถมองเห็นได้ชัดเจนหากไม่มีเลนส์แก้ไข |
| สายตายาวแบบสัมพัทธ์ (relative hyperopia) | ความสัมพันธ์กับตำแหน่งตา: สายตายาวที่มองเห็นได้ชัดเจนผ่านการปรับโฟกัส แต่ทำให้เกิดตาเหล่เข้า |
เมื่ออายุมากขึ้น ความยืดหยุ่นของเลนส์ตาลดลงและกำลังในการปรับโฟกัสลดลง ดังนั้นส่วนประกอบที่เคยซ่อนอยู่เป็นสายตายาวแบบเลือกได้ในวัยหนุ่มสาวจะปรากฏชัดเป็นอาการเมื่อยล้าทางตาและการมองเห็นลดลงในวัยกลางคนขึ้นไป
| การจำแนก | คำจำกัดความ | สาเหตุหลัก |
|---|---|---|
| สายตายาวเชิงหักเห (refractive hyperopia) | กำลังหักเหรวมของกระจกตาและเลนส์ตาอ่อน | กระจกตาแบน เลนส์ตาหลุดเคลื่อนไปด้านหลัง การเปลี่ยนแปลงดัชนีหักเหจากเบาหวาน ตาไม่มีเลนส์ |
| สายตายาวเชิงแกน (axial hyperopia) | ความยาวแกนตาสั้น | แต่กำเนิด (ทารกแรกเกิด), ภายหลัง (การกดทับจากเนื้องอกในเบ้าตา, จอประสาทตาหลุดลอก เป็นต้น) |
โดยทั่วไปทารกแรกเกิดมีสายตายาว โดยมีการกระจายตัวอยู่ที่ประมาณ +2D เมื่ออายุประมาณ 1 ปี สายตาจะเข้าใกล้ปกติมากขึ้น จนถึงอายุ 7-8 ปี สายตายาวจะเพิ่มขึ้น แล้วมีแนวโน้มลดลง เรียกว่า เอ็มเมโทรไพเซชัน (emmetropization) จากการศึกษาของ Herrnheiser ในปี 1892 ความถี่ของสายตายาวจะลดลงจนถึงอายุประมาณ 20 ปี ในขณะที่ความถี่ของสายตาปกติและสายตาสั้นเพิ่มขึ้น
ความชุกของภาวะตาขี้เกียจ (amblyopia) รายงานประมาณ 2-4% ในเด็ก โดยภาวะตาขี้เกียจจากสายตายาวต่างกันและภาวะตาขี้เกียจสองตาจากสายตายาวเป็นสัดส่วนใหญ่ 1) ความเสี่ยงของภาวะตาขี้เกียจและตาเหล่เข้าแบบปรับตัวเพิ่มขึ้นโดยเฉพาะเมื่อสายตายาวตั้งแต่ +2D ขึ้นไป และความเสี่ยงของภาวะตาขี้เกียจจะสูงมากเมื่อ +6D ขึ้นไป (ดูตาราง) 1)
ค่าเฉลี่ยสายตายาวในตาเหล่เข้าแบบปรับตัวล้วนคือ +5.43D ± 2.25 D (ในตาขี้เกียจที่ไม่มีตาเหล่เข้า: +6.11D ± 1.84 D) แสดงว่าสายตายาวสูงเป็นปัจจัยเสี่ยงหลักของภาวะตาขี้เกียจและตาเหล่เข้า 1) แม้ในกรณีพิเศษเช่น ตาโตข้างเดียวที่เกี่ยวข้องกับ neurofibromatosis type 1 (NF1) ร่วมกับสายตาต่างกันมาก (-17.50D) หากไม่ได้รับการส่งต่อจักษุแพทย์ตั้งแต่เนิ่นๆ อาจทำให้เกิดภาวะตาขี้เกียจรุนแรง 11)
อาการของสายตายาวแตกต่างกันมากตามระดับความรุนแรง
สายตายาวเล็กน้อย (น้อยกว่า +3D)
อาการ: ปกติไม่มีอาการ
กลไก: ชดเชยได้โดยการปรับสายตาแบบสมัครใจ
ความจำเป็นในการแก้ไข: หากไม่มีอาการ อาจสังเกตอาการได้ แต่ต้องระวังความเสี่ยงของภาวะตาขี้เกียจและตาเหล่
สายตายาวปานกลาง (+3 ถึง +6D)
อาการ: อ่อนล้าจากการปรับสายตา (เหนื่อยง่าย ปวดศีรษะ ปวดตา น้ำตาไหล) มักมีอาการอ่อนล้าจากการทำงานระยะใกล้มาก่อน
กลไก: เนื่องจากต้องปรับสายตาตลอดเวลาเพื่อให้มองเห็นชัด จึงเกิดการเกร็งตัวมากเกินไปของกล้ามเนื้อปรับสายตา
ความจำเป็นในการแก้ไข: แก้ไขด้วยเลนส์นูนเพื่อลดภาระการปรับสายตา
สายตายาวสูง (ตั้งแต่ +6D ขึ้นไป)
อาการ: ตามัวจากสายตายาว และตาเหล่เข้าแบบปรับตาม (accommodative esotropia) การมองเห็นระยะไกลก็ลดลงเช่นกัน เสี่ยงต่อโรคต้อหินมุมปิดเฉียบพลันเนื่องจากช่องหน้าม่านตาตื้นและมุมแคบ
กลไก: การปรับตาชดเชยไม่เพียงพอ ทำให้การโฟกัสบนจอประสาทตาไม่ดีอย่างต่อเนื่อง
ความจำเป็นในการแก้ไข: การแก้ไขด้วยแว่นตาตั้งแต่เนิ่นๆ เป็นสิ่งจำเป็น ทำควบคู่ไปกับการรักษาภาวะตามัวและการรักษาตาเหล่
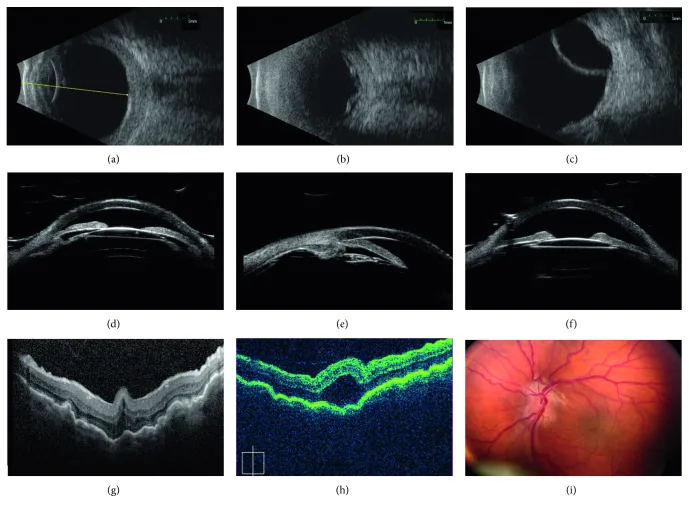
ในสายตายาวสูง จะพบลักษณะเฉพาะของจอประสาทตา
ในสายตายาวสูง (โดยเฉพาะ +2D ขึ้นไป) มักเกิดภาวะแทรกซ้อนดังต่อไปนี้:
เกิดจากกำลังหักเหของกระจกตาหรือเลนส์แก้วตาอ่อนกว่าปกติ
เกิดจากความยาวแกนลูกตาสั้นกว่าปกติ
ในการวินิจฉัยสายตายาว จำเป็นต้องมีการตรวจดังต่อไปนี้
| การตรวจ | วัตถุประสงค์ |
|---|---|
| การตรวจวัดค่าสายตาแบบ objective (เครื่องวัดค่าสายตาอัตโนมัติ) | การหาค่าปริมาณของสายตา (ค่าอ้างอิง) |
| วิธี retinoscopy (กล้องส่องจอประสาทตา) | การวัดค่าสายตาแบบ objective ในเด็ก ควบคุมการปรับตาได้ดีเยี่ยม |
| การตรวจวัดค่าสายตาแบบ subjective (ความชัดเจนในการมองเห็นที่แก้ไขแล้ว) | การกำหนดค่าสายตาสุดท้าย |
| การตรวจวัดค่าสายตาภายใต้การหยอดยาหยุดการปรับตา | การตรวจหาค่าสายตายาวที่แท้จริง (สายตายาวทั้งหมด) จำเป็นในเด็ก |
| การวิเคราะห์รูปทรงกระจกตาและการวัดทางชีวภาพ | การประเมินความยาวแกนตาและความลึกช่องหน้าม่านตา การประเมินทางกายวิภาคของสายตายาวสูง |
ในเด็กเล็ก เนื่องจากขาดสมาธิในการรักษาจุดโฟกัสที่ถูกต้องในระยะไกล การตรวจวัดค่าสายตาแบบ objective จึงจำเป็นต้องใช้ยาหยอดตาหยุดการปรับตา
ตัวเลือกแรก: ยาหยอดตา cyclopentolate 1% (Cyplegin®)
การหยอดวันละ 1-2 ครั้งเพียงพอที่จะทำให้เกิดการหยุดการปรับตาอย่างเพียงพอ ฤทธิ์เริ่มภายใน 30-60 นาทีหลังหยอด คงอยู่นานประมาณครึ่งวัน ควรระวังผลข้างเคียง (หน้าแดง หัวใจเต้นเร็ว กระสับกระส่าย)
ยาหยอดตา atropine (เมื่อต้องการหยุดการปรับตาที่แรงขึ้น)
โดยไม่คำนึงถึงอายุ จำเป็นต้องใช้ยาหยอดตาอะโทรพีน 1% วันละสองครั้งเป็นเวลา 7 วัน ซึ่งจะทำให้เกิดการหยุดการปรับตาอย่างสมบูรณ์ที่สุดและสามารถตรวจพบสายตายาวแฝงทั้งหมดได้ ผลคงอยู่นาน 1-2 สัปดาห์ และม่านตาขยายและกลัวแสงยังคงอยู่ ดังนั้นจึงสำคัญที่จะอธิบายให้ผู้ป่วยทราบ
ในการตรวจหาสายตายาวแฝง การตรวจวัดค่าสายตาแบบ objective ภายใต้การหยุดการปรับตาเป็นสิ่งจำเป็น หากไม่มีการหยุดการปรับตา จะมีความเสี่ยงในการประเมินค่าสายตายาวต่ำเกินไปอย่างมาก
| อายุ | ค่าสายตาปกติ | ค่าสายตาที่ต้องใส่แว่น |
|---|---|---|
| 3 เดือน | S+4D | S+6D ขึ้นไป |
| 1 ปี | S+2D | S+4D ขึ้นไป |
| 2 ปี | S+1D | S+3D ขึ้นไป |
| 3 ปี | S+1D | S+3D ขึ้นไป |
หากค่าสายตาแรงกว่าค่าปกติ 2D ขึ้นไป ให้พิจารณาสั่งแว่นตา
นอกจากนี้ เกณฑ์การวินิจฉัยภาวะตาขี้เกียจ ในเด็กอายุ 3-4 ปี ใช้ค่าความแตกต่าง ≥2 บรรทัดระหว่างสองตาหรือทั้งสองตา ≤20/50 ในเด็กอายุ 5 ปีขึ้นไป ใช้ค่าความแตกต่าง ≥2 บรรทัดระหว่างสองตาหรือทั้งสองตา ≤20/40 1)
การแยกโรคปลายประสาทอักเสบตาเทียมจากภาวะบวมของจานประสาทตาเป็นสิ่งสำคัญ ในสายตายาวสูง ขอบของจานประสาทตาจะไม่ชัดเจน แต่ไม่มีการรั่วซึมในการตรวจหลอดเลือดด้วยฟลูออเรสซีน และลานสายตาและการมองเห็นมักอยู่ในเกณฑ์ปกติ
เด็กมีความสามารถในการปรับโฟกัส (accommodation) มากกว่าผู้ใหญ่มาก แม้จะมีสายตายาว เด็กก็จะปรับโฟกัสโดยไม่รู้ตัวเพื่อให้มองเห็นชัด ดังนั้น การตรวจวัดสายตาปกติโดยไม่ใช้ยาคลายกล้ามเนื้อปรับตาจะประเมินค่าสายตายาวต่ำเกินไปอย่างมาก โดยเฉพาะสายตายาวแฝงจะตรวจไม่พบหากไม่คลายกล้ามเนื้อปรับตา การวัดหลังจากทำให้การปรับโฟกัสเป็นอัมพาตอย่างสมบูรณ์ด้วยยาหยอด cyclopentolate หรือ atropine จะทำให้ทราบค่าสายตายาวที่แท้จริง จากค่านี้สามารถสั่งแว่นตาแก้ไขที่เหมาะสม ซึ่งนำไปสู่การป้องกันและรักษาภาวะตาขี้เกียจและตาเหล่เข้าแบบปรับได้
จากค่าสายตาภายใต้ฤทธิ์ยาคลายกล้ามเนื้อปรับตาโดยใช้ยาหยอดคลายกล้ามเนื้อปรับตา ให้สั่งแว่นตาหรือคอนแทคเลนส์
การเลือกค่าสายตาที่จะสั่งขึ้นอยู่กับ:
ในการศึกษาไปข้างหน้าโดย PEDI (กลุ่มวิจัยโรคตาในเด็ก) เด็กอายุ 3-6 ปีที่มีภาวะตาขี้เกียจจากสายตาต่างกัน 27% หายขาดด้วยการใส่แว่นเพียงอย่างเดียว โดยมีการปรับปรุงเฉลี่ย 0.29 logMAR 2) หลังจากจ่ายแว่น การติดตามผลด้วยการแก้ไขสายตาเพียงอย่างเดียวจนกว่าการมองเห็นจะคงที่คือแนวทางมาตรฐานในปัจจุบัน 2)
ขั้นตอนที่หนึ่ง: การสวมแว่นตาแก้ไขเต็มที่อย่างต่อเนื่อง
สวมแว่นตาแก้ไขเต็มที่จากการตรวจวัดสายตาภายใต้การหยอดยาหยุดการปรับตา (cycloplegia) อย่างต่อเนื่อง บ่อยครั้งที่การมองเห็นดีขึ้นในระดับหนึ่งเพียงแค่ใส่แว่น หลังจากจ่ายแว่น การติดตามผลด้วยการแก้ไขสายตาเพียงอย่างเดียวจนกว่าการมองเห็นจะคงที่คือแนวทางมาตรฐานในปัจจุบัน 2)
ขั้นตอนที่สอง: การรักษาด้วยการปิดตา (patching)
หากการมองเห็นไม่ดีขึ้นเพียงพอด้วยการใส่แว่นเพียงอย่างเดียว ให้ติดแผ่นปิดตาชนิดกาวบนตาข้างที่ดี
ขั้นตอนที่สาม: การหยอดยาอะโทรพีน (penalization)
หยอดยาอะโทรพีน 1% ในตาข้างที่ดี ทำให้เกิดการหยุดการปรับตา ทำให้การมองเห็นใกล้ของตาข้างที่ดีพร่ามัว กระตุ้นให้ใช้ตาข้างที่ขี้เกียจ ในภาวะตาขี้เกียจระดับปานกลาง ผลเกือบเทียบเท่ากับการปิดตา 7) มีประโยชน์เป็นทางเลือกเมื่อการปฏิบัติตามการปิดตาไม่ดี
ฟิลเตอร์ Bangerter
วิธีการติดฟิลเตอร์กึ่งโปร่งแสงบนเลนส์แว่นตาของตาข้างที่ดี ในการศึกษา PEDI ความแตกต่างในการปรับปรุงการมองเห็นหลังจาก 24 สัปดาห์น้อยกว่า 0.5 แถวเมื่อเทียบกับการปิดตา 1)
ในตาเหล่เข้าแบบปรับตามที่แท้จริง ให้หยอด atropine 0.5% วันละ 3 ครั้ง เป็นเวลา 3-5 วัน และสวมแว่นสายตาเต็มค่าหรือแว่นที่ลดกำลังลง 0.5D ต้องระวังให้สวมแว่นเป็นประจำและไม่ให้กรอบแว่นเลื่อนหลุด
ในตาเหล่เข้าแบบปรับตามบางส่วน ให้สวมแว่นสายตายาวเช่นเดียวกัน แต่ตาเหล่เข้าที่เหลืออยู่ให้รักษาด้วยการผ่าตัดหรือปริซึม
การจำแนกและการจัดการตาเหล่เข้าแบบปรับตาม
| ชนิด | ลักษณะ | การรักษา |
|---|---|---|
| ตาเหล่เข้าแบบปรับตามที่แท้จริง | ตาเหล่หายไปหมดเมื่อแก้ไขสายตายาว | แว่นแก้ไขสายตายาวเต็มค่า (ไม่ต้องใช้ปริซึมเฟรสเนล) |
| ตาเหล่เข้าแบบปรับตามบางส่วน | ตาเหล่เข้าคงเหลือหลังแก้ไข (>10∆) | แว่นตา + ผ่าตัด (สำหรับค่าที่เหลือ) |
| ชนิด AC/A สูง | สายตายาวปกติ แต่ตาเหล่เข้าเพิ่มขึ้นเมื่อมองใกล้ | แก้ไขสายตายาว + แว่นสองชั้น (เพิ่ม +2.5 ถึง +3.0 D สำหรับมองใกล้) |
| ตาเหล่เข้าแบบปรับได้ที่ไม่ใช่จากค่าสายตา | อัตราส่วน AC/A สูงผิดปกติ | ยาหยอดตากลุ่มไมโอติก (ecothiopate) หรือแว่นตาสองเลนส์ |
ในตาเหล่เข้าแบบปรับได้ที่ร่วมกับตามัวจากสายตายาว จำเป็นต้องทำการจ่ายแว่นตา รักษาภาวะตามัว และแก้ไขตาเหล่ไปพร้อมกัน หากผ่าตัดตาเหล่โดยไม่รักษาภาวะตามัว อาจมีความเสี่ยงเกิดภาพซ้อนหลังผ่าตัดเนื่องจากการปลดการกดระหว่างตา ดังนั้นหลักการคือต้องรักษาภาวะตามัวก่อนหรือควบคู่ไปกับการผ่าตัด 1)
ในผู้ใหญ่ที่มีตาเหล่เข้าแบบปรับได้ (ตาเหล่เข้าเมื่อไม่ใส่แว่น) การถอดแว่นอาจทำให้เกิดข้อจำกัดทางสังคมและอาชีพ ในกรณีเช่นนี้ อาจทำการผ่าตัดแก้ไขค่าสายตา (เช่น LASIK) โดยมีเป้าหมายเพื่อปรับปรุงตาเหล่ อย่างไรก็ตาม ต้องอธิบายก่อนผ่าตัดว่าเป้าหมายหลักของการผ่าตัดแก้ไขค่าสายตาคือการแก้ไขค่าสายตา และผลต่อตาเหล่เป็นเพียงผลรอง 15)
สายตายาวสูงในเด็ก (+6D ขึ้นไป) ทำให้เกิดภาวะตามัวและตาเหล่เข้าแบบปรับได้ จำเป็นต้องตรวจพบระดับสายตายาวทั้งหมดตั้งแต่เนิ่นๆ และแก้ไขด้วยแว่นตา เป็นต้น หลังจากวัยเด็ก คอนแทคเลนส์ก็เป็นทางเลือกหนึ่ง ผลการตรวจเช่นความยาวแกนตาสั้นและความลึกช่องหน้าม่านตาตื้นยังคงอยู่ ดังนั้นจึงต้องเฝ้าระวังความเสี่ยงของภาวะแทรกซ้อนในวัยผู้ใหญ่ (เช่น ต้อหินมุมปิด) อย่างต่อเนื่อง ในกรณีตาล็กเล็กที่มีกลุ่มอาการน้ำรั่วใต้คอรอยด์ (uveal effusion) การผ่าตัดเปิดตาขาว (sclerostomy) มีประสิทธิภาพ 3) ในกรณีตาเล็กมาก (nanophthalmos) แนะนำให้ติดตามผลเป็นระยะ 3)
ในผู้ใหญ่ (อายุ 20 ปีขึ้นไป ค่าสายตาคงที่) สามารถแก้ไขสายตายาวได้ด้วย LASIK (laser in situ keratomileusis) หรือ PRK (photorefractive keratectomy) โดยใช้เลเซอร์เอกไซเมอร์ แนวทางการผ่าตัดแก้ไขค่าสายตา (ฉบับที่ 8) แนะนำขีดจำกัดสูงสุดของการแก้ไขสายตายาวประมาณ +6D (ค่าสเฟียริคอลสมมูล) และกรณีที่มีสายตายาวสูงกว่านั้นควรพิจารณาอย่างรอบคอบ 4)
LASIK แก้ไขสายตายาวมีแนวโน้มที่จะเกิดการถดถอย (regression) มากกว่าการแก้ไขสายตาสั้น โดยเฉพาะในสายตายาวสูง (+4D ขึ้นไป) ซึ่งความคงตัวของค่าสายตาในระยะยาวมีแนวโน้มลดลง 4) สิ่งนี้เกี่ยวข้องกับลักษณะเฉพาะของรูปแบบการกร่อนกระจกตา (กร่อนส่วนปลาย เหลือส่วนกลาง) และปฏิสัมพันธ์กับการเปลี่ยนแปลงรูปร่างกระจกตาตามอายุซึ่งเร่งการถดถอย
PRK บางครั้งถูกเลือกในกรณีที่กระจกตาบางหรือผู้ป่วยที่มีกิจกรรมสูง (กีฬา อาชีพ) เนื่องจากไม่ต้องสร้างแผ่นปิดกระจกตา อย่างไรก็ตาม การเกิดฝ้าขุ่นใต้เยื่อบุผิว (haze) หลังผ่าตัดพบได้บ่อยกว่าในการแก้ไขสายตายาวเมื่อเทียบกับสายตาสั้น และอาจส่งผลต่อความแม่นยำในการแก้ไขในระยะยาว 4)
การแก้ไขสายตายาวด้วยเลนส์แก้วตาเทียมชนิดคงที่ (ICL, IPCL ฯลฯ) เป็นทางเลือกสำหรับผู้ป่วยสายตายาวสูง (>+6 D) ที่ไม่เหมาะกับ LASIK เนื่องจากไม่มีการกรีดกระจกตา ความเสี่ยงของการถดถอยจึงต่ำ แต่มีความเสี่ยงแทรกซ้อนอื่นๆ เช่น ต้อกระจก ความดันลูกตาสูง และจำนวนเซลล์เยื่อบุผนังกระจกตาลดลง 4)
เด็กหลายคนมีสายตายาวตามสรีรวิทยา (ประมาณ +2 D) ในวัยทารก และเมื่อโตขึ้น แกนลูกตาจะยาวขึ้นและเกิดกระบวนการทำให้เป็นปกติ (emmetropization) อย่างไรก็ตาม กระบวนการทำให้เป็นปกตินั้นผ่านช่วงที่สายตายาวเพิ่มขึ้นชั่วคราวจนถึงอายุประมาณ 7-8 ปี จากนั้นจึงลดลง สายตายาวเล็กน้อยมักจะดีขึ้นเองตามธรรมชาติเมื่อโตขึ้น แต่ในกรณีสายตายาวสูง (>+6 D) หรือมีภาวะตาขี้เกียจหรือตาเหล่เข้าแบบปรับได้ร่วมด้วย อาจจำเป็นต้องแก้ไขแม้หลังจากโตแล้ว นอกจากนี้ ในสายตายาวสูง ช่องหน้าม่านตาตื้นจะคงอยู่จนถึงวัยผู้ใหญ่ จึงจำเป็นต้องจัดการความเสี่ยงของโรคต้อหินมุมปิดอย่างต่อเนื่อง
สายตายาวเกิดขึ้นเมื่อกำลังการหักเหรวมของกระจกตาและเลนส์แก้วตาอ่อนเมื่อเทียบกับความยาวแกนลูกตา ในตาปกติ กำลังการหักเหรวมประมาณ 58-60 D และความยาวแกนประมาณ 24 มม. สมดุลกัน ทำให้แสงขนานโฟกัสที่จอประสาทตาพอดี ในตาสายตายาว ความสมดุลนี้ถูกรบกวน และจุดโฟกัสเกิดขึ้นหลังจอประสาทตา
เลนส์แก้วตาสามารถเพิ่มกำลังการหักเห (การปรับตา) โดยการหนาตัวขึ้นจากการหดตัวของกล้ามเนื้อซิลิอารี ชดเชยสายตายาวได้ ตราบใดที่การปรับตาอยู่ในช่วงที่ทำได้ จะไม่เกิดการลดลงของการมองเห็น (สายตายาวแบบเลือกได้) อย่างไรก็ตาม เนื่องจากต้องรักษาการปรับตาไว้ตลอดเวลา ความเมื่อยล้าของกล้ามเนื้อปรับตา (อาการปวดตา) จึงเกิดขึ้นได้ง่าย
เมื่ออายุมากขึ้น ความยืดหยุ่นของเลนส์แก้วตาลดลงและกำลังการปรับตาลดลง ดังนั้น สายตายาวที่ไม่มีอาการในวัยหนุ่มสาวอาจแสดงออกเป็นอาการปวดตาหรือการมองเห็นลดลงในวัยกลางคนขึ้นไป สัดส่วนของสายตายาวสัมบูรณ์เพิ่มขึ้น และจำเป็นต้องใช้แว่นตาแก้ไข
ความยาวแกนลูกตาของทารกแรกเกิดสั้น (ประมาณ 17-18 มม.) และมีสายตายาวตามสรีรวิทยา (ประมาณ +2 D) เมื่อโตขึ้น แกนลูกตาจะยาวขึ้น (ประมาณ 24 มม. ในผู้ใหญ่) และสมดุลกับกำลังการหักเห ส่งผลให้เกิดการทำให้เป็นปกติ กระบวนการทำให้เป็นปกตินี้ถูกควบคุมโดยกลไกป้อนกลับที่ขึ้นอยู่กับข้อมูลนำเข้าทางการมองเห็น
ในช่วงอายุประมาณ 7-8 ปี จะมีช่วงที่ค่าสายตายาวเพิ่มขึ้นชั่วคราว และหากละเลยการประเมินค่าผิดปกติของการหักเหของแสงในช่วงนี้ อาจทำให้พลาดการตรวจพบภาวะตามัวและตาเหล่เข้า
เด็กมีแรงตึงของกล้ามเนื้อซิลิอารีมากกว่าและมีกำลังในการปรับตามากกว่าผู้ใหญ่ ดังนั้นสายตายาวส่วนใหญ่จึงถูกซ่อนไว้เป็นสายตายาวแฝง และการตรวจโดยไม่ใช้ยาหยอดตาขยายม่านตา (cycloplegia) จะไม่สามารถวัดค่าสายตายาวได้อย่างแม่นยำ แว่นตาที่จ่ายโดยไม่ตรวจพบสายตายาวแฝงจะทำให้การแก้ไขไม่เพียงพอ ส่งผลให้ประสิทธิภาพของการรักษาภาวะตามัวและตาเหล่ลดลง
ในสายตายาวสูงชนิดแกนตา (axial hyperopia) ความยาวแกนลูกตาสั้น ทำให้ช่องหน้าม่านตาตื้น ลูกตาที่มีช่องหน้าม่านตาตื้นมักมีมุมแคบ ทำให้มีความเสี่ยงสูงต่อการเกิดโรคต้อหินมุมปิดเฉียบพลัน นอกจากนี้ แกนตาที่สั้นทำให้บริเวณขั้วหลังตีบแคบลง ส่งผลให้ขอบประสาทตาไม่ชัด (pseudoneuritis optica) และเกิดรอยพับของจอประสาทตาบริเวณขั้วหลังได้ง่าย
ในภาวะลูกตาเล็ก (nanophthalmos) ร่วมกับสายตายาวสูง เนื่องจากความผิดปกติทางพยาธิวิทยาของตาขาว ทำให้หลอดเลือดดำวอร์ติโคส (vortex veins) ซึ่งเป็นเส้นเลือดระบายของระบบคอรอยด์ ถูกบีบรัดบริเวณที่ทะลุผ่านตาขาว อาจเกิดกลุ่มอาการน้ำรั่วในยูเวียได้ ในชนิดที่ 1 (ลูกตาเล็กแท้จริงร่วมกับตาขาวหนา) หากเกิดจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา การผ่าตัดเปิดหน้าต่างตาขาว (sclerostomy) จะได้ผลดี 3) ในกรณี nanophthalmos แนะนำให้ติดตามผลเป็นระยะ
ลูกตาที่มีสายตายาวสูง (โดยเฉพาะ +6D ขึ้นไป สายตายาวชนิดแกนตา) มักมีช่องหน้าม่านตาตื้นและมุมแคบ เมื่ออายุมากขึ้น เลนส์แก้วตาจะหนาขึ้น ทำให้มุมแคบลงอีก เพิ่มความเสี่ยงต่อโรคต้อหินมุมปิดเฉียบพลัน
สำหรับการจัดการความเสี่ยงโรคต้อหินมุมปิดเฉียบพลัน แนะนำดังนี้ 1):
การผ่าตัดต้อกระจกจะแทนที่เลนส์แก้วตาด้วยเลนส์แก้วตาเทียมที่บาง จึงช่วยขจัดความเสี่ยงของมุมปิดในสายตายาวสูง ในกรณีสายตายาวสูงที่มีแกนตาสั้นมาก (+8D ขึ้นไป ความยาวแกน <21 มม.) อาจพิจารณาการผ่าตัดเลนส์ใส (clear lens extraction) แบบป้องกันก่อนเกิดต้อกระจกเพื่อป้องกันโรคต้อหินมุมปิด
การแก้ไขสายตายาวด้วยเลเซอร์เอกไซเมอร์ (LASIK และ PRK) มีความเสถียรน้อยกว่าการแก้ไขสายตาสั้น และมีแนวโน้มที่จะเกิดการถดถอย (เปลี่ยนไปทางสายตาสั้น) ในช่วงไม่กี่ปีที่ผ่านมา ความแม่นยำดีขึ้นเนื่องจากการปรับปรุงรูปแบบการกร่อนกระจกตา และมีรายงานผลลัพธ์ที่ดีสำหรับสายตายาวปานกลาง (ประมาณ +3D)
การขยายข้อบ่งชี้ของ SMILE (การสกัดเลนติคูลขนาดเล็กผ่านแผลเล็ก) สำหรับสายตายาวก็อยู่ระหว่างการศึกษา ยังคงมีข้อจำกัดสำหรับสายตายาวสูงเกิน +6D และบางครั้งอาจพิจารณาทางเลือกการผ่าตัดอื่นๆ เช่น เลนส์แก้วตาเทียมชนิดเฟคิก (ICL) แบบสายตายาว 13) แนวทางปฏิบัติของ KLEx (SMILE) ได้ชี้แจงเงื่อนไขข้อบ่งชี้สำหรับสายตาสั้นและสายตาเอียงแบบสั้น ในขณะที่ LASIK ยังคงเป็นหลักในการแก้ไขสายตายาว 13) การให้ความสำคัญยังสำคัญในการคำนวณกำลังเลนส์แก้วตาเทียม (IOL) ในตาสายตายาวระหว่างการผ่าตัดต้อกระจก (ผลกระทบของความลึกช่องหน้าม่านตาและความหนาของเลนส์ตา) และสูตรสมัยใหม่ (เช่น Barrett Universal II) ได้ปรับปรุงความแม่นยำในตาสายตายาว 14)
การคัดกรองหมู่ด้วยเครื่องถ่ายภาพคัดกรอง (photo screening) ได้รับการพิสูจน์ว่ามีประสิทธิภาพในการตรวจพบสายตายาวและตาขี้เกียจในเด็กตั้งแต่เนิ่นๆ ซึ่งตรวจพบได้ยากด้วยการตรวจวัดสายตาแบบดั้งเดิม 8) การนำเครื่องถ่ายภาพคัดกรองมาใช้ในการตรวจสุขภาพเด็กอายุ 3 ปีกำลังแพร่หลายมากขึ้น และคาดว่าจะเพิ่มอัตราการตรวจพบตาขี้เกียจตั้งแต่เนิ่นๆ Spot Vision Screener สามารถวัดค่าสายตา มุมตาเหล่ ความแตกต่างของขนาดรูม่านตา และระยะห่างระหว่างรูม่านตา และจะแสดงค่าผิดปกติหากเกินค่าเกณฑ์ความเสี่ยงต่อตาขี้เกียจ 8)
การรักษาตาขี้เกียจจากสายตายาว (isoametropic/anisometropic) ดำเนินการตามขั้นตอนต่อไปนี้ 1):
ระยะที่ 1 (0–18 สัปดาห์): แว่นตาแก้ไขเต็มที่เท่านั้น
จ่ายแว่นตาแก้ไขเต็มที่โดยอาศัยการตรวจวัดค่าสายตาภายใต้การหยอดยาหยอดตาขยายม่านตา และติดตามผู้ป่วยด้วยแว่นตาเพียงอย่างเดียวจนกว่าการมองเห็นจะคงที่ การศึกษา PEDIG แสดงให้เห็นว่าแว่นตาเพียงอย่างเดียวช่วยปรับปรุงการมองเห็นของตาขี้เกียจโดยเฉลี่ย 0.29 logMAR และ 27% หลุดจากเกณฑ์ตาขี้เกียจ 7) หากเริ่มปิดตาก่อนขั้นตอนนี้ อาจทำให้ได้รับการรักษามากเกินไปในกรณีที่มองเห็นดีขึ้นด้วยแว่นตาเพียงอย่างเดียว
ระยะที่ 2 (หลัง 18 สัปดาห์): เพิ่มการปิดตาหรืออะโทรพีน
หากการมองเห็นคงที่หลังจาก 18 สัปดาห์นับจากใส่แว่น ให้เพิ่มการปิดตาหรืออะโทรพีน ในตาขี้เกียจแบบ isoametropic (ทั้งสองข้าง) ไม่สามารถระบุตาขี้เกียจได้ จึงไม่สามารถปิดตาได้ และการใส่แว่นตาแก้ไขเต็มที่อย่างต่อเนื่องเป็นหลัก
ระยะที่ 3 (หลังการมองเห็นดีขึ้น): การลดลงทีละน้อย การยุติ และการเฝ้าระวังการกลับเป็นซ้ำ
เมื่อการมองเห็นกลับมาเป็นปกติ (หรือ 4 เดือนหลังจากยืนยันว่าถึงจุดสูงสุด) ให้ลดการปิดตาลงทีละน้อย อัตราการกลับเป็นซ้ำของภาวะตาขี้เกียจรายงานประมาณ 24% ภายในปีแรกหลังหยุดการรักษา ดังนั้นการติดตามผลอย่างสม่ำเสมอจึงเป็นสิ่งจำเป็น2) หากกลับเป็นซ้ำ มักตอบสนองต่อการรักษาซ้ำได้ดี
การศึกษาที่ใช้ชุดสวมศีรษะ Luminopia (เด็กใช้ 72 ชั่วโมง) รายงานว่าการมองเห็นดีขึ้น 0.15 logMAR2) ในผู้ใหญ่ที่มีภาวะตาขี้เกียจจากสายตาต่างกัน ก็มีรายงานการดีขึ้น 0.15 logMAR (ดีขึ้น 1 บรรทัดต่อ 27 ชั่วโมง)2) และกำลังมีการศึกษาเปรียบเทียบกับการรักษาด้วยการปิดตาแบบดั้งเดิม ในการฝึกสองตาในสภาพแวดล้อม VR มีรายงานการมองเห็นดีขึ้นจาก 0.05 เป็น 0.5 และการรับรู้ภาพสามมิติหลังการฝึก 44 ชั่วโมง10) แนวทาง PPP สำหรับตาเหล่ในผู้ใหญ่ (2023) ยังเน้นย้ำถึงความสำคัญของการแก้ไขค่าสายตาสำหรับตาเหล่เข้าเนื่องจากสายตายาว และนำเสนอขั้นตอนการจัดการอย่างเป็นระบบสำหรับกรณีที่ยังมีตาเหล่หลงเหลือหลังการแก้ไข15) การศึกษาเกี่ยวกับช่วงเวลาที่เหมาะสมในการยุติการรักษาด้วยการปิดตาในการตรวจสุขภาพก่อนวัยเรียนแสดงให้เห็นว่าความสามารถในการทำนายการมองเห็นเมื่ออายุ 4 ปีสูง (r=0.83, p<0.01) และการปิดตาต่อเนื่องหลังจากอายุ 4 ปีอาจไม่ได้ผลในบางกรณี9) นอกจากนี้ ในเด็กอายุ 7-17 ปีที่มีภาวะตาขี้เกียจที่ไม่ได้รับการรักษา 25% มีการมองเห็นดีขึ้นหลังจาก 24 สัปดาห์ด้วยการใส่แว่นเพียงอย่างเดียว และ 53% (อายุ 7-12 ปี) ดีขึ้นเมื่อปิดตาเพิ่มเติม ซึ่งบ่งชี้ถึงความเป็นไปได้ในการรักษาแม้หลังจากช่วงไวต่อการกระตุ้น12)
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
Meier K, Tarczy-Hornoch K. Recent treatment advances in amblyopia. Annu Rev Vis Sci. 2022.
Carricondo PC, Andrade T, Prasov L, Ayres BM, Moroi SE. Nanophthalmos: A Review of the Clinical Spectrum and Genetics. J Ophthalmol. 2018;2018:2735465. doi:10.1155/2018/2735465
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-139.
Pediatric Eye Disease Investigator Group. A randomized trial of prescribed patching regimens for treatment of severe amblyopia in children. Ophthalmology. 2003;110:2075-2087.
Pediatric Eye Disease Investigator Group. A randomized trial of atropine vs. patching for treatment of moderate amblyopia in children. Arch Ophthalmol. 2002;120:268-278.
Pediatric Eye Disease Investigator Group. Treatment of anisometropic amblyopia in children with refractive correction. Ophthalmology. 2006;113:895-903.
Kanclerz P, Przewłócka K, Arnold RW. Agreement in non-cycloplegic and cycloplegic refraction between a photoscreener and a calibrated autorefractor. BMC Ophthalmol. 2024;24(1):130. doi:10.1186/s12886-024-03375-z. PMID:38528448; PMCID:PMC10962162.
Drews-Botsch CD, Cotsonis G, Celano M, et al. Is patching after age 4 beneficial for children born with a unilateral congenital cataract? Ophthalmology. 2025;132:389-396. doi:10.1016/j.ophtha.2024.09.032
Halicka J, Bittsansky M, Sivak S, et al. Virtual reality visual training in an adult patient with anisometropic amblyopia: visual and functional magnetic resonance outcomes. Vision. 2021;5(2):22.
Mukit FA, Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.
Pediatric Eye Disease Investigator Group. Randomized trial of treatment of amblyopia in children aged 7 to 17 years. Arch Ophthalmol. 2005;123:437-447.
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2025. doi:10.1016/j.ophtha.2025.
Mallareddy V, Daigavane S. Innovations and outcomes in astigmatism correction during cataract surgery: a comprehensive review. Cureus. 2024;16(8):e67828. doi:10.7759/cureus.67828
American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. Ophthalmology. 2023.