SS-OCT
ความยาวคลื่น: 1310 นาโนเมตร (ยาว)
ความลึกทะลุ: สูง (ถ่ายภาพส่วนหน้าทั้งหมดในภาพเดียว)
ความละเอียด: ต่ำกว่า SD-OCT แต่เพียงพอในทางปฏิบัติ
เครื่องรุ่นตัวแทน: CASIA2 (Tomey)

OCT ส่วนหน้าตา (AS-OCT: Anterior Segment Optical Coherence Tomography) เป็นเครื่องมือตรวจที่ใช้ปรากฏการณ์การแทรกสอดของแสงอินฟราเรดใกล้เพื่อให้ได้ภาพตัดขวางแบบไม่รุกล้ำของกระจกตา ช่องหน้าลูกตา เลนส์แก้วตา และมุมตา ช่วยให้สามารถสังเกตและประเมินเชิงปริมาณในบริเวณที่ไม่สามารถตรวจด้วยกล้องจุลทรรศน์รอยกรีดได้ และใช้กันอย่างแพร่หลายในการคัดกรองมุมปิด โรคกระจกตา ก่อนและหลังการผ่าตัดแก้ไขสายตา และการประเมินมุมในโรคต้อหิน
การถ่ายภาพด้วย AS-OCT รายงานครั้งแรกโดย Izatt และคณะในปี 1994 ในตอนแรกใช้ความยาวคลื่น 830 นาโนเมตรเช่นเดียวกับ OCT จอประสาทตา แต่การทะลุผ่านเนื้อเยื่อที่กระจายแสงเช่นตาขาวต่ำ ทำให้ไม่เหมาะสำหรับการถ่ายภาพมุม ต่อมาได้มีการพัฒนาอุปกรณ์ที่ใช้ความยาวคลื่นยาวขึ้น 1310 นาโนเมตร ซึ่งช่วยเพิ่มการทะลุผ่านตาขาวและความเร็วในการถ่ายภาพอย่างมีนัยสำคัญ
ปัจจุบัน OCT โดเมนฟูเรียร์ (FD-OCT) เป็นกระแสหลัก เมื่อเทียบกับ OCT โดเมนเวลา (TD-OCT) แล้ว มีความเร็วในการวัด ความละเอียด และความสามารถในการวิเคราะห์ 3 มิติที่เหนือกว่า FD-OCT ประกอบด้วยสองประเภท: swept source OCT (SS-OCT) และ spectral domain OCT (SD-OCT)
SS-OCT
ความยาวคลื่น: 1310 นาโนเมตร (ยาว)
ความลึกทะลุ: สูง (ถ่ายภาพส่วนหน้าทั้งหมดในภาพเดียว)
ความละเอียด: ต่ำกว่า SD-OCT แต่เพียงพอในทางปฏิบัติ
เครื่องรุ่นตัวแทน: CASIA2 (Tomey)
SD-OCT
ความยาวคลื่น: 840 นาโนเมตร (สั้น)
ความลึกทะลุ: แคบ (ยากที่จะถ่ายภาพส่วนหน้าทั้งหมด)
ความละเอียด: สูงกว่า SS-OCT
การใช้งาน: เหมาะสำหรับการสังเกตรายละเอียดของกระจกตาและเยื่อบุตา
AS-OCT เป็นเครื่องมือวินิจฉัยแบบไม่สัมผัสที่ช่วยให้สังเกตมุมตาได้ โดยมีความละเอียดดีกว่ากล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ (UBM) แต่ไม่สามารถถ่ายภาพเลนส์ปรับเลนส์ตาได้ 3) ประโยชน์ของมันในฐานะการวินิจฉัยเสริมในการดูแลโรคต้อหินเป็นที่ยอมรับอย่างกว้างขวาง 3)
OCT จอประสาทตาเป็นอุปกรณ์ที่ถ่ายภาพตัดขวางของเรตินา โดยใช้แหล่งกำเนิดแสงที่มีความยาวคลื่น 840-870 นาโนเมตร AS-OCT เชี่ยวชาญในการสังเกตส่วนหน้า (กระจกตา, มุม, ม่านตา ฯลฯ) และในระบบ SS-OCT ใช้ความยาวคลื่นยาว 1310 นาโนเมตรเพื่อเพิ่มการทะลุทะลวงไปยังเนื้อเยื่อลึก วัตถุที่สังเกตและความยาวคลื่นที่ใช้แตกต่างกัน
การถ่ายภาพตัดขวางส่วนหน้ามีสองประเภท: AS-OCT และกล้องจุลทรรศน์ชีวภาพอัลตราซาวด์ (UBM) ทั้งสองมีจุดร่วมและความแตกต่างที่ชัดเจน
| รายการ | OCT ส่วนหน้า (AS-OCT) | กล้องจุลทรรศน์ชีวภาพอัลตราซาวด์ (UBM) |
|---|---|---|
| หลักการ | แสง (ความยาวคลื่น 0.7–1.3 ไมครอน) | คลื่นเสียงความถี่สูง (30–50 MHz) |
| การสัมผัส | ไม่สัมผัส | สัมผัส (ต้องแช่น้ำ) |
| ท่าทาง | นั่ง (บางเครื่องนอนหงายได้) | นอนหงาย |
| ความละเอียด | 15 ไมครอน | 50 ไมครอน |
| ขอบเขตการสแกนสูงสุด | 16 × 6 มม. | 5 × 5 มม. |
| การสังเกตซิลิอารีบอดี | ไม่ชัดเจน | เป็นไปได้ |
| พื้นผิวด้านหลังของม่านตา | ไม่ชัดเจน | เป็นไปได้ |
| ชั้นผิวกระจกตาและเมนิสคัสน้ำตา | มีประโยชน์ | ไม่เหมาะสม |
| ซอฟต์แวร์วิเคราะห์ภาพ | สมบูรณ์ | จำกัด |
| ทันทีหลังการผ่าตัด | เป็นไปได้ (ไม่มีความเสี่ยงติดเชื้อ) | ยาก |
AS-OCT เป็นตัวเลือกแรกในการปฏิบัติงานทางคลินิกประจำวัน เนื่องจากข้อดีคือไม่สัมผัส รวดเร็ว และมีความละเอียดสูง ในทางกลับกัน UBM เหนือกว่าในการมองเห็นซิลิอารีบอดี โซนูล และผิวด้านหลังของม่านตา ซึ่งยากต่อการถ่ายภาพด้วย AS-OCT UBM มีประสิทธิภาพในสถานการณ์ที่ต้องสังเกตซิลิอารีบอดี เช่น การวินิจฉัยต้อหินชนิดร้ายแรงและการประเมินรายละเอียดของม่านตาแบบที่ราบสูง
AS-OCT ดำเนินการตามขั้นตอนต่อไปนี้
ใน CASIA2 (ติดตั้ง SS-OCT) การวิเคราะห์มุมอัตโนมัติ 360° จะคำนวณ AOD500 รอบเส้นรอบวงทั้งหมด และความเสี่ยงของมุมแคบจะถูกวัดเป็นตัวเลขด้วยดัชนีมุมแคบ เมื่อรวมกับผลการตรวจ gonioscopy สามารถใช้ในการฝึกอบรมบุคลากรและอธิบายให้ผู้ป่วยเข้าใจได้
AS-OCT ไม่สามารถตรวจพบเส้นเลือดใหม่หรือการสะสมของเม็ดสีในมุมห้องหน้า การยึดติดของม่านตาส่วนปลาย (PAS) การสะสมของเม็ดสี และสาเหตุทุติยภูมิของความผิดปกติของ trabecular meshwork อาจถูกมองข้ามหากประเมินด้วย AS-OCT เพียงอย่างเดียว6)
ตัวบ่งชี้ที่สำคัญที่สุดในการแปลภาพ AS-OCT คือ scleral spur scleral spur คือจุดเชื่อมต่อระหว่างผิวด้านในของตาขาวกับความโค้งของกระจกตา ปรากฏเป็นโครงสร้างที่ยื่นเข้าไปด้านใน โดยการประเมินการสัมผัสระหว่างม่านตากับผนังด้านในของกระจกตา-ตาขาว สามารถตรวจพบการปิดกั้นมุมได้
อย่างไรก็ตาม มีรายงานว่าในประมาณ 25% ของกรณี ไม่สามารถมองเห็น scleral spur ได้เมื่อใช้โปรโตคอลการสแกนแบบไม่เฉลี่ยภาพ
ต่อไปนี้เป็นพารามิเตอร์หลักที่ใช้ในการวัดเชิงปริมาณของมุมห้องหน้า
| พารามิเตอร์ | ตัวย่อ | คำจำกัดความ |
|---|---|---|
| ระยะเปิดมุม | AOD | ระยะห่างระหว่างจุดที่อยู่หน้า scleral spur 500/750 μm กับม่านตา |
| พื้นที่ร่องมุม | ARA | พื้นที่ที่ล้อมรอบด้วย AOD, ม่านตา และผนังตาขาว-กระจกตา |
| พื้นที่ช่องว่างระหว่าง trabecula และม่านตา | TISA | พื้นที่สี่เหลี่ยมคางหมูจากเดือยตาขาวถึงเส้น AOD |
นอกจากนี้ ยังสามารถวัดความหนาของม่านตา ความกว้างของช่องหน้าม่านตา และการยื่นของเลนส์ (lens vault) ได้อีกด้วย
AS-OCT มีประโยชน์ไม่เพียงแต่ในการประเมินมุม แต่ยังรวมถึงการประเมินภาพตัดขวางของกระจกตาอย่างแม่นยำ
การถ่ายภาพมุมไม่สามารถแทนที่การตรวจ gonioscopy ได้ 6) ควรทำ gonioscopy ในผู้ป่วยทุกรายที่สงสัยว่าเป็นต้อหิน 6)
ในทางคลินิกของโรคต้อหิน AS-OCT มีประโยชน์เป็นเครื่องมือเสริมในการตรวจ gonioscopy หรือเป็นทางเลือกเมื่อ gonioscopy ทำได้ยากเนื่องจากโรคกระจกตาหรือผู้ป่วยให้ความร่วมมือไม่ได้ เนื่องจากไม่ต้องสัมผัสและสามารถตรวจในที่มืดได้ จึงสามารถประเมินมุมในภาวะม่านตาขยายตามสรีรวิทยา
จากลักษณะสัณฐานของม่านตาและตำแหน่งของเลนส์เทียบกับโครงสร้างส่วนหน้าของตา สามารถแยกแยะกลไกการปิดมุม เช่น pupillary block หรือการยื่นของเลนส์มาด้านหน้าได้ 4) ช่วยในการวินิจฉัยโรคต้อหินมุมปิด (PAC/PACS) และช่วยในการตัดสินใจทำเลเซอร์ม่านตา (LPI) หรือผ่าตัดต้อกระจก 4)
นอกจากนี้ยังมีประโยชน์เป็นเครื่องมือให้ความรู้แก่ผู้ป่วยเมื่อแนะนำให้ทำเลเซอร์ม่านตา 5) ได้กลายเป็นสิ่งจำเป็นในการสังเกตการเปลี่ยนแปลงสัณฐานของม่านตา เช่น ช่องหน้าตื้น มุมแคบ และม่านตาแบบ plateau
AS-OCT ยังใช้ในการประเมินก่อนและหลังผ่าตัดต้อหิน ใช้ประเมินสัณฐานของ bleb หลังการผ่าตัด trabeculectomy และยืนยันตำแหน่งของอุปกรณ์ระบายน้ำในลูกตา
Tanito และคณะ (2024) รายงานกรณี 2 ปีหลังการปลูกถ่าย PreserFlo MicroShunt (PFM) ซึ่งสภาพของ stent มองเห็นได้ชัดเจนด้วยการสแกน raster และภาพ AS-OCT 3D ซึ่งยากต่อการประเมินด้วยภาพ 2D ทั่วไป ในตาขวาพบการผิดรูปเป็นรูปตัว C บ่งชี้ถึงความเป็นไปได้ที่ครีบจะหลุดออกจากกระเป๋าตาขาว 1) การเพิ่มภาพ 3D เข้ากับภาพ 2D แสดงให้เห็นถึงการปรับปรุงความแม่นยำในการประเมิน stent อย่างมีนัยสำคัญ 1)
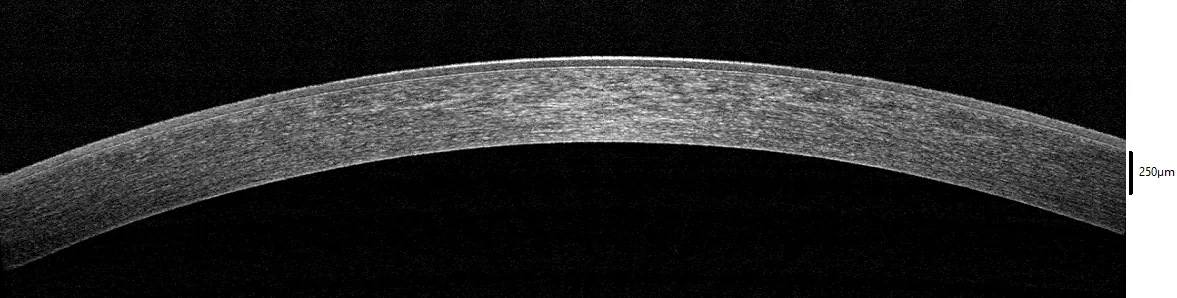
AS-OCT ใช้ประเมินความลึกของความขุ่นของกระจกตาในภาพตัดขวาง ช่วยในการเลือกเทคนิคการปลูกถ่ายกระจกตา
ก่อนการผ่าตัดต้อกระจก AS-OCT ถูกใช้ในการประเมินเชิงปริมาณของส่วนหน้าของลูกตา
AS-OCT เป็นการตรวจแบบไม่สัมผัส ไม่มีอุปกรณ์ใดสัมผัสกับดวงตา ไม่ทำให้เกิดความเจ็บปวดหรือไม่สบายตัว ไม่จำเป็นต้องใช้ยาหยอดชา และใช้เวลาเพียงไม่กี่นาที
AS-OCT ใช้หลักการของอินเตอร์เฟอโรมิเตอร์แบบ Michelson แสงจากแหล่งกำเนิดถูกแบ่งออกเป็นแขนอ้างอิงและแขนตัวอย่าง (การฉายไปยังดวงตา) และแสงที่สะท้อนจากแต่ละแขนจะเกิดการแทรกสอดเพื่อให้ได้สัญญาณ A-scan ซึ่งแสดงความเข้มของการสะท้อนจากแต่ละความลึกในเนื้อเยื่อ สัญญาณ A-scan จะถูกแปลงเป็นการกระจายความสว่างในแนวความลึกโดยการแปลงฟูเรียร์ และสร้างภาพตัดขวางโดยการสแกนสองมิติ
FD-OCT (OCT โดเมนฟูเรียร์) มีวิธีการใช้งานสองแบบ
SS-OCT ที่ความยาวคลื่น 1310 นาโนเมตรมีความลึกทะลุถึงผิวด้านหลังของเลนส์ตาและซิลิอารีบอดี ทำให้เป็นมาตรฐานโดยพฤตินัยสำหรับการใช้งาน AS-OCT
การถ่ายภาพหลอดเลือดด้วย OCT (OCTA) เป็นเทคโนโลยีที่กำลังพัฒนาอย่างรวดเร็ว เชื่อว่ามีความไวต่อผลกระทบพื้นน้อยกว่าการวัดชั้นใยประสาทจอตา และอาจเหนือกว่า OCT ในการประเมินการดำเนินของโรคต้อหินระยะลุกลาม แต่การใช้มาตรฐานในทางคลินิกยังไม่ได้รับการกำหนด 3)
Huang และคณะ (2024) ได้ทำการวิเคราะห์บรรณมิติเป็นเวลา 20 ปี (2004–2023) เกี่ยวกับการประยุกต์ใช้ AS-OCT ในโรคต้อหิน โดยวิเคราะห์บทความ 931 เรื่อง สหรัฐอเมริกานำด้วย 288 เรื่อง รองลงมาคือจีน 231 เรื่อง และสิงคโปร์ 124 เรื่อง Aung Tin เป็นผู้เขียนที่มีผลงานมากที่สุดด้วย 80 เรื่องและถูกอ้างอิง 3595 ครั้ง 2)
จำนวนบทความเพิ่มขึ้นอย่างรวดเร็วหลังปี 2012 และตั้งแต่ปี 2015 เป็นต้นมา มีการตีพิมพ์มากกว่า 60 เรื่องต่อปีอย่างสม่ำเสมอ 2) ตั้งแต่ปี 2018 ด้วยความก้าวหน้าของปัญญาประดิษฐ์ การเปลี่ยนแปลงงานวิจัยจากการวัดด้วยมือไปสู่การตรวจจับและจดจำอัตโนมัติมีความโดดเด่น 2)
หนึ่งในขอบเขตการวิจัยล่าสุดคือการตรวจจับมุมปิดอัตโนมัติโดยใช้การเรียนรู้เชิงลึก 2) การประเมินภาพ AS-OCT แบบดั้งเดิมอาศัยการวัดค่าพารามิเตอร์ด้วยมือ ซึ่งใช้เวลา เป็นอัตวิสัย และมีความสามารถในการทำซ้ำต่ำ
อัลกอริทึมการเรียนรู้เชิงลึกสามารถเรียนรู้จากข้อมูลภาพโดยตรงและจำแนกมุมเปิด มุมแคบ และมุมปิดได้อย่างแม่นยำสูง ระบบโกนิโอสโคปดิจิทัลที่ใช้การเรียนรู้เชิงลึกแบบ 3 มิติ (DGS) แสดงความแม่นยำในการวินิจฉัยสูงเทียบเท่าแพทย์จักษุในการตรวจจับมุมม่านตา-กระจกตาแคบและการยึดติดของม่านตาส่วนปลายด้านหน้า 2)
AS-OCT แบบ FD ที่ทำงานที่ความยาวคลื่น 1310 นาโนเมตร กำลังทำให้สามารถสแกนลูกบาศก์ 3 มิติของส่วนหน้าของดวงตาได้อย่างรวดเร็ว ซึ่งคาดว่าจะช่วยให้ประเมินดังต่อไปนี้:
AS-OCT 3 มิติยังได้รับการพิสูจน์ว่ามีประโยชน์ในการประเมินหลังผ่าตัดของอุปกรณ์ผ่าตัดต้อหิน โดยสามารถมองเห็นการผิดรูปและการเคลื่อนของสเตนต์โดยรวมได้อย่างชัดเจน ซึ่งทำได้ยากด้วยภาพ 2 มิติ1)
ยังอยู่ในขั้นตอนการวิจัย อัลกอริทึมการเรียนรู้เชิงลึกแสดงความแม่นยำสูงในการตรวจจับการอุดตันของมุมโดยอัตโนมัติ2) แต่ยังไม่ถึงขั้นนำไปใช้ทางคลินิกอย่างกว้างขวาง ยังคงมีความท้าทาย เช่น การขาดข้อมูลและการกำหนดมาตรฐานเกณฑ์การวินิจฉัย