การวัดความยาวแกนสายตา (ไบโอเมทรีเชิงแสง) เป็นการตรวจวัดทางชีวภาพของดวงตาแบบไม่รุกรานและไม่สัมผัส โดยใช้ปรากฏการณ์การแทรกสอดของแสง และจำเป็นสำหรับการคำนวณกำลังเลนส์แก้วตาเทียม ก่อนการผ่าตัดต้อกระจก
ประเภทที่นิยมในปัจจุบันคืออุปกรณ์ที่ติดตั้ง SS-OCT (IOL Master 700 และ ARGOS) ซึ่งมีความสามารถในการทะลุทะลวงเพื่อวัดแม้ในต้อกระจก ขั้นสูง
พารามิเตอร์หลักที่วัดคือ ความยาวแกน (AL) ความโค้งของกระจกตา (ค่า K) ความลึกของช่องหน้าตา (ACD) ความหนาของเลนส์ (LT) และเส้นผ่านศูนย์กลางกระจกตา (WTW) โดย AL เป็นปัจจัยที่สำคัญที่สุดในการคำนวณ
วิธีเชิงแสงมีความแม่นยำมากกว่าอัลตราซาวนด์ A-mode (ความคลาดเคลื่อนของ AL 0.01-0.02 มม. เทียบกับ 0.1-0.2 มม.) และให้ผลลัพธ์ที่ไม่ขึ้นกับผู้ใช้งาน
ในกรณีที่กระจกตา ขุ่นมัวรุนแรง ต้อกระจก สุก หรือน้ำวุ้นตา ขุ่น การวัดเชิงแสงทำได้ยาก และจะใช้อัลตราซาวนด์ A-mode เป็นทางเลือก
นอกจากการคำนวณกำลัง IOL แล้ว ยังใช้ในการปรับแก้ความยาวแกนสำหรับการวิเคราะห์ OCT โรคต้อหิน การประเมินก่อนและหลังการผ่าตัดแก้ไขสายตา และการติดตามความก้าวหน้าของสายตาสั้น
การวัดความยาวแกนสายตา (การตรวจวัดทางชีวภาพด้วยแสง) เป็นการตรวจที่ใช้ปรากฏการณ์การแทรกสอดของแสงเพื่อวัดความยาวแกนตา ความโค้งของกระจกตา ความลึกของช่องหน้าม่านตา ความหนาของเลนส์แก้วตา ฯลฯ เพื่อเก็บข้อมูลการวัดทางชีวภาพของดวงตาแบบไม่รุกราน
อุปกรณ์ส่วนใหญ่ติดตั้ง SS-OCT (เครื่องตรวจเอกซเรย์การเชื่อมโยงกันของแสงแบบแหล่งกำเนิดกวาด) ทำให้สามารถวัดได้อย่างแม่นยำและทำซ้ำได้ง่าย การใช้งานหลักไม่เพียงแต่การคำนวณกำลังของเลนส์แก้วตาเทียม (IOL ) แต่ยังรวมถึงการรับค่าชดเชยความยาวแกนสำหรับการวิเคราะห์ OCT ในโรคต้อหิน ในตาที่ยาว การตรวจก่อนการผ่าตัดแก้ไขสายตา และการติดตามผลการรักษาภาวะสายตาสั้น ด้วยยาอะโทรพีนความเข้มข้นต่ำ
เมื่อ Harold Ridley ทำการปลูกถ่าย IOL ครั้งแรกในปี 1949 ผู้ป่วยมีความคลาดเคลื่อนของการหักเหของแสง ประมาณ 20 D ในช่วงปลายทศวรรษ 1960 มีการประมาณกำลัง IOL โดยใช้สูตรเวอร์เจนซ์ ซึ่งเป็นจุดเริ่มต้นของวิธีการคำนวณสมัยใหม่ 1) ในทศวรรษ 1970 วิธีการอัลตราซาวนด์โหมด A ได้รับการพัฒนา ต่อมาเครื่อง IOL Master ที่ใช้วิธีการอินเตอร์เฟอโรเมทรีแบบสหสัมพันธ์บางส่วน (PCI ) ได้ถือกำเนิดขึ้น ทำให้การวัดด้วยแสงเป็นมาตรฐาน ในช่วงไม่กี่ปีที่ผ่านมา อุปกรณ์รุ่นที่สามที่มี SS-OCT แพร่หลายมากขึ้น ทำให้มีความแม่นยำเพิ่มขึ้นอีก
Q
การวัดทางชีวภาพวัดอะไร?
A
วัดความยาวแกนตา (AL) กำลังการหักเหของกระจกตา (ค่า K) ความลึกของช่องหน้าม่านตา (ACD) ความหนาของเลนส์แก้วตา (LT) และเส้นผ่านศูนย์กลางกระจกตา (เส้นผ่านศูนย์กลางลิมบัส สีขาว: WTW) จากพารามิเตอร์เหล่านี้ จะทำนายตำแหน่งเลนส์ประสิทธิผล (ELP) เพื่อคำนวณกำลัง IOL ที่ต้องการ อุปกรณ์บางรุ่นสามารถวัดความหนากระจกตา ส่วนกลาง (CCT) ได้ด้วย
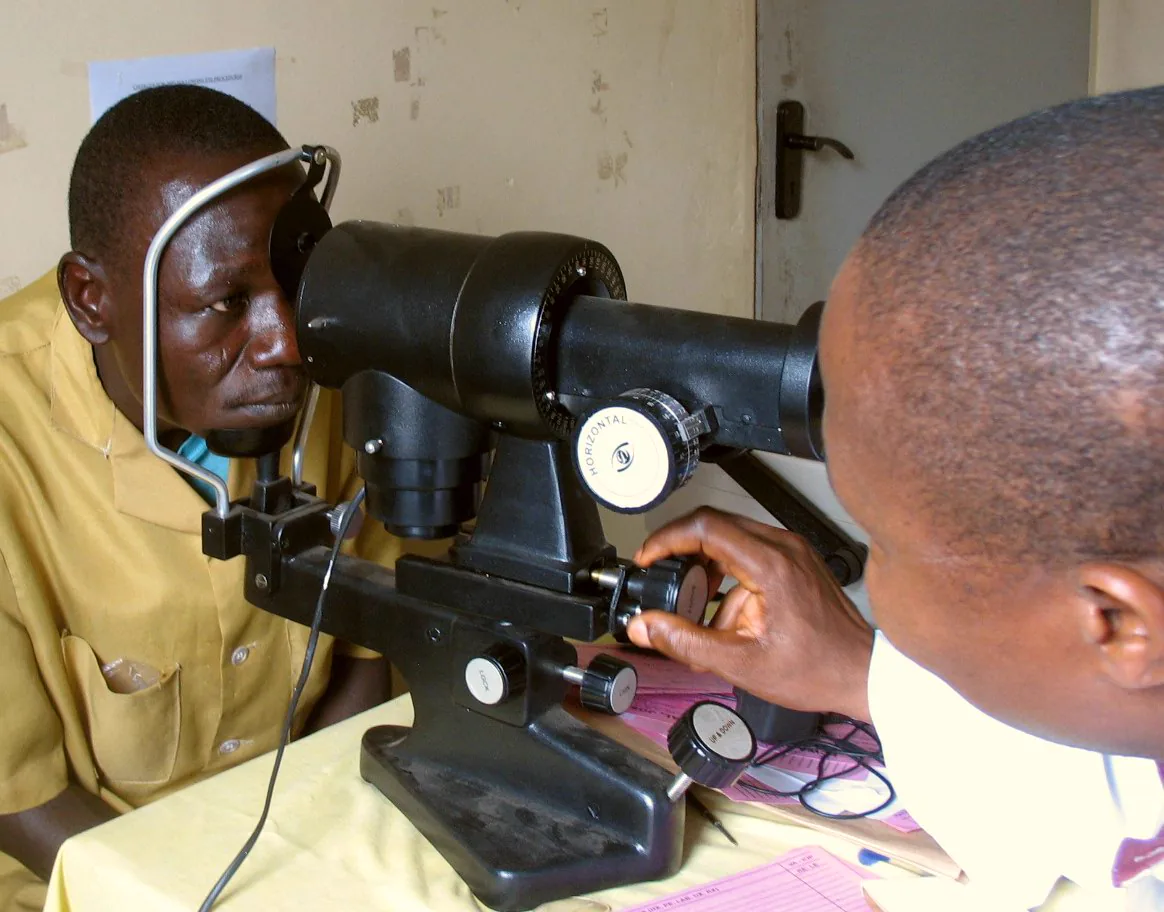
จักษุแพทย์ใช้เครื่องวัดความโค้งกระจกตาวัดความโค้งของกระจกตาผู้ป่วยเพื่อกำหนดกำลัง IOL ที่จำเป็นหลังการผ่าตัดต้อกระจก Blyth M. Eye specialist Dr. Ahmedu examining a patient with a keratometer. Figure 1. Source ID: Wikimedia Commons / Eye_doctor_examining_Nigerian_patient_with_keratometer.jpg. 2007. License: CC BY-SA 3.0.
ภาพจักษุแพทย์กำลังวัดความโค้ง
กระจกตา ของผู้ป่วยด้วยเครื่องวัดความโค้ง
กระจกตา เพื่อกำหนดกำลัง
IOL ที่จำเป็นหลังการผ่าตัด
ต้อกระจก สอดคล้องกับการวัดความโค้ง
กระจกตา (ค่า K) ที่กล่าวถึงในหัวข้อ “2. พารามิเตอร์การวัดและอุปกรณ์”
พารามิเตอร์ ตัวย่อ ค่าปกติโดยประมาณ ความสำคัญในการคำนวณ IOL ความยาวแกนตา AL 22–25 มม. (ค่าเฉลี่ยสายตาปกติประมาณ 24 มม.) สำคัญที่สุด ข้อผิดพลาด 1 มม. ส่งผลประมาณ 2.5–3 D ความโค้งของกระจกตา ค่า K พื้นผิวด้านหน้าเฉลี่ย 7.5 มม. (ประมาณ 44 D) สำคัญเป็นอันดับสอง ข้อผิดพลาด 1 D สะท้อนเกือบ 1:1 ความลึกของช่องหน้าม่านตา ACD 3-4 มม. ในตาเอ็มเมโทรเปีย จำเป็นสำหรับการทำนาย ELP ความหนาของเลนส์แก้วตา LT ประมาณ 4-5 มม. ตัวแปรเพิ่มเติมในสูตรรุ่นใหม่ เส้นผ่านศูนย์กลางกระจกตา WTW ประมาณ 11-12 มม. ใช้สำหรับทำนาย ELP และเลือกขนาด IOL ความหนากระจกตา ส่วนกลาง CCT ประมาณ 530-550 ไมครอน ขึ้นอยู่กับเครื่อง (ใช้ในการประเมินโรคต้อหิน ฯลฯ)
IOL Master 700 (บริษัท Carl Zeiss Meditec)
วิธีการวัด : SS-OCT (ช่วงความยาวคลื่น 1050 นาโนเมตร)
คุณสมบัติ : เชื่อมต่อกับระบบสนับสนุนการผ่าตัดต้อกระจก “CALLISTO eye” ให้คำแนะนำการจัดตำแหน่งศูนย์กลางของเลนส์แก้วตาเทียม ชนิดทอริกและหลายระยะโฟกัส
จุดแข็ง : ความสามารถในการจัดการกับกรณีต้อกระจก ขั้นสูงและม่านตาอักเสบ ส่วนหลัง ด้วยเทคโนโลยี Swept Source สามารถวัดในตาต้อกระจก ได้มากกว่า PCI รุ่นก่อนหน้า3)
ARGOS (บริษัท Alcon ประเทศญี่ปุ่น)
วิธีการวัด : ติดตั้ง SS-OCT
คุณสมบัติ : เชื่อมต่อกับระบบจัดแนวแกนสายตาเอียง “VERION” ใช้การวัดความยาวแกนตา แบบแบ่งส่วน (ใช้ดัชนีหักเหเฉพาะแต่ละส่วน)
จุดแข็ง : คาดว่าจะเพิ่มความแม่นยำในการคำนวณในตายาวและตาสั้นผ่านการแก้ไขแบบแบ่งส่วน ปรับปรุงการจัดการแกนสายตาเอียง ระหว่างผ่าตัดด้วยการเชื่อมต่อ VERION
OLCR (รุ่นที่ 1) : IOL Master 500 ที่ใช้การวัดสัญญาณรบกวนแบบสหสัมพันธ์บางส่วน (PCI ) วัดความยาวแกนตา ค่า K และความลึกช่องหน้าม่านตา ชนิดที่ติดตั้ง SS-OCT (รุ่นที่ 2-3) : IOL Master 700 และ ARGOS เป็นตัวแทน ใช้เลเซอร์แหล่งกำเนิดแบบกวาดความยาวคลื่น 1,050-1,310 นาโนเมตร มีความสามารถในการทะลุทะลวงสูง สามารถจัดการกับกรณีต้อกระจก ขั้นรุนแรงที่ยากในรุ่นก่อนหน้าได้
ไม่ต้องขยายม่านตา (สามารถวัดได้โดยไม่ต้องขยายในอุปกรณ์ส่วนใหญ่)ให้ผู้ถูกตรวจจ้องไปที่ไฟตรึงตา (fixation light) ด้านหน้า
การจัดตำแหน่งอัตโนมัติ (อุปกรณ์ปรับตำแหน่งโดยอัตโนมัติ)
ทำการวัดหลายครั้ง (ปกติ 5-10 ครั้ง) และเลือกใช้ข้อมูลคุณภาพดีที่มีค่าเบี่ยงเบนมาตรฐาน (SD) น้อย
หลังการวัด ส่งภาพอ้างอิง (ภาพส่วนหน้าของดวงตา) ไปยังระบบห้องผ่าตัด (CALLISTO eye/VERION)
การตรวจวัดทางชีวภาพด้วยแสง (optical biometry) ได้รับการพิสูจน์แล้วว่าให้ผลลัพธ์ที่แม่นยำกว่าอย่างมีนัยสำคัญและไม่ขึ้นกับผู้ใช้ เมื่อเทียบกับวิธีอัลตราซาวนด์แบบ A-mode3)
ความคลาดเคลื่อนของ AL ด้วยแสง : 0.01-0.02 มม.ความคลาดเคลื่อนของ AL ด้วยอัลตราซาวนด์ : 0.1-0.2 มม.
เมื่อใช้ IOL Master ควรใช้ค่าการวัดที่มีอัตราส่วนสัญญาณต่อสัญญาณรบกวน (SNR) ≥ 5 เมื่อใช้เครื่องวัดทางชีวภาพแบบแสง ควรใช้ค่าคงที่ IOL เฉพาะสำหรับระบบแสง ค่า A constant ที่ผู้ผลิต IOL ให้มาเป็นเพียงค่าที่แนะนำ การปรับให้เหมาะสมตามประสบการณ์ของผู้ผ่าตัดหรือการใช้ฐานข้อมูล ULIB (User Group for Laser Interference Biometry) จะเป็นประโยชน์3) การวัดและเปรียบเทียบความยาวแกนของดวงตาทั้งสองข้างช่วยในการตรวจพบความคลาดเคลื่อนในการวัดได้ตั้งแต่เนิ่นๆ
ในกรณีต่อไปนี้ ไม่สามารถรับสัญญาณได้เพียงพอ ทำให้การวัดด้วยแสงทำได้ยากหรือเป็นไปไม่ได้
กระจกตา ขุ่นมัวรุนแรง / ต้อเนื้อ กระจกตา ต้อกระจก ใต้แคปซูลหลังรุนแรง (ต้อกระจก สุก)ม่านตาอักเสบ ส่วนหลัง / เยื่อบุตาอักเสบ (น้ำวุ้นตา ขุ่น)กรณีที่จอประสาทตา อยู่บนผนังเอียงของสตาฟิโลมาส่วนหลัง (ระวังยอดคู่)
ในกรณีเหล่านี้ ให้ใช้เครื่องวัดความยาวลูกตาด้วยคลื่นเสียงความถี่สูงแบบ A-mode แนวทาง ESCRS แนะนำให้ใช้เครื่องวัดความยาวลูกตาด้วยคลื่นเสียงความถี่สูงเมื่อไม่สามารถวัดด้วยแสงได้ในต้อกระจก สุกหรือรุนแรง 1) .
Q
จะทำอย่างไรถ้าเครื่องวัดความยาวลูกตาด้วยแสงไม่สามารถวัดได้?
A
ในต้อกระจก หนาแน่นหรือตาที่จับจ้องยาก การวัดด้วยแสงอาจทำได้ยาก ทางเลือกคือเครื่องวัดความยาวลูกตาด้วยคลื่นเสียงความถี่สูงแบบ A-mode และวิธีแช่ (immersion) แนะนำมากกว่าวิธีสัมผัส (applanation) เนื่องจากลดความคลาดเคลื่อนจากการกดทับ มีรายงานว่าไม่มีความแตกต่างอย่างมีนัยสำคัญทางสถิติระหว่าง A-scan แบบแช่ที่ทำโดยผู้เชี่ยวชาญที่มีประสบการณ์และการวัดด้วยแสง 1) .
รายการ วัดด้วยแสง (SS-OCT /PCI ) คลื่นเสียงความถี่สูงแบบ A-mode (วิธีแช่) คลื่นเสียงความถี่สูงแบบ A-mode (วิธีสัมผัส) หลักการ การแทรกสอดของแสง (ความยาวคลื่น 1,050-1,310 นาโนเมตร) การวัดเวลาการแพร่กระจายของคลื่นเสียง การวัดเวลาการแพร่กระจายของคลื่นเสียง สัมผัส ไม่สัมผัส ไม่สัมผัส (หัววัดแบบจุ่ม) สัมผัส (กดกระจกตา ) ความคลาดเคลื่อนของ AL 0.01–0.02 มม. เทียบเท่าแบบใช้แสง (ผู้ชำนาญ) 0.1–0.2 มม. (มีความคลาดเคลื่อนจากการกด) การพึ่งพาผู้ใช้ ต่ำ ปานกลาง สูง การจัดการต้อกระจก แก่ ยากถึงเป็นไปไม่ได้ เป็นไปได้ เป็นไปได้ ความเสี่ยงในการติดเชื้อ ไม่มี ต่ำ (สามารถจัดการได้ด้วยการฆ่าเชื้อ) มี (ผ่านการสัมผัส)
จุดแข็ง:
ไม่สัมผัสและไม่รุกราน ไม่มีความเสี่ยงติดเชื้อ
ความแม่นยำสูงและไม่ขึ้นกับผู้ใช้
แม่นยำกว่าอัลตราซาวนด์ A-scan ในการวัดความยาวแกนสายตาทางการหักเหของแสง แม้ว่าจุดรับภาพจะอยู่บนผนังเอียงของ posterior staphyloma 3)
แม่นยำที่สุดในตาที่มีซิลิโคนออยล์ 1)
ข้อจำกัด:
เนื่องจากใช้ดัชนีหักเหแสงแบบเดียวกัน (1.3549) สำหรับทั้งตา จึงมักประเมินความยาวแกนสายตาสูงเกินไปในตาสายตาสั้น มาก
ในตาที่มีความยาวแกน >25 มม. การประเมินสูงเกินไปอาจทำให้เกิดความคลาดเคลื่อนแนวโน้มในสูตรคำนวณ (ควรพิจารณาการแก้ไข Wang-Koch) 3)
ไม่สามารถวัดได้ในตาที่มีความขุ่นรุนแรง
ในวิธีอัลตราซาวนด์ ความเร็วเสียงในตัวกลางมีความสัมพันธ์โดยตรงกับความแม่นยำในการวัด
เลนส์แก้วตา และกระจกตา : ประมาณ 1,641 ม./วินาทีอารมณ์ขันในช่องหน้าม่านตา และวุ้นตา : 1,532 ม./วินาที
ค่าเฉลี่ยของตาปกติที่มีเลนส์แก้วตา : 1,555 ม./วินาที
วิธีสัมผัส (applanation) จะกดทับกระจกตา ทำให้ความยาวแกนตา สั้นลงโดยไม่เป็นธรรมชาติ วิธีแช่ (immersion) หัววัดจะไม่สัมผัสกระจกตา โดยตรง จึงหลีกเลี่ยงความผิดพลาดจากการกดทับ แต่ต้องควบคุมการจัดตำแหน่ง มีรายงานว่าวิธีแช่ที่ทำโดยศัลยแพทย์ผู้ชำนาญไม่มีความแตกต่างอย่างมีนัยสำคัญทางสถิติจากวิธีใช้แสง1) .
สูตรคำนวณกำลังเลนส์แก้วตาเทียม ได้พัฒนามาหลายรุ่น และสูตรรุ่นใหม่ เช่น Barrett Universal II, Kane และ Hill-RBF แสดงความแม่นยำในการทำนายสูง ลักษณะสำคัญของแต่ละสูตรมีดังนี้3) .
การจำแนกสูตร สูตรตัวแทน ตัวแปรเพิ่มเติม ข้อบ่งใช้ รุ่นที่ 3 (รุ่นเก่า) SRK/T · Holladay I · Hoffer Q ไม่มี / ACD ตาปกติ (ปัจจุบันแนะนำรุ่นใหม่) รุ่นที่ 4 Barrett Universal II · Haigis ACD · LT · WTW ดีในช่วงความยาวแกนทั้งหมด AI · การถดถอยแบบผสม Kane · Hill-RBF · Pearl-DGS ACD · LT · WTW ความแม่นยำดีขึ้นโดยเฉพาะในตาที่มีความยาวแกนผิดปกติ
สูตรการถดถอยรุ่นเก่า (เช่น SRK-II, SRK, Binkhorst) ไม่ควรใช้อีกต่อไป 5) สูตรรุ่นใหม่ (เช่น Barrett Universal II) มีรายงานว่าช่วยเพิ่มความแม่นยำ โดยเฉพาะในตาที่มีความยาวแกนผิดปกติ 4)
ในตาหลังการผ่าตัดแก้ไขสายตา อัตราส่วนความโค้งของกระจกตา ด้านหน้า-หลังจะเปลี่ยนแปลงไป ทำให้สูตรปกติเกิดความคลาดเคลื่อนอย่างเป็นระบบ จำเป็นต้องใช้วิธีการคำนวณเฉพาะ เช่น เครื่องคำนวณออนไลน์ของ ASCRS สูตร Barrett True-K และสูตร Haigis-L 1)
IOL สายตาเอียง สายตาเอียง ที่กระจกตา ตั้งแต่ ≥2 ไดออปเตอร์ (ตามแนวตั้ง) หรือ ≥1.5 ไดออปเตอร์ (ตามแนวนอน) แนะนำให้ใช้สูตร Haigis-T, Barrett Toric หรือ Kane Toric 3)
ในตาที่มีซิลิโคนออยล์ การตรวจวัดทางชีวภาพด้วยแสงแม่นยำที่สุด เนื่องจากซิลิโคนออยล์ ทำหน้าที่เป็นเลนส์ลบ จึงต้องปรับกำลัง IOL เพิ่มขึ้น 3–5 ไดออปเตอร์ 1)
Q
ทำไมการคำนวณ IOL จึงยากในการผ่าตัดต้อกระจกสำหรับตาที่เคยผ่าตัดแก้ไขสายตา?
A
การผ่าตัดแก้ไขสายตา (LASIK , PRK, RK) เปลี่ยนแปลงอัตราส่วนความโค้งของกระจกตา ด้านหน้า-หลัง เครื่องวัดความโค้งกระจกตา ประมาณค่าความโค้งด้านหลังจากด้านหน้าเพียงอย่างเดียว จึงประเมินกำลังหักเหของกระจกตา สูงเกินไปในตาหลังผ่าตัด นอกจากนี้ สูตร IOL หลายสูตรทำนาย ELP จากความยาวแกนและกำลังหักเหของกระจกตา แต่ความสัมพันธ์นี้เปลี่ยนแปลงหลังการผ่าตัดแก้ไขสายตา ทำให้เกิดความคลาดเคลื่อนในสูตร แนะนำให้ใช้วิธีการคำนวณเฉพาะ (เช่น เครื่องคำนวณออนไลน์ของ ASCRS ) 1)
SS-OCT (เครื่องตรวจวัดชั้นตาด้วยแสงความยาวคลื่นปรับค่าได้) วัดแต่ละส่วนเชื่อมต่อของดวงตาด้วยความแม่นยำสูงตามหลักการดังต่อไปนี้
แหล่งกำเนิดแสง : ใช้เลเซอร์แหล่งกำเนิดแบบกวาดความยาวคลื่น 1050-1310 นาโนเมตรการแทรกสอด : แสงที่สะท้อนจากแต่ละส่วนเชื่อมต่อภายในดวงตา (กระจกตา ด้านหน้า/หลัง, เลนส์แก้วตา ด้านหน้า/หลัง, จอประสาทตา ) จะแทรกสอดกับแสงอ้างอิงการคำนวณ : ความลึกของแต่ละส่วนเชื่อมต่อถูกคำนวณด้วยความแม่นยำสูงโดยใช้การแปลงฟูเรียร์ผลลัพธ์ : พารามิเตอร์ต่างๆ เช่น ความยาวแกน, ACD, LT, AL จะถูกเก็บพร้อมกัน
หลักการวัดทางแสงรุ่นแรกที่ IOL Master 500 นำมาใช้ ใช้รูปแบบการแทรกสอดของลำแสงคู่เพื่อวัดความยาวแกน เมื่อเทียบกับ SS-OCT มีความสามารถในการทะลุทะลวงต่ำกว่า และมักวัดไม่ได้ในตาต้อกระจก ขั้นรุนแรง
วิธีการวัดทางแสงแบบดั้งเดิมใช้ดัชนีหักเหแสงที่สม่ำเสมอสำหรับทั้งดวงตา ดังนั้นในตาสายตาสั้น สูง (AL ≥ 25 มม.) จึงมีแนวโน้มที่จะประเมินค่าสูงเกินไป วิธีการ “วัดความยาวแกนแบบแบ่งส่วน” ที่ ARGOS นำมาใช้จะใช้ดัชนีหักเหแสงเฉพาะสำหรับแต่ละส่วน (อารมณ์ขันในช่องหน้าม่านตา , เลนส์แก้วตา , วุ้นตา ) ในตาที่ยาว ค่าที่แสดงจะน้อยกว่าวิธีดั้งเดิมประมาณ 0.50 มม. และมีการรายงานการปรับปรุง MAE (ความคลาดเคลื่อนสัมบูรณ์เฉลี่ย) ในหลายสูตร อย่างไรก็ตาม หลักฐานสำหรับวิธีนี้ยังอยู่ในขั้นตอนการสะสม และรอการศึกษาทางคลินิกในอนาคต
หากไม่มีเครื่องวัดทางชีวภาพทางแสง วิธีอัลตราซาวนด์ A-scan แบบแช่เป็นทางเลือกที่ดีที่สุดรองลงมา การวัดและเปรียบเทียบความยาวแกนของตาทั้งสองข้างช่วยให้ตรวจพบความผิดพลาดในการวัดได้ตั้งแต่เนิ่นๆ ในเลนส์แก้วตาเทียม ประสิทธิภาพสูง (หลายระยะ, แก้ไขสายตาเอียง ) ข้อผิดพลาดทางการหักเหของแสง หลังผ่าตัดส่งผลโดยตรงต่อความพึงพอใจของผู้ป่วย ดังนั้นจึงจำเป็นต้องมีการวัดที่แม่นยำเป็นพิเศษ
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
สูตรที่ใช้ AI เช่น Hill-RBF (การจดจำรูปแบบโดยปัญญาประดิษฐ์), Kane และ Pearl-DGS แสดงให้เห็นถึงความแม่นยำที่ดีขึ้น4) Suzuki และคณะ (2025) ทำการประเมินแบบย้อนหลังในดวงตา 80 ดวงที่มีสายตาสั้น ตามแนวแกนรุนแรง (ความยาวแกน ≥30.0 มม.) และรายงานว่าสูตร Kane และ Hill-RBF มีค่าความคลาดเคลื่อนสัมบูรณ์เฉลี่ย (MAE) ต่ำกว่าอย่างมีนัยสำคัญเมื่อเทียบกับสูตร SRK/T แบบดั้งเดิม7)
สัดส่วนภายใน ±0.5D: SRK/T 26.3%, Barrett Universal II 45.0%, Hill-RBF 55.0%, Kane 65.0% ในกลุ่มย่อยที่มีความยาวแกน ≥32 มม. Hill-RBF MAE 0.49D และ Kane MAE 0.44D ดีที่สุด7)
Ray tracing โดยอาศัยข้อมูล OCT ส่วนหน้าของดวงตา (Anterion-OKULIX) มีรายงานว่ามีค่าความคลาดเคลื่อนการทำนายทางคณิตศาสตร์ต่ำกว่าอย่างมีนัยสำคัญ (−0.13D เทียบกับ −0.32D) เมื่อเทียบกับสูตร Barrett True K no-history ในดวงตาหลังการผ่าตัด LVC สำหรับสายตาสั้น 6) คาดว่าจะมีข้อได้เปรียบทางทฤษฎีในดวงตาหลังการผ่าตัดแก้ไขสายตาผิดปกติ เนื่องจากใช้ข้อมูลรูปร่างกระจกตา ทั้งหมดโดยตรง
การวัดความคลาดเคลื่อนของคลื่นระหว่างการผ่าตัดโดยใช้เครื่องวิเคราะห์การหักเหของแสง Optiwave และอื่นๆ กำลังได้รับความสนใจในฐานะเครื่องมือเสริมสำหรับการตรวจวัดทางชีวภาพก่อนการผ่าตัด มีรายงานว่าผลลัพธ์หลังการผ่าตัดในการผ่าตัดต้อกระจก ในผู้ใหญ่ทั่วไปเทียบเท่ากับการตรวจวัดทางชีวภาพแบบดั้งเดิม และอาจช่วยให้สามารถแก้ไขความคลาดเคลื่อนของการหักเหของแสง ระหว่างการผ่าตัดได้2)
การวัดความยาวแกนเป็นประจำโดยใช้เครื่องวัดทางชีวภาพแบบใช้แสงถูกนำมาใช้เพื่อประเมินประสิทธิภาพของการรักษาระงับสายตาสั้น เช่น การหยอดอะโทรพีนความเข้มข้นต่ำและการจัดรูปทรงกระจกตา การติดตามความยาวแกนทุก 6 เดือนถึง 1 ปีช่วยให้สามารถประเมินประสิทธิภาพการรักษาได้อย่างเป็นกลาง ช่วงการวัดและเกณฑ์เฉพาะรอการพัฒนาแนวทางในอนาคต
ESCRS Clinical Guidelines. Cataract Surgery Guidelines. European Society of Cataract and Refractive Surgeons; 2023.
Rathod A, Khokhar S, Rani D. Pediatric intraocular lens power calculation: Factors and considerations. Indian J Ophthalmol. 2025;73:312-319.
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. San Francisco: AAO ; 2021.
Abbondanza M, Stifani G, Abbondanza D, Leuzzi M. Artificial intelligence applications and cataract surgery. J Clin Med. 2022;11:3899.
European Society of Cataract and Refractive Surgeons. ESCRS Clinical Guidelines for Cataract Surgery. 2024. Available at: https://www.escrs.org/
Wang L, Koch DD. Intraocular lens power calculations in eyes with previous corneal refractive surgery: review. In: ESCRS Guidelines on Prevention, Investigation, and Management of Post-operative Endophthalmitis and Cataract Surgery. 2024. (ESCRS Cataract Guideline, Section 6.3)
Suzuki Y, Kamoi K, Uramoto K, Ohno-Matsui K. Artificial intelligence driven intraocular lens power calculation in extreme axial myopia. Sci Rep. 2025;15:36921.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต