Gonioscopy เป็นการตรวจแบบสัมผัสเพื่อสังเกตมุมของช่องหน้าตาโดยตรง มุมซึ่งเป็นทางระบายของอารมณ์ขันน้ำจะถูกสังเกต และได้รับข้อมูลที่จำเป็นสำหรับการวินิจฉัยชนิดของต้อหิน การกำหนดแผนการรักษา และการประเมินหลังการผ่าตัด 3) นอกจากต้อหินแล้ว ยังมีโรคอีกหลายชนิดที่แสดงความผิดปกติที่มุม และถือเป็นการตรวจพื้นฐานทางจักษุวิทยาอย่างหนึ่ง
ควรตรวจมุมตา (gonioscopy) ในสถานการณ์ต่อไปนี้:
- การประเมินโรคต้อหินเมื่อมาพบครั้งแรกหรือเมื่อความดันลูกตาสูง
- ก่อนและหลังการผ่าตัดต้อหินที่เกี่ยวข้องกับมุมตา (MIGS, trabeculectomy)
- การประเมินภาวะที่มีม่านตาอักเสบหรือการอักเสบของส่วนหน้าของตา
- การประเมินมุมตาหลังการบาดเจ็บที่ตา
- การค้นหาสาเหตุของต้อหินทุติยภูมิ (pseudoexfoliation, pigment dispersion, neovascular, หลังการบาดเจ็บ)
แนวทางปฏิบัติทางคลินิกสำหรับโรคต้อหิน (ฉบับที่ 5) ถือว่าการตรวจมุมตาเป็นสิ่งจำเป็นในการดูแลรักษาโรคต้อหิน และให้ระดับคำแนะนำ 1A 3)
Q
ทำไมการตรวจ gonioscopy จึงจำเป็นในการประเมินโรคต้อหินทุกราย?
A
การตรวจ gonioscopy จำเป็นสำหรับการจำแนกประเภทของโรคต้อหิน และมีความสำคัญอย่างยิ่งในการกำหนดแผนการรักษา เนื่องจากมีภาวะเช่นต้อหินแบบ plateau iris ที่ความลึกของช่องหน้าตาเกือบปกติแต่มุมตาแคบหรือปิด การประเมินเฉพาะความลึกของช่องหน้าตาจึงไม่เพียงพอ ควรตรวจมุมตาในทุกรายเพื่อตรวจหาสาร pseudoexfoliation, การกระจายของเม็ดสี, เส้นเลือดใหม่, สารอักเสบ, มุมตาถอยร่น, หรือพังผืดม่านตาส่วนปลายด้านหน้าที่อาจทำให้เกิดต้อหินทุติยภูมิ
ควรตรวจ gonioscopy ในผู้ป่วยทุกรายที่ได้รับการประเมินโรคต้อหิน 2)
การประเมินต้อหินปฐมภูมิ
การวินิจฉัยต้อหินมุมเปิดปฐมภูมิ: เพื่อแยกต้อหินมุมปิดหรือสาเหตุทุติยภูมิของความดันลูกตาสูง จำเป็นต้องประเมินมุมช่องหน้าอย่างละเอียด 4)
การประเมินโรคมุมปิดปฐมภูมิ: ในผู้ป่วยที่สงสัยโรคมุมปิดปฐมภูมิ ต้องตรวจมุมตาทั้งสองข้าง และประเมินการสัมผัสระหว่างม่านตากับกระจกตา (ITC) และพังผืดม่านตาส่วนปลายด้านหน้า รวมถึงลักษณะ plateau iris 5)
ความดันลูกตาสูง: จำเป็นสำหรับการตรวจสอบอย่างละเอียดเพื่อแยกสาเหตุทุติยภูมิของความดันลูกตาสูง 6)
ข้อบ่งชี้อื่นๆ
ต้อหินทุติยภูมิ: จำเป็นสำหรับการแยกความแตกต่างของกลุ่มอาการเทียมลอก (pseudoexfoliation syndrome), กลุ่มอาการกระจายเม็ดสี (pigment dispersion syndrome), มุม recess, ต้อหินจากเส้นเลือดใหม่ (neovascular glaucoma), และต้อหินที่เกี่ยวข้องกับม่านตาอักเสบ (uveitic glaucoma) 4).
การประเมินหลังผ่าตัด: สำคัญในการประเมินสภาพทางเดินระบายของเหลวในลูกตาหลังการผ่าตัด MIGS หรือ trabeculectomy และประเมินลิ่มเลือด, การติดของม่านตา (iris incarceration), และการเกิดพังผืดยึดม่านตาส่วนปลาย (peripheral anterior synechiae)
อื่นๆ: ยังมีข้อบ่งชี้ในการประเมินเนื้องอกในช่องหน้าลูกตา, สิ่งแปลกปลอมในลูกตา, และการบาดเจ็บ
การตรวจ gonioscopy เป็นพื้นฐานของการแบ่งระยะโรคมุมปิดปฐมภูมิ การมีหรือไม่มีการสัมผัสระหว่างม่านตาและ trabecular meshwork (ITC) ตั้งแต่ 180 องศาขึ้นไปเป็นจุดเริ่มต้นของการแบ่งระยะ 5).
| ระยะ | ITC ≥180° | ความดันลูกตาสูง (>21 mmHg) หรือ PAS | โรคเส้นประสาทตาจากต้อหิน |
|---|
| สงสัยมุมปิดปฐมภูมิ (PACS) | มี | ไม่มี | ไม่มี |
| มุมปิดปฐมภูมิ (PAC) | มี | มี | ไม่มี |
| โรคต้อหินมุมปิดปฐมภูมิ (PACG) | มี | มี | มี |
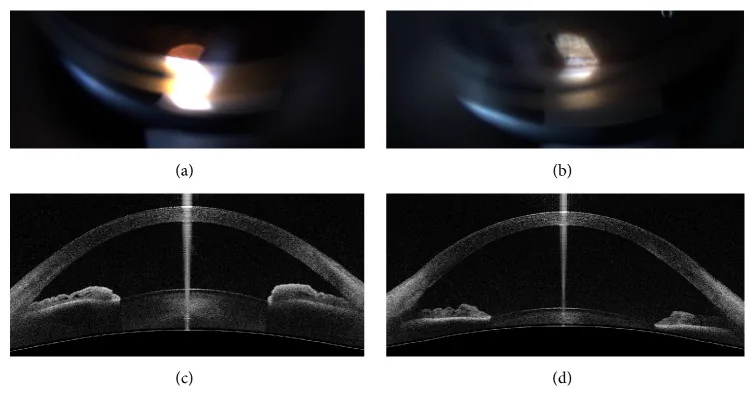 ภาพถ่ายมุมลูกตาส่วนหน้าของมุมแคบ (a) และมุมเปิด (b) โดยการส่องกล้องตรวจมุมลูกตา
ภาพถ่ายมุมลูกตาส่วนหน้าของมุมแคบ (a) และมุมเปิด (b) โดยการส่องกล้องตรวจมุมลูกตา
Nongpiur ME, et al. Anterior segment optical coherence tomography-based machine learning algorithm identifies two glaucoma relevant clinical parameters. J Ophthalmol. 2016;2016:1727039. Figure 1. PM
CID: PMC5136403. License: CC BY.
(a) ภาพส่องกล้องตรวจมุมลูกตาของมุมแคบ และ (b) มุมเปิด ใน (a) มุมแคบจนมองเห็นเฉพาะเส้นชวาลเบ, ทราเบคิวลา และเดือยตาขาว ส่วนใน (b) เห็นโครงสร้างมุมทั้งหมดรวมถึงแถบซิลิอารีอย่างชัดเจน โครงสร้างเหล่านี้สอดคล้องกับเส้นชวาลเบ, ทราเบคิวลา, เดือยตาขาว และแถบซิลิอารีที่กล่าวถึงในหัวข้อ 3
โครงสร้างปกติของมุมลูกตาส่วนหน้าจากด้านกระจกตาไปยังด้านม่านตาประกอบด้วยลำดับดังต่อไปนี้ 3)
เส้นชวาลเบ: สอดคล้องกับปลายด้านหลังของเยื่อเดสเซเมท ปรากฏเป็นเส้นสีขาวนูนเข้าสู่ช่องหน้าม่านตา ในโรคต้อหินชนิดขัดลอก อาจพบการสะสมของเม็ดสีเป็นคลื่นด้านหน้าเส้นชวาลเบ (เส้นซัมปาโอเลซี) 3)
ทราเบคิวลา: อยู่ระหว่างเส้นชวาลเบและเดือยตาขาว ส่วนกลางถึงเดือยตาขาวสอดคล้องกับทราเบคิวลาที่ทำหน้าที่และสังเกตเป็นแถบสี ในโรคต้อหินชนิดขัดลอกและต้อหินชนิดเม็ดสี มีการสะสมของเม็ดสีอย่างชัดเจน 3)
เดือยตาขาว: สังเกตเป็นเส้นสีขาวระหว่างแถบซิลิอารีและทราเบคิวลา อาจพบส่วนยื่นของม่านตาบนพื้นผิว ในตาต้อหินในเด็ก ม่านตาอาจยึดติดด้านหน้าเดือยตาขาว ทำให้ไม่สามารถสังเกตเห็นได้ 3)
แถบซิลิอารี: สอดคล้องกับพื้นผิวด้านหน้าของซิลิอารีบอดี ปรากฏเป็นแถบสีเทาดำ ในมุมถอยหลังจากการบาดเจ็บ ความกว้างของแถบซิลิอารีจะเพิ่มขึ้น 3) แม้ในมุมปกติ ก็มีความแปรผันของระดับการเปิด ตาสายตาสั้นสูงมักมีแถบซิลิอารีกว้าง ส่วนตาสายตายาวมักแคบ
หลอดเลือดมุม: ทางสรีรวิทยาอาจสังเกตเห็นหลอดเลือดซิลิอารี แต่มีแนวทางเป็นวงกลมหรือรัศมีสม่ำเสมอ หลอดเลือดใหม่ทางพยาธิวิทยามีแนวทางไม่สม่ำเสมอ คดเคี้ยว และมีกิ่งก้านจำนวนมาก 3) เมื่อความดันลูกตาสูง การไหลเวียนเลือดจะหยุดชะงัก จึงอาจมองไม่เห็น
เนื่องจากเป็นการตรวจแบบสัมผัส จึงต้องหยอดยาชาเฉพาะที่ หยดเอทิลเซลลูโลส (Scopisol®) ลงบนเลนส์สัมผัส และใส่เพื่อไม่ให้มีอากาศอยู่ระหว่างกระจกตาและเลนส์
ก่อนการตรวจ gonioscopy ให้ทำการคัดกรองด้วยวิธี van Herick ผู้ป่วยมองตรงไปข้างหน้า ฉายแสง slit ที่มุม 60 องศาไปยังบริเวณรอบนอกด้านขมับ และวัดอัตราส่วนความหนาของกระจกตาส่วนรอบต่อความลึกของช่องหน้าม่านตาส่วนรอบ
เกณฑ์การประเมิน: Grade 2 หรือต่ำกว่า (ความลึกช่องหน้าม่านตา/ความหนากระจกตา ≤ 1/4) บ่งชี้ถึงความเป็นไปได้ของการปิดมุม และควรทำ gonioscopy3)
การตรวจ gonioscopy รวมถึงวิธีตรงด้วย gonioscope ตรงและวิธีอ้อมด้วย gonioscope อ้อม3)
Gonioscope ตรง (เลนส์ Koeppe, Barkan, Swan-Jacob, Hill) ใช้กับผู้ป่วยในท่านอนหงาย ส่วนใหญ่ใช้ในเด็กและระหว่างการผ่าตัด
Gonioscope อ้อม (เลนส์ Goldmann กระจกเดียว, Zeiss สี่กระจก) สามารถทำได้กับ slit lamp ในท่านั่ง และใช้บ่อยที่สุดในเวชปฏิบัติประจำวัน ควรสังเกตว่าภาพเป็นภาพกลับด้าน เลนส์ Goldmann กระจกเดียวมีกระจกสูงและมุมกว้าง เหมาะสำหรับดูฐานมุมแคบ เลนส์สี่กระจกช่วยให้มองเห็นรอบทั้งหมดโดยไม่ต้องหมุน และยังใช้สำหรับ gonioscopy แบบกดได้
เพื่อการวินิจฉัยการปิดมุมที่แม่นยำ ควรทำทั้ง gonioscopy แบบสถิตและแบบเคลื่อนไหว3)
Gonioscopy แบบสถิต: ในห้องมืด ลดความเข้มแสงของ slit lamp ให้ต่ำที่สุด ไม่ให้แสงเข้าบริเวณรูม่านตา และไม่กดลูกตา ประเมินระดับการเปิดมุมภายใต้รูม่านตาธรรมชาติ3) ไม่สามารถแยกการอุดตันเชิงหน้าที่และเชิงโครงสร้างได้
Gonioscopy แบบเคลื่อนไหว: เพิ่มความเข้มแสงของ slit lamp เพื่อให้ม่านตาหดตัว เอียง gonioscope หรือตำแหน่งตาเพื่อให้มองเห็นฐานมุมได้ง่าย3) วินิจฉัยการมีอยู่และขอบเขตของการอุดตันเชิงโครงสร้าง ปุ่ม และเส้นเลือดใหม่
Gonioscopy แบบกด: กดที่กลางกระจกตาเพื่อทำให้เสียรูปและเคลื่อนย้าย aqueous humor ดันม่านตาส่วนรอบไปด้านหลังเพื่อดูฐานมุม3) นี่เป็นวิธีเดียวที่แยกการอุดตันเชิงหน้าที่ (pupillary block แบบสัมพัทธ์) และการอุดตันเชิงโครงสร้าง (PAS) ระวังการกดมากเกินไปซึ่งอาจทำให้เกิดรอยพับของเยื่อ Descemet และเข้าใจผิดว่าเป็นการอุดตันเชิงโครงสร้าง
Q
จำเป็นต้องตรวจมุมห้องหน้าด้วยการกดเมื่อใด?
A
ทำเมื่อมุมห้องหน้าแคบมาก และยากที่จะแยกความแตกต่างระหว่างการอุดตันเชิงหน้าที่และการอุดตันเชิงโครงสร้างด้วยการตรวจ gonioscopy แบบสถิตและแบบพลวัต ใช้ gonioscope ที่มีพื้นที่สัมผัสกระจกตาเล็ก กดที่ศูนย์กลางกระจกตาเพื่อเคลื่อนย้าย aqueous humor และดันม่านตาส่วนปลายไปด้านหลังเพื่อสังเกตก้นมุม ในบริเวณที่มี peripheral anterior synechia ม่านตาจะไม่ถูกดันไปด้านหลัง และไม่สามารถสังเกตเห็น trabecular meshwork หรือก้นมุมได้ การกดมากเกินไปอาจทำให้การมองเห็นลดลงเนื่องจากรอยพับของ Descemet membrane ซึ่งเสี่ยงต่อการวินิจฉัยผิดว่าเป็นการอุดตันเชิงโครงสร้าง
จำแนกตามมุมระหว่าง trabecular meshwork และม่านตาส่วนปลาย3).
| เกรด | มุมของห้องหน้า | ขอบเขตการมองเห็นโครงสร้างมุม | ความเป็นไปได้ของการอุดตันมุม |
|---|
| 0 | 0 องศา | ไม่สามารถสังเกตได้ | เกิดขึ้นแล้ว |
| 1 | 10 องศา | เส้น Schwalbe, ส่วนหน้าของ trabecular meshwork | อาจเกิดขึ้น |
| 2 | 20 องศา | เส้นชวาลเบ, trabecular meshwork ทั้งหมด | เกิดขึ้นได้ยาก |
| 3 | 20-35 องศา | เส้นชวาลเบ, trabecular meshwork, สันตาขาว | ไม่เกิดขึ้น |
| 4 | 35-45 องศา | ทุกส่วนของมุม | ไม่เกิดขึ้น |
การสัมผัสระหว่างม่านตาและ trabecular meshwork (ITC) หมายถึงบริเวณที่ไม่สามารถสังเกตเห็นส่วนหลังของ trabecular meshwork ได้ (เทียบเท่ากับ Shaffer เกรด 0-1)
จำแนกตามเนื้อเยื่อที่สามารถสังเกตได้3) เกรด 0 (WIDE) เห็นโครงสร้างทั้งหมด และเกรด IV เป็นภาวะที่แคบที่สุด แม้แต่เส้นชวาลเบก็มองไม่เห็น
| ระดับ | ขอบเขตการมองเห็นโครงสร้างมุม |
|---|
| IV | ไม่สามารถสังเกตได้ |
| III | ครึ่งหลังของ trabecular meshwork ไม่สามารถสังเกตได้ |
| II | แถบซิลิอารีไม่สามารถสังเกตได้ |
| I | ส่วนหนึ่งของแถบซิลิอารีไม่สามารถสังเกตได้ |
| O (กว้าง) | มุมทั้งหมด |
ลักษณะทางสัณฐานวิทยาของมุมอธิบายด้วยสามองค์ประกอบ: ตำแหน่งการยึดเกาะของม่านตา มุมการสอดของม่านตา และรูปร่างของม่านตาส่วนปลาย (เว้า q, แบน r, นูน s) มีรายงานความสัมพันธ์สูงกับกล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ 4).
แบ่งเป็น 5 ระดับตั้งแต่ 0 ถึง IV ในตาที่มีเม็ดสีรุนแรง (ระดับ IV) ความถี่ของโรคต้อหินจะสูง
| ระดับ | การสะสมเม็ดสีที่มุมช่องหน้าม่านตา |
|---|
| 0 | ไม่มีการสะสมเม็ดสี |
| I | เล็กน้อย (เม็ดสีบางๆ บนส่วนหนึ่งของ trabecular meshwork) |
| II | ปานกลาง (เม็ดสีปานกลางทั่ว trabecular meshwork) |
| III | มาก (เม็ดสีชัดเจนทั่ว trabecular meshwork) |
| IV | มากที่สุด (เม็ดสียังกระจายบนเส้น Schwalbe และโคนม่านตา) |
ในการตรวจมุมช่องหน้าม่านตา สิ่งสำคัญคือต้องไม่พลาดความผิดปกติต่อไปนี้ หลายอย่าง เช่น ปุ่มที่มุมตาและเส้นเลือดใหม่ จะสามารถยืนยันได้หลังจากขยายม่านตาอย่างเพียงพอเท่านั้น ควรสังเกตโดยรอบทั้งหมดอย่างละเอียด
การยึดติดของม่านตาส่วนปลายด้านหน้า (PAS): การยึดติดระหว่างมุมลูกตากับม่านตาส่วนปลาย มีรูปร่างหลากหลาย เช่น รูปเต็นท์ รูปสี่เหลี่ยมคางหมู หรือเป็นแผ่นกว้าง 3) เกิดขึ้นในโรคต้อหินมุมปิดปฐมภูมิ ต้อหินจากเส้นเลือดใหม่ ม่านตาอักเสบ กลุ่มอาการ ICE หลังการบาดเจ็บแบบทื่อ เลเซอร์ หรือการผ่าตัดภายในลูกตา ความสูงแตกต่างกันตั้งแต่เล็กน้อยจนถึงสันตาขาว ไปจนถึงปิดคลุม trabecular meshwork ทั้งหมด
เส้นเลือดใหม่ทางพยาธิวิทยา: เกิดตามหลังรอยโรคขาดเลือดของลูกตา เริ่มจากโคนม่านตาและแตกแขนงละเอียด 3) หลังจากผ่านระยะมุมเปิดและเปลี่ยนเป็นระยะมุมปิด การควบคุมความดันลูกตาจะทำได้ยาก เมื่อความดันสูง อาจมองข้ามได้ง่ายเนื่องจากการไหลเวียนเลือดหยุดชะงัก
การสะสมของเม็ดสี: ในต้อหินชนิด exfoliative แถบเม็ดสีที่เกินเส้น Schwalbe (เส้น Sampaolesi) เป็นลักษณะเฉพาะ 3) ในต้อหินชนิด pigmentary จะมีการสะสมเม็ดสีที่สม่ำเสมอและหนาแน่นทั่ว trabecular meshwork
มุมถอยร่น (angle recession): พบหลังการบาดเจ็บแบบทื่อ เป็นลักษณะที่แถบซิลิอารีบอดีกว้างขึ้น 3) ขอบเขตและความกว้างแตกต่างกันตามความรุนแรงของการบาดเจ็บ
ความผิดปกติของมุมแต่กำเนิด (ต้อหินแต่กำเนิด): ในต้อหินแต่กำเนิด จะมีการเกาะของม่านตาสูง เมื่อเทียบกับ PAS ความกว้างจะแคบกว่า และมักพบม่านตายื่นเป็นปุ่มคล้ายฟองน้ำ ในกลุ่มอาการ Axenfeld-Rieger จะพบเศษของ uveal tract เป็นเส้น และเส้น Schwalbe หนาตัว (embryotoxon หลัง)
ผลหลังการผ่าตัด: การตรวจมุมลูกตาเป็นสิ่งจำเป็นเพื่อแยกความแตกต่างระหว่างลิ่มเลือด การยึดติด การเกิด PAS หลัง MIGS และลิ่มเลือดหรือม่านตาติดในแผลผ่าตัดหลังการตัด trabecular meshwork
ต้อหินในเด็กเกิดจากความดันลูกตาสูงจากความผิดปกติของมุมลูกตาต่างๆ เมื่ออายุ 4-5 ปี สามารถตรวจได้เหมือนผู้ใหญ่ แต่การตรวจอย่างเพียงพอในห้องตรวจทำได้ยาก มักต้องตรวจภายใต้การดมยาสลบหรือการกดประสาท
- ต้อหินแต่กำเนิดชนิดเริ่มต้นเร็ว: มีการเกาะของม่านตาสูง ความผิดปกติของพัฒนาการจำกัดอยู่ที่มุมลูกตา
- ต้อหินแต่กำเนิดชนิดเริ่มต้นช้า: การระบุความผิดปกติด้วย gonioscopy ทำได้ยาก ไม่มีการขยายของเส้นผ่านศูนย์กลางกระจกตา
- ต้อหินแต่กำเนิดชนิดทุติยภูมิ: แสดงผลการตรวจมุมลูกตาที่หลากหลายตามโรคปฐมภูมิ เช่น aniridia, Sturge-Weber syndrome, Axenfeld-Rieger syndrome เป็นต้น
OCT ส่วนหน้าตา (AS-OCT)
ข้อดี: สามารถสังเกตมุมห้องหน้าตาได้โดยไม่ต้องสัมผัส ลดภาระผู้ป่วย ความละเอียดดีกว่า UBM และเหนือกว่าในด้านปริมาณและความสามารถในการทำซ้ำ สามารถสแกนทั้งสี่จตุภาคพร้อมกันในเวลาอันสั้น โดยไม่ต้องสัมผัสและไม่รุกราน 1).
ข้อจำกัด: ไม่สามารถประเมินข้อมูลสี ดังนั้นจึงไม่สามารถประเมินปุ่มมุม หลอดเลือดใหม่ และเม็ดสีที่มุมได้ นอกจากนี้ยังไม่สามารถแยกแยะการอุดตันของมุมแบบอินทรีย์ (PAS) 1) ตรวจพบการสัมผัสระหว่างม่านตากับกระจกตาได้มากกว่าการตรวจ Gonioscopy ซึ่งอาจทำให้เกิดผลบวกลวง 1).
บทบาท: มีประโยชน์เป็นเครื่องมือเสริมสำหรับการตรวจ Gonioscopy แต่ไม่สามารถทดแทนได้ 2) โปรแกรม STAR360 ช่วยให้สามารถวิเคราะห์โครงสร้างสามมิติของมุมใน 128 ทิศทางรอบวงได้
กล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ (UBM)
ข้อดี: สามารถสังเกตโครงสร้างจุลภาคของเนื้อเยื่อส่วนหน้า รวมถึงมุม ม่านตา และส่วนหนึ่งของซิลิอารีบอดีเป็นภาพตัดขวาง 3) เหนือกว่าในการแสดงภาพซิลิอารีบอดี และสามารถสังเกตได้ในห้องมืดสนิท สามารถประเมินมุมได้แม้ในกรณีที่กระจกตาขุ่น หลังการปรับปรุง สามารถทำได้ในท่านั่ง
ข้อจำกัด: เป็นอุปกรณ์ที่ต้องสัมผัส ทำให้ผู้ป่วยรับภาระมาก ความละเอียดต่ำกว่า OCT จำกัดเพียงภาพตัดขวางเดียวในตำแหน่งที่กำหนด ทำให้ประเมินได้เพียงระนาบเดียว
บทบาท: มีบทบาทสำคัญในการวินิจฉัยม่านตาแบบ Plateau, ต้อหินชนิดร้ายแรง และต้อหินทุติยภูมิจากเนื้องอกม่านตาและซิลิอารีบอดี
กล้องมุมรอบวงเต็ม
คุณลักษณะ: สามารถถ่ายภาพและบันทึกมุมรอบวงทั้งหมดโดยอัตโนมัติและพร้อมกันโดยใช้ปริซึมหลายกระจก 16 หน้า สามารถรับภาพสีมุม 360 องศา และปัจจุบันเป็นอุปกรณ์เดียวที่สามารถประเมินข้อมูลสีได้
บทบาท: สามารถทดแทนการตรวจ Gonioscopy แบบสถิตได้ อย่างไรก็ตาม ไม่สามารถทำ Gonioscopy แบบไดนามิกหรือแบบกดได้ ดังนั้นจึงไม่สามารถทดแทนการตรวจ Gonioscopy ได้อย่างสมบูรณ์ อุปกรณ์ที่เป็นตัวแทนคือ GS-1 ของ Nidek
การตรวจ Gonioscopy สามารถประเมินสี ทำการประเมินแบบไดนามิกโดยการกด และยืนยันการยึดเกาะของม่านตาส่วนปลายด้านหน้าโดยตรง และในจุดเหล่านี้ไม่สามารถทดแทนด้วยการตรวจวินิจฉัยด้วยภาพ 2) ในทางกลับกัน การตรวจวินิจฉัยด้วยภาพเหนือกว่าในการบันทึกเชิงปริมาณและเป็นกลาง และเหมาะสมสำหรับการเปรียบเทียบตามเวลา สิ่งสำคัญคือต้องใช้ทั้งสองอย่างเสริมกัน
Q
OCT ส่วนหน้าตาสามารถทดแทนการตรวจ Gonioscopy ได้อย่างสมบูรณ์หรือไม่?
A
ไม่สามารถทดแทนได้ OCT ส่วนหน้าตาไม่ต้องสัมผัส เหนือกว่าในด้านปริมาณและความสามารถในการทำซ้ำ และลดภาระผู้ป่วย แต่ยากที่จะประเมินการยึดเกาะของม่านตาส่วนปลายด้านหน้า เม็ดสี และความผิดปกติเล็กน้อย (เช่น หลอดเลือดใหม่และปุ่ม) นอกจากนี้ยังตรวจพบการสัมผัสระหว่างม่านตากับกระจกตาได้มากกว่าการตรวจ Gonioscopy ซึ่งอาจทำให้เกิดผลบวกลวง แนวทางของ EGS (สมาคมต้อหินยุโรป) ระบุไว้อย่างชัดเจนว่าการตรวจวินิจฉัยด้วยภาพส่วนหน้าไม่ควรทดแทนการตรวจ Gonioscopy 2).
GS-1 ของ Nidek เป็นอุปกรณ์ถ่ายภาพมุมแบบสัมผัสชนิดตั้งโต๊ะ ใช้เลนส์มุม 16 กระจกเพื่อถ่ายภาพมุม 360 องศาและต่อเข้าด้วยกัน การถ่ายภาพแบบหลายโฟกัสช่วยให้สามารถปรับโฟกัสไปยังเนื้อเยื่อมุมต่างๆ ได้ภายหลัง คาดว่าจะช่วยเพิ่มอัตราความสอดคล้องระหว่างผู้ตรวจและภายในผู้ตรวจคนเดียวกัน
GonioPen เป็นอุปกรณ์ถ่ายภาพมุมแบบมือถือที่พัฒนาในสิงคโปร์ ให้ภาพถ่ายมุมม่านตา-กระจกตาความละเอียดสูง มีขนาดเล็กและกะทัดรัด สามารถใช้งานโดยช่างเทคนิคที่ผ่านการฝึกอบรมเพียงเล็กน้อย
กล้องสมาร์ทโฟนที่ติดตั้งอะแดปเตอร์โคมไฟกรีดสามารถถ่ายภาพและวิดีโอ gonioscopy ได้ มีรายงานการถ่ายภาพมุมโดยตรงด้วยสมาร์ทโฟนโดยไม่ต้องใช้โคมไฟกรีด คาดว่าจะมีประโยชน์ในพื้นที่ที่มีทรัพยากรทางการแพทย์จำกัด
ในขณะที่ gonioscope ผ่าตัดแบบตรงแบบดั้งเดิมต้องเอียงศีรษะหรือกล้องจุลทรรศน์ gonioscope แบบกระจกคู่ช่วยให้สังเกตมุมเป็นภาพตรงผ่านกระจกภายในสองชิ้น ทำให้สามารถสังเกตและจัดการมุมรอบทั้งหมดได้โดยไม่ต้องเอียงศีรษะหรือกล้องจุลทรรศน์ ด้วยการพัฒนาของ MIGS วิวัฒนาการของ gonioscope ผ่าตัดยังคงดำเนินต่อไป
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Kugler Publications. 2020.
- 日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日本眼科学会雑誌. 2022;126(2):85-177.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. 2024.
- American Academy of Ophthalmology. Primary Angle-Closure Disease Preferred Practice Pattern. 2024.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern. 2024.


