มุมเว้าลึกเป็นภาวะที่เกิดการฉีกขาดระหว่างกล้ามเนื้อซิลิอารีแบบวงกลมและแบบตามยาวจากการบาดเจ็บตาจากของทื่อ ทำให้ซิลิอารีบอดี เคลื่อนไปทางด้านหลัง
มุมเว้าลึกเองไม่มีอาการ แต่ภาวะแทรกซ้อน เช่น เลือดออกในช่องหน้าตา ความดันลูกตาต่ำ และต้อหิน จากมุมเว้าลึกเป็นปัญหา
การตรวจ gonioscopy เป็นสิ่งจำเป็นสำหรับการวินิจฉัย และการเปรียบเทียบกับตาข้างที่ไม่ได้รับบาดเจ็บเป็นกุญแจสำคัญในการวินิจฉัย
ตราบใดที่ยังมีเลือดออกในช่องหน้าตา มีความเสี่ยงที่จะมีเลือดออกซ้ำ ดังนั้นควรเลื่อนการตรวจ gonioscopy ออกไปจนกว่าเลือดจะถูกดูดซึม
สำหรับภาวะความดันตาต่ำ การใช้ยาหยอดตา atropine 1% ร่วมกับยาหยอดตา corticosteroid เป็นการรักษาพื้นฐาน
โรคต้อหิน จากมุมป้าน (angle recession glaucoma) อาจเกิดขึ้นหลังจากได้รับบาดเจ็บหลายปีถึงหลายสิบปี จึงจำเป็นต้องจัดการความดันตาในระยะยาว
ยิ่งมุมป้านกว้างมาก (โดยเฉพาะ ≥180°) ความเสี่ยงต่อการเกิดต้อหิน ยิ่งสูง และการติดตามผลอย่างสม่ำเสมอเป็นสิ่งสำคัญ
มุมป้าน (angle recession ) เป็นภาวะที่เกิดการฉีกขาดระหว่างกล้ามเนื้อวงกลมของซิลิอารีบอดี (กล้ามเนื้อ Müller) และกล้ามเนื้อตามยาว (กล้ามเนื้อ Brücke) ทำให้ซิลิอารีบอดี เคลื่อนไปด้านหลังพร้อมกับม่านตา เรียกอีกอย่างว่า angle dissociation
มุมป้านเกิดขึ้นเป็นภาวะแทรกซ้อนของการบาดเจ็บตาทื่อ พบมุมป้านในผู้ป่วยส่วนใหญ่ที่มีการบาดเจ็บตาทื่อร่วมกับเลือดออกในช่องหน้าตา และยิ่งการบาดเจ็บรุนแรงมาก อุบัติการณ์ก็ยิ่งสูง มักไม่เป็นปัญหาทันทีหลังการบาดเจ็บ แต่มักถูกตรวจพบครั้งแรกเมื่อเกิดต้อหิน ในอีกหลายปีต่อมา
มุมป้าน (angle recession)
ตำแหน่งที่ฉีกขาด : ระหว่างกล้ามเนื้อวงกลมของซิลิอารีบอดี (กล้ามเนื้อ Müller) และกล้ามเนื้อตามยาว (กล้ามเนื้อ Brücke)
ลักษณะ : ซิลิอารีบอดี เคลื่อนไปด้านหลัง ทำให้มุมดูกว้างขึ้น
ภาวะแทรกซ้อน : ความดันตาสูงขึ้นแบบช้าๆ เนื่องจากความผิดปกติของ trabecular meshwork (ต้อหิน จากมุมป้าน)
ซิลิโอไดอะไลซิส (cyclodialysis)
ตำแหน่งที่ฉีกขาด : ที่จุดยึดของซิลิอารีบอดี กับตาขาว
ลักษณะ : ซิลิอารีบอดี หลุดออกจากตาขาว และมุมเชื่อมต่อกับช่องเหนือคอรอยด์
ภาวะแทรกซ้อน : ความดันลูกตาต่ำ อย่างชัดเจน, จอประสาทตา ส่วนกลางผิดปกติจากความดันต่ำ ทำให้เกิดความดันต่ำที่รุนแรงกว่าภาวะมุมปิด
Q
ภาวะมุมปิดต้องรักษาหรือไม่?
A
ภาวะมุมปิดเองไม่จำเป็นต้องได้รับการรักษาเฉพาะ อย่างไรก็ตาม จำเป็นต้องรักษาภาวะเลือดออกในช่องหน้าลูกตา และความดันต่ำที่เกิดร่วมกัน รวมถึงการติดตามระยะยาวเพื่อเฝ้าระวังการเกิดต้อหิน ในอนาคต สิ่งสำคัญคือต้องอธิบายให้ผู้ป่วยทราบถึงความเป็นไปได้ของความดันลูกตา ที่สูงขึ้น และให้แน่ใจว่ามีการมาตรวจตามนัดอย่างสม่ำเสมอ
ภาวะมุมปิดเองไม่ทำให้เกิดอาการที่ผู้ป่วยรู้สึก อาการจะแตกต่างกันไปตามชนิดและความรุนแรงของการบาดเจ็บที่เกิดร่วม
เมื่อมีเลือดออกในช่องหน้าลูกตา : การมองเห็น ลดลง, ตาแดง , ปวดตา ผลต่อการมองเห็น ขึ้นอยู่กับปริมาณเลือดเมื่อมีความดันลูกตาต่ำ : ความดันต่ำมากทำให้การมองเห็น ลดลงเนื่องจากจอประสาทตา ส่วนกลางผิดปกติจากความดันต่ำ นอกจากการมองเห็น ลดลง อาจมีรอยย่นของคอรอยด์ และบวมของจานประสาทตา เมื่อเกิดต้อหิน จากมุมปิด : เกิดความบกพร่องของลานสายตา จากต้อหิน เนื่องจากความดันลูกตา สูง มักไม่มีอาการที่ผู้ป่วยรู้สึกจนกระทั่งระยะท้าย
ผลการตรวจ Gonioscopy เป็นสิ่งที่สำคัญที่สุด
ระยะห่างจากโคนม่านตา ถึงสเปอร์ของตาขาว เพิ่มขึ้น
ซิลิอารีบอดี ้ปรากฏเป็นแถบกว้างสีเทาเข้มความไม่สมมาตรของมุมอย่างชัดเจนเมื่อเทียบกับตาข้างปกติ (ไม่ได้รับบาดเจ็บ)
อาการแสดงอื่นๆ :
เลือดออกในช่องหน้าลูกตา (hyphema): พบได้ในระยะแรกหลังการบาดเจ็บ
การฉีกขาดของรากม่านตา และการฝ่อของม่านตา
การบาดเจ็บของเลนส์แก้วตา (ต้อกระจก จากบาดแผล, เลนส์เคลื่อน)
จอตา: อาจมีจอตาช้ำ, เลือดออกในจอตา, เลือดออกในน้ำวุ้นตา
ความดันลูกตา : มักสูงขึ้นชั่วคราวเนื่องจากเลือดออกในช่องหน้า ในระยะเรื้อรังอาจอยู่ในเกณฑ์ปกติ แต่มีความเสี่ยงสูงขึ้นในอนาคต
Q
ควรทำอย่างไรเมื่อมีเลือดออกในช่องหน้าลูกตา?
A
พักผ่อนและนอนศีรษะสูงเป็นพื้นฐาน เนื่องจากมีความเสี่ยงต่อการมีเลือดออกซ้ำ ควรหลีกเลี่ยงการตรวจ gonioscopy ในขณะที่มีเลือดออกในช่องหน้า หลีกเลี่ยงการใช้ยาที่ส่งเสริมการมีเลือดออก เช่น แอสไพริน หากความดันลูกตา สูง ให้ควบคุมด้วยยาหยอดตา
ความดันในช่องหน้าลูกตา ที่เพิ่มขึ้นอย่างรวดเร็วจากแรงกระแทกทื่อเป็นสาเหตุของมุมปิด (angle recession ) เมื่อแรงกระทำต่อลูกตา ความดันในช่องหน้าจะเพิ่มขึ้นชั่วขณะ ทำให้เกิดการฉีกขาดระหว่างชั้นของกล้ามเนื้อซิลิอารีในบริเวณมุมที่รับแรงกดมากที่สุด
การบาดเจ็บจากการกีฬา : เบสบอล, ซอฟต์บอล (ลูกบอลกระทบโดยตรง), กีฬาแร็กเกต, มวย, ศิลปะการต่อสู้การทำร้ายร่างกาย/บาดเจ็บ : การชกโดยตรงที่ตาด้วยหมัดหรือวัตถุทื่ออุบัติเหตุจราจร : การกระแทกที่ตาจากพวงมาลัยหรือถุงลมนิรภัยการล้ม : การชนของใบหน้ากับพื้นหรือวัตถุ
อายุและเพศ : ตามระบาดวิทยาของการบาดเจ็บ พบมากในชายหนุ่มกิจกรรมกีฬา : กีฬาประเภทลูกบอลและศิลปะการต่อสู้ที่ไม่ใช้อุปกรณ์ป้องกันดวงตาที่เหมาะสมประวัติเลือดออกในช่องหน้าลูกตา : ในการบาดเจ็บแบบทื่อที่ทำให้เลือดออกในช่องหน้าลูกตา มักเกิดร่วมกับมุมปิด (angle recession ) ในอัตราสูงความรุนแรงของการบาดเจ็บ : ยิ่งการบาดเจ็บรุนแรงมากเท่าใด ขอบเขตของมุมปิดก็จะกว้างขึ้น
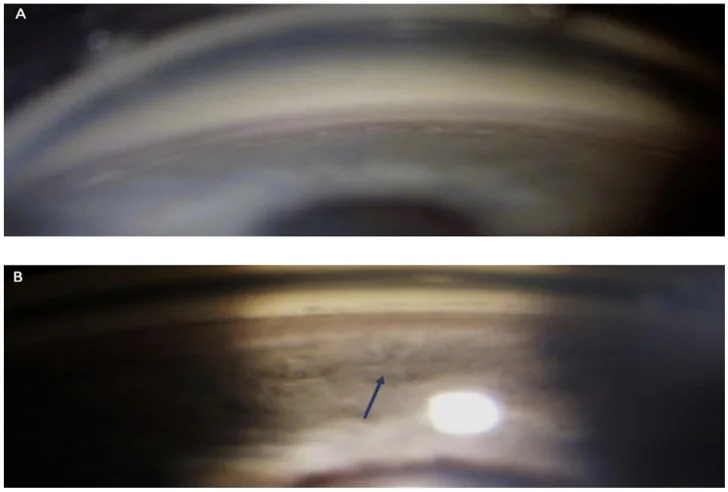
ภาพ gonioscopy ของมุมปิด: เปรียบเทียบมุมบน (ปกติ) และมุมล่าง (แถบซิลิอารีกว้างและปิด) Iannucci V, Manni P, Alisi L, Mecarelli G, Lambiase A, Bruscolini A. Bilateral Angle Recession and Chronic Post-Traumatic Glaucoma: A Review of the Literature and a Case Report. Life (Basel). 2023;13(9):1814. Figure 1. PM
CI D: PMC10532958. DOI: 10.3390/life13091814. License: CC BY 4.0.
ภาพเปรียบเทียบ gonioscopy ของตาขวา มุมบน (A) แสดงโครงสร้างมุมปกติ ในขณะที่มุมล่าง (B) แสดงแถบซิลิอารีกว้างและปิดอย่างชัดเจน (ลึกทางพยาธิวิทยา) ดังที่ลูกศรชี้ ยืนยันการเคลื่อนไปด้านหลังของซิลิอารีบอดี ้เนื่องจากการฉีกขาดระหว่างกล้ามเนื้อตามยาวและกล้ามเนื้อวงกลม สอดคล้องกับผล gonioscopy (แถบซิลิอารีกว้าง, ความไม่สมมาตรกับตาข้างปกติ) ที่กล่าวถึงในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
เพื่อการวินิจฉัยที่แน่ชัดของมุมปิด การตรวจ gonioscopy เป็นสิ่งจำเป็น ในการตรวจตาอย่างละเอียดหลังการบาดเจ็บ หากมีเลือดออกในช่องหน้าลูกตา ควรพิจารณาถึงความเป็นไปได้ของมุมปิดที่เกิดร่วมด้วยเสมอ
ลักษณะเด่นคือระยะห่างจากโคนม่านตา ถึงสันตาขาว เพิ่มขึ้น และแถบซิลิอารีสีเทากว้าง เพื่อประเมินขอบเขตและระดับของมุมปิดอย่างแม่นยำ การเปรียบเทียบกับตาข้างปกติ (ไม่ได้รับบาดเจ็บ) เป็นสิ่งสำคัญ
ในขณะที่มีเลือดออกในช่องหน้าลูกตา มีความเสี่ยงที่จะมีเลือดออกซ้ำ ดังนั้นควรหลีกเลี่ยงการตรวจ gonioscopy จนกว่าเลือดจะถูกดูดซึม
การตรวจ วัตถุประสงค์ หมายเหตุ Gonioscopy ประเมินขอบเขตและระดับของมุมปิด (เปรียบเทียบกับตาข้างปกติ) ห้ามทำขณะมีเลือดออกในช่องหน้าลูกตา กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) การประเมินโครงสร้างโดยละเอียดของซิลิอารีบอดี และโคนม่านตา สามารถทำได้แม้ในขณะที่มีเลือดออกในช่องหน้าม่านตา OCT ส่วนหน้าของตา การประเมินโครงสร้างมุมของช่องหน้าม่านตา แบบไม่สัมผัส ง่ายกว่าเมื่อเทียบกับ UBM การวัดความดันลูกตา การตรวจหาความดันลูกตา สูงเฉียบพลันและต้อหิน เรื้อรัง การวัดเป็นระยะในระยะยาวมีความสำคัญ การตรวจอวัยวะภายในลูกตา การยืนยันการบาดเจ็บของจอประสาทตา และวุ้นตา มุมถอยและการบาดเจ็บของจอประสาทตา มักเกิดร่วมกัน
กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) : มีประโยชน์ในการสังเกตจากโคนม่านตา ถึงซิลิอารีบอดี สามารถทำได้แม้ในขณะที่มีเลือดออกในช่องหน้าม่านตา เหมาะสำหรับการประเมินขอบเขตของมุมถอยและการยืนยันการมีอยู่ของซิลิอารีไดอะไลซิสที่ร่วมด้วยOCT ส่วนหน้าของตา UBM และทำให้ผู้ป่วยรู้สึกไม่สบายน้อยกว่า
ซิลิโอไดอะไลซิส (cyclodialysis) : ภาวะที่ซิลิอารีบอดี ้หลุดออกจากตาขาว ทำให้ความดันลูกตาต่ำ กว่าภาวะมุมป้านอย่างชัดเจน อาจเกิดร่วมกับการบาดเจ็บรุนแรงต้อหินมุมเปิด ปฐมภูมิต้อหิน จากมุมป้านที่เกิดหลายปีหลังการบาดเจ็บ มีลักษณะทางคลินิกคล้ายต้อหินมุมเปิด ปฐมภูมิ การซักประวัติการบาดเจ็บและเปรียบเทียบรูปร่างมุมตาทั้งสองข้างมีความสำคัญในการวินิจฉัยแยกโรคม่านตาหลุดจากราก (iridodialysis )ม่านตา หลุดออกจากตาขาว สังเกตได้จากรูปทรงรูม่านตา ที่ผิดรูป
ภาวะมุมป้านเองไม่จำเป็นต้องได้รับการรักษาเฉพาะ การรักษามุ่งไปที่ภาวะแทรกซ้อนที่เกิดร่วม ได้แก่ เลือดออกในช่องหน้าลูกตา ความดันลูกตาต่ำ และต้อหิน จากมุมป้าน
การพัก : นอนพักบนเตียงโดยยกศีรษะสูง หลีกเลี่ยงกิจกรรมที่รุนแรงเพื่อป้องกันเลือดออกซ้ำยาขยายม่านตา : เพื่อคลายกล้ามเนื้อซิลิอารี ลดปวด และตรึงม่านตา ยาหยอดคอร์ติโคสเตียรอยด์ : ลดการอักเสบและส่งเสริมการดูดซึมเลือดการจัดการความดันลูกตา : ใช้ยาหยอด เช่น beta-blocker และ carbonic anhydrase inhibitor (CAI) สำหรับความดันลูกตา สูงจากเลือดออก
สำหรับความดันลูกตาต่ำ ขั้นแรกให้รักษาด้วยยาแบบประคับประคอง หากยังคงอยู่ให้รักษาด้วยการผ่าตัด
การรักษาด้วยยา (ตัวอย่างใบสั่งยา) :
ยาหยอดอะโทรพีน (1%) : วันละ 1 ครั้ง ก่อนนอน ดึงซิลิอารีบอดี ้ไปทางด้านหลัง ปิดช่องว่างของรอยหลุดยาหยอดตา Fulmetron (0.1%) : 4 ครั้งต่อวัน (เช้า กลางวัน เย็น ก่อนนอน) ลดการอักเสบและส่งเสริมการปิดเอง
การรวมยาทั้งสองชนิดข้างต้นเป็นพื้นฐานของการรักษา
การรักษาโดยการผ่าตัด (หากความดันลูกตาต่ำ ยังคงอยู่แม้ใช้ยา):
การฉายแสงเลเซอร์อาร์กอนบริเวณรอยแยก : ฉายเลเซอร์โดยตรงไปยังบริเวณรอยแยกของซิลิอารีบอดี เพื่อส่งเสริมการปิดการจี้ด้วยความร้อนซิลิอารีบอดี และการจี้ด้วยความเย็น : ทำให้รอยแยกแข็งตัวเพื่อปิดการผ่าตัดเสริมตาขาว : กดรอยแยกจากภายนอกเพื่อปิดการเย็บรอยแยกซิลิอารีบอดี โดยตรง : เย็บรอยแยกโดยการผ่าตัดเพื่อปิดการผ่าตัดวุ้นตา : เลือกในกรณีที่มีการบาดเจ็บซับซ้อนหรือเลือดออกในวุ้นตา
โรคต้อหิน จากมุมเว้าที่เกิดขึ้นหลายปีถึงหลายสิบปีหลังการบาดเจ็บ ให้รักษาตามแนวทางของโรคต้อหินมุมเปิด
ขั้นตอนการรักษา ทางเลือก หมายเหตุ ทางเลือกแรก ยาหยอดตากลุ่มพรอสตาแกลนดิน (PG) และยาปิดกั้นเบตา ยับยั้งการผลิตอารมณ์ขันน้ำหรือเพิ่มการระบายออก ทางเลือกที่สอง ยาหยอดตากลุ่มยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส (CAI) และยากลุ่มอัลฟา-2 อะโกนิสต์ การใช้ยาหลายชนิดร่วมกัน การรักษาด้วยเลเซอร์ การทำ Selective Laser Trabeculoplasty (SLT ) ประสิทธิภาพจำกัดเนื่องจากความเสียหายของ trabecular meshwork การผ่าตัดรักษา การผ่าตัด Trabeculectomy และการผ่าตัดใส่ท่อระบาย กรณีที่ดื้อต่อการรักษาด้วยยา
บางกรณีมีความดันลูกตา สูงขึ้นหลายปีหลังการบาดเจ็บ ซึ่งเชื่อว่าเกิดจากความเสียหายของ trabecular meshwork หรือการเสื่อมสภาพทุติยภูมิที่เกี่ยวข้องกับ angle recession การพยากรณ์โรคทางสายตามักดี แต่สิ่งสำคัญคือต้องอธิบายให้ผู้ป่วยทราบถึงความเป็นไปได้ของความดันลูกตา ที่สูงขึ้น และส่งเสริมให้ตรวจตาเป็นประจำ ความเสี่ยงของโรคต้อหิน จะสูงเป็นพิเศษเมื่อ angle recession กว้าง (≥180°)
Q
โรคต้อหิน angle recession เกิดขึ้นเมื่อใด?
A
สามารถเกิดขึ้นได้หลายปีถึงหลายสิบปีหลังการบาดเจ็บ ยิ่ง angle recession กว้าง (โดยเฉพาะ ≥180°) ความเสี่ยงยิ่งสูง หลังจากระยะความดันลูกตาต่ำ ในช่วงแรก ความดันอาจสูงขึ้นในอีกหลายปีต่อมา การติดตามวัดความดันลูกตา ตรวจลานสายตา และตรวจอวัยวะภายในตาเป็นประจำมีความสำคัญต่อการตรวจพบตั้งแต่เนิ่นๆ
เมื่อมีแรงทื่อจากภายนอกมากระทบดวงตา ความดันภายในช่องหน้าม่านตา จะเพิ่มขึ้นอย่างรวดเร็ว แรงดันนี้จะยืดขยายบริเวณลิมบัส ของกระจกตา ผลักอารมณ์ขันที่เป็นน้ำไปทางด้านหลังและไปยังมุมของช่องหน้าม่านตา ทำให้ม่านตา ยืดออก การเปลี่ยนแปลงทางกายภาพต่อเนื่องนี้ทำให้เกิดการบาดเจ็บที่รากม่านตา
กล้ามเนื้อซิลิอารีประกอบด้วยสามชั้น: กล้ามเนื้อวงกลม (กล้ามเนื้อมึลเลอร์), กล้ามเนื้อตามยาว (กล้ามเนื้อบรึคเคอ), และกล้ามเนื้อเรเดียล การเปลี่ยนแปลงความดันอย่างฉับพลันจากแรงทื่อทำให้เกิดการฉีกขาดระหว่างกล้ามเนื้อวงกลมและกล้ามเนื้อตามยาว ซึ่งมีความเปราะบางทางกายวิภาค การฉีกขาดนี้เป็นสาระสำคัญของภาวะมุมปิด recessed
ในขณะที่เกิดการบาดเจ็บ trabecular meshwork ได้รับความเสียหายทางกายภาพ ความเสียหายนี้ทำให้เกิดการกีดขวางการไหลของอารมณ์ขันที่เป็นน้ำ นำไปสู่ความดันลูกตา ที่เพิ่มขึ้น มักไม่แสดงอาการทันทีหลังการบาดเจ็บ แต่จะพัฒนาหลังจากระยะแฝงหลายปีถึงหลายทศวรรษ เมื่อความสามารถในการชดเชยการทำงานของ trabecular meshwork ลดลง
กลไกเฉพาะที่อาจเป็นไปได้รวมถึง:
ความเสียหายโดยตรงต่อ trabecular meshwork ขณะบาดเจ็บ : การเปลี่ยนแปลงความดันระหว่างการบาดเจ็บทำให้เกิดความเสียหายทางกายภาพต่อ trabecular meshworkพังผืดหลังการอักเสบ : การอักเสบจากภาวะเลือดออกในช่องหน้าม่านตา หรือม่านตาอักเสบ จากบาดแผลส่งเสริมให้เกิดพังผืดและแผลเป็นที่ trabecular meshworkการเปลี่ยนแปลงตามอายุ : การเปลี่ยนแปลงตามวัยปกติร่วมกับความสามารถสำรองของ trabecular meshwork ที่ลดลงจากการบาดเจ็บทำให้การชดเชยล้มเหลว
เมื่อมีภาวะซิลิโอไดอะไลซิส (cyclodialysis) ร่วมด้วย กลไกการเกิดโรคจะแตกต่างกัน เมื่อซิลิอารีบอดี ้หลุดออกจากตาขาว มุมของช่องหน้าม่านตา จะเชื่อมต่อกับช่องเหนือคอรอยด์ ทำให้อารมณ์ขันที่เป็นน้ำไหลออกสู่ช่องเหนือคอรอยด์ เป็นจำนวนมาก ผลที่ตามมาคือความดันลูกตาต่ำ อย่างชัดเจนและจอประสาทตา ส่วนรับภาพผิดปกติจากความดันต่ำ หากซิลิโอไดอะไลซิสปิดเองหรือปิดด้วยการรักษา อาจเกิดความดันลูกตา สูงขึ้นอย่างรวดเร็ว
Q
ภาวะมุมปิด recessed และซิลิโอไดอะไลซิสแตกต่างกันอย่างไร?
A
ภาวะมุมปิด recessed คือการฉีกขาดระหว่างกล้ามเนื้อวงกลมและกล้ามเนื้อตามยาวของซิลิอารีบอดี ้ เกิดเพียงการเปลี่ยนแปลงตำแหน่งสัมพัทธ์ของซิลิอารีบอดี ้เท่านั้น ส่วนซิลิโอไดอะไลซิสเป็นภาวะที่ซิลิอารีบอดี ้หลุดออกจากตาขาว ทำให้มุมของช่องหน้าม่านตา เชื่อมต่อกับช่องเหนือคอรอยด์ ซิลิโอไดอะไลซิสทำให้ความดันลูกตาต่ำ เด่นชัดกว่าและส่งผลต่อการมองเห็น มากกว่า ในกรณีบาดเจ็บรุนแรง อาจเกิดทั้งสองอย่างร่วมกัน
วิธีการประเมินเชิงปริมาณของมุมปิดโดยใช้ OCT ส่วนหน้าและ UBM มีความก้าวหน้า การวิจัยกำลังดำเนินการเพื่อวัดขอบเขตและความลึกของมุมปิดอย่างเป็นกลาง และใช้เป็นปัจจัยทำนายความเสี่ยงของโรคต้อหิน 2)
การศึกษาที่ติดตามอัตราการเกิดโรคต้อหิน ระยะยาวในกรณีที่มีมุมปิด ≥180° แสดงให้เห็นว่าความเสี่ยงในการเกิดโรคหลังจาก 5-10 ปีหลังการบาดเจ็บสูงกว่าตาปกติอย่างมีนัยสำคัญ ขอบเขตของมุมปิดและระดับความเสียหายของ trabecular meshwork กำลังถูกตรวจสอบว่าเป็นปัจจัยทำนายอิสระสำหรับการเกิดโรคต้อหิน 1)
กำลังศึกษาการประยุกต์ใช้การผ่าตัดต้อหิน แบบรุกรานน้อยที่สุด (MIGS ) สำหรับโรคต้อหิน จากมุมปิด ในโรคต้อหิน จากมุมปิดที่มีความเสียหายของ trabecular meshwork ประสิทธิภาพของ MIGS ที่กำหนดเป้าหมายที่ trabecular meshwork อาจมีจำกัด และกำลังประเมินประสิทธิภาพของแนวทางที่สร้างทางบายพาสไปยังช่องว่างเหนือคอรอยด์ หรือใต้เยื่อบุตา
Girkin CA, McGwin G Jr, Long C, et al. Glaucoma after ocular contusion: a cohort study of the United States Eye Injury Registry. J Glaucoma. 2005;14(6):470-473.
Sihota R, Kumar S, Gupta V, et al. Early predictors of traumatic glaucoma after closed globe injury: trabecular pigmentation, widened angle recess, and higher baseline intraocular pressure. Arch Ophthalmol. 2008;126(7):921-926.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต