ภาวะเลือดออกในช่องหน้าลูกตา (hyphema) คือการสะสมของเลือดในช่องหน้าลูกตา สาเหตุที่พบบ่อยที่สุดคือการบาดเจ็บแบบทื่อ
จำแนกตามปริมาณเลือดออกเป็นเกรด 0 (microhyphema) ถึงเกรด IV (เลือดออกเต็มช่องหน้า)
มีความเสี่ยงที่จะมีเลือดออกซ้ำภายใน 3-7 วันหลังได้รับบาดเจ็บ และเลือดออกซ้ำมักจะรุนแรงกว่าครั้งแรก
ต้องระวังภาวะแทรกซ้อนที่ส่งผลต่อพยากรณ์โรคทางสายตา เช่น ความดันลูกตา สูง กระจกตา เปื้อนเลือด และต้อหินมุมปิด
การรักษาพื้นฐานคือการพักผ่อน ยกศีรษะสูง ยาขยายม่านตา และยาหยอดตาสเตียรอยด์
ในผู้ป่วยโรคเม็ดเลือดแดงรูปเคียว แม้เลือดออกเพียงเล็กน้อยก็อาจทำให้ความดันลูกตา สูงอย่างรุนแรง จึงต้องดูแลเป็นพิเศษ
โดยทั่วไปพยากรณ์โรคทางสายตาดีหลังจากเลือดถูกดูดซึม แต่จำเป็นต้องติดตามระยะยาวเพื่อดูการเกิดต้อหินมุมปิด
ภาวะเลือดออกในช่องหน้าลูกตา (hyphema) คือการสะสมของเม็ดเลือดแดงในช่องหน้าลูกตา (ช่องว่างระหว่างกระจกตา และม่านตา ) เลือดออกปริมาณน้อยที่มองเห็นได้ด้วยกล้องจุลทรรศน์เท่านั้นเรียกว่า microhyphema
สาเหตุที่พบบ่อยที่สุดคือการบาดเจ็บแบบทื่อ แรงกระแทกทำให้ความดันในช่องหน้าลูกตา เพิ่มขึ้นอย่างฉับพลัน ทำให้ขอบกระจกตา ยืดออก น้ำในช่องหน้าลูกตา เคลื่อนไปด้านหลังและไปที่มุมตา ทำให้ม่านตา และซิลิอารีบอดี เสียหายและเกิดเลือดออก
จำแนกตามปริมาณเลือดออกดังนี้:
เกรด ปริมาณเลือดออก 0 ไมโครไฮฟีมา I น้อยกว่า 1/3 ของช่องหน้าม่านตา II 1/3 ถึง 1/2 ของช่องหน้าม่านตา III 1/2 ถึงน้อยกว่าเต็มช่องหน้าม่านตา IV เลือดออกเต็มช่องหน้าม่านตา
ในระดับ IV เมื่อช่องหน้าม่านตา เต็มไปด้วยเลือดสีแดงสด เรียกว่า ไฮฟีมาเต็มช่อง (total hyphema) เมื่อเต็มไปด้วยเลือดสีแดงเข้มถึงดำ เรียกว่า ไฮฟีมาลูกบอลแปด (8-ball hyphema / black ball hyphema) ซึ่งบ่งบอกถึงความผิดปกติของการไหลเวียนของอารมณ์ขันน้ำและภาวะขาดออกซิเจน
Q
ไฮฟีมาสามารถเกิดขึ้นได้โดยไม่มีการบาดเจ็บหรือไม่?
A
นอกจากการบาดเจ็บแล้ว ไฮฟีมาสามารถเกิดขึ้นได้เองจากการผ่าตัดภายในลูกตา หลอดเลือดใหม่ที่ม่านตา เนื้องอกตา โรคเลือด (เช่น มะเร็งเม็ดเลือดขาว ฮีโมฟีเลีย) หรือการใช้ยาต้านการแข็งตัวของเลือด ดูรายละเอียดในหัวข้อ «สาเหตุและปัจจัยเสี่ยง»
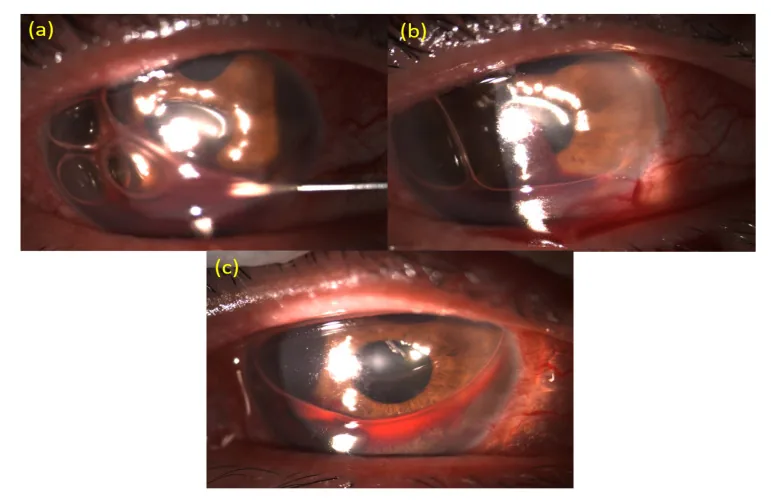
ภาพไฮฟีมาที่มีเลือดสะสมในช่องหน้าม่านตา แสดงการล้างช่องหน้าม่านตาและแทนที่ด้วยอากาศภายใต้กล้องจุลทรรศน์ชนิดกรีด Lin IH, et al. A Novel Procedure for the Management of Severe Hyphema after Glaucoma Filtering Surgery: Air-Blood Exchange under a
Slit-Lamp Biomicroscopy. Medicina (Kaunas). 2021. Figure 2. PM
CI D: PMC8400149. License: CC BY.
ในภาพถ่ายจากกล้องส่องหลอดไฟกรีด (slit-lamp) จะเห็นเลือดออกในช่องหน้าลูกตา (hyphema) โดยมีเลือดสะสมอยู่ด้านล่าง นอกจากนี้ยังแสดงขั้นตอนการใส่เข็มเข้าไปในช่องหน้าและการนำเลือดออก ซึ่งแสดงให้เห็นถึงลักษณะทางคลินิกหลักและฉากการรักษา
อาการของเลือดออกในช่องหน้าลูกตา ขึ้นอยู่กับสาเหตุและปริมาณเลือดที่ออก
การมองเห็น ลดลงรูม่านตา ปวดตา และปวดศีรษะความดันลูกตา สูงตาแดง ซิลิอารีบอดี กลัวแสง (อาการแสบตา) : เพิ่มขึ้นเมื่อมีม่านตาอักเสบจากการบาดเจ็บ ร่วมด้วย
เลือดออกในช่องหน้าลูกตา จะเกิดเป็นชั้นที่ด้านล่าง (เกิดระดับน้ำ-เลือด) สีจะเปลี่ยนจากแดงเป็นดำตามเวลาที่ผ่านไป เลือดที่จับตัวเป็นลิ่มจะมีลักษณะเข้มขึ้น การบันทึกความสูงจากขอบกระจกตา ด้านล่างเป็นมิลลิเมตรเป็นสิ่งสำคัญ
ระดับเล็กน้อย (Grade I-II)
ความเสี่ยงต่อความดันลูกตา สูง : ประมาณ 13.5%
ความบกพร่องทางการมองเห็น : เล็กน้อยหากบริเวณรูม่านตา ไม่ถูกบดบัง
การมองเห็น จอประสาทตา
ระดับรุนแรง (Grade III-IV)
ความเสี่ยงต่อความดันลูกตา สูง : เพิ่มขึ้นอย่างมากเป็น 27% ใน Grade III และ 52% ใน Grade IV
เลือดออกในช่องหน้าลูกตา ลักษณะก้อนหิมะ : มีความเสี่ยงสูงต่อการอุดตันของรูม่านตา หรือต้อหินมุมปิด ทุติยภูมิ
การมองเห็น จอประสาทตา
ภาวะแทรกซ้อนหลักมีดังนี้:
ความดันลูกตา สูงม่านตาฉีกขาด ม่านตา มุมลูกตาถอยร่น : อาจทำให้เกิดต้อหินทุติยภูมิ ในระยะยาวกระจกตา เปื้อนเลือดช่องหน้าลูกตา รุนแรงร่วมกับความดันลูกตา สูงต่อเนื่องเลือดออกในวุ้นตา : ขึ้นอยู่กับความรุนแรงของการบาดเจ็บเลนส์เคลื่อนหรือเคลื่อนหลุดบางส่วน : เมื่อมีการบาดเจ็บของ zonule
ภาวะแทรกซ้อนเฉพาะในเด็ก ได้แก่:
ตามัวจากการขาดการกระตุ้นทางสายตา : เมื่อมีเลือดออกรุนแรงนานกว่า 2 สัปดาห์ในทารก ทำให้การกระตุ้นแสงถูกปิดกั้นและเกิดตามัวสูญเสียการมองเห็น ถาวรจากกระจกตา เปื้อนเลือด : เกิดขึ้นเมื่อมีเลือดออกรุนแรงและความดันสูงต่อเนื่องเป็นเวลาหลายสัปดาห์ต้อหินทุติยภูมิ ที่เกิดช้า
การบาดเจ็บแบบทื่อเป็นสาเหตุที่พบบ่อยที่สุด แรงกดทับลูกตาทำให้หลอดเลือดในม่านตา ซิลิอารีบอดี และ trabecular meshwork แตก ส่งผลให้เม็ดเลือดแดงสะสมในช่องหน้าลูกตา
หลังการผ่าตัดภายในลูกตา : สามารถเกิดขึ้นได้หลังการผ่าตัดตาทุกชนิดรวมถึงการผ่าตัดต้อกระจก ในการผ่าตัดต้อกระจก ในผู้ป่วยที่รับประทาน warfarin เหตุการณ์เลือดออกเพิ่มขึ้นประมาณ 3 เท่าเมื่อเทียบกับผู้ที่ไม่ได้รับประทาน (อุบัติการณ์โดยรวม 9-10%) แต่ส่วนใหญ่เป็นเลือดออกในช่องหน้าลูกตา หรือเลือดออกใต้เยื่อบุตา ที่จำกัดได้เอง5) กลุ่มอาการ UGH ม่านตาอักเสบ ต้อหิน เลือดออกในช่องหน้าลูกตา ): เลนส์แก้วตาเทียม ที่อยู่ในตำแหน่งผิดปกติระคายเคืองม่านตา เรื้อรัง ทำให้เกิดการอักเสบ หลอดเลือดใหม่ และเลือดออกในช่องหน้าลูกตา ซ้ำหลังการตัดม่านตาด้วยเลเซอร์ Nd:YAG : โดยทั่วไปไม่รุนแรงและจำกัดได้เองหลังการผ่า trabeculotomy : เลือดออกในช่องหน้าลูกตา ที่เกิดร่วมกับการเจาะคลอง Schlemm เกิดขึ้นเกือบทุกครั้ง แต่มักจะหายไปเองภายใน 2-3 วัน
ในกรณีเลือดออกในช่องหน้าลูกตา โดยไม่มีประวัติการบาดเจ็บ ให้พิจารณาสาเหตุต่อไปนี้
หลอดเลือดใหม่ : หลอดเลือดใหม่ที่ม่านตา และมุมช่องหน้าลูกตา ทุติยภูมิจากเบาหวานขึ้นจอประสาทตา หลอดเลือดดำจอประสาทตาอุดตัน กลุ่มอาการขาดเลือดของตา เนื้องอกตา : มะเร็งผิวหนังม่านตา เรติโนบลาสโตมาโรคเลือด : มะเร็งเม็ดเลือดขาว ฮีโมฟีเลีย โรคฟอนวิลเลอแบรนด์ความผิดปกติของหลอดเลือด : Juvenile xanthogranuloma (JXG ), ไมโครฮีแมงจิโอมาม่านตา (Cobb’s tufts)จากยา : ยาต้านการแข็งตัวของเลือด ยาต้านเกล็ดเลือด นอกจากนี้ยังมีรายงานเลือดออกในช่องหน้าลูกตา ที่เกิดขึ้นเองจาก ibrutinib (ยับยั้ง BTK)1) การอักเสบ : ม่านตาอักเสบจากเริม Fuchs heterochromic iridocyclitisหลังใส่ ICL (เลนส์แก้วตาเทียม ชนิดใส่ในตาที่ยังมีเลนส์ธรรมชาติ) : Haptic ของ ICL อาจก่อให้เกิดถุงน้ำม่านตา -ซิลิอารีบอดี และการแตกของถุงน้ำอาจทำให้เลือดออกในช่องหน้าและช่องหลังลูกตา6) สามารถเกิดขึ้นได้แม้ไม่มีประวัติการบาดเจ็บหรือขยี้ตา การระบุถุงน้ำด้วย UBM มีประโยชน์ในการวินิจฉัย มักหายได้ด้วยการรักษาแบบประคับประคอง และไม่จำเป็นต้องนำ ICL ออกฉุกเฉินเสมอไป
โรคเม็ดเลือดแดงรูปเคียว เป็นปัจจัยเสี่ยงที่สำคัญอย่างยิ่ง ในสภาพแวดล้อมที่มีออกซิเจนต่ำในช่องหน้าม่านตา เม็ดเลือดแดงจะเปลี่ยนรูปเป็นเคียวและแข็งขึ้น ทำให้ผ่าน trabecular meshwork ได้ยาก ผลที่ตามมาคือ แม้เลือดออกเพียงเล็กน้อยก็อาจทำให้ความดันลูกตา สูงขึ้นอย่างรุนแรง นอกจากนี้ เม็ดเลือดแดงรูปเคียวในหลอดเลือดอาจทำให้เกิดการอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลางหรือโรคเส้นประสาทตา ขาดเลือด แม้แต่ภาวะพาหะของโรคเม็ดเลือดแดงรูปเคียว (trait) ก็เป็นความเสี่ยง
Q
สามารถผ่าตัดต้อกระจกขณะรับประทานยาต้านการแข็งตัวของเลือดได้หรือไม่?
A
ในการผ่าตัดต้อกระจก ขณะใช้ warfarin ต่อเนื่อง เหตุการณ์เลือดออกเพิ่มขึ้น แต่ส่วนใหญ่เป็นเลือดออกในช่องหน้าม่านตา หรือเลือดออกใต้เยื่อบุตา ที่จำกัดได้เอง และไม่พบผลเสียต่อการมองเห็น หลังผ่าตัด 5) อย่างไรก็ตาม การร่วมมือระหว่างแพทย์เจ้าของไข้และจักษุแพทย์เป็นสิ่งสำคัญสำหรับความเสี่ยงเฉพาะราย
เพื่อวินิจฉัยเลือดออกในช่องหน้าม่านตา ให้ทำการตรวจต่อไปนี้เป็นขั้นตอน
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit lamp)ม่านตา บันทึกความสูง สี และระดับของเลือดออก เลือดออกในช่องหน้าม่านตา จำนวนมากสามารถมองเห็นได้แม้ด้วยไฟฉายการตรวจวัดสายตา การมองเห็น ที่ลดลงการตรวจปฏิกิริยารูม่านตา : หากมีเลือดออกมาก ให้ตรวจปฏิกิริยาทางอ้อมของตาอีกข้างด้วยการวัดความดันลูกตา ความดันลูกตา สูงขึ้นหรือไม่การทดสอบ Seidel : ตรวจหาการทะลุของกระจกตา โดยใช้สีย้อมฟลูออเรสซีน การตรวจ Gonioscopy : จำเป็นสำหรับการประเมินมุมปิดและการยึดเกาะของม่านตา ส่วนหน้า อย่างไรก็ตาม ควรหลีกเลี่ยงในช่วง 1-2 สัปดาห์หลังการบาดเจ็บเนื่องจากมีความเสี่ยงสูงที่จะมีเลือดออกซ้ำ 4) Ultrasound Biomicroscopy / OCT ส่วนหน้าตา : มีประโยชน์ในการสังเกตการแยกของมุม การแยกของซิลิอารีบอดี ้ และอาการบวมของซิลิอารีบอดี ้ อย่างไรก็ตาม ห้ามใช้ Ultrasound Biomicroscopy ในกรณีที่มีบาดแผลทะลุลูกตาการตรวจอัลตราซาวนด์ (B-mode) : ใช้เพื่อประเมินจอประสาทตาลอก หรือเลือดออกในวุ้นตา เมื่อไม่สามารถมองเห็นอวัยวะภายในลูกตาได้การตรวจภาพ (CT / MRI) : ทำเมื่อมีอาการบวมของเยื่อบุตา อย่างรุนแรง ความดันลูกตาต่ำ หรือเลือดออกใต้เยื่อบุตา ที่สงสัยว่าลูกตาอาจแตก ห้ามใช้ MRI หากสงสัยว่ามีสิ่งแปลกปลอมที่เป็นโลหะการตรวจคัดกรองโรคเม็ดเลือดแดงรูปเคียว : พิจารณาตรวจคัดกรองในผู้ป่วยเชื้อสายแอฟริกันทุกราย
การตรวจ วัตถุประสงค์หลัก กล้องจุลทรรศน์ชนิดกรีด การจำแนกระดับและการติดตามผล การตรวจ Gonioscopy มุมปิดและการยึดเกาะของม่านตา ส่วนหน้า Ultrasound Biomicroscopy / OCT ส่วนหน้าตา การประเมินโครงสร้างของซิลิอารีบอดี ้และมุม
หลักการพื้นฐานของการรักษาคือการรอให้เลือดดูดซึมเองโดยการพักผ่อน
ท่า : หลีกเลี่ยงการนอนหงาย ให้นั่งหรือยกหัวเตียงขึ้น 30-45 องศา เลือดจะตกตะกอนลงสู่ส่วนล่างของช่องหน้าลูกตา หลีกเลี่ยงการบดบังการมองเห็น ส่วนกลาง และจำกัดการสัมผัสกับเอ็นโดทีเลียมกระจกตา และ trabecular meshworkเกณฑ์การรับไว้รักษาในโรงพยาบาล : เด็ก, เมื่อระดับเลือดในช่องหน้าลูกตา เกิน 1/3 ถึง 1/2, ผู้ป่วยที่ไม่สามารถปฏิบัติตามคำแนะนำ, ผู้ป่วยโรคเม็ดเลือดแดงรูปเคียว ที่มีความดันลูกตา สูง ควรรับไว้รักษาในโรงพยาบาลห้ามออกกำลังกายหนัก : ให้พักผ่อนเพื่อป้องกันเลือดออกซ้ำ
ตัวอย่างใบสั่งยามาตรฐานในประเทศญี่ปุ่นมีดังนี้
ยาหยอดตา Atropine (1%) : วันละ 1 ครั้ง (ก่อนนอน). ทำให้รูม่านตา ขยายและคลายกล้ามเนื้อซิลิอารีเพื่อลดการอักเสบและลดความเครียดที่มุมช่องหน้าลูกตา ยาหยอดตา Linderon (0.1%) : วันละ 4 ครั้ง. เพื่อต้านการอักเสบยาเม็ด Adona (30 มก.) : 3 เม็ด แบ่งรับประทาน 3 ครั้ง หลังอาหารแต่ละมื้อ. ยาห้ามเลือด
ในกรณีที่มีความดันลูกตา สูง ให้เพิ่มยาต่อไปนี้:
ยาหยอดตา Timoptol (0.5%) : วันละ 2 ครั้ง. ยากลุ่ม beta-blocker เพื่อยับยั้งการผลิต aqueous humorยาเม็ด Diamox (250 มก.) : 2 เม็ด แบ่งรับประทาน 2 ครั้ง เช้าและเย็นหลังอาหาร. ยายับยั้งเอนไซม์ carbonic anhydraseยาเม็ด Aspara Potassium (300 มก.) : 2 เม็ด แบ่งรับประทาน 2 ครั้ง (เพื่อป้องกันภาวะโพแทสเซียมต่ำเมื่อใช้ Diamox)
ยาต้านการละลายลิ่มเลือด (กรด tranexamic) มีประโยชน์ในการลดความเสี่ยงของการเลือดออกซ้ำ4) อย่างไรก็ตาม ผลต่อพยากรณ์การมองเห็น ยังไม่ชัดเจน4)
Pilocarpine hydrochloride เป็นข้อห้ามใช้โดยเด็ดขาด เพราะจะกระตุ้นการอักเสบ ขยายมุมตา และทำให้เลือดออกมากขึ้นหรือเลือดออกซ้ำในผู้ป่วยโรคเม็ดเลือดแดงรูปเคียว หลีกเลี่ยงการใช้ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส (เช่น Diamox) เพราะความเป็นกรดของอารมณ์ขันน้ำที่เพิ่มขึ้นจะส่งเสริมการเกิดรูปเคียวในช่องหน้าม่านตา 4) ในทำนองเดียวกัน ยาที่มีแรงดันออสโมติกสูง (เช่น mannitol) อาจกระตุ้นให้เกิดวิกฤตเม็ดเลือดแดงรูปเคียวจากการขาดน้ำแอสไพรินและ NSAIDs ไม่ใช้ในการจัดการความปวดเพราะเพิ่มความเสี่ยงต่อการเลือดออกหากความดันลูกตา สูงไม่สามารถควบคุมได้ด้วยยา ให้พิจารณาการผ่าตัด
ประมาณ 5% ของภาวะเลือดออกในช่องหน้าม่านตา จากการบาดเจ็บจำเป็นต้องผ่าตัด
การล้างช่องหน้าม่านตา ม่านตา ผ่านทางช่องเปิดที่กระจกตา ด้านข้างโดยใช้เข็ม Simcoe หากก้อนเลือดมีขนาดใหญ่หรือแข็ง ให้ใช้คีมคีบออก หรือใช้เครื่องตัดวุ้นตา ในการตัดและดูดระยะเวลาการผ่าตัด : ประมาณวันที่ 4 หลังการบาดเจ็บเป็นเวลาที่เหมาะสมสำหรับการล้างช่องหน้าม่านตา โอกาสเลือดออกซ้ำลดลง และก้อนเลือดแยกตัวออกจากเนื้อเยื่อตาได้บ้างแล้วข้อบ่งชี้ในการผ่าตัด :
ผู้ป่วยปกติ: ความดัน ≥50 มิลลิเมตรปรอท นาน 5 วัน หรือ ≥35 มิลลิเมตรปรอท นาน 7 วัน
ผู้ป่วยโรคเม็ดเลือดแดงรูปเคียว : ความดัน ≥25 มิลลิเมตรปรอท นานเกิน 24 ชั่วโมง
มีสัญญาณของเลือดซึมเข้าสู่กระจกตา
ในเด็ก หากเลือดออกเต็มช่องหน้าม่านตา ทำให้การมองเห็น ถูกบดบังและเสี่ยงต่อภาวะตาขี้เกียจ
การผ่าตัดต้อหิน : หากความดันลูกตา สูงยังคงอยู่หลังการล้างช่องหน้าม่านตา อาจพิจารณาการผ่าตัดกรอง หากเลนส์แก้วตา เคลื่อนหรือเสียหาย จำเป็นต้องนำเลนส์ออก สำหรับภาวะม่านตา ปิดกั้น ให้พิจารณาการตัดม่านตาด้วยเลเซอร์
Q
เลือดออกในช่องหน้าม่านตาต้องนอนโรงพยาบาลหรือไม่?
A
ในหลายกรณี สามารถดูแลผู้ป่วยนอกได้โดยต้องติดตามอย่างใกล้ชิด อย่างไรก็ตาม การรับไว้รักษาในโรงพยาบาลเป็นที่ต้องการในเด็ก กรณีเลือดออกมาก (เกิน 1/3 ถึง 1/2 ของช่องหน้าม่านตา ) โรคเม็ดเลือดแดงรูปเคียว ร่วมกับความดันลูกตา สูง หรือเมื่อผู้ป่วยไม่สามารถปฏิบัติตามคำแนะนำให้พักได้
เมื่อมีแรงกระแทกทื่อๆ มากระทบลูกตา ความดันภายในช่องหน้าม่านตา จะเพิ่มขึ้นอย่างรวดเร็ว เกิดการยืดของขอบกระจกตา และอารมณ์ขันที่เป็นน้ำจะเคลื่อนไปทางด้านหลังและไปยังมุมของช่องหน้าม่านตา การเปลี่ยนแปลงทางกลนี้ทำให้หลอดเลือดของม่านตา และซิลิอารีบอดี เสียหาย ส่งผลให้มีเลือดออกในช่องหน้าม่านตา แรงเฉือนต่อเนื้อเยื่อที่เสียหายเป็นกลไกหลักที่ทำให้หลอดเลือดแตก
เลือดออกซ้ำเกิดขึ้น 3–7 วันหลังการบาดเจ็บ เนื่องจากการหดตัวและสลายลิ่มเลือดเริ่มต้น4) อุบัติการณ์ประมาณ 5–10%4) เลือดออกซ้ำมักมีปริมาณมากกว่าและรุนแรงกว่าเลือดออกครั้งแรก ในมากกว่า 50% ของกรณีเลือดออกซ้ำ พบว่ามีความดันลูกตา สูงขึ้น
ปัจจัยเสี่ยงต่อการเกิดเลือดออกซ้ำมีดังนี้:
ความดันลูกตาต่ำ หรือสูงเลือดออกกินพื้นที่มากกว่า 50% ของช่องหน้าม่านตา
ความดันโลหิตสูงทั่วร่างกาย
การใช้ยาแอสไพริน
ความดันลูกตา ที่สูงขึ้นร่วมกับเลือดออกในช่องหน้าม่านตา เกิดจากหลายกลไก
การอุดตันของ trabecular meshwork โดยเม็ดเลือดแดง : เม็ดเลือดแดงปกติจำนวนมากอุดตัน trabecular meshwork ทางกายภาพต้อหิน จากเม็ดเลือดแดงแตก4) โรคต้อหินเซลล์ผี วุ้นตา จะเกิดเม็ดเลือดแดงที่เสื่อมสภาพ (ghost cell) 4) เม็ดเลือดแดงที่มี Heinz bodies และสูญเสียความสามารถในการเปลี่ยนรูปร่างจะอุดตัน trabecular meshwork พบถุงน้ำสีเขียวมะกอกในช่องหน้าม่านตา โรคต้อหินเซลล์ผี ที่เกิดจากเลือดออกในช่องหน้าม่านตา เพียงอย่างเดียวนั้นพบได้น้อย
เมื่อมีเลือดออกในช่องหน้าม่านตา รุนแรงร่วมกับความดันลูกตา สูงอย่างต่อเนื่อง ผิวด้านหลังของกระจกตา จะถูกย้อมด้วยเลือด อาจทำให้การมองเห็น บกพร่องแม้เลือดออกจะหายไปแล้ว จึงจำเป็นต้องล้างช่องหน้าม่านตา แต่เนิ่นๆ
เป็นภาวะแทรกซ้อนเรื้อรังที่สำคัญหลังการบาดเจ็บแบบทื่อ เกิดการฉีกขาดระหว่างกล้ามเนื้อซิลิอารีแบบวงกลมและตามยาว ทำให้มุมปิด ในกรณีที่มีมุมปิด ≥180 องศา ความเสี่ยงต่อโรคต้อหิน คือ 6-20% ใน 10 ปี เนื่องจากมักเกิดหลายปีหลังการบาดเจ็บ การติดตามความดันลูกตา ในระยะยาวจึงจำเป็น
Q
โอกาสเกิดเลือดออกซ้ำมีเท่าไร?
A
อุบัติการณ์เลือดออกซ้ำโดยรวมคือ 5-10% มักเกิดขึ้นในวันที่ 3-7 หลังการบาดเจ็บ 4) เลือดออกซ้ำมักรุนแรงกว่าครั้งแรก ดังนั้นการพักผ่อนและการสังเกตอย่างใกล้ชิดในช่วงนี้จึงสำคัญ
ด้วยการใช้ยาที่มุ่งเป้าระดับโมเลกุลอย่างแพร่หลาย มีรายงานเลือดออกในช่องหน้าม่านตา เองที่เกี่ยวข้องกับยา
Aldecoa และคณะ (2023) รายงานเลือดออกในช่องหน้าม่านตา เองในหญิงอายุ 60 ปีที่รับประทาน ibrutinib (ยายับยั้ง BTK) 420 มก./วัน เป็นเวลา 4 เดือนสำหรับมะเร็งเม็ดเลือดขาวชนิดลิมโฟไซต์เรื้อรัง 1) เลือดออกหายไปหมดภายใน 2 สัปดาห์หลังจากหยุด ibrutinib และใช้ยาหยอดตาสเตียรอยด์ เฉพาะที่ เชื่อว่า ibrutinib ลดการเกาะของเกล็ดเลือดกับ von Willebrand factor และยับยั้งการรวมตัวของเกล็ดเลือดที่เหนี่ยวนำด้วยคอลลาเจน
Chiang และคณะ (2022) รายงานเลือดออกในช่องหน้าม่านตา เองในชายอายุ 37 ปีที่เป็นมะเร็งเม็ดเลือดขาวชนิดไมอีลอยด์เฉียบพลันและปอดอักเสบจาก COVID-19 รุนแรง 2) เชื่อว่าภาวะเกล็ดเลือดต่ำรุนแรง (6×10⁹/ลิตร) ร่วมกับความดันหลอดเลือดดำอีพิสเกลอรัลที่เพิ่มขึ้นจากการนอนคว่ำเป็นเวลานานมีส่วนเกี่ยวข้อง
Ison และคณะ (2022) รายงานภาวะเลือดออกในช่องหน้าตา เองจากไมโครฮีแมงจิโอมาม่านตา (Cobb’s tufts) ในหญิงอายุ 56 ปีที่มี Eisenmenger syndrome 3) ภาวะขาดออกซิเจนในเลือดเรื้อรัง (SpO₂ 78% ขณะพัก) และภาวะเม็ดเลือดแดงมากทุติยภูมิ (Hb 22.5 g/dL) เชื่อว่าทำให้เกิดการขยายตัวของหลอดเลือดในสโตรมาของม่านตา และมีส่วนทำให้เกิดไมโครฮีแมงจิโอมา เลือดออกทุเลาลงหลังการใช้ atropine และ dexamethasone เฉพาะที่
Zhang และคณะ (ภาพและมุมมอง) รายงานภาวะเลือดออกในช่องหน้าและช่องหลังตาที่เกิดขึ้นเองหลังผ่าตัด ICL (เลนส์แก้วตาเทียม ชนิดใส่ในตาที่ยังมีเลนส์ธรรมชาติ) 6) หญิงอายุ 23 ปี มีอาการตามัวลงอย่างกะทันหันโดยไม่มีประวัติการบาดเจ็บ การขยี้ตา หรือการใช้ยาต้านการแข็งตัวของเลือด การตรวจ UMB ยืนยันการแตกของถุงน้ำม่านตา -ซิลิอารีที่เกี่ยวข้องกับ haptic ของ ICL และมีเลือดออกโดยรอบ เลือดออกทุเลาลงหลังการรักษาแบบประคับประคอง 17 วันด้วยยาหยอดตา tobramycin-dexamethasone (วันละ 4 ครั้ง) และเจล atropine sulfate 1% (วันละ 2 ครั้ง) ซึ่งแสดงให้เห็นว่าการถอด ICL ฉุกเฉินไม่จำเป็นเสมอไป
Aldecoa KAT, Macaraeg CSL, Dadlani A, Yadlapalli S. Spontaneous hyphema during ibrutinib treatment in a CLL patient. Case Rep Hematol. 2023;2023:1691996.
Chiang J, Chan L, Stallworth JY, Chan MF. Spontaneous hyphema in the setting of COVID-19 pneumonia. Am J Ophthalmol Case Rep. 2022;26:101447.
Ison M, Dorman A, Imrie F. Spontaneous hyphema from iris microhemangioma in Eisenmenger syndrome. Am J Ophthalmol Case Rep. 2022;26:101536.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021;105(Suppl 1):1-169.
American Academy of Ophthalmology Preferred Practice Pattern Cataract and Anterior Segment Committee. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P52-P110.
Zhang W, Li F, Zhou J. Anterior segment hemorrhage after implantable collamer lens surgery. Ophthalmology. (Pictures & Perspectives).
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต