ม่านตาอักเสบจากงูสวัดคือการอักเสบภายในลูกตาที่เกิดจากการกลับมาทำงานของเชื้อไวรัส varicella zoster (VZV) พบได้ใน 40-60% ของผู้ป่วยงูสวัดที่ตา (HZO )
ชนิดที่พบบ่อยที่สุดคือม่านตาอักเสบ ส่วนหน้าชนิดเดียวร่วมกับความดันลูกตา สูงข้างเดียว อาจเกิดรอยโรคส่วนหลังที่รุนแรง เช่น จอประสาทตาตายเฉียบพลัน (ARN ) และจอประสาทตา ชั้นนอกตายแบบลุกลาม (PORN )
ฝ่อของม่านตา แบบพัดหรือเป็นหย่อมเป็นลักษณะเฉพาะที่เกิดจากหลอดเลือดอักเสบอุดตันเรื้อรัง ซึ่งเป็นเบาะแสสำคัญในการวินิจฉัย
ต่างจากม่านตาอักเสบ จาก HS V ม่านตาอักเสบ จาก VZV มักกลายเป็นเรื้อรัง โดยหลายกรณีมีอาการยืดเยื้อและกลับเป็นซ้ำ
ค่าสัมประสิทธิ์ Goldmann-Witmer (ค่า Q) ≥6 บ่งชี้ว่ามีการติดเชื้อภายในลูกตา ควรระวังผลลบปลอมภายใน 10 วันแรกหลังจากเริ่มมีอาการ 2)
การฉีดวัคซีน VZV ในผู้ที่มีอายุมากกว่า 50 ปีสามารถลดอุบัติการณ์ของงูสวัดได้ประมาณ 50%
ม่านตาอักเสบ อาจเกิดขึ้นได้โดยไม่มีผื่น (zoster sine herpete) การวินิจฉัยที่แน่นอนต้องอาศัย PCR ของ VZV ในอารมณ์ขันน้ำหรืออัตราส่วนแอนติบอดี ม่านตาอักเสบจากงูสวัด (Herpes Zoster Uveitis; HZU) คือม่านตาอักเสบ ส่วนหน้าหรือส่วนหลังที่เกิดจากการกลับมาทำงานของเชื้อไวรัส varicella zoster (VZV) ม่านตาอักเสบ ส่วนหน้า (ม่านตา และซิลิอารีบอดี อักเสบ) เป็นเป้าหมายหลัก ในขณะที่ม่านตาอักเสบ ส่วนหลัง (ARN และ PORN ) มีรายละเอียดในโรคอื่น
หลังจากติดเชื้ออีสุกอีใสในวัยเด็ก VZV จะแฝงตัวอยู่ในปมประสาทรากหลัง (ปมประสาทรากหลังของไขสันหลังและปมประสาทไทรเจมินัล = ปมประสาทแกสเซอร์) เมื่อกลับมาทำงาน จะทำให้เกิดอาการทางตาตามแขนงแรกของเส้นประสาทไทรเจมินัล (เส้นประสาทตา ) กรณีที่มีอาการทางผิวหนังเรียกว่างูสวัดที่ตา (Herpes Zoster Ophthalmicus; HZO ) ส่วนกรณีที่ไม่มีผื่นเรียกว่างูสวัดไร้ผื่น (zoster sine herpete)
ระบาดวิทยา:
ม่านตาอักเสบ ส่วนหน้าเกิดขึ้นใน 40-60% ของผู้ป่วย HZO อายุที่เริ่มป่วยมักมากกว่า 50 ปี ไม่มีความแตกต่างทางเพศ
ม่านตาอักเสบ จากเฮอร์ปีส์ (HS V และ VZV รวมกัน) คิดเป็น 3.6-4.2% ของม่านตาอักเสบ ทั้งหมด2) ในผู้ที่มีภูมิคุ้มกันบกพร่อง (ผู้ติดเชื้อ HIV ผู้ใช้ยากดภูมิคุ้มกัน) สามารถเกิดได้ในอายุน้อย มีรายงานว่า 43% ของม่านตาอักเสบ ส่วนหน้าในผู้ติดเชื้อ HIV เกิดจาก VZV1)
Q
ความแตกต่างระหว่างม่านตาอักเสบจากงูสวัดและม่านตาอักเสบจากเฮอร์ปีส์ซิมเพล็กซ์คืออะไร?
A
ม่านตาอักเสบ จาก VZV มักเป็นเรื้อรังมากกว่าม่านตาอักเสบ จาก HS V และมีแนวโน้มที่จะมีความดันลูกตา สูงซ้ำเมื่อกลับเป็นซ้ำ นอกจากนี้ มักมีผื่นผิวหนังงูสวัดร่วมด้วย และม่านตา ฝ่อแบบพัดจะเด่นชัดกว่า ในกรณีรุนแรง อาจ发展为ม่านตาอักเสบ ส่วนหลัง เช่น จอประสาทตาตายเฉียบพลัน (ARN ) และจอประสาทตา ชั้นนอกตายแบบลุกลาม (PORN ) ซึ่งเป็นลักษณะเฉพาะของ HZU
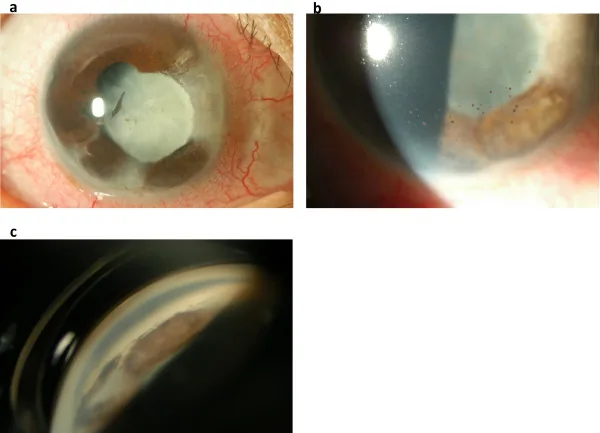
ภาพถ่ายส่วนหน้าของตาม่านตาอักเสบจากงูสวัด แสดงม่านตาฝ่อเป็นหย่อม การยึดติดหลัง ตะกอนหลังกระจกตา การยึดติดมุมตาส่วนหน้า Okunuki Y, et al. A case of herpes zoster uveitis with severe hyphema. BMC Ophthalmol. 2014. Figure 2. PM
CI D: PMC4046036. License: CC BY.
ภาพถ่ายส่วนหน้าและมุมตาแสดงม่านตา ฝ่อเป็นหย่อม การยึดติดหลัง ตะกอนสีบนกระจกตา ด้านหลัง การยึดติดมุมตาส่วนหน้ากว้าง แสดงอาการอักเสบโดยทั่วไปของม่านตาอักเสบจากงูสวัด
เริ่มด้วยตาแดง ปวดตา และตามัว หากความดันลูกตา สูงมาก อาจมีปวดศีรษะและคลื่นไส้ หากรอยโรคส่วนหลังเป็นหลัก จะเกิดการมองเห็น ลดลงอย่างรวดเร็วและเห็นจุดลอย
ระยะนำ มีอาการผิวหนังไวต่อความรู้สึกและรู้สึกเสียวซ่าของงูสวัดนำมาก่อน และไม่กี่วันต่อมาจึงมีผื่นตามแนวเส้นประสาทตา มสาขาจักษุของเส้นประสาทไทรเจมินัล
อาการแสดงส่วนหน้า
ตะกอนไขมันแกะ (mutton-fat KP) : ตะกอนหลังกระจกตา ลักษณะไขมันแกะข้างเดียวและการอักเสบของช่องหน้าตาอย่างรุนแรงเป็นลักษณะสำคัญ
ฝ่อของม่านตา แบบพัดหรือเป็นหย่อม : เกิดจากภาวะหลอดเลือดอักเสบอุดตันอันเป็นผลจากม่านตาอักเสบ เรื้อรัง สาเหตุเกิดจากขาดเลือดบางส่วนเนื่องจากการอุดตันของเลือดที่ไปเลี้ยงม่านตา จากหลอดเลือดซิลิอารีส่วนหลัง สังเกตได้เป็นจุดบกพร่องในการส่องผ่านแสง (transillumination defect) ด้วยกล้องส่องหลอดร่อง (slit lamp) แบบย้อนแสง (retro-illumination) ในระยะเรื้อรังทำให้เกิดม่านตา ขยายแบบอัมพาต
ความดันลูกตา สูงความดันลูกตา สูงซ้ำๆ
อาการทางกระจกตา : รวมถึงความรู้สึกกระจกตา ลดลง, รอยโรคคล้าย pseudodendritic, กระจกตา บวม, เยื่อบุกระจกตา อักเสบ, กระจกตา อักเสบจากเส้นประสาทพิการ เป็นต้น อาจทำให้ความหนาแน่นของเซลล์เยื่อบุกระจกตา ลดลง
อาการทางส่วนหลังของลูกตา
จอประสาทตาตายเฉียบพลัน (ARN )จอประสาทตา อักเสบแบบเนื้อตาย มากกว่า 50% มีภาวะจอประสาทตาลอก แบบมีร่องน้ำตาร่วมด้วย
จอประสาทตา ชั้นนอกตายแบบลุกลาม (PORN )จอประสาทตา หลายจุดที่ขั้วหลังและบริเวณรอบนอกส่วนกลาง ซึ่งขยายตัวอย่างรวดเร็ว
จอประสาทตา อักเสบและเส้นประสาทตา อักเสบ
วุ้นตา เสื่อม (Vitritis)
สัญญาณฮัทชินสัน (Hutchinson’s sign) : มีผื่นงูสวัดที่ปลายจมูก เป็นปัจจัยพยากรณ์ที่สำคัญสำหรับการอักเสบภายในลูกตา แสดงถึงการมีส่วนร่วมของแขนงจมูก-ซิเลียรีของเส้นประสาทไทรเจมินัล
Q
ม่านตาอักเสบสามารถเกิดขึ้นได้โดยไม่มีผื่นที่ผิวหนังหรือไม่?
A
สามารถเกิดขึ้นได้ ในกรณี “งูสวัดไม่มีผื่น (zoster sine herpete)” การอักเสบภายในลูกตาเกิดขึ้นโดยไม่มีผื่นที่ผิวหนัง ดังนั้นแม้ไม่มีอาการทางผิวหนัง ก็ควรสงสัย HZU และอาจต้องตรวจ PCR ของน้ำในช่องหน้าลูกตา
VZV เป็นไวรัส DNA ที่มีน้ำหนักโมเลกุลน้อยที่สุด (ประมาณ 80×10^6) ในกลุ่มไวรัสเริม หลังจากติดเชื้ออีสุกอีใสในวัยเด็ก ไวรัสจะแฝงตัวอยู่ในปมประสาทรากหลัง (ปมประสาทไทรเจมินัล/ปมประสาทแกสเซอร์) และกลับมาทำงานอีกครั้งเนื่องจากอายุที่มากขึ้นหรือภูมิคุ้มกันลดลง
ปัจจัยเสี่ยงต่อการกลับมาทำงานอีกครั้ง:
อายุที่มากขึ้น (โดยเฉพาะหลังอายุ 60 ปี ความเสี่ยงเพิ่มขึ้นอย่างชัดเจน)
ภาวะภูมิคุ้มกันบกพร่อง (การติดเชื้อ HIV การใช้ยากดภูมิคุ้มกัน เนื้องอกมะเร็ง การให้เคมีบำบัด)
ผู้ติดเชื้อ HIV (ในผู้ป่วยที่มี CD4 200-349/มม.³ งูสวัดมักเป็นอาการทางคลินิกหลัก 1) )
ความเครียดทางจิตใจและร่างกาย
การบาดเจ็บโดยตรง
Q
ผู้ป่วยอายุน้อยที่เป็นม่านตาอักเสบจากงูสวัดจำเป็นต้องตรวจ HIV หรือไม่?
A
ในกรณีงูสวัดในผู้ที่มีอายุต่ำกว่า 50 ปี มีความเป็นไปได้ของโรคภูมิคุ้มกันบกพร่อง เช่น การติดเชื้อ HIV และแนะนำให้ตรวจ HIV อย่างจริงจัง มีรายงานว่า 43% ของม่านตาอักเสบ ส่วนหน้าในผู้ป่วย HIV บวกเกิดจาก VZV 1) และการวินิจฉัยและการจัดการโรคพื้นเดิมมีความสำคัญควบคู่ไปกับการรักษาทางตา
การวินิจฉัยทางคลินิกมักขึ้นอยู่กับการมีหรือประวัติของ HZO เมื่อมีงูสวัดที่ตาบริเวณสาขาแรกของเส้นประสาทไทรเจมินัล สามารถวินิจฉัยทางคลินิกได้ แต่ในกรณีงูสวัดที่ไม่มีผื่น (zoster sine herpete) จำเป็นต้องพิสูจน์การมีอยู่ของ VZV ในอารมณ์ขันของช่องหน้าม่านตา โดย PCR หรือการคำนวณอัตราส่วนแอนติบอดีเพื่อยืนยัน 2)
การตรวจ ลักษณะเฉพาะและข้อควรระวัง PCR ของเหลวในช่องหน้าม่านตา (DNA VZV) ทำเมื่อการวินิจฉัยไม่แน่ชัดหรือไม่ตอบสนองต่อการรักษา มีความไวและความจำเพาะสูง ค่าสัมประสิทธิ์ Goldmann-Witmer (ค่า Q) Q<1: ไม่มีการติดเชื้อในลูกตา / 1≤Q<6: สงสัยติดเชื้อในลูกตา / 6≤Q: มีการติดเชื้อในลูกตา 2) ระวังผลลบลวงภายใน 10 วันแรกหลังจากเริ่มมีอาการ PCR หลายรายการ (การแพทย์ขั้นสูง) สามารถตรวจหาไวรัสเริมหลายชนิดได้อย่างครอบคลุม2) แอนติบอดี VZV ในซีรัม มีคุณค่าจำกัดเนื่องจากความชุกสูงในประชากรทั่วไป การตรวจ HIV ทำอย่างจริงจังในผู้ป่วยงูสวัดอายุน้อยกว่า 50 ปี
ในกรณีม่านตาอักเสบ ส่วนหลังที่เกี่ยวข้องกับ VZV (สงสัย ARN /PORN ) ควรเริ่มการรักษาตามประสบการณ์โดยไม่รอผลการตรวจ หากสงสัยเยื่อหุ้มสมองอักเสบ ควรทำ MRI สมองและเจาะน้ำไขสันหลังโดยเร็ว
การแยกจาก Fuchs Heterochromic Iridocyclitis (FHI ) (สำคัญ):
การฝ่อของม่านตา และสีม่านตา ที่แตกต่างกันเนื่องจากการกระตุ้น VZV ซ้ำอาจคล้ายกับ FHI และนำไปสู่การวินิจฉัยผิดพลาด ผลการตรวจที่สำคัญในการแยก FHI ได้แก่: ภาวะวุ้นตา อักเสบ, ตะกอนกระจกตา รูปดาวขนาดเล็ก, ค่า flare ต่ำ (laser flare photometry <20 ph/ms), ไม่มีการยึดติดด้านหลัง, และความแตกต่างของพื้นผิวม่านตา 1) หากไม่มีผลเหล่านี้ การวินิจฉัย FHI จะไม่ได้รับการสนับสนุน
ทำการให้ยาต้านไวรัสร่วมกับยาหยอดตาสเตียรอยด์ อย่างเพียงพอ การจัดการรูม่านตา และการควบคุมความดันลูกตา เริ่มยาต้านไวรัสด้วยยาทาขี้ผึ้งทาตา หากผลไม่เพียงพอให้เพิ่มยารับประทาน มักเกิดการยืดเยื้อและกลับเป็นซ้ำบ่อยครั้ง จำเป็นต้องอธิบายให้ผู้ป่วยทราบว่าการรักษาจะใช้เวลานาน 2) .
ยาต้านไวรัสทั้งร่างกาย (10-14 วัน):
ยา ขนาดและวิธีใช้ ยาทาขี้ผึ้งทาตา acyclovir (3%) 5 ครั้งต่อวัน (ทาเฉพาะที่) Acyclovir (รับประทาน) 800 มก. 5 ครั้งต่อวัน Valacyclovir (รับประทาน) 1,000 มก. (500 มก. × 2 เม็ด) 3 ครั้งต่อวัน Famciclovir (รับประทาน) 500 มก. 3 ครั้งต่อวัน
ตัวอย่างใบสั่งยา (ระยะเฉียบพลัน):
ยาทาขี้ผึ้งตาอะไซโคลเวียร์ (3%) 5 ครั้งต่อวัน
วาลาไซโคลเวียร์ (Valtrex) 500 มก. 6 เม็ด แบ่ง 3 ครั้ง (รับประทาน)
ยาหยอดตาเบตาเมทาโซน (0.1%) 8 ครั้งต่อวัน (ปรับตามระดับการอักเสบ)
ยาหยอดตาโทรปิคาไมด์ 4 ครั้งต่อวัน (จัดการรูม่านตา และป้องกันการยึดติดด้านหลัง)
ยาหยอดตาลาทาโนพรอสต์ 1 ครั้งต่อวัน (เมื่อความดันลูกตา สูง)
ยาหยอดตาผสมสารยับยั้งคาร์บอนิกแอนไฮเดรส + เบต้าบล็อกเกอร์ 2 ครั้งต่อวัน (เมื่อความดันลูกตา สูง)
เพรดนิโซโลนอะซิเตต 1% หรือเบตาเมทาโซน 0.1% วันละ 4–8 ครั้ง (ตามระดับการอักเสบ) การลดขนาดยาควรทำอย่างช้าๆ และอาจต้องใช้ขนาดต่ำระยะยาวเพื่อป้องกันการกลับเป็นซ้ำ การใช้สเตียรอยด์ ทั้งระบบยังเป็นที่ถกเถียง และต้องระมัดระวังในภาวะภูมิคุ้มกันบกพร่อง
ใช้ยาที่ยับยั้งการผลิตอารมณ์ขันในน้ำ (เบต้าบล็อกเกอร์, สารยับยั้งคาร์บอนิกแอนไฮเดรส) อย่างจริงจัง หลีกเลี่ยงยาที่เกี่ยวข้องกับพรอสตาแกลนดินโดยหลักการเนื่องจากเสี่ยงต่อการกระตุ้น VZV ซ้ำ ในกรณีที่มีความดันลูกตา สูงซ้ำๆ อาจต้องใช้ยาลดความดันหลายชนิดร่วมกัน
จำเป็นต้องให้ยาต้านไวรัสทั้งระบบทางหลอดเลือดดำ (ดูแลในโรงพยาบาล) แกนซิโคลเวียร์และฟอสคาร์เนทมีการดูดซึมเข้าสู่ลูกตาได้ดีกว่าอะไซโคลเวียร์ อาจจำเป็นต้องฉีดยาต้านไวรัสเข้าในน้ำวุ้นตา (ฉีดวุ้นตา ) ในบางกรณี 2)
โรคนี้มักยืดเยื้อหรือกลับเป็นซ้ำ ต้องอธิบายให้ผู้ป่วยเข้าใจว่าจำเป็นต้องรักษาระยะยาว 2)
ในกรณีที่ความดันลูกตา สูงแบบไม่สามารถกลับคืนได้จากการใช้ยาหยอดตาสเตียรอยด์ เป็นเวลานาน อาจทำการผ่าตัด trabeculectomy หลังจากควบคุมการอักเสบได้เพียงพอ
สำหรับการดำเนินของภาวะแทรกซ้อน เช่น ต้อกระจก และต้อหิน ควรพิจารณาการผ่าตัดหลังจากควบคุมการอักเสบได้อย่างเพียงพอ
ในภาวะจอประสาทตาตายเฉียบพลัน และ PORN จอประสาทตาลอก เกิดขึ้นบ่อย และอาจจำเป็นต้องผ่าตัดน้ำวุ้นตา ตั้งแต่เนิ่นๆ
Q
โรคม่านตาอักเสบจากงูสวัดสามารถเกิดขึ้นได้แม้จะได้รับวัคซีนแล้วหรือไม่?
A
การฉีดวัคซีนไม่ใช่การป้องกันที่สมบูรณ์ แต่มีประสิทธิภาพในการลดอัตราการเกิดโรคประมาณ 50% แนะนำให้ฉีดวัคซีนสำหรับผู้ที่มีความเสี่ยงสูงอายุมากกว่า 50 ปี หากงูสวัดเกิดขึ้นหลังการฉีดวัคซีน สิ่งสำคัญคือต้องเริ่มการรักษาด้วยยาต้านไวรัสตั้งแต่เนิ่นๆ
VZV แฝงตัวอยู่ในปมประสาทรากหลัง และหลังจากถูกกระตุ้นอีกครั้ง จะแพร่กระจายผ่านการไหลของแอกซอนของเส้นประสาทไทรเจมินัล เพื่อสร้างรอยโรคที่กระจกตา และเยื่อบุตา และยังขยายเข้าไปในลูกตาด้วย
กลไกภายในลูกตา:
** trabeculitis **: การบุกรุกโดยตรงของ trabecula โดยเซลล์ที่ติดเชื้อ VZV และการสะสมของเซลล์อักเสบทำให้ความดันลูกตา เพิ่มขึ้น ความดันลูกตา ลดลงเนื่องจากการหลั่งของเลนส์ปรับเลนส์ลดลงเป็นรูปแบบที่ตรงกันข้ามกับความดันลูกตา สูงจากงูสวัด
**หลอดเลือดอักเสบชนิดอุดตัน (ภาวะขาดเลือดของส่วนหน้า) **: การอุดตันของหลอดเลือดม่านตา จากการอักเสบเป็นกลไกหลักของม่านตา ฝ่อแบบพัด ภาวะขาดเลือดบางส่วนของม่านตา เกิดขึ้นเนื่องจากหลอดเลือดอักเสบชนิดอุดตันของหลอดเลือดแดงเลนส์ปรับเลนส์ส่วนหลัง ม่านตา ฝ่อแบบพัดเป็นลักษณะเฉพาะของ VZV และปรากฏชัดเจนกว่าม่านตาอักเสบ จาก HS V
**การบุกรุกเส้นประสาทโดยรอบ (perineural invasion) **: การบุกรุกของไวรัสเข้าไปในเส้นประสาทเลนส์ปรับเลนส์ทำให้การทำงานของกล้ามเนื้อหูรูดม่านตา ผิดปกติ (ม่านตา ขยายแบบอัมพาต) การฝ่อของกล้ามเนื้อหูรูดม่านตา จากการขาดเลือดและโรคเส้นประสาทเป็นพื้นฐานของม่านตา ขยายแบบอัมพาต
ในภาวะจอประสาทตาตายเฉียบพลัน (ARN ) จอประสาทตา อักเสบแบบตายที่เริ่มจากจอประสาทตา ส่วนปลายจะดำเนินไปสู่เส้นประสาทตา อักเสบ หลอดเลือดอักเสบ และจอประสาทตาลอก PORN เป็นภาวะที่ VZV บุกรุกชั้นนอกของจอประสาทตา เป็นหลักในผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง และเนื้อตายขยายตัวอย่างรวดเร็ว โดยมีการพยากรณ์โรคที่แย่มาก
การยืนยันผ่านกรณีทางคลินิก:
Papasavas และคณะ (2021) รายงานกรณีผู้ป่วยติดเชื้อ HIV อายุ 45 ปี (CD4 332/mm³) ซึ่งม่านตาอักเสบ จาก VZV ถูกวินิจฉัยผิดเป็น FHI เนื่องจากม่านตา สองสี 1) สิบวันหลังจากหยุดยาหยอดสเตียรอยด์ ปรากฏ KP คล้ายไขมัน การยึดติดด้านหลัง และ flare เพิ่มขึ้น (20→51.4 ph/ms) ซึ่งนำไปสู่การวินิจฉัยม่านตาอักเสบ จาก VZV หลังจากรักษาด้วยยาต้านไวรัสและสเตียรอยด์ ร่วมกันต่อไป การปรับการรักษาทำได้หลังจากเริ่มการรักษาด้วยยาต้านรีโทรไวรัส (ART) และการฟื้นตัวของจำนวน CD4 กรณีนี้แสดงให้เห็นว่าค่า LFP เป็นตัวบ่งชี้วัตถุประสงค์ที่สำคัญในการวินิจฉัยแยกโรคจาก FHI
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
ผู้เขียนบางคนแนะนำว่าการผ่าตัดวุ้นตา ในระยะเริ่มต้น (pars plana vitrectomy) ร่วมกับการฉีดยาต้านไวรัสเข้าในวุ้นตา และการจี้เลเซอร์อาจลดอัตราการเกิดจอประสาทตาลอก ในภายหลัง แต่ยังคงมีการถกเถียงกันอยู่ จอประสาทตาลอก หลังจอประสาทตา อักเสบชนิดเฉียบพลันจำเป็นต้องผ่าตัดวุ้นตา ร่วมกับการใช้น้ำมันซิลิโคนอุด และต้องมีการจัดการในระยะยาว
นอกจากการประเมินการอักเสบเชิงคุณภาพด้วยการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดแสง แล้ว การวัดปริมาณแฟลร์ในอารมณ์ขันน้ำด้วยเครื่องวัดแสงแฟลร์เลเซอร์ (LFP) แสดงให้เห็นว่ามีประโยชน์ในการติดตาม HZU อย่างเป็นวัตถุวิสัย 1) การเปลี่ยนแปลงของค่า LFP ถูกใช้ในการประเมินการตอบสนองต่อการรักษาและการวินิจฉัยแยกโรค (การแยก FHI )
Papasavvas I, Jeannin B, Herbort CP. When HIV immunodeficiency and heterochromia confuse the issue: recurrent zoster uveitis mistaken for Fuchs’ uveitis. J Ophthalmic Vis Res. 2021;16(2):295-299.
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-796.
Okunuki Y, Sakai J, Kezuka T, Goto H. A case of herpes zoster uveitis with severe hyphema. BMC Ophthalmol. 2014;14:74. PMID: 24885484.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต