กล้องจุลทรรศน์ชนิดกรีดแสง (slit-lamp) เป็นกล้องจุลทรรศน์ชีวภาพพื้นฐานในจักษุวิทยา ใช้ในการตรวจหาและประเมินรอยโรคของส่วนหน้าตาและสื่อโปร่งใส
มีลักษณะเด่นคือการออกแบบแบบโฟกัสร่วม โดยระบบให้แสง (แหล่งกำเนิดแสงกรีด) และระบบสังเกต (กล้องจุลทรรศน์สองตา) มีแกนหมุนและระนาบโฟกัสเดียวกัน
วิธีการให้แสงมี 7 วิธี ได้แก่ การส่องสว่างโดยตรง, โดยอ้อม, กว้าง, การสะท้อนกลับ, การส่องผ่าน, การกระเจิงของตาขาว และการสะท้อนแบบกระจก
เมื่อใช้เลนส์หน้ากระจกตา (60D/78D/90D) ร่วมกับการขยายม่านตา สามารถสังเกตหัวประสาทตา จุดภาพชัด และวุ้นตา ได้เป็นสามมิติ
วิธี Van Herick (เกรด 1–4) ช่วยในการคัดกรองมุมแคบโดยการประมาณความลึกของช่องหน้าตา
ในการประเมินหัวประสาทตา อัตราส่วน cup/disc แนวตั้ง ≥0.7, อัตราส่วน rim/disc ≤0.1 และความแตกต่างระหว่างสองตา ≥0.2 เป็นเกณฑ์ที่สงสัยโรคต้อหิน 2)
การตรวจสามารถทำได้โดยไม่ต้องสัมผัส เฉพาะเมื่อใช้เลนส์สัมผัสสามกระจกของ Goldmann จึงจำเป็นต้องใช้ยาชาหยอดตา
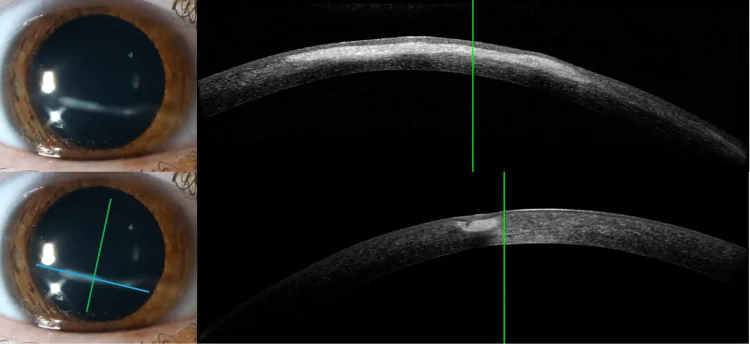
ภาพเปรียบเทียบระหว่างการตรวจส่วนหน้าของกระจกตาด้วยกล้องจุลทรรศน์ชนิดกรีดและ AS-OCT Barrientos LC, Wildes M. Linear Interstitial Keratitis: A Report of Two Cases and Review of Literature. Cureus. 2025. Figure 1. PM
CI D: PMC12010693. DOI: 10.7759/cureus.80985. License: CC BY 4.0.
ภาพการตรวจส่วนหน้าของตา (ซ้ายบนและซ้ายล่าง) เมื่อฉายแสงกรีดไปที่
กระจกตา ด้วยกล้องจุลทรรศน์ชนิดกรีด และภาพตัดขวาง
AS-OCT ที่สอดคล้องกัน (ขวาบนและขวาล่าง) ซึ่งสอดคล้องกับการสังเกตภาพตัดขวางทางแสงของ
กระจกตา (optical section) ด้วยแสงกรีดที่กล่าวถึงในหัวข้อ “1.
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด คืออะไร?”
กล้องจุลทรรศน์ชนิดกรีด (slit lamp; biomicroscope, ตัวย่อ SL/BM) เป็นกล้องจุลทรรศน์ชีวภาพที่ประกอบด้วยระบบให้แสงสว่าง (slit lamp) และระบบสังเกต (กล้องจุลทรรศน์) เป็นเครื่องมือตรวจพื้นฐานที่ใช้บ่อยที่สุดในจักษุวิทยาเพื่อตรวจหารอยโรคและความผิดปกติในส่วนหน้าของตาและสื่อโปร่งใส และประเมินขอบเขต ตำแหน่ง และลักษณะของรอยโรค การใช้เลนส์เสริมสามารถขยายขอบเขตการสังเกตไปจนถึงจอประสาทตา และวุ้นตา และการใช้กระจกสามด้านของ Goldmann สามารถสังเกตมุมห้องหน้าตาได้โดยตรง
โดยการเปลี่ยนมุม ความกว้าง และความสูงของแสงกรีด สามารถสังเกตภาพตัดขวางทางแสง (optical section) จากกระจกตา ถึงวุ้นตา ส่วนหน้า ทำให้สามารถแยกแยะความลึกของเนื้อเยื่อและโครงสร้างชั้นต่างๆ ได้ โดยปกติสามารถเปลี่ยนกำลังขยายได้อย่างต่อเนื่องตั้งแต่ 6.3 ถึง 40 เท่า (ในรุ่นตัวแทน เช่น Haag-Streit BQ900 และ ZEISS SL 800 มี 5 ระดับ: 6.3×/10×/16×/25×/40×)
ในปี ค.ศ. 1911 นักฟิสิกส์ชาวสวีเดน Allvar Gullstrand ได้พัฒนา slit lamp ร่วมกับ Carl Zeiss และกล่าวถึงในการบรรยายรับรางวัลโนเบลในปีเดียวกัน ในช่วงปี ค.ศ. 1920-1930 Hans Goldmann ได้สร้างการออกแบบแบบพาร์โฟคัล (parfocal) ที่ทำให้จุดโฟกัสของระบบให้แสงและระบบสังเกตอยู่ในระนาบเดียวกัน ทำให้รูปแบบพื้นฐานของกล้องจุลทรรศน์ชนิดกรีดสมัยใหม่สมบูรณ์ Haag-Streit เริ่มจำหน่ายในปี ค.ศ. 1958
ชนิดตั้งโต๊ะ (มาตรฐาน) : Haag-Streit BQ900, ZEISS SL 800, RO8000 เป็นต้น ใช้เป็นมาตรฐานในการปฏิบัติงานทางคลินิกประจำวันชนิดมือถือ (พกพา) : เหมาะสำหรับการตรวจเยี่ยมบ้าน ห้องผ่าตัด ผู้ป่วยนอนติดเตียง และการตรวจเด็กชนิดติดตั้งสมาร์ทโฟน (เคลื่อนที่) : เช่น METORI-50 การประยุกต์ใช้ในเวชศาสตร์ภูมิภาคและการแพทย์ทางไกล กำลังเพิ่มขึ้น
Q
การตรวจ slit lamp เจ็บหรือไม่?
A
โดยปกติ การตรวจส่วนหน้าของตาทำแบบไม่สัมผัส จึงไม่เจ็บ การตรวจอวัยวะภายในลูกตาด้วยเลนส์เสริมก็ไม่สัมผัสเช่นกัน เฉพาะเมื่อใช้กระจกสามด้านของ Goldmann หรือ gonioscope เท่านั้นที่จะสัมผัสกับผิวตา จึงจำเป็นต้องใช้ยาชาหยอดตา (เช่น ยาหยอดตา oxybuprocaine hydrochloride 0.4%)
วิธีการสังเกตด้วยกล้องจุลทรรศน์ชนิดกรีดแบ่งออกเป็น 7 ประเภทตามความสัมพันธ์ระหว่างระบบให้แสงและระบบสังเกต การเลือกวิธีการให้แสงที่เหมาะสมตามรอยโรคเป้าหมายจะช่วยเพิ่มความแม่นยำในการวินิจฉัย
การส่องสว่างโดยตรง การส่องสว่างโดยอ้อม การส่องสว่างแบบกว้าง
การส่องสว่างโดยตรง : จุดโฟกัสของระบบให้แสงและระบบสังเกตตรงกัน เนื้อเยื่อโปร่งแสงถูกสังเกตเป็นภาพตัดขวางทางแสงเพื่อประเมินความหนา ความลึก และความลึกของความขุ่น บริเวณที่ขุ่นของกระจกตา และเลนส์สามารถมองเห็นได้ด้วยคอนทราสต์สูง ความกว้างและมุมของช่องถูกเปลี่ยนเพื่อให้ได้ภาพตัดขวางทางแสง
การส่องสว่างโดยอ้อม : เนื้อเยื่อรอบข้างถูกสังเกตโดยใช้แสงกระเจิงจากลำแสงช่อง เนื่องจากบริเวณที่อยู่ติดกับรอยโรคถูกส่องสว่าง จึงมีประสิทธิภาพในการตรวจหาความขุ่นเล็กน้อย อาการบวมน้ำของกระจกตา ฟลาร์ในช่องหน้าม่านตา ตะกอนที่กระจกตา (KP) และความขุ่นของวุ้นตา
การส่องสว่างแบบกว้าง (วิธีดิฟฟิวเซอร์) : วิธีการมองพื้นผิว ใช้เพื่อตรวจสอบปุ่มของเยื่อบุตา ที่เปลือกตา รูขุมขน ช่องเปิดของต่อมไมโบม รายละเอียดของม่านตา ฯลฯ
การส่องสว่างย้อนกลับ การส่องผ่านแสง การกระจายแสงของตาขาว การสะท้อนแบบสเปกคิวลาร์
การส่องสว่างย้อนกลับ (การส่องสว่างด้านหลัง) : กระจกตา ถูกส่องสว่างโดยใช้แสงที่สะท้อนจากม่านตา หรือเลนส์ สามารถมองเห็นตะกอนที่กระจกตา ด้านหลัง (KP) อาการบวมน้ำของกระจกตา และรอยโรคเล็กน้อยที่จางได้
การส่องผ่านแสง (การส่องสว่างย้อนกลับ) : ใช้แสงที่สะท้อนจากจอตา (รีเฟล็กซ์สีแดง) มีประสิทธิภาพในการประเมินรูปร่างและขอบเขตของความขุ่นของเลนส์ (ต้อกระจก ใต้แคปซูลด้านหลัง, Retrodots) การเคลื่อนของเลนส์แก้วตาเทียม และต้อกระจก ทุติยภูมิ
การกระจายแสงของตาขาว : กระจกตา ทั้งหมดถูกสังเกตโดยใช้แสงกระเจิงที่ฉายไปยังตาขาว รอบกระจกตา มีประโยชน์ในการตรวจหารอยโรคเล็กน้อย เช่น ความขุ่นของกระจกตา เล็กน้อย และโรคประสาทอักเสบของกระจกตา แบบรัศมี
การสะท้อนแบบสเปกคิวลาร์ (วิธีการสะท้อนแบบสเปกคิวลาร์) : มุมตกกระทบถูกปรับให้เท่ากับมุมสะท้อนเพื่อให้ได้ภาพสะท้อนแบบสเปกคิวลาร์ของเอ็นโดทีเลียมกระจกตา ใช้เพื่อสังเกตรูปร่างและขนาดของเซลล์เอ็นโดทีเลียมกระจกตา และเป็นหลักการของกล้องจุลทรรศน์สเปกคิวลาร์
วิธีการที่ลำแสงช่องถูกฉายในแนวตั้งฉากกับกระจกตา ที่ลิมบัส ด้านขมับ และสังเกตที่มุมประมาณ 60 องศา ความลึกของช่องหน้าม่านตา ประเมินโดยอัตราส่วนของระยะทางจากผิวด้านหลังของกระจกตา ถึงผิวม่านตา (PAC) ต่อความหนาของกระจกตา (CT) และใช้ในการคัดกรองมุมแคบ
เกรด PAC/CT การประเมิน เกรด 4 >1/2 ช่องหน้าม่านตา กว้าง เกรด 3 1/4 ถึง 1/2 ช่วงปกติ เกรด 2 1/4 แคบเล็กน้อย ควรพิจารณาตรวจมุมอย่างละเอียด เกรด 1 <1/4 อาจเป็นมุมแคบ จำเป็นต้องตรวจมุม (gonioscopy)
หาก PAC/CT ≤ 1/4 (เกรด 2 หรือต่ำกว่า) มีความเป็นไปได้ของมุมแคบ และจำเป็นต้องตรวจมุม
การใช้เลนส์วางหน้า เช่น +60D/+78D/+90D ร่วมกับกล้องจุลทรรศน์ชนิดกรีด สามารถสังเกตจอประสาทตา แก้วตา และหัวประสาทตาแบบสามมิติภายใต้การขยายม่านตา ภาพที่ได้เป็นภาพกลับด้าน เนื่องจากทำได้ง่ายโดยไม่ต้องสัมผัส จึงใช้กันอย่างแพร่หลายในทางคลินิกประจำวัน การใช้ส่วนกลางของกระจกสามเหลี่ยมของ Goldmann สามารถสังเกตแบบขยายสูงโดยวิธีตรง (แบบสัมผัส) และสามารถประเมินขอบเขตและความลึกของรอยบุ๋มด้วยลำแสงกรีด 2)
การใช้แสงไร้สีแดง (red-free) จะเพิ่มความคมชัดของเลือดออกที่หัวประสาทตาและข้อบกพร่องของชั้นเส้นใยประสาทจอประสาทตา ทำให้ความแม่นยำในการตรวจจับสูงขึ้น 1)
Q
ทำไมเพียงแค่ส่องแสงกรีดก็สามารถรู้ได้หลายอย่าง?
A
ระบบให้แสงและระบบสังเกตของกล้องจุลทรรศน์ชนิดกรีดสามารถหมุนแยกกันได้ แต่แกนหมุนเป็นแกนร่วมและระนาบโฟกัสก็เหมือนกัน เมื่อแสงกรีดกระทบเนื้อเยื่อ จะได้ภาพตัดขวางทางแสง (optical section) ซึ่งทำให้สามารถแยกแยะความลึกและโครงสร้างชั้นของเนื้อเยื่อได้ การเปลี่ยนมุม ความกว้าง และความสูงของกรีด ทำให้สามารถสังเกตแต่ละชั้นของกระจกตา (เยื่อบุผิว สโตรมา เยื่อบุภายใน) แยกกัน หรือวัดความลึกของช่องหน้าม่านตา ได้
ในการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) แนะนำให้สังเกตอย่างเป็นระบบตามลำดับต่อไปนี้ ขั้นตอนพื้นฐานคือตรวจภาพรวมด้วยกำลังขยายต่ำ (6.3–10 เท่า) จากนั้นตรวจรอยโรคอย่างละเอียดด้วยกำลังขยายสูง (16–40 เท่า)
ตำแหน่งที่สังเกต สิ่งที่พบที่ต้องสังเกต วิธีการให้แสงที่แนะนำ เปลือกตาและขนตา เปลือกตาอักเสบ , หนังตาหงิก , หนังตาพลิก, ขนตาคุด, รูเปิดของต่อมไมโบเมียน การให้แสงแบบกว้าง เยื่อบุตา (ลูกตา, เปลือกตา, ส่วนโค้ง)รูปแบบการคั่งเลือด, ปุ่ม, ฟอลลิเคิล, สารคัดหลั่ง, ก้อนหินปูน การให้แสงแบบกว้างและการให้แสงแบบกระจาย กระจกตา ความผิดปกติของเยื่อบุผิว, ความขุ่นของสโตรมา, บวมน้ำ, ตะกอนที่กระจกตา , แผล การให้แสงโดยตรงและการให้แสงโดยอ้อม ช่องหน้าลูกตา ความลึก, แฟลร์, เซลล์, หนองในช่องหน้า, เลือดในช่องหน้า การให้แสงโดยตรง (วิธีกรีดแคบ) ม่านตา ลายม่านตา , เส้นเลือดใหม่, ก้อน, ฝ่อ, การยึดติดด้านหลัง การส่องสว่างแบบกว้าง รูม่านตา ขนาด, รูปร่าง, การขยายไม่สมบูรณ์ การส่องสว่างแบบกว้าง เลนส์ตา ชนิดและระดับความขุ่นในคอร์เทกซ์, นิวเคลียส, ใต้แคปซูลด้านหลัง, ใต้แคปซูลด้านหน้า การส่องสว่างโดยตรง, การส่องสว่างผ่าน วุ้นตา ส่วนหน้าความขุ่น, เซลล์, เลือดออก การส่องสว่างโดยตรง, การส่องสว่างทางอ้อม จอตา (ใช้เลนส์วางหน้า) หัวประสาทตา, จุดรับภาพ, หลอดเลือดจอตา, จอตาส่วนรอบ วิธีเลนส์วางหน้า, กระจกสามเหลี่ยมโกลด์แมนน์
การตรวจทำในห้องมืดหรือกึ่งมืด ผู้ป่วยวางคางบนที่วางคาง และปรับให้มุมตาด้านนอกตรงกับตัวบ่งชี้ความสูง (เครื่องหมายบนที่วางหน้าผาก) หากผมด้านหน้ากีดขวางลานสายตา ให้เอาออก และถอดคอนแทคเลนส์ก่อนการตรวจ
ขั้นตอนการตรวจส่วนหน้าของตา
การตั้งค่ากำลังขยาย : สังเกตโดยรวมด้วยกำลังขยาย 6.3–10 เท่า (กำลังขยายต่ำ) ตรวจตามลำดับ: เปลือกตา → เยื่อบุตา → กระจกตา
การปรับแสง : ปรับความกว้าง ความสูง และมุมของช่องแสง (พื้นฐาน 45°) ตามวัตถุประสงค์ ใช้ฟิลเตอร์สีน้ำเงินโคบอลต์ (สำหรับการย้อมฟลูออเรสซีน ) และฟิลเตอร์ไร้สีแดง (สำหรับประเมิน RNFL และเลือดออก)
การย้อมฟลูออเรสซีน ฟลูออเรสซีน 1% หรือยาหยอดตา ประเมินความเสียหายของเยื่อบุกระจกตา และรูปแบบฟิล์มน้ำตาด้วยแสงสีน้ำเงินโคบอลต์
การประเมินการอักเสบของช่องหน้าตา : ตั้งค่าความกว้างช่องแสงประมาณ 1 มม. ความสูง 3 มม. และความสว่างสูงสุด วัดปริมาณเซลล์ (เม็ดเลือดขาวลอย) และแฟลร์ (โปรตีนรั่ว) โดยใช้การจำแนก SUN (0–4+)
การประเมินเลนส์แก้วตา : กำหนดความแข็งของนิวเคลียสโดยใช้การจำแนก Emery-Little (เกรด 1–5) ต้อกระจก ใต้แคปซูลส่วนหลังประเมินด้วยวิธีการส่องผ่าน สำหรับการสังเกตรายละเอียด จำเป็นต้องขยายรูม่านตา สูงสุด (ยาหยอดตาผสมโทรปิคาไมด์ 0.5% + ฟีนิลเลฟริน 0.5%)
ขั้นตอนการตรวจอวัยวะภายในตาและจานประสาทตา
การขยายรูม่านตา
การถือเลนส์หน้ากระจกตา : ถือเลนส์ +78D (มาตรฐาน) หรือ +90D (มุมกว้าง) ห่างจากกระจกตา สองสามมม.
การโฟกัส : ฉายแสงช่องเข้าไปในตา และโฟกัสภาพอวัยวะภายในตาที่กลับด้านโดยใช้จอยสติ๊ก
การใช้ลำแสงช่อง : ตั้งค่าความยาวลำแสงเป็น 1 มม. หรือ 2 มม. และส่องไปที่จานประสาทตา เพื่อให้รู้สึกถึงเส้นผ่านศูนย์กลางแนวตั้ง ประเมินอัตราส่วน C/D (เส้นผ่านศูนย์กลางรอยบุ๋มแนวตั้ง / เส้นผ่านศูนย์กลางจานประสาทตา แนวตั้ง)
การบันทึก : บันทึกผลการตรวจด้วยภาพร่างหรือการถ่ายภาพดิจิทัล (กล้องจุลทรรศน์กรีดหรืออะแดปเตอร์ติดสมาร์ทโฟน)
Q
จำเป็นต้องขยายม่านตาหรือไม่?
A
การตรวจส่วนหน้าของลูกตา (เปลือกตา เยื่อบุตา กระจกตา ช่องหน้าลูกตา ม่านตา เลนส์ตาส่วนหน้า) สามารถทำได้โดยไม่ต้องขยายม่านตา การขยายม่านตา แนะนำสำหรับการตรวจรายละเอียดของจอตา ผิวด้านหลังของเลนส์ตา และวุ้นตา หลังขยายม่านตา อาจมีอาการกลัวแสง และตามัวนาน 4–6 ชั่วโมง ดังนั้นควรแนะนำให้ผู้ป่วยหลีกเลี่ยงการขับรถในวันนั้น ในผู้ป่วยที่มีความเสี่ยงต่อการปิดมุม (ช่องหน้าลูกตา ตื้น, Van Herick Grade 1–2) ควรประเมินมุมก่อนขยายม่านตา
ตำแหน่งที่ตรวจ ความผิดปกติ โรคที่สงสัย การตรวจต่อไป เยื่อบุกระจกตา รอยเปื้อนจุดหรือการสึกกร่อน ความผิดปกติของเยื่อบุกระจกตา , ตาแห้ง , กระจกตา อักเสบ การย้อมฟลูออเรสซีน , การวัด BUT เนื้อกระจกตา แผลรูปกิ่งไม้, ความขุ่นของเนื้อกระจกตา กระจกตา อักเสบจากเฮอร์ปีส์, แผลที่กระจกตา จากแบคทีเรียเพาะเชื้อ, การตรวจ PCR เยื่อบุผิวก้อนกระจกตา Guttata (การเสื่อมแบบหยด) และบวมน้ำ โรคกระจกตา เสื่อมฟุคส์ กล้องจุลทรรศน์สเปกคูลาร์, AS-OCT ผิวด้านหลังกระจกตา เคราติกพรีซิพิเทต (KP), KP แบบไขมัน ม่านตาอักเสบ , กลุ่มอาการฟุคส์เฮเทอโรโครมิกตรวจอวัยวะภายในตาอย่างละเอียด, ตรวจเลือด ช่องหน้าม่านตา แฟลร์และเซลล์ (การจำแนก SUN) ม่านตาอักเสบ , เยื่อบุตาอักเสบ ติดเชื้อตรวจอวัยวะภายในตา, เครื่องวัดแฟลร์เลเซอร์ ช่องหน้าม่านตา หนองในช่องหน้าม่านตา เยื่อบุตาอักเสบ ติดเชื้อรุนแรง, ม่านตาอักเสบ รุนแรงเจาะช่องหน้าม่านตา , เพาะเชื้อ ช่องหน้าม่านตา เลือดออกในช่องหน้าม่านตา (hyphema) การบาดเจ็บ, หลอดเลือดใหม่ วัดความดันลูกตา , อัลตราซาวนด์ ม่านตา หลอดเลือดใหม่ (rubeosis) จอประสาทตาเสื่อมจากเบาหวาน , หลอดเลือดดำจอประสาทตาส่วนกลางอุดตัน การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน , OCT -A ม่านตา ปุ่ม Koeppe, ปุ่ม Busacca ม่านตาอักเสบชนิดแกรนูโลมา ตรวจร่างกายทั้งระบบ (ซาร์คอยโดซิส ฯลฯ) เลนส์แก้วตา ต้อกระจก ชนิดเปลือกหรือนิวเคลียส (ระดับ 3 ขึ้นไป)ต้อกระจก ตรวจสอบการมองเห็น , พิจารณาการผ่าตัด เลนส์แก้วตา ต้อกระจก ใต้แคปซูลด้านหลัง / ต้อกระจก ใต้แคปซูลด้านหน้าต้อกระจก (จากสเตียรอยด์ / จากภูมิแพ้)การตรวจสมรรถภาพการมองเห็น จานประสาทตา C/D ≥ 0.7 • R/D ≤ 0.1 • ความแตกต่างระหว่างสองข้าง ≥ 0.22) สงสัยโรคต้อหิน การตรวจลานสายตา • OCT • การวัดความดันลูกตา จานประสาทตา การละเมิดกฎ ISNT • เลือดออกที่จานประสาทตา • RNFL D1) สงสัยโรคต้อหิน การตรวจลานสายตา • OCT • การวัดความดันลูกตา
ในแนวทางปฏิบัติทางคลินิกโรคต้อหิน (ฉบับที่ 5) ได้กำหนดเกณฑ์เชิงปริมาณต่อไปนี้สำหรับการสงสัยโรคต้อหิน 2) .
อัตราส่วน C/D แนวตั้ง ≥ 0.7อัตราส่วน R/D ≤ 0.1 : ภาวะที่ขอบ (rim) บางมากความแตกต่างระหว่างซ้าย-ขวา ≥ 0.2 : พบได้ในผู้ปกติไม่ถึง 3%
การเบี่ยงเบนจากกฎ ISNT (ความกว้างของขอบ: ล่าง > บน > จมูก > ขมับ), เลือดออกที่จานประสาทตา , และการขยายของฝ่อรอบจานประสาทตา โซน β (PPA) ก็เป็นสิ่งบ่งชี้ที่บ่งบอกถึงการเปลี่ยนแปลงของโรคต้อหิน 1) 3) การเปลี่ยนแปลงรูปร่างของจานประสาทตา และข้อบกพร่องของชั้นเส้นใยประสาทจอตา (RNFL D) อาจปรากฏก่อนความบกพร่องของลานสายตา ทำให้เป็นสิ่งบ่งชี้สำคัญในการตรวจพบตั้งแต่ระยะแรก1)
ระบบแสงของกล้องจุลทรรศน์หลอดกรีดประกอบด้วยระบบให้แสงสว่างและระบบสังเกตการณ์ การออกแบบที่แม่นยำของทั้งสองระบบทำให้สามารถสังเกตภาพตัดขวางของเนื้อเยื่อมีชีวิตแบบเรียลไทม์ได้
ระบบให้แสงสว่าง : ปล่อยลำแสงที่รวมแสงจากหลอดฮาโลเจน (แบบดั้งเดิม) หรือแหล่งกำเนิด LED (ปัจจุบันเป็นหลัก) ผ่านช่องกรีด LED มีองค์ประกอบความยาวคลื่นสั้นมาก ซึ่งเป็นประโยชน์ในการสังเกตการอักเสบของช่องหน้าลูกตา และวุ้นตา ในรายละเอียดเล็กน้อย ความกว้างของช่องกรีดแปรผันต่อเนื่องตั้งแต่ 0 ถึง 14 มม. (ขึ้นอยู่กับรุ่น)ระบบสังเกตการณ์ : กล้องจุลทรรศน์สองตาชนิดเคปเลอร์ กำลังขยายซูม 6.3–40 เท่า ปรับสมดุลระหว่างกำลังขยายและความละเอียดตามวัตถุประสงค์การออกแบบพาร์โฟคัล : ระบบให้แสงและระบบสังเกตสามารถหมุนแยกกันได้ แต่แกนหมุนร่วมแกนกันและระนาบโฟกัสถูกออกแบบให้เหมือนกัน แสงจะอยู่ตรงกลางขอบเขตการมองเห็น เสมอ ทำให้มั่นใจได้ว่าจับรอยโรคได้อย่างแม่นยำที่ระนาบโฟกัสภาพตัดขวางทางแสง : เมื่อแสงกรีดถูกทำให้แคบลงและส่องเข้าสู่เนื้อเยื่อในแนวเฉียง จะได้ภาพตัดขวางราวกับว่าเนื้อเยื่อถูกตัด หลักการนี้ทำให้สามารถแยกแยะชั้นต่างๆ ของกระจกตา ได้: เยื่อบุผิว, สโตรมา, และเยื่อบุภายในGullstrand (1911) : ผู้ประดิษฐ์หลอดกรีด ความเข้าใจทางแสงในฐานะนักฟิสิกส์ได้วางรากฐานของการวินิจฉัยทางจักษุวิทยา
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่มีให้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
อุปกรณ์บูรณาการกับ OCT ส่วนหน้าลูกตา (AS-OCT ) : ระบบบูรณาการที่ประเมินเชิงปริมาณแบบเรียลไทม์ของภาพตัดขวางกระจกตา , รูปร่างของมุมลูกตา, และตำแหน่งของเลนส์แก้วตาเทียม กำลังแพร่หลายมากขึ้น การใช้เสริมกับผลการตรวจหลอดกรีดกำลังก้าวหน้าการวิเคราะห์ภาพส่วนหน้าลูกตาด้วย AI : AI กำลังถูกนำมาใช้ในการจัดระดับต้อกระจก อัตโนมัติโดยใช้ภาพถ่ายจากหลอดกรีด, การประเมินเชิงปริมาณของความขุ่นของกระจกตา , และการจำแนกรูปแบบ KP ในอนาคต คาดว่าจะมีการกำหนดระยะของโรคอย่างเป็นกลางและอัตโนมัติโคมไฟกรีดดิจิทัลและการปรึกษาทางไกล : การถ่ายภาพมาตรฐานด้วยโคมไฟกรีดดิจิทัลที่มีกล้องความละเอียดสูงและระบบปรึกษาทางไกลผ่านคลาวด์กำลังแพร่หลายมากขึ้นการเพิ่มประสิทธิภาพโคมไฟกรีดแบบพกพา : สมรรถนะทางแสงของโคมไฟกรีดแบบติดสมาร์ทโฟนหรือแบบมือถือยังคงได้รับการปรับปรุง และการใช้งานขยายตัวในด้านการดูแลที่บ้าน การตรวจรักษานอกสถานที่ และจักษุวิทยาเด็ก
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Savona: European Glaucoma Society; 2025. ISBN 979-12-80718-29-7.
日本緑内障学会緑内障診療ガイドライン作成委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต