การตรวจตาด้วยกล้องสองตาทางอ้อม (Binocular Indirect Ophthalmoscopy: BIO ) เป็นเทคนิคพื้นฐานในการตรวจอวัยวะภายในลูกตา โดยใช้ชุดครอบศีรษะที่มีไฟส่องสว่าง เพื่อดูอวัยวะภายในลูกตาแบบสามมิติด้วยสองตาภายใต้การขยายม่านตา เลนส์รวมแสง (โดยปกติ 20D หรือ 25D) ถือไว้หน้าตาผู้ป่วย ทำให้เกิดภาพจริงกลับหัวของอวัยวะภายในลูกตาต่อหน้าผู้ตรวจ กำลังขยาย 2-4 เท่าขึ้นอยู่กับเลนส์ที่ใช้ ขอบเขตการมองเห็น กว้าง 30-60° ทำให้สามารถสังเกตจอประสาทตา ส่วนปลายได้โดยรอบ
เมื่อเทียบกับการตรวจด้วยกล้องตรวจตาตรง กำลังขยายต่ำกว่า แต่ขอบเขตการมองเห็น ที่กว้างกว่า การมองเห็นสามมิติ และการกดลูกตาร่วมกัน ทำให้สามารถตรวจพบจอประสาทตาฉีกขาด จอประสาทตาลอก และจอประสาทตา เสื่อมแบบตาข่ายบริเวณส่วนปลายได้ด้วยความไวสูง การตรวจนี้ขาดไม่ได้ในการวินิจฉัยโรคของจอประสาทตา และวุ้นตา และการประเมินจอประสาทตา ส่วนปลายอย่างละเอียดก่อนการผ่าตัดจอประสาทตาลอก ไม่สามารถทำได้หากไม่มี BIO Preferred Practice Pattern 2025 ของ American Academy of Ophthalmology (AAO ) แนะนำให้ใช้ BIO ร่วมกับการขยายม่านตา และการกดลูกตาเพื่อประเมินภาวะวุ้นตา หลุดเฉียบพลัน จอประสาทตาฉีกขาด และจอประสาทตา เสื่อมแบบตาข่าย [2]
ข้อได้เปรียบที่ใหญ่ที่สุดของกล้องตรวจตาสองตาทางอ้อมคือความสามารถในการถือเลนส์รวมแสงและอุปกรณ์กดลูกตาในแต่ละมือ ขณะกดลูกตา สามารถสังเกตจอประสาทตา แบบสามมิติ ทำให้สามารถสังเกตแบบพลวัต (การเคลื่อนไหวของจอประสาทตา ระดับการลอก) และการสังเกตในแนวสัมผัส (การยกตัวของขอบรอยฉีกขาด) ได้ ผลการตรวจเหล่านี้ไม่สามารถหาได้จากการตรวจด้วยกล้องตรวจตาทางอ้อมตาเดียวหรือวิธีเลนส์หน้า
ความชำนาญใน BIO ต้องได้รับการฝึกฝนอย่างเหมาะสม และมีการกล่าวว่า “การตรวจอวัยวะภายในลูกตาด้วยกล้องตรวจตาสองตาทางอ้อมมักถูกหลีกเลี่ยงเพราะยุ่งยากและใช้เวลานานในการฝึกฝน แต่สามารถสังเกตผลการตรวจมากมายที่ไม่สามารถหาได้จากวิธีอื่น เป็นการตรวจที่จำเป็นเพื่อเพิ่มความแม่นยำในการวินิจฉัยและเลือกวิธีการรักษาที่ถูกต้อง” ในความเป็นจริง ความยากในการกำหนดทิศทางเชิงพื้นที่เนื่องจากภาพกลับหัว เป็นสาเหตุหลักที่ขัดขวางความชำนาญของแพทย์ประจำบ้าน และเมื่อเร็วๆ นี้มีรายงานประสิทธิภาพของวิธีการสอนโดยใช้เครื่องจำลองเสมือนจริงเสริม [8]
นอกจากนี้ Charles L. Schepens ได้พัฒนากล้องตรวจตาสองตาทางอ้อมในปี 1945 ซึ่งปฏิวัติการรักษาจอประสาทตาลอก และเขาได้รับการขนานนามว่า “บิดาแห่งจอประสาทตาลอก ” [1]
Q
ในการตรวจด้วยกล้องตรวจตาทางอ้อม ภาพจะกลับหัว แต่สามารถสังเกตได้อย่างถูกต้องหรือไม่?
A
ในการตรวจด้วยกล้องตรวจตาทางอ้อม ภาพจริงกลับหัวของอวัยวะภายในลูกตา (กลับหัวบน-ล่าง และซ้าย-ขวา) จะเกิดขึ้นต่อหน้าตาผู้ตรวจ กล่าวคือ จอประสาทตา ส่วนบนจะปรากฏในส่วนล่างของขอบเขตการมองเห็น จอประสาทตา ด้านขวาจะปรากฏทางซ้าย นี่เป็นปรากฏการณ์ทางทัศนศาสตร์ที่แม่นยำ และผู้ตรวจผ่านการฝึกฝนจะอ่านภาพกลับหัว โดยอัตโนมัติขณะสังเกต จนกว่าจะคุ้นเคย อาจเข้าใจทิศทางเชิงพื้นที่ได้ยาก แต่ขั้นตอนปกติคือเรียนรู้ไปพร้อมกับการวาดภาพร่างอวัยวะภายในลูกตา
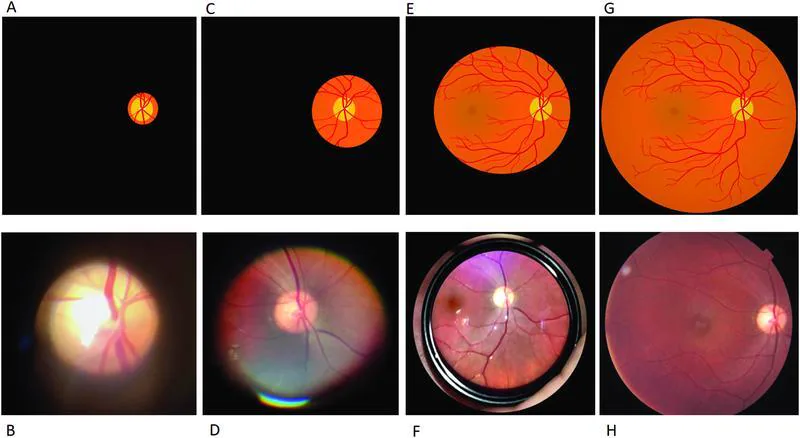
การเปรียบเทียบการสังเกตอวัยวะภายในลูกตาด้วยกล้องตรวจตาตรง PanOptic เลนส์ 20D ทางอ้อม และภาพถ่ายจอประสาทตา (แผนภาพและภาพทางคลินิก) Corr RH. Fundoscopy in the smartphone age: current ophthalmoscopy methods in neurology. Arq Neuropsiquiatr. 2023;81(5):502-509. Figure 4. PM
CI D: PMC10232018. License: CC BY.
แผนภาพด้านบนและภาพถ่ายทางคลินิกด้านล่างแสดงความแตกต่างของขอบเขตการมองเห็น และกำลังขยายระหว่างกล้องตรวจตาชนิดตรงแบบดั้งเดิม (A และ B), กล้องตรวจตา PanOptic (C และ D), กล้องตรวจตาชนิดกลับภาพโดยใช้เลนส์รวมแสง 20 ไดออปเตอร์ (E และ F), และภาพถ่ายจอประสาทตา (G และ H) ซึ่งสอดคล้องกับลักษณะขอบเขตการมองเห็น และกำลังขยายของวิธีการตรวจแต่ละวิธีที่กล่าวถึงในหัวข้อ “การเปรียบเทียบกับกล้องตรวจตาชนิดตรงและวิธีเลนส์หน้า”
กล้องตรวจตาชนิดกลับภาพถูกใช้สลับกับกล้องตรวจตาชนิดตรงและวิธีเลนส์หน้า (กล้องจุลทรรศน์ชนิดกรีด + เลนส์นูน) ตามวัตถุประสงค์
รายการ กล้องตรวจตาชนิดตรง กล้องตรวจตาชนิดกลับภาพสองตา (BIO ) วิธีเลนส์หน้า (78D/90D) กำลังขยาย ประมาณ 15 เท่า ประมาณ 2–4 เท่า ประมาณ 6–8 เท่า ขอบเขตการมองเห็น ประมาณ 10° ประมาณ 30–60° ประมาณ 20–30° ทิศทางของภาพ ภาพตั้งตรง ภาพกลับหัว และกลับซ้าย-ขวาภาพกลับหัว (ไม่สัมผัส)การมองเห็น แบบสามมิติไม่มี มี มี ความจำเป็นในการขยายรูม่านตา ไม่จำเป็น (สามารถทำได้กับรูม่านตา เล็ก) จำเป็น จำเป็น (แนะนำ) การสังเกตจอประสาทตา ส่วนปลาย ยาก ดีเยี่ยม ดีจนถึงเส้นศูนย์สูตร การกดตาขาว ไม่สามารถทำได้ สามารถทำได้ ไม่สามารถทำได้ การใช้งานหลัก การคัดกรองและการสังเกตจานประสาทตา จอประสาทตา ส่วนปลาย จอประสาทตาลอก จอประสาทตาฉีกขาด จานประสาทตา จุดรับภาพ แก้วตา
หลักการเลือกใช้: จักษุตรวจทางอ้อม (BIO ) เหมาะที่สุดสำหรับการค้นหารอยฉีกขาด การลอก และการเสื่อมของจอประสาทตา ส่วนปลาย ในขณะที่วิธีเลนส์สัมผัสหน้าดวงตาเหมาะสำหรับการประเมินรายละเอียดของจานประสาทตา และจุดรับภาพ สำหรับการสังเกตอย่างง่ายเพื่อการคัดกรอง อาจใช้จักษุตรวจทางตรง
BIO สร้างภาพจริงกลับหัวผ่านเส้นทางแสงดังนี้:
แหล่งกำเนิดแสง (ฮาโลเจน/LED) ในชุดสวมศีรษะปล่อยแสงส่องสว่าง
แสงถูกโฟกัสผ่านเลนส์รวมแสงไปยังรูม่านตา ของผู้ป่วย
แสงไปถึงจอประสาทตา และแสงสะท้อนและกระเจิงออกจากรูม่านตา
เลนส์นูนที่ผู้ตรวจถือหักเหแสงที่ออกมา สร้างภาพจริงกลับหัวระหว่างตาและเลนส์ (ด้านผู้ตรวจ)
ตาทั้งสองข้างของผู้ตรวจมองภาพจริงนี้จากมุมที่ต่างกัน ทำให้เกิดความรู้สึกเชิงลึกผ่านความแตกต่างของภาพสองตา
ยิ่งกำลังหักเหของเลนส์รวมแสง (ค่า D) มากเท่าใด ระยะโฟกัสก็ยิ่งสั้น กำลังขยายลดลง แต่ขอบเขตการมองเห็น กว้างขึ้น กำลังขยายประมาณได้โดยการหารกำลังหักเหของตา (ประมาณ 60 D) ด้วยค่า D ของเลนส์รวมแสง
เลนส์ ความยาวโฟกัส กำลังขยาย (โดยประมาณ) ขอบเขตการมองเห็น การใช้งานหลัก 14D ประมาณ 71 มม. ประมาณ 4.3 เท่า ประมาณ 37° การสังเกตละเอียดของจานประสาทตา และจุดรับภาพ 20D ประมาณ 50 มม. ประมาณ 3 เท่า ประมาณ 45° การตรวจอวัยวะภายในลูกตามาตรฐานในผู้ใหญ่ 25D ประมาณ 40 มม. ประมาณ 2.4 เท่า ประมาณ 50° ทารกคลอดก่อนกำหนดและเด็ก 28D ประมาณ 36 มม. ประมาณ 2.3 เท่า ประมาณ 53° การสังเกตจอประสาทตา ส่วนปลายแบบมุมกว้าง 30D ประมาณ 33 มม. ประมาณ 2 เท่า ประมาณ 60° บริเวณส่วนปลายสุด / รูม่านตา เล็ก
ระยะห่างระหว่างเลนส์กับตาของผู้ป่วยเทียบเท่ากับความยาวโฟกัส ประมาณ 5-8 ซม. เป็นแนวทาง ยิ่งขยายม่านตา ได้เพียงพอ (เส้นผ่านศูนย์กลางม่านตา ยิ่งใหญ่) คุณภาพของการมองเห็นสามมิติ ก็จะยิ่งดีขึ้น
เนื่องจากจอประสาทตา ทางอ้อมมีโครงสร้างที่ทั้งแสงส่องสว่างและแสงสังเกตผ่านม่านตา ยิ่งเส้นผ่านศูนย์กลางม่านตา ใหญ่ ภาพจอประสาทตา ก็จะสว่างและกว้างขึ้น ในม่านตา เล็ก (น้อยกว่า 4 มม.) ขอบเขตการมองเห็น ที่สังเกตได้จะถูกจำกัด และการกดตาขาว บริเวณรอบนอกทำได้ยาก
หยอดยาขยายม่านตา และเริ่มตรวจหลังจากม่านตา ขยายเต็มที่
ยาขยายม่านตา มาตรฐาน : ยาหยอดตาชนิดผสม tropicamide 0.5% (Midrin M®) และ phenylephrine hydrochloride 0.5% (Midrin P®)
หลังจากหยอดยา ม่านตา จะขยายเต็มที่ในประมาณ 20-30 นาที
ผลของการขยายม่านตา มักคงอยู่ 4-6 ชั่วโมง และในช่วงนั้นจะเกิดอาการกลัวแสง (จ้า) และมองใกล้ลำบาก
ในผู้ป่วยที่มีประวัติมุมปิดหรือช่องหน้าม่านตาตื้น มีความเสี่ยงต่อการเกิดภาวะต้อหิน เฉียบพลัน ดังนั้นควรตรวจสอบความลึกของช่องหน้าม่านตา ล่วงหน้าด้วยกล้องจุลทรรศน์ชนิดกรีดหรือการวัดความยาวแกนตา
ในเด็ก ให้พิจารณาใช้ cycloplegin (cyclopentolate 1%)
Q
ผลข้างเคียงและข้อควรระวังของยาขยายม่านตาคืออะไร?
A
ผลข้างเคียงหลักของยาขยายม่านตา (tropicamide 0.5% + phenylephrine 0.5%) คือ อาการกลัวแสง (นาน 4-6 ชั่วโมง) และมองใกล้ลำบากเนื่องจากอัมพาตของการปรับตา อธิบายให้ผู้ป่วยหลีกเลี่ยงการขับรถยนต์หรือจักรยานในวันที่ตรวจ ภาวะแทรกซ้อนที่สำคัญที่สุดคือภาวะต้อหินมุมปิดเฉียบพลัน ซึ่งในผู้ป่วยที่มีช่องหน้าม่านตาตื้น (เช่น สายตายาว ผู้สูงอายุ ตาเล็ก) การขยายม่านตา อาจปิดมุมและทำให้ความดันลูกตา สูงขึ้นอย่างรวดเร็ว ก่อนขยายม่านตา ให้ตรวจสอบความลึกของช่องหน้าม่านตา ด้วยกล้องจุลทรรศน์ชนิดกรีด และหากสงสัยว่าช่องหน้าม่านตาตื้น ให้ตรวจมุมตา (gonioscopy) ก่อนตัดสินใจขยายม่านตา
ขั้นตอนพื้นฐาน (ท่านอนหงาย)
ท่าพื้นฐานคือนอนหงาย ดำเนินการตามขั้นตอนต่อไปนี้ตามลำดับ
จัดผู้ป่วยให้นอนหงายบนเตียงเคลื่อนย้ายหรือสิ่งที่คล้ายกัน
สวมชุดหูฟัง BIO และปรับความสว่างของแสงให้เหมาะสม (สว่างเกินไปอาจทำให้รูม่านตา หดตัว)
วางกระดานร่างภาพบนหน้าอกของผู้ป่วย
ถือเลนส์ 20D ห่างจากตาผู้ป่วยประมาณ 6-8 ซม.
ใช้แสงสะท้อนเพื่อจับภาพจอประสาทตา ภายในเลนส์
ตรวจสอบจอประสาทตา อย่างเป็นระบบตามลำดับ: ด้านบน → ด้านล่าง → ด้านขมับ → ด้านจมูก → จุดภาพชัด → จานประสาทตา
ขณะตรวจสอบ ให้บันทึกสิ่งที่พบลงในภาพร่าง
ขั้นตอนการกดลูกตา (การตรวจหาจอประสาทตาส่วนปลาย)
สำหรับบริเวณนอกเส้นศูนย์สูตร ให้เพิ่มการกดลูกตา
ใช้แท่งกด (เครื่องกดลูกตา) พร้อมกับการตรวจด้วยจักษุแพทย์
วางปลายแท่งกดบนตาขาว ผ่านเปลือกตาแล้วกดเบาๆ
เกิดการนูนของจอประสาทตา ในจอตา ทำให้บริเวณส่วนปลายสุด (ใกล้กับ ora serrata) เข้ามาอยู่ในขอบเขตการมองเห็น
ขณะกด ให้เคลื่อนแท่งกดเพื่อตรวจสอบบริเวณส่วนปลายสุดรอบเส้นรอบวงทั้งหมดตามลำดับ
หากพบรอยฉีกขาด รอยฉีกขาดเทียม หรือบริเวณเสื่อม ให้ตรวจสอบสิ่งที่พบก่อนและหลังการกด และบันทึกการเปลี่ยนแปลงแบบไดนามิก (การบิดเบี้ยว การเปลี่ยนแปลงขอบเขตของการลอก)
การตรวจ BIO ร่วมกับการกดตาขาว เป็นมาตรฐานทองคำในการตรวจหาจอประสาทตาฉีกขาด บริเวณรอบนอก [3] และมีรายงานว่าการตรวจด้วยหลอดกรีดแบบไม่สัมผัสอาจพลาดการฉีกขาดรูปเกือกม้าเฉียบพลัน [5] ในทางกลับกัน ในการศึกษาเมื่อเร็วๆ นี้ที่เปรียบเทียบกับการถ่ายภาพจอประสาทตา มุมกว้างพิเศษ (UWF) พบว่าประมาณครึ่งหนึ่งของการฉีกขาดรูปเกือกม้าไม่สามารถตรวจพบได้ด้วย UWF เพียงอย่างเดียว ดังนั้น UWF เพียงอย่างเดียวไม่สามารถทดแทน BIO ร่วมกับการกดตาขาว ได้อย่างสมบูรณ์ [4] มีรายงานว่าความดันลูกตา ระหว่างการกดตาขาว สามารถเพิ่มขึ้นได้เฉลี่ย 65 มิลลิเมตรปรอท และสูงสุดถึง 88 มิลลิเมตรปรอทในการตรวจผู้ป่วยนอก ซึ่งอาจส่งผลต่อการไหลเวียนเลือดของลูกตา ดังนั้นควรพิจารณาความแรงและระยะเวลาในการกดในกรณีความดันลูกตา สูงและต้อหิน [6]
บันทึกผลการตรวจจอประสาทตา ในรูปแบบต่อไปนี้:
ทิศทางตามเข็มนาฬิกา : 1–12 นาฬิกา (บันทึกตำแหน่ง 12 นาฬิกาเป็นด้านบน ตัวอย่าง: ‘ทิศทาง 5 นาฬิกา’)ระยะห่างจากเส้นศูนย์สูตร : แยกเป็น ขั้วหลัง (post), เส้นศูนย์สูตร (equator), และ ora serrataเส้นผ่านศูนย์กลางจานประสาทตา (DD) : ใช้เส้นผ่านศูนย์กลางจานประสาทตา เป็นเกณฑ์อ้างอิงระยะทาง บันทึกเช่น ‘ห่างจากเส้นศูนย์สูตร 1 DD’ภาพร่าง : บันทึกตำแหน่ง รูปร่าง และขอบเขตของจอประสาทตาลอก และการฉีกขาดบนกระดาษร่างภาพจอประสาทตา (ที่มีวงกลมศูนย์กลางร่วม) โดยใช้ดินสอสี มีคำกล่าวว่า ‘การผ่าตัดจอประสาทตาลอก โดยไม่มีภาพร่างนั้นเสี่ยงพอๆ กับการเดินเรือโดยไม่มีแผนที่’
สามารถตรวจในท่านั่งได้ แต่จะทำให้การมองเห็นสามมิติ ทางด้านขมับและจมูกทำได้ยาก และจำกัดขอบเขตการตรวจด้วยการกด แนะนำให้นอนหงายเพื่อตรวจบริเวณรอบนอกอย่างละเอียด
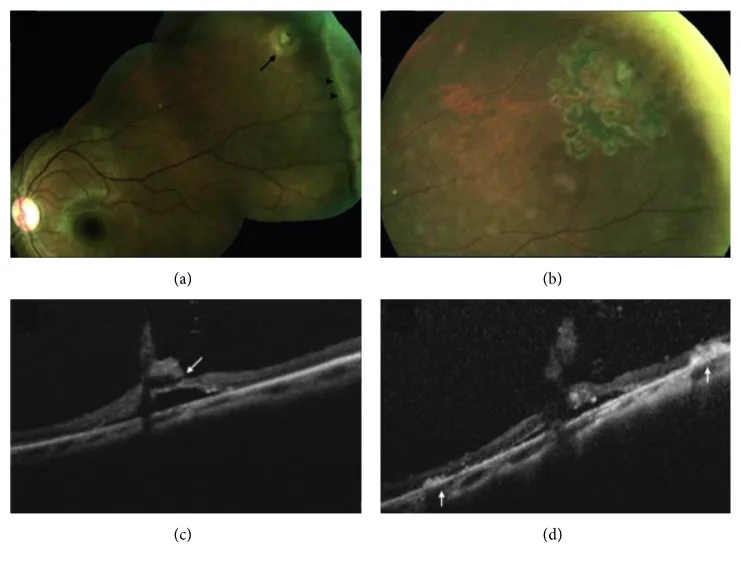
ภาพ SD-OCT ของจอประสาทตาส่วนรอบนอกแสดงปุ่มจอประสาทตาชนิดถุงน้ำและการฉีกขาดตลอดความหนา และ white without pressure Chu RL, et al. Morphology of Peripheral Vitreoretinal Interface Abnormalities Imaged with Spectral Domain Optical Coherence Tomography. J Ophthalmol. 2019;2019:3839168. Figure 3. PM
CI D: PMC6590607. License: CC BY.
ภาพถ่ายจอประสาทตา (a) แสดงการฉีกขาดของจอประสาทตา (ลูกศร) ร่วมกับปุ่มจอประสาทตา ชนิดถุงน้ำในตาซ้ายและ white without pressure (หัวลูกศร) และการเปลี่ยนแปลงหลังการจี้เลเซอร์ 1 เดือน (b) ก่อนผ่าตัด SD-OCT (c) และ 1 สัปดาห์หลังผ่าตัด (d) ซึ่งสอดคล้องกับการแยกความแตกต่างระหว่างการฉีกขาด การฉีกขาดเทียม และ white without pressure ที่กล่าวถึงในหัวข้อ ‘ผลการตรวจที่พบบ่อยและการจัดการ’
ผลการตรวจ โรค/ภาวะที่สงสัย ระดับความเร่งด่วน การจัดการ รอยนูนเป็นคลื่นสีเทาขาว (จอประสาทตา เป็นคลื่น) จอประสาทตาลอก ชนิดมีรอยฉีกขาดฉุกเฉิน ผ่าตัดทันที (การรัดรอบ / การตัดน้ำวุ้นตา ) รอยฉีกขาดรูปเกือกม้า / รูกลม / รอยฉีกขาดมีฝาปิด จอประสาทตาฉีกขาด (ก่อนลอก)กึ่งฉุกเฉิน จี้เลเซอร์ป้องกันภายใน 1-2 วัน จอประสาทตาเสื่อมบริเวณรอบนอก แบบตาข่ายหรือแบบหอยโข่งจอประสาทตา เสื่อมแบบตาข่าย (ตำแหน่งที่มักเกิดรอยฉีกขาด)ติดตามสังเกต แนะนำให้มาตรวจซ้ำเมื่ออาการแย่ลง มองเห็นจอประสาทตา ไม่ชัด (แดง) เลือดออกในน้ำวุ้นตา กึ่งฉุกเฉินถึงติดตามสังเกต ตรวจหาสาเหตุ (เบาหวาน / หลอดเลือดดำอุดตัน / รอยฉีกขาด ฯลฯ) เส้นเลือดใหม่, เลือดออก, จุดขาว, บวมน้ำ จอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferativeกึ่งฉุกเฉินถึงติดตามผล ประเมินระยะตามการจำแนกของ Fukuda และอื่นๆ เลเซอร์/ผ่าตัดน้ำวุ้นตา หัวประสาทตาแดง และนูน หัวประสาทตาคั่งเลือด, บวมน้ำหัวประสาทตา กึ่งฉุกเฉิน สงสัยความดันในกะโหลกศีรษะสูง ส่งต่ออายุรกรรมระบบประสาท หัวประสาทตาซีด ขอบเขตชัดเจน ฝ่อของเส้นประสาทตา ติดตามผลถึงตรวจละเอียด หาสาเหตุ (ต้อหิน , ขาดเลือด, เส้นประสาทตา อักเสบ) รอยโรควงแหวนสีขาวบริเวณรอบนอก การจำแนกระยะจอประสาทตา ในทารกคลอดก่อนกำหนด (ROP ) ฉุกเฉินถึงกึ่งฉุกเฉิน ใช้เลนส์ 25D/30D ประเมินตามการจำแนก ICROP 3
การกดตาขาว ยังมีประโยชน์ในการแยกรูฉีกขาดและรูฉีกขาดเทียม (white with pressure: WWP)
รูฉีกขาดจริง : ขอบรูฉีกขาดยกตัวอย่างชัดเจนเมื่อกด หากมีของเหลวใต้จอประสาทตา อยู่รอบๆ แสดงว่าจอประสาทตาลอก กำลังดำเนินไปWWP : ปรากฏเป็นสีขาวเมื่อกด แต่ขอบเขตไม่ชัดเจนกับบริเวณรอบๆ และหายไปเมื่อปล่อยแรงกด
การแยกนี้มีความสำคัญอย่างยิ่งในการตัดสินใจว่าจำเป็นต้องจี้เลเซอร์ป้องกันหรือเพียงแค่ติดตามผล
การเกิดภาพจริงกลับหัวที่สังเกตได้ด้วยกล้องตรวจตาทางอ้อมขึ้นอยู่กับทัศนศาสตร์เชิงเรขาคณิต กำลังขยาย (M) ประมาณได้จากอัตราส่วนของกำลังหักเหของเลนส์รวมแสง (D) ต่อกำลังหักเหสมมูลของตา (ประมาณ 60 D)
สูตรประมาณกำลังขยาย : M ≒ 60D ÷ ค่า D ของเลนส์
ตัวอย่าง: เมื่อใช้เลนส์ 20D → M ≒ 60 ÷ 20 = 3 เท่า
ตัวอย่าง: เมื่อใช้เลนส์ 28D → M ≒ 60 ÷ 28 ≒ 2.1 เท่า
กำลังขยายจริงสูงกว่าเล็กน้อยเนื่องจากการออกแบบเลนส์ (การแก้ไขแบบไม่เป็นทรงกลมและกระจกเงาระนาบ)
ในยุคปัจจุบัน การออกแบบแบบไม่เป็นทรงกลมกลายเป็นมาตรฐานสำหรับเลนส์รวมแสง ซึ่งแก้ไขความคลาดทรงกลมและสีบริเวณรอบนอก ทำให้เลนส์ 20D/28D ให้ภาพที่คมชัดจนถึงขอบลานสายตาที่ใช้งานได้จริง
การมองเห็นสามมิติ ในกล้องตรวจตาทางอ้อมเกิดขึ้นเมื่อตาทั้งสองข้างของผู้ตรวจสังเกตอวัยวะภายในตาพร้อมกันจากมุมที่แตกต่างกันผ่านรูม่านตา
ตาซ้ายและตาขวารับแสงสะท้อนจากจอประสาทตา ด้วยมุมตกกระทบที่แตกต่างกัน
ความแตกต่างในการมองเห็น แบบสองตานี้ถูกจดจำว่าเป็นข้อมูลความลึกของจอประสาทตา (ความสูงของส่วนนูน ความลึกของส่วนเว้า)
หากการขยายม่านตา ไม่เพียงพอ (เส้นผ่านศูนย์กลางรูม่านตา เล็ก) ความแตกต่างของมุมตกกระทบระหว่างตาทั้งสองข้างจะลดลง และความรู้สึกสามมิติจะแย่ลง
ยิ่งเส้นผ่านศูนย์กลางรูม่านตา ใหญ่ขึ้น ความรู้สึกสามมิติก็จะดีขึ้น ดังนั้นการขยายม่านตา อย่างเพียงพอ (อย่างน้อย 6 มม. เหมาะสม) จึงเป็นปัจจัยที่ส่งผลต่อความแม่นยำของการตรวจ
การให้ผู้ป่วยนอนหงายมีข้อดีดังนี้:
สังเกตบริเวณรอบนอกทั้งหมดได้ง่ายโดยไม่มีผลกระทบจากแรงโน้มถ่วง
สามารถกดลูกตาผ่านเปลือกตาได้อย่างสม่ำเสมอ
ผู้ตรวจสามารถสังเกตต่อไปพร้อมกับวาดภาพร่างได้ง่าย
ยังสามารถตรวจสอบการเปลี่ยนแปลงการกระจายของของเหลวใต้จอประสาทตา (การทดสอบเปลี่ยนท่า)
ในท่านั่ง การมองเห็นสามมิติ ด้านขมับและด้านจมูกทำได้ยาก และขอบเขตการตรวจด้วยการกดมีจำกัด
Optos® (กล้องตรวจตาเลเซอร์สแกนมุมกว้างพิเศษ 200 องศา) และ CLARUS® (กล้องถ่ายภาพจอประสาทตามุมกว้าง พิเศษ 45–133 องศา) สามารถเก็บภาพจอประสาทตา มุมกว้างได้โดยไม่ต้องขยายม่านตา และไม่สัมผัสตา มีประโยชน์สูงในการคัดกรอง บันทึก อธิบายผู้ป่วย และอ่านผลทางไกล
อย่างไรก็ตาม การถ่ายภาพจอประสาทตา มุมกว้างพิเศษเป็นภาพระนาบ และไม่สามารถแทนที่การมองเห็นสามมิติ การสังเกตแบบไดนามิก (การเปลี่ยนแปลงของสิ่งที่พบเนื่องจากการกดตาขาว ) และการประเมินบริเวณรอบนอกสุดใกล้กับ ora serrata ที่ BIO ให้ได้ BIO เป็นสิ่งจำเป็นสำหรับการยืนยันขั้นสุดท้ายของ “รอยโรคที่ดูเหมือนรอยฉีกขาด” ในภาพสองมิติ และทั้งสองอย่างเสริมซึ่งกันและกัน
ชุดหูฟังที่มีเซ็นเซอร์ดิจิทัลในตัวและฟังก์ชันบันทึก (Digital BIO ) ได้ถูกนำมาใช้ในทางปฏิบัติแล้ว วิดีโอแบบเรียลไทม์สามารถแสดงบนจอภาพภายนอกและบันทึกเป็นวิดีโอหรือภาพนิ่ง ทำให้สามารถประยุกต์ใช้ในการอธิบายก่อนผ่าตัด การศึกษา และการปรึกษาทางไกล
ในประเทศกำลังพัฒนา เกาะห่างไกล และสถานที่ NICU อาจเป็นเรื่องยากที่จะมีจักษุแพทย์ประจำ และกำลังมีการพัฒนาระบบเพื่อส่งภาพการตรวจ BIO แบบเรียลไทม์ไปยังผู้เชี่ยวชาญทางไกลเพื่ออ่านผล การคัดกรองจอประสาทตา ในทารกคลอดก่อนกำหนด (ROP ) เป็นพื้นที่การประยุกต์ใช้ที่มีแนวโน้มดีเป็นพิเศษ และการรวมกันของ BIO ดิจิทัลกับการอ่านผลทางไกลอาจช่วยลดความเหลื่อมล้ำในการเข้าถึงการดูแลสุขภาพ ควรสังเกตว่า ในการศึกษาที่เปรียบเทียบการคัดกรอง ROP โดยใช้การถ่ายภาพดิจิทัลมุมกว้างและ BIO แบบไปข้างหน้า พบว่าการถ่ายภาพดิจิทัลควรอยู่ในตำแหน่งเสริมมากกว่าที่จะแทนที่ BIO เพียงอย่างเดียว [7]
การคัดกรองจอประสาทตา ในเบาหวาน ROP และต้อหิน โดยใช้กล้องถ่ายภาพจอประสาทตามุมกว้าง ที่ใช้ AI กำลังถูกนำมาใช้ในเชิงพาณิชย์ ระบบเหล่านี้มีประโยชน์ในการคัดกรองเบื้องต้น แต่ในการดูแลที่แม่นยำ (การตัดสินใจบ่งชี้การผ่าตัด การติดตามการรักษา) เชื่อว่า BIO ยังคงทำหน้าที่เป็นขั้นตอนการตรวจหลัก
Sen M, Honavar SG. Charles L. Schepens: Eye Spy. Indian J Ophthalmol. 2023;71(7):2625-2627. PMID: 37417098. PMCI D: PMC10491037.
Kim SJ, Bailey ST, Kovach JL, et al. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern®. Ophthalmology. 2025;132(4):P163-P196. PMID: 39918519.
Raevis J, Hariprasad SM, Shrier E. The Depressing Part of Retina: A Review of Scleral Depression and Scleral Indentation. Ophthalmic Surg Lasers Imaging Retina. 2021;52(2):71-74. PMID: 33626165.
Lin AC, Kalaw FGP , Schönbach EM, et al. The Sensitivity of Ultra-Widefield Fundus Photography Versus Scleral Depressed Examination for Detection of Retinal Horseshoe Tears. Am J Ophthalmol. 2023;255:73-79. PMID: 37468086.
Natkunarajah M, Goldsmith C, Goble R. Diagnostic effectiveness of noncontact slitlamp examination in the identification of retinal tears. Eye (Lond). 2003;17(5):607-609. PMID: 12855967.
Trevino R, Stewart B. Change in intraocular pressure during scleral depression. J Optom. 2015;8(4):244-251. PMID: 25444648.
Dhaliwal C, Wright E, Graham C, McIntosh N, Fleck BW. Wide-field digital retinal imaging versus binocular indirect ophthalmoscopy for retinopathy of prematurity screening: a two-observer prospective, randomised comparison. Br J Ophthalmol. 2009;93(3):355-359. PMID: 19028742.
Rai AS, Rai AS, Mavrikakis E, Lam WC. Teaching binocular indirect ophthalmoscopy to novice residents using an augmented reality simulator. Can J Ophthalmol. 2017;52(5):430-434. PMID: 28985799.