ภาวะต้อหิน เฉียบพลัน (ภาวะมุมปิดปฐมภูมิเฉียบพลัน /APACA ) เป็นภาวะฉุกเฉินทางจักษุวิทยา ที่ความดันลูกตา เพิ่มขึ้นอย่างกะทันหันถึง 40–80 มิลลิเมตรปรอทเนื่องจากการปิดของมุมตา จำเป็นต้องได้รับการรักษาภายในไม่กี่ชั่วโมงเพื่อช่วยการมองเห็น อาการทั่วไปคือ สามอาการหลัก ได้แก่ ปวดตา ปวดศีรษะ และคลื่นไส้อาเจียน ซึ่งมักถูกวินิจฉัยผิดว่าเป็นโรคทางเดินอาหารหรือระบบประสาท1)
ปัจจัยทางกายวิภาคที่เอื้อ ได้แก่ ช่องหน้าม่านตาตื้น แกนตา สั้น เลนส์ตาหนา และสายตายาว พบได้บ่อยใน ผู้หญิงสูงอายุ
การรักษาฉุกเฉินรวมถึง การให้แมนนิทอล 20% ทางหลอดเลือดดำ ยาหยอดพิโลคาร์พีน 1–2% บ่อยครั้ง และอะเซตาโซลาไมด์ เพื่อลดความดันลูกตา ตามด้วย การทำเลเซอร์ม่านตา (LPI ) เมื่อกระจกตา ใสขึ้น2)
แนวทางปฏิบัติโรคต้อหิน ฉบับที่ 5 แนะนำ การสร้างเลนส์ใหม่เป็นทางเลือกแรกสำหรับ APAC 2) และแนวทาง APGS 2025 แนะนำอย่างยิ่งให้สร้างเลนส์ใหม่เร็วภายใน 1–3 เดือนหลังจากภาวะเฉียบพลันสงบ1)
ในกรณีที่มีภาวะเฉียบพลันในตาข้างเดียว ตาข้างตรงข้ามจำเป็นต้องได้รับการทำเลเซอร์ม่านตา เชิงป้องกันหรือการนำเลนส์ออก 2)
ภาวะต้อหิน เฉียบพลันเป็นภาวะฉุกเฉินทางจักษุวิทยา ที่ความดันลูกตา เพิ่มขึ้นอย่างกะทันหันและรุนแรงเนื่องจากการปิดของมุมตาอย่างรวดเร็ว ความดันลูกตา มักสูงถึง 40–80 มิลลิเมตรปรอท และหากไม่ได้รับการรักษาอย่างเหมาะสมภายในไม่กี่ชั่วโมง อาจทำให้เกิดความเสียหายต่อเส้นประสาทตา อย่างถาวร ถือเป็นหนึ่งในภาวะเร่งด่วนที่สุดในจักษุวิทยา
สมาคมต้อหิน แห่งเอเชียแปซิฟิก (APGS) และสถาบันศาสตราจารย์จักษุวิทยาแห่งเอเชียแปซิฟิก (AAPPO) เสนอในฉันทามตินานาชาติปี 2025 ให้รวมคำศัพท์เป็น acute primary angle closure attack (APACA ) 1) คำนี้เน้นถึงลักษณะเฉียบพลันและฉุกเฉินของโรค และจงใจละเว้นคำว่า “glaucoma” เนื่องจากโรคเส้นประสาทตา จากต้อหิน สามารถป้องกันได้หากรักษาอย่างรวดเร็ว1) คำนี้ได้รับการรับรองด้วยความเห็นชอบ 94.11% ในการลงคะแนนของคณะกรรมการ APGS 2025
ในทางระบาดวิทยา พบมากที่สุดในชาวจีนและชาวเอเชีย โดยมีอัตราการเกิดต่อปีรายงานอยู่ที่ 6–16 รายต่อ 100,000 คน 1) ในขณะที่อัตราการเกิดในชาวคอเคเซียนยุโรปและอเมริกาอยู่ที่เพียง 2–4.1 รายต่อ 100,000 คน ดังนั้นชาวเอเชียจึงมีความเสี่ยงสูงกว่าประมาณ 3–4 เท่า 1, 14) การทบทวนอย่างเป็นระบบโดย Day และคณะรายงานความชุกของโรคต้อหินมุมปิดปฐมภูมิ ในประชากรเชื้อสายยุโรป ซึ่งเผยให้เห็นความแตกต่างทางเชื้อชาติอย่างมาก 14) นอกจากนี้ เป็นที่ทราบกันดีว่าผู้ป่วยชาวเอเชียมีการพยากรณ์โรคทางสายตาที่แย่กว่าเมื่อเทียบกับผู้ป่วยชาวตะวันตก และในการศึกษาติดตามระยะยาวโดย Aung และคณะในสิงคโปร์ ที่ระยะติดตาม 4–10 ปี พบว่า 17.8% ของดวงตาที่ได้รับผลกระทบตาบอด 47.8% มีภาวะประสาทตาเสื่อมจากต้อหิน และ 57% มีค่าสายตาที่แก้ไขแล้วต่ำกว่า 6/9 Snellen 1, 7) ในการศึกษา Tajimi ของญี่ปุ่น ความชุกของโรคต้อหินมุมปิดปฐมภูมิ (PACG ) ในผู้ที่มีอายุ 40 ปีขึ้นไปคือ 0.6% ในขณะที่การศึกษา Kumejima คือ 2.2% แสดงให้เห็นความแตกต่างในแต่ละภูมิภาค และโดยเฉพาะอย่างยิ่งในจังหวัดโอกินาวะ ความถี่ของโรคต้อหินมุมปิด สูง 2) ตามการประมาณการทั่วโลกของ Quigley และคณะ ในปี 2020 จำนวนผู้ป่วยโรคต้อหินมุมปิดปฐมภูมิ ทั่วโลกมีประมาณ 21 ล้านคน โดยภูมิภาคเอเชียเป็นส่วนใหญ่ 10)
อาการกำเริบเกิดขึ้นเมื่อปัจจัยกระตุ้นบางอย่างซ้อนทับกันในดวงตาที่มีความโน้มเอียงทางกายวิภาค โดยทั่วไปแล้ว ผู้หญิงสูงอายุที่มีแกนตา สั้น ช่องหน้าม่านตาตื้น และสายตายาว หลังจากได้รับยาต้านโคลิเนอร์จิกหรือยาขยายม่านตา หรือหลังจากทำงานในท่าก้มหน้าเป็นเวลานาน หรือเนื่องจากม่านตา ขยายตามธรรมชาติในเวลากลางคืน การทดลองในสัตว์แสดงให้เห็นว่าหากความดันลูกตา อยู่ที่ 50 มิลลิเมตรปรอทหรือสูงกว่านานกว่า 12 ชั่วโมง จะเกิดความเสียหายที่ไม่สามารถกลับคืนได้ต่อเส้นใยประสาทจอตา เซลล์ปมประสาท และเส้นประสาทตา 1) ดังนั้นเวลาตั้งแต่เริ่มมีอาการจนถึงเริ่มการรักษาจึงมีผลอย่างมากต่อการพยากรณ์โรคทางสายตา
แนวคิดเรื่องอาการกำเริบเฉียบพลันเป็นที่รู้จักกันมานานในประวัติศาสตร์ และมีการใช้คำศัพท์ต่างๆ เช่น “โรคต้อหินมุมปิด เฉียบพลัน (AACG)” “อาการกำเริบเฉียบพลันของต้อหิน ” “ภาวะวิกฤตมุมปิดเฉียบพลัน (AACC)” และ “การปิดมุมปฐมภูมิเฉียบพลัน (APAC)” 1) ในแนวทาง APGS 2025 คำว่า APACA ได้รับการแนะนำเป็นคำศัพท์ที่แนะนำเพื่อรวมคำศัพท์ที่หลากหลายเหล่านี้เข้าด้วยกัน โดยชี้แจงลักษณะเฉียบพลัน ฉุกเฉิน และปฐมภูมิ 1) นอกจากนี้ การไม่รวมคำว่า “ต้อหิน ” โดยเจตนา บ่งบอกว่าด้วยการรักษาที่รวดเร็ว อาจหลีกเลี่ยงภาวะประสาทตาเสื่อมจากต้อหิน ได้ 1) อย่างไรก็ตาม ควรสังเกตว่าแม้หลังจากความดันลูกตา กลับสู่ปกติแล้ว การสูญเสียเซลล์ปมประสาทจอตาอาจดำเนินต่อไปเนื่องจากการบาดเจ็บจากการกลับมาไหลเวียนเลือดหลังขาดเลือด 1)
โรคนี้มีการพยากรณ์โรคที่แย่ลงหากเริ่มมีอาการช้า ในผู้ป่วยสูงอายุที่มีโรคร่วมหลายอย่าง มาพบแพทย์ช้า และมีความดันลูกตา สูง มักไม่สามารถลดความดันลูกตา ได้เพียงพอด้วยการรักษาด้วยยาแบบเดิมเพียงอย่างเดียว 1) ระดับการศึกษา ระยะเวลาจากอาการจนถึงการรักษา และความดันลูกตา เมื่อมาถึง ถูกระบุว่าเป็นปัจจัยเสี่ยงอิสระต่อการตาบอด 1) ดังนั้นการให้ความรู้และการเข้าถึงการรักษาอย่างรวดเร็วจึงเป็นความท้าทายด้านสาธารณสุข
ในฉันทามติ APGS 2025 ข้อ 1.3 ข้อความ “ภาวะต้อหิน เฉียบพลันเป็นภาวะฉุกเฉินทางจักษุวิทยา และจำเป็นต้องลดความดันลูกตา ทันที” ได้รับการรับรองด้วยความเห็นพ้อง 100% 1) นอกจากนี้ ในฉันทามติ 1.9 ได้รับการยืนยันด้วยความเห็นพ้อง 100% ว่า “การวินิจฉัยที่แม่นยำเป็นสิ่งสำคัญ แต่เมื่อสงสัยทางคลินิกว่าเป็นโรคนี้ ควรให้ความสำคัญกับการลดความดันลูกตา อย่างรวดเร็ว” 1)
Q
คนแบบไหนที่เสี่ยงต่อการเกิดภาวะต้อหินเฉียบพลัน?
A
มักเกิดในหญิงสูงอายุที่มีสายตายาว โดยมีแกนลูกตาสั้น ช่องหน้าตาเตี้ย และเลนส์ตาหนา เมื่ออายุมากขึ้น เลนส์ตาจะหนาขึ้นและเคลื่อนไปข้างหน้า การสัมผัสระหว่างม่านตา กับเลนส์ตาที่ขอบรูม่านตา เพิ่มขึ้น และซิลิอารีบอดี เคลื่อนไปข้างหน้า ประวัติครอบครัวหรือประวัติการเกิดภาวะนี้ในตาอีกข้างก็เป็นปัจจัยเสี่ยงเช่นกัน ยาที่กระตุ้น ได้แก่ ยาขยายรูม่านตา ยาต้านโคลิเนอร์จิก ยาต้านเศร้ากลุ่มไตรไซคลิก SSRI ยาลดคัดจมูก (ที่มีสารต้านฮิสตามีน) และยาแก้อาเจียน ภาวะนี้อาจเกิดขึ้นหลังจากได้รับยาก่อนส่องกล้องกระเพาะอาหาร ยานอนหลับ หรือยารักษาโรคจิต 1) การก้มศีรษะเป็นเวลานาน เช่น อ่านหนังสือ เย็บผ้า หรือการขยายรูม่านตา ตามธรรมชาติในเวลากลางคืนก็สามารถกระตุ้นให้เกิดภาวะนี้ได้
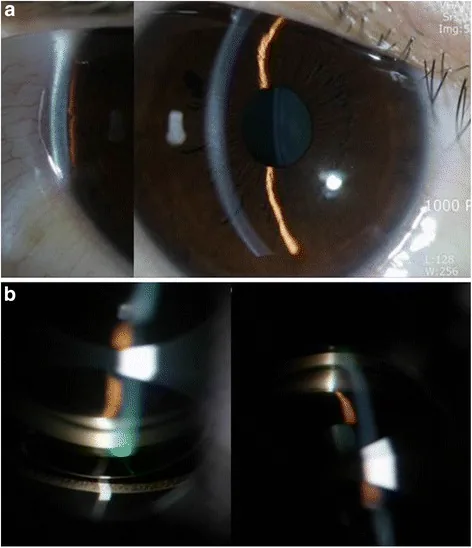
ภาพจากกล้องจุลทรรศน์ชีวภาพและภาพ gonioscopy ของต้อหินมุมปิดปฐมภูมิเฉียบพลัน แสดงช่องหน้าตาเตี้ยและมุมปิด Han YS, et al. Secondary angle closure glaucoma by lupus choroidopathy as an initial presentation of systemic lupus erythematosus: a case report. BMC Ophthalmol. 2015. Figure 2. PM
CI D: PMC4625431. License: CC BY.
ในภาพจากกล้องจุลทรรศน์ชีวภาพ ช่องหน้าตาจะตื้นและมุมแคบมาก Gonioscopy แสดงการปิดของมุมโดยม่านตา ส่วนปลาย ซึ่งเหมาะสมสำหรับอธิบายอาการแสดงทางคลินิกของภาวะมุมปิดเฉียบพลัน
ภาวะต้อหิน เฉียบพลันมีลักษณะเด่นคือทั้งอาการและอาการแสดงทางคลินิกที่รุนแรง อย่างไรก็ตาม อาจมีกรณีที่ไม่ปกติซึ่งไม่มีอาการแสดงครบถ้วน ทำให้แพทย์ที่มีประสบการณ์น้อยอาจมองข้ามได้ 1)
เมื่อความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว จะเกิดอาการรุนแรงดังต่อไปนี้
ปวดตา อย่างรุนแรงเบ้าตา ลึกด้านเดียวกันปวดศีรษะข้างเดียวกัน : ร้าวไปที่หน้าผากและขมับคลื่นไส้และอาเจียน : อาการทางเดินอาหารอาจเด่นชัด นำไปสู่การวินิจฉัยผิดว่าเป็นกระเพาะลำไส้อักเสบเฉียบพลันหรือเลือดออกใต้เยื่อหุ้มสมองชั้นกลาง 1) ตามัวและการมองเห็น ลดลง : เนื่องจากกระจกตา บวมเห็นรุ้ง (Halo) : มองเห็นวงกลมสีรุ้งรอบแหล่งกำเนิดแสงเยื่อบุตาอักเสบ (conjunctival injection)
เมื่อมีอาการทางระบบ เช่น ปวดศีรษะรุนแรง คลื่นไส้ อาเจียน นำมาก่อน มีความเสี่ยงที่จะวินิจฉัยผิดเป็นโรคทางระบบประสาทหรือทางเดินอาหาร1) แนวทาง APGS 2025 เน้นว่าอาการทางระบบเหล่านี้เป็นเบาะแสการวินิจฉัยที่สำคัญ1) .
อาการแสดง ลักษณะ ความดันลูกตา สูงขึ้นอย่างชัดเจน (40–80 มิลลิเมตรปรอท)1) กระจกตา ขุ่นมัวเนื่องจากเยื่อบุผิวบวมน้ำ ช่องหน้าลูกตา ตื้นมาก (ความลึกช่องหน้าประมาณ 1.3–1.5 มม. จากการตรวจ OCT ส่วนหน้า) รูม่านตา ขยายปานกลาง ปฏิกิริยาต่อแสงลดลงหรือหายไป เยื่อบุตา การฉีดของเลนส์ปรับตาและเยื่อบุตา คั่งเลือด มุมตา มุมปิดกว้าง (ยืนยันทั้งสองข้าง) เลนส์ตา Glaukomflecken (เนื้อตายขาดเลือดของเยื่อบุเลนส์) 1) จานประสาทตา ในระยะเฉียบพลัน อาจพบจานประสาทตา บวม เส้นเลือดดำโป่งพอง และเลือดออกที่จานประสาทตา
ม่านตา ขยายปานกลางเป็นตำแหน่งที่ทั้งกล้ามเนื้อหูรูดและกล้ามเนื้อขยายม่านตา ถูกกระตุ้นร่วมกัน ซึ่งเป็นภาวะที่เกิดการอุดตันของรูม่านตา แบบสัมพัทธ์และการสัมผัสระหว่างม่านตา กับเลนส์ที่ขอบม่านตา มากที่สุด นอกจากนี้ ความดันลูกตา ที่สูงมากทำให้กล้ามเนื้อหูรูดม่านตา ขาดเลือด ส่งผลให้รีเฟล็กซ์แสงหายไป การวัดและบันทึกความดันลูกตา ด้วยเครื่องวัดความดันลูกตา Goldmann ได้รับคำแนะนำจากฉันทามติ APGS 2025 ข้อ 1.6 1) .
ในโรคต้อหินมุมปิด เรื้อรัง (CACG) ความดันลูกตา สูงขึ้นในระดับปานกลาง (ประมาณ 20-30 มม.ปรอท) ภาวะเลือดคั่งเล็กน้อยหรือไม่มีเลย และอาการแสดงน้อย แตกต่างจากภาวะเฉียบพลัน
Q
อาการทั่วไปของภาวะต้อหินเฉียบพลันคืออะไร?
A
สามอาการหลักคือ ปวดตา ปวดศีรษะ คลื่นไส้อาเจียน ร่วมกับตามัว เห็นแสงสีรุ้ง สายตาลดลง และตาแดง เนื่องจากอาการทางระบบ เช่น ปวดศีรษะรุนแรงและอาเจียนอาจเด่นชัด จึงมักถูกวินิจฉัยผิดเป็นโรคทางระบบประสาทหรือกระเพาะลำไส้อักเสบเฉียบพลัน 1) สัญญาณที่ตรวจพบ ได้แก่ ความดันลูกตา สูงมาก (40-80 มม.ปรอท) กระจกตา บวม ช่องหน้าตาแคบ ม่านตา ขยายปานกลางคงที่ รีเฟล็กซ์แสงลดลง ตาแดง แบบ ciliary มุมปิดกว้าง และบางครั้งพบ Glaukomflecken อาการเหล่านี้อาจไม่ครบทุกอย่าง ในกรณีที่ไม่ปกติอาจพบเพียงบางส่วน ดังนั้นหากสงสัย ควรวัดความดันลูกตา ทันที
การเกิดภาวะต้อหิน เฉียบพลันเกี่ยวข้องกับสองปัจจัย: ปัจจัยทางกายวิกรรม predisposing และปัจจัยกระตุ้น
ปัจจัยทางกายวิกรรม
ช่องหน้าตาแคบ : ความลึกของช่องหน้าตาน้อย เห็นได้ชัดเจนใน OCT ส่วนหน้า
ลูกตาสั้น : แนวโน้มความยาวแกนลูกตา สั้น (โดยทั่วไป <22 มม.)
ตำแหน่งเลนส์แก้วตา ที่หนาขึ้นด้านหน้า : เมื่ออายุมากขึ้น เลนส์แก้วตา จะหนาขึ้นและเคลื่อนไปข้างหน้า
สายตายาว แกนตา สั้นสัมพันธ์กับความลึกของช่องหน้าม่านตา ที่ตื้น
อายุมากและเพศหญิง : ปัจจัยจากเลนส์แก้วตา ที่เกี่ยวข้องกับอายุและการเคลื่อนตัวของซิลิอารีบอดี ไปข้างหน้ามีส่วนเกี่ยวข้อง 1)
ประวัติครอบครัวและประวัติการเกิดภาวะเฉียบพลันในตาอีกข้าง : บ่งชี้ถึงปัจจัยทางพันธุกรรมและความโน้มเอียงของตาทั้งสองข้าง 1)
ปัจจัยกระตุ้นการเกิดภาวะเฉียบพลัน
ยาขยายม่านตา : ยาหยอดตาที่ใช้ในการตรวจตา เช่น โทรปิคาไมด์ และฟีนิลเอฟริน 1)
ยาต้านโคลิเนอร์จิก : ยาที่ใช้ก่อนการส่องกล้องกระเพาะอาหาร ยานอนหลับ ยารักษาโรคจิต 1)
ยาต้านเศร้ากลุ่มไตรไซคลิกและ SSRI : เนื่องจากฤทธิ์ยับยั้งพาราซิมพาเทติกส่วนกลางและฤทธิ์ขยายม่านตา 1)
ยาลดคัดจมูก : ยาที่มีส่วนผสมของแอนติฮิสตามีนและฟีนิลเอฟริน 1)
ยากระตุ้นซิมพาเทติกและยาแก้อาเจียน : ทั้งสองชนิดเสริมการอุดตันของรูม่านตา และการคั่งของมุมตาผ่านฤทธิ์ขยายม่านตา 1)
ปัจจัยกระตุ้นในชีวิตประจำวัน : การอ่านหนังสือหรือเย็บผ้าเป็นเวลานานในท่าก้มหน้า การขยายม่านตา ตามธรรมชาติในที่มืดหรือตอนกลางคืน
ในฉันทามติ APGS 2025 ข้อ 1.8 ได้รับการยืนยันด้วยความเห็นพ้อง 88.24% ว่ายาที่มีฤทธิ์ขยายม่านตา และทำให้กล้ามเนื้อปรับตาเป็นอัมพาตสามารถกระตุ้นให้เกิด APACA ในตาที่มีปัจจัยทางกายวิภาคที่โน้มเอียงได้ 1) การซักประวัติการใช้ยาอย่างละเอียดเป็นเบาะแสสำคัญในการวินิจฉัย
ปัจจัยทางกายวิภาคเพิ่มเติม: การที่เลนส์แก้วตา หนาขึ้นตามอายุตลอดชีวิตเป็นปัจจัยชี้ขาด ในตาสายตายาว แกนตา สั้นและช่องหน้าม่านตาตื้น จึงไวต่อผลกระทบจากการหนาตัวของเลนส์แก้วตา เลนส์แก้วตา ที่หนาขึ้นจะดันม่านตา ทั้งหมดไปข้างหน้า เรียกว่าปัจจัยจากเลนส์แก้วตา นอกจากนี้ การสัมผัสระหว่างม่านตา และเลนส์แก้วตา ที่ขอบม่านตา ที่มากขึ้นจะเพิ่มความต้านทานการไหลของอารมณ์ขันในน้ำ ทำให้เกิดการอุดตันของรูม่านตา แบบสัมพัทธ์ การศึกษาทางจุลกายวิภาคศาสตร์และการถ่ายภาพแสดงให้เห็นว่าตำแหน่งของซิลิอารี โพรเซสเคลื่อนไปข้างหน้าตามอายุ และการศึกษา Kumejima ยืนยันว่านี่คือลักษณะของตาที่มีมุมปิด 2) การศึกษาพารามิเตอร์ของม่านตา เชิงปริมาณโดย Wang และคณะ แสดงให้เห็นว่าความหนา ความโค้ง และพื้นที่ของม่านตา มีความสัมพันธ์อย่างมีนัยสำคัญกับมุมแคบ และกรณีที่ม่านตา โป่งไปข้างหน้ามีความเสี่ยงต่อการเกิดภาวะเฉียบพลันสูงกว่า ซึ่งได้รับการยืนยันโดยการวิเคราะห์ภาพ OCT ส่วนหน้าของตา 12)
โดยทั่วไปถือว่าตาสายตาสั้น มีความเสี่ยงต่ำต่อการเกิดภาวะเฉียบพลัน แต่ก็ไม่ใช่ข้อยกเว้น ในการศึกษาภาคตัดขวางของ Yong และคณะ จากผู้ป่วยมุมปิด 427 ราย มี 94 รายที่สายตาสั้น และในจำนวนนี้ 11 ราย (11.7%) มีสายตาสั้น มากกว่า -5.0 D 1) ในฉันทามติ APGS 2025 ข้อ 4.1 ได้รับการยอมรับด้วยความเห็นพ้อง 94.11% ว่าตาสายตาสั้น ไม่ได้ถูกแยกออกจากการเกิดภาวะมุมปิดเฉียบพลันโดยสิ้นเชิง 1) ความเสี่ยงขึ้นอยู่กับปัจจัยทางกายวิภาคที่โน้มเอียงเป็นหลัก เช่น ช่องหน้าม่านตาตื้น ไม่ใช่ค่าสายตาหรือความยาวแกนตา 1)
Q
มียาที่ทำให้เกิดภาวะต้อหินเฉียบพลันได้ง่ายหรือไม่?
A
ต้องระวังยาที่มีฤทธิ์ขยายม่านตา หรือฤทธิ์ต้านโคลิเนอร์จิก โดยเฉพาะอย่างยิ่ง ได้แก่ ยาหยอดตาขยายม่านตา (tropicamide, phenylephrine) ยาต้านโคลิเนอร์จิกที่ใช้ก่อนการส่องกล้องกระเพาะอาหาร ยาต้านเศร้ากลุ่มไตรไซคลิก SSRI ยาลดคัดจมูกและยาแก้หวัดที่มีสารต้านฮิสตามีน ยารักษาโรคจิต ยานอนหลับกลุ่มเบนโซไดอะซีพีน ยาแก้อาเจียน และยากระตุ้นซิมพาเทติก 1) ยาเหล่านี้ทำให้ม่านตา ขยายปานกลางโดยทำให้กล้ามเนื้อหูรูดม่านตา เป็นอัมพาตหรือเพิ่มการทำงานของกล้ามเนื้อขยายม่านตา ซึ่งทำให้การอุดตันของม่านตา และความแออัดของมุมตาแย่ลงในตาที่มีโครงสร้างทางกายวิภาคที่เอื้อ 1) เมื่อสั่งยาที่มีความเสี่ยง ควรตรวจสอบว่ามีช่องหน้าตื้นหรือมุมตาแคบหรือไม่ และให้ความรู้แก่ผู้ป่วยให้ไปพบจักษุแพทย์ทันทีหากมีอาการปวดตา การมองเห็น ลดลง หรือเห็นแสงเป็นวงรอบ
การวินิจฉัยภาวะต้อหิน เฉียบพลันอาศัยการวินิจฉัยทางคลินิกโดยการรวมกันของความดันลูกตา ที่เพิ่มขึ้นอย่างรวดเร็วกับอาการและอาการแสดงทางคลินิก ในฉันทามติ APGS 2025 (1.6) ได้รับการยอมรับว่า “APACA เป็นการวินิจฉัยทางคลินิกตามอาการและอาการแสดง” ด้วยความเห็นพ้อง 94.11% 1) อย่างไรก็ตาม จำเป็นต้องมีการตรวจหลายอย่างเพื่อแยกความแตกต่างจากโรคอื่นที่ทำให้ความดันลูกตา สูงอย่างรุนแรง
ความชัดเจนของการมองเห็น การวัดความดันลูกตา (เครื่องวัดความดันลูกตาแบบ Goldmann applanation)1) การตรวจเซลล์เยื่อบุผิวดวงตา (กล้องจุลทรรศน์สเปคูลาร์) : การประเมินที่จำเป็นก่อนการทำเลเซอร์ม่านตา เนื่องจากจำนวนเซลล์เยื่อบุผิวดวงตาที่ต่ำจะเพิ่มความเสี่ยงต่อโรคกระจกตาพุพอง จากเลเซอร์ 2) OCT ส่วนหน้ากระจกตา และม่านตา การวัดความยาวแกนลูกตา : เพื่อยืนยันแกนสั้น (โดยทั่วไปน้อยกว่า 22 มม.)การตรวจมุมตา ด้วย Gonioscope (ทั้งสองข้าง)การตรวจมุมตา ด้วย Gonioscope ทั้งสองข้างถือว่าจำเป็นด้วยความเห็นพ้อง 100% 1) แม้ว่าตาที่เป็นโรคจะตรวจได้ยากเนื่องจากกระจกตา บวม แต่ผลการตรวจจากตาอีกข้างก็มีประโยชน์ในการวินิจฉัย 1) การตรวจวัดสายตา (ทั้งสองข้าง)สายตายาว เป็นค่าสายตาปกติ หากมีสายตาสั้น ควรพิจารณาความเป็นไปได้ของต้อหินทุติยภูมิ การตรวจอวัยวะภายในลูกตา (ทั้งสองข้าง) : เพื่อแยกสาเหตุของต้อหินทุติยภูมิ เช่น จอประสาทตาเสื่อมจากเบาหวาน โรค Vogt-Koyanagi-Harada
เมื่อการตรวจ gonioscopy ทำได้ยากเนื่องจากกระจกตาบวมน้ำ OCT ส่วนหน้ากล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) มีประโยชน์1) โดยเฉพาะ UBM สามารถประเมินสัณฐานของซิลิอารีบอดี และผิวด้านหลังของม่านตา และเป็นเลิศในการวินิจฉัย iris plateau และการเคลื่อนของเลนส์บางส่วน2) นอกจากนี้ อัลตราซาวนด์โหมด B มีประโยชน์ในการแยกโรครอยโรคส่วนหลัง เช่น เลือดออกในคอรอยด์ จอประสาทตาลอก และเลือดออกในน้ำวุ้นตา และจำเป็นในกรณีผิดปกติที่ดื้อต่อการรักษาด้วยยาและเลเซอร์1) APGS 2025 แนะนำการตรวจภาพเหล่านี้ แต่ยังระบุชัดเจนว่าไม่ควรชะลอการลดความดันลูกตา เพื่อการตรวจ1)
ภาวะที่อาจคล้ายกับภาวะต้อหิน เฉียบพลัน ได้แก่1) :
ต้อหินชนิดร้าย (malignant glaucoma)ซิลิอารีบอดี ไปข้างหน้าหรือการไหลของอารมณ์ขันน้ำผิดปกติเข้าไปในโพรงน้ำวุ้นตา ทำให้วุ้นตา เคลื่อนไปข้างหน้า แยกโดยประวัติการผ่าตัดและผล UBM ต้อหินมุมปิด ทุติยภูมิ
ต้อกระจก บวม (intumescent cataract)ช่องหน้าม่านตาตื้น ทุติยภูมิ มีความเสี่ยงต่อการทะลุของแคปซูลเลนส์ด้านหน้าเมื่อทำเลเซอร์ม่านตา ดังนั้นควรให้ความสำคัญกับการผ่าตัดสร้างเลนส์ใหม่การเคลื่อนของเลนส์บางส่วน : การเคลื่อนไปข้างหน้าทำให้มุมปิดพังผืดหลังม่านตา (posterior synechiae) : สันนิษฐานจากประวัติม่านตาอักเสบ หรือเบาหวานโรค Vogt-Koyanagi-Harada : มุมปิดทุติยภูมิจากคอรอยด์ ลอกหรือซิลิอารีบอดี บวมน้ำ ต้องระวังเพราะการรักษาด้วยเลเซอร์ อาจทำให้การอักเสบรุนแรงขึ้นเนื้องอกในลูกตาและเลือดออกในคอรอยด์ : คอรอยด์ โป่งทำให้ช่องหน้าม่านตาตื้น ทุติยภูมิ
ต้อหินจากเส้นเลือดใหม่ (neovascular glaucoma)ม่านตา )1) ต้อหิน จากม่านตาอักเสบ เช่น Posner-Schlossman syndromeกระจกตา ค่อนข้างใสแม้ความดันลูกตา สูง ซึ่งเป็นข้อสังเกต1) การเคลื่อนของเลนส์บางส่วนไปข้างหน้า : สงสัยเมื่อตาที่เป็นมีช่องหน้าม่านตาตื้น และความดันสูง ในขณะที่ตาอีกข้างมีมุมเปิดและช่องหน้าม่านตา ลึก1)
ในฉันทามติ APGS 2025 (1.7) ได้รับการยอมรับด้วยคะแนนเสียง 94.11% ว่าหากตาอีกข้างมีมุมเปิดและช่องหน้าม่านตา ลึก หากกระจกตา ของตาที่เป็นค่อนข้างใส หรือหากพบเส้นเลือดใหม่ที่ม่านตา ควรสงสัยสาเหตุทุติยภูมิอย่างจริงจัง1) หากพบอาการเหล่านี้ ต้องแยกโรคเช่น การเคลื่อนของเลนส์บางส่วนและต้อหินจากเส้นเลือดใหม่ ซึ่งเปลี่ยนข้อบ่งชี้ในการรักษาที่รุกราน
Q
วินิจฉัยภาวะต้อหินเฉียบพลันได้อย่างไร?
A
การวินิจฉัยทางคลินิกโดยอาศัยอาการและอาการแสดงเป็นหลักการพื้นฐาน 1) หากพบว่าความดันลูกตา สูงขึ้นอย่างชัดเจนถึง 40-80 มิลลิเมตรปรอท กระจกตา บวม ช่องหน้าม่านตาตื้น รูม่านตา ขยายปานกลางและตรึง และมุมปิดกว้างจากการตรวจ gonioscopy การวินิจฉัยค่อนข้างง่าย ทำการวัดความดันลูกตา ด้วยเครื่อง Goldmann applanation tonometer ตรวจ gonioscopy ทั้งสองข้าง ประเมินความลึกของช่องหน้าม่านตา ด้วย OCT ส่วนหน้า ตรวจเซลล์เยื่อบุผนังกระจกตา วัดความยาวแกนตา ตรวจค่าสายตา และตรวจอวัยวะภายในลูกตา 1, 2) หากกระจกตา บวมทำให้การตรวจ gonioscopy ยาก ให้ใช้ UBM , OCT ส่วนหน้า หรืออัลตราซาวนด์โหมด B เสริม อย่างไรก็ตาม APGS 2025 ระบุด้วยความเห็นพ้อง 100% ว่า “การวินิจฉัยที่แม่นยำมีความสำคัญ แต่ควรให้ความสำคัญกับการลดความดันลูกตา อย่างรวดเร็ว” 1) และไม่ควรชะลอการรักษาเพื่อการตรวจวินิจฉัย
การรักษาภาวะเฉียบพลันของโรคต้อหิน มุ่งเน้นที่ การลดความดันลูกตา อย่างรวดเร็วและการแก้ไขการอุดตันของรูม่านตา แบบสัมพัทธ์ ในระยะเฉียบพลัน หลังจากภาวะเฉียบพลันสงบ การจัดการระยะยาวมีความสำคัญเพื่อควบคุมความดันลูกตา อย่างเหมาะสมและป้องกันการกลับเป็นซ้ำ แนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 แนะนำการสร้างเลนส์ใหม่เป็นทางเลือกแรกสำหรับ APAC 2)
ในระหว่างภาวะเฉียบพลัน ให้ยาต่อไปนี้พร้อมกันและโดยเร็ว
ยา ขนาดและวิธีใช้ ฤทธิ์และข้อควรระวัง แมนนิทอล 20% (ยาออสโมติก) 1.0-2.0 กรัม/กิโลกรัม ฉีดเข้าหลอดเลือดดำใน 30-60 นาที 2) ความดันลูกตา ถึงจุดต่ำสุดใน 60-90 นาที คงอยู่นาน 4-6 ชั่วโมง เสี่ยงต่อภาวะไตวายเฉียบพลันในผู้ป่วยไตบกพร่อง เสี่ยงต่อภาวะปอดบวมน้ำในผู้ป่วยหัวใจล้มเหลวและคั่งในปอด 2) กลีเซอรอล (กลีเซอรอล 10%) 300-500 มิลลิลิตร ฉีดเข้าหลอดเลือดดำใน 45-90 นาที 2) ความดันลูกตา ถึงจุดต่ำสุดใน 30-135 นาที คงอยู่นานประมาณ 5 ชั่วโมง ถูกเมแทบอลิซึมเป็นกลูโคส ต้องระวังในผู้ป่วยเบาหวาน 2) พิโลคาร์พีน ไฮโดรคลอไรด์ 1-2% หยอดตา 2-3 ครั้งต่อชั่วโมง 2) มีเป้าหมายเพื่อแก้ไขการอุดตันของรูม่านตา โดยทำให้รูม่านตา หด ในกรณีกล้ามเนื้อหูรูดเป็นอัมพาต จะไม่เกิดการหดของรูม่านตา และอาจทำให้การอุดตันของรูม่านตา แย่ลงเนื่องจากการเคลื่อนไปข้างหน้าของซิลิอารีบอดี 2) อะเซตาโซลาไมด์ 10 มก./กก. รับประทานหรือฉีดเข้าหลอดเลือดดำ2) ลดความดันลูกตา โดยยับยั้งการผลิตอารมณ์ขันน้ำ ระวังภาวะกรดจากการเผาผลาญและภาวะโพแทสเซียมต่ำ ยาหยอดตากลุ่มปิดกั้นเบต้า วันละ 2 ครั้ง ยับยั้งการผลิตอารมณ์ขันน้ำ ยาหยอดตากลุ่มกระตุ้นอัลฟา-2 วันละ 2-3 ครั้ง ยับยั้งการผลิตอารมณ์ขันน้ำและเพิ่มการระบายบางส่วน ยาหยอดตาเบตาเมทาโซน 0.1% วันละ 4 ครั้ง2) ระงับการอักเสบในขณะเกิดอาการ ยาหยอดตาอาพราโคลนิดีน ไฮโดรคลอไรด์ 1 ชั่วโมงก่อนและทันทีหลังการตัดม่านตา ป้องกันความดันลูกตา สูงชั่วคราวหลังผ่าตัด
การใช้ pilocarpine ต้องใช้วิจารณญาณอย่างรอบคอบ หากกล้ามเนื้อหูรูดของม่านตา ขาดเลือดเนื่องจากความดันลูกตา สูง การหยอดซ้ำๆ จะไม่ทำให้เกิดการหดตัวของรูม่านตา และการเคลื่อนไปข้างหน้าของกล้ามเนื้อซิลิอารีอาจทำให้การอุดตันของรูม่านตา แย่ลง 2) ในการให้ครั้งแรก ควรตรวจสอบว่ามีผลทำให้รูม่านตา หดตัวหรือไม่ การดูดซึมทั่วร่างกายอาจทำให้เกิดอาการกระตุ้นระบบประสาทพาราซิมพาเทติก เช่น ปวดท้อง 2)
การให้ยาที่เพิ่มแรงดันออสโมซิสทั่วร่างกายมีความเสี่ยงสูงโดยเฉพาะในผู้สูงอายุและผู้ป่วยที่มีโรคร่วม การเพิ่มขึ้นอย่างฉับพลันของปริมาตรของเหลวนอกเซลล์ทำให้ระบบไหลเวียนโลหิตทำงานหนัก และอาจทำให้เกิดปอดบวมน้ำในผู้ป่วยหัวใจล้มเหลวหรือปอดคั่ง 2) แมนนิทอลถูกขับออกทางไต ดังนั้นในกรณีที่ไตทำงานบกพร่อง อาจทำให้แรงดันออสโมซิสในพลาสมาและปริมาตรพลาสมาเพิ่มขึ้น นำไปสู่ภาวะไตวายเฉียบพลัน 2) นอกจากนี้ ในระหว่างการกำเริบ ผู้ป่วยมักจะขาดน้ำจากการอาเจียนอยู่แล้ว และฤทธิ์ขับปัสสาวะของแมนนิทอลอาจทำให้ภาวะขาดน้ำแย่ลง 2) กลีเซอรอลสร้างกลูโคสในระหว่างกระบวนการเมแทบอลิซึม และมีพลังงาน 637 กิโลแคลอรีต่อลิตร ดังนั้นจึงต้องระมัดระวังในการให้แก่ผู้ป่วยเบาหวาน 2) APGS 2025 ยังแนะนำว่าเนื่องจาก acetazolamide และ mannitol ทางหลอดเลือดดำอาจทำให้เกิดผลข้างเคียงที่รุนแรงตั้งแต่ความรู้สึกผิดปกติ สับสน ไปจนถึงปอดบวมน้ำที่ร้ายแรงและไตวายเฉียบพลัน จึงควรเลือกการรักษาทางเลือกในผู้สูงอายุและผู้ป่วยที่มีโรคร่วม 1)
หลังจากความดันลูกตา ลดลงเพียงพอด้วยการรักษาด้วยยาและกระจกตา ใสขึ้นแล้ว ให้ทำ การตัดม่านตาด้วยเลเซอร์ ส่วนปลาย (laser peripheral iridotomy : LPI )LPI เป็นการรักษาที่แก้ไขสาเหตุของการอุดตันของรูม่านตา แบบสัมพัทธ์ และได้รับการแนะนำในระดับ 1A ในแนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 2)
ประเด็นสำคัญของ LPI มีดังนี้:
ทำเมื่อกระจกตา ใสเพียงพอแล้ว การยิงเลเซอร์ผ่านกระจกตา ที่ไม่ใสมีความเสี่ยงสูงต่อการเกิดโรคกระจกตาพุพอง 2) การเลือกเลเซอร์ : เนื่องจากเลเซอร์อาร์กอนเพียงอย่างเดียวต้องใช้พลังงานรวมสูงและมีความเสี่ยงสูงต่อการทำลายเซลล์บุผนังกระจกตา จึงแนะนำให้ใช้ เลเซอร์ Nd:YAG เพียงอย่างเดียวหรือใช้ร่วมกับอาร์กอน + YAG หยอด apraclonidine ก่อนและทันทีหลังทำหัตถการ : เพื่อป้องกันความดันลูกตา สูงชั่วคราวหลังการผ่าตัดตำแหน่งยิง : ใส่คอนแทคเลนส์สำหรับตัดม่านตา (เช่น Abraham หรือ Pollak) และยิงที่บริเวณส่วนปลายสุดของม่านตา ควรเป็นตำแหน่งที่ถูกบังโดยเปลือกตาบน และหลีกเลี่ยงตำแหน่ง 12 นาฬิกาเพราะฟองอากาศมักจะรวมตัวกันที่นั่น
การตั้งค่าเลเซอร์มาตรฐานคือ: ขั้นแรก Argon Stretch (200–400 μm, 200 mW, 0.2 วินาที, 2–10 นัด) เพื่อยืดม่านตา ขั้นที่สอง Thinner (50 μm, 800–1000 mW, 0.02 วินาที จนถึงก่อนทะลุทันที ควรน้อยกว่า 100 นัดโดยคำนึงถึงความเสียหายของเอ็นโดทีเลียม) และขั้นที่สาม Nd:YAG (2.0–4.0 mJ, 1–2 นัด) เพื่อทำให้ทะลุสมบูรณ์ ภาวะแทรกซ้อนของ LPI ได้แก่ เลือดออกในช่องหน้าม่านตา ต้อกระจก เฉพาะที่ การอุดตันซ้ำ และโรคกระจกตา พองน้ำ
แนวทางปฏิบัติโรคต้อหิน ฉบับที่ 5 แนะนำ การสร้างเลนส์ใหม่ (การสลายต้อด้วยคลื่นเสียง ความถี่สูง + การใส่เลนส์แก้วตาเทียม ) เป็นทางเลือกแรกสำหรับ APAC (ระดับคำแนะนำ 1A) และมีประสิทธิภาพทั้งในการแก้ไขการอุดตันของรูม่านตา และการเปิดมุม2) อย่างไรก็ตาม การนำเลนส์ออกในระยะเฉียบพลันมีแนวโน้มเกิดภาวะแทรกซ้อน ดังนั้นจึงแนะนำให้ทำโดยศัลยแพทย์ที่มีความชำนาญ (ระดับคำแนะนำ 1B)2)
APGS 2025 ชี้ให้เห็นว่าแนวทาง “การเฝ้ารอหลัง LPI ” แบบดั้งเดิมมีข้อจำกัดที่สำคัญ1) ในการติดตามระยะยาวในชาวเอเชียโดย Aung และคณะ จาก 110 ตาที่ประสบความสำเร็จด้วย LPI พบว่า 64 ตา (58.1%) มีความดันลูกตา สูงเรื้อรัง ในจำนวนนี้ 26 ตา (40.6%) ควบคุมได้ด้วยยา แต่ 36 ตา (56.3%) ต้องได้รับการผ่าตัด trabeculectomy และ 2 ตา (1.8%) ตาบอด1, 7) นอกจากนี้ รายงานอื่นโดย Aung และคณะ ได้วิเคราะห์ผลลัพธ์ความดันลูกตา ระยะยาวในชาวเอเชียที่มีภาวะมุมปิดปฐมภูมิเฉียบพลัน และแสดงให้เห็นว่ามีเพียงสัดส่วนจำกัดที่สามารถควบคุมความดันลูกตา ในระยะยาวได้ด้วย LPI เพียงอย่างเดียว13) จากหลักฐานเหล่านี้ สรุปได้ว่า LPI เพียงอย่างเดียวไม่เพียงพอสำหรับการจัดการระยะยาว และควรทำการสร้างเลนส์ใหม่ตั้งแต่เนิ่นๆ1)
ในการศึกษา 5 ปีในสหราชอาณาจักรในประชากรผิวขาว การสร้างเลนส์ใหม่ตั้งแต่เนิ่นๆ แสดงให้เห็นการปรับปรุงอย่างมากเมื่อเทียบกับ LPI เพียงอย่างเดียว: การตาบอดลดลง 86% ความดันลูกตา สูงลดลง 93% และความต้องการใช้ยาลดลง 69%1) ในฉันทามติ APGS 2025 (3.2–3.3) มีข้อตกลงว่าการสร้างเลนส์ใหม่ตั้งแต่เนิ่นๆ ให้ผลลัพธ์ระยะยาวที่ดีกว่า LPI เพียงอย่างเดียว และการทำสร้างเลนส์ใหม่ด้วยเกณฑ์ต่ำสำหรับตา APACA นั้นเหมาะสม1) ในฉันทามติ 3.4 เวลาที่เหมาะสมที่สุดสำหรับการสร้างเลนส์ใหม่คือ 1–3 เดือนหลังจากการระงับอาการ เนื่องจากการรอนานขึ้นจะเพิ่มความเสี่ยงของการเกิด PAS และการเปลี่ยนไปเป็นต้อหินมุมปิด เรื้อรัง (CACG)1)
การทดลอง EAGLE ซึ่งเป็นการทดลองแบบสุ่มและมีกลุ่มควบคุมที่แสดงผลลัพธ์ระยะยาวของการผ่าตัดเลนส์แก้วตา ใสในโรคมุมปิดปฐมภูมิ หลังจากติดตามผล 36 เดือนในผู้ป่วยโรคต้อหินมุมปิดปฐมภูมิ หรือความดันลูกตา สูง >30 มม.ปรอทที่มีโรคมุมปิดปฐมภูมิ พบว่ากลุ่มที่ผ่าตัดเลนส์ตาตั้งแต่เนิ่นๆ ดีกว่ากลุ่มที่ได้รับการรักษาแบบดั้งเดิมในด้านการควบคุมความดันลูกตา คะแนนคุณภาพชีวิต และความคุ้มค่า 6) การทดลองแบบสุ่มและมีกลุ่มควบคุมโดย Husain และคณะเปรียบเทียบการผ่าตัดสลายต้อกระจก ด้วยคลื่นเสียงความถี่สูงปฐมภูมิกับการตัดม่านตา ส่วนปลายด้วยเลเซอร์ในตา APAC หลังติดตามผล 2 ปี กลุ่มผ่าตัดสลายต้อกระจก แสดงความเหนือกว่าในการควบคุมความดันลูกตา การลดพังผืดยึดติดบริเวณม่านตา ส่วนปลาย และความต้องการใช้ยา 8) นอกจากนี้ การศึกษาไปข้างหน้าแบบรวมกลุ่มโดย Lai และคณะรายงานว่าความดันลูกตา หลังผ่าตัด จำนวนยา และมุมเปิดของช่องหน้าม่านตา ดีขึ้นอย่างมีนัยสำคัญหลังการผ่าตัดสลายต้อกระจก ในตาที่เป็นโรคต้อหินมุมปิดปฐมภูมิ ร่วมกับต้อกระจก 11) การทดลองแบบสุ่มและมีกลุ่มควบคุมอีกชิ้นโดย Tham และคณะเปรียบเทียบการผ่าตัดสลายต้อกระจก กับการผ่าตัดโพรงใยแก้วตาในโรคต้อหินมุมปิดปฐมภูมิ เรื้อรังที่ควบคุมไม่ได้ด้วยยา (ไม่มีต้อกระจก ร่วม) และแสดงให้เห็นว่ากลุ่มผ่าตัดสลายต้อกระจก มีภาวะแทรกซ้อนหลังผ่าตัดน้อยกว่าและอัตราการควบคุมความดันลูกตา ในระยะยาวเทียบเท่าหรือดีกว่า 9)
แนวทางปฏิบัติทางคลินิกโรคต้อหิน ของญี่ปุ่นฉบับที่ 5 ยังรวมถึงการผ่าตัดเลนส์แก้วตา (ระดับคำแนะนำ 1A) สำหรับโรคต้อหินมุมปิดปฐมภูมิ และโรคมุมปิดปฐมภูมิโดยอาศัยหลักฐานระดับนานาชาตินี้ 2) รูปแบบการปฏิบัติที่พึงประสงค์สำหรับโรคมุมปิดปฐมภูมิ (ฉบับปี 2026) ของสถาบันจักษุวิทยาอเมริกันยังถือว่าการรักษาด้วยเลเซอร์ และการผ่าตัดเลนส์แก้วตา เป็นทางเลือกการรักษาหลักสำหรับโรคมุมปิดปฐมภูมิ 3) สมาคมโรคต้อหิน แห่งยุโรป (EGS) ยังได้ปรับปรุงกรอบมาตรฐานการดูแลโรคต้อหิน รวมถึงโรคมุมปิด ในแนวทางฉบับที่ 6 (ฉบับปี 2025) 4)
APGS 2025 ระบุว่าแนวทางแบบเป็นขั้นตอนดั้งเดิม “ยา → การตัดม่านตา ส่วนปลายด้วยเลเซอร์ → การผ่าตัดโพรงใยแก้วตาหรือการผ่าตัดสลายต้อกระจก เมื่อจำเป็น” ไม่เพียงพอในกรณีที่มาช้าหรือมีความดันลูกตา สูง และเสนอการรักษาทางเลือกต่อไปนี้เป็นทางเลือกในช่วงต้น 1)
การทำม่านตาส่วนปลายด้วยเลเซอร์อาร์กอน (ALPI)
กลไก : การยิงเลเซอร์ระยะยาว กำลังต่ำ จุดขนาดใหญ่เป็นวงกลมที่ม่านตา ส่วนปลาย ทำให้เนื้อเยื่อม่านตา หดตัวและเปิดมุมเชิงกล
หลักฐาน : ในการทดลองแบบสุ่มและมีกลุ่มควบคุมไปข้างหน้าโดย Lam และคณะ ALPI ทำให้ความดันลูกตา ลดลงเร็วกว่าการรักษาด้วยยาทั่วร่างกาย โดยความดันลูกตา เฉลี่ยในกลุ่ม ALPI ลดลงเหลือ 30.8 มม.ปรอทที่ 15 นาที และ 24.1 มม.ปรอทที่ 30 นาที 5) ที่เวลาเดียวกัน สังเกตพบความดันลูกตา สูงกว่าอย่างมีนัยสำคัญด้วยยาทั่วร่างกาย และการควบคุมความดันลูกตา ภายใน 2 ชั่วโมงแรกหลังจากเริ่มการรักษาดีกว่าในกลุ่ม ALPI 1, 5)
ข้อบ่งใช้ : มีประโยชน์โดยเฉพาะในกรณีที่ไม่สามารถทำ LPI ได้อย่างมีประสิทธิภาพเนื่องจากกระจกตา บวม
ฉันทามติ APGS 2025 ได้รับการรับรองด้วยความเห็นพ้อง 94.12% ในฉันทามติ 2.5 1)
การทำเลเซอร์ปรับรูม่านตา (LPP)
กลไก : การจี้ม่านตา บริเวณขอบรูม่านตา ด้วยเลเซอร์ความถี่สองเท่า 532 นาโนเมตร เพื่อให้หดตัวออกด้านนอก แก้ไขการอุดตันของรูม่านตา
ข้อดี : สามารถทำได้แม้กระจกตา ใสน้อย ทำในทิศทาง 3 นาฬิกาและ 9 นาฬิกา ทำให้ง่ายต่อการจัดการในผู้ป่วยที่มีอาการปวดหรือคลื่นไส้
หลักฐาน : LPP เพียงอย่างเดียวหรือร่วมกับ ALPI ช่วยลดความดันลูกตา อย่างมีนัยสำคัญภายใน 2 ชั่วโมงหลังการเกิดภาวะเฉียบพลัน
ฉันทามติ APGS 2025 ได้รับการรับรองด้วยความเห็นพ้อง 88.23% ในฉันทามติ 2.6 1)
การเจาะช่องหน้าม่านตา (ACP)
กลไก : การสอดเข็ม 30G หรือมีด stab knife ในทิศทาง 3 หรือ 9 นาฬิกา และระบายอารมณ์น้ำ โดยไม่ดูด เนื่องจากแรงเสียดทานภายในเข็ม 30G ความดันลูกตา จะคงที่ตามธรรมชาติที่ 12-15 มิลลิเมตรปรอท 1)
ข้อดี : ทำให้ความดันลูกตา กลับสู่ปกติทันที สามารถทำได้ในสถานที่ที่ไม่มีอุปกรณ์เลเซอร์อาร์กอนหรือผู้เชี่ยวชาญที่มีประสบการณ์
หลักฐาน : ในตาที่เป็น APACA ที่มีความดันลูกตา เริ่มต้นน้อยกว่า 60 มิลลิเมตรปรอท วิธีนี้ดีกว่าการให้แมนนิทอลทางหลอดเลือดดำในการฟื้นฟูการมองเห็น และไม่พบภาวะแทรกซ้อนร้ายแรง 1)
ฉันทามติ APGS 2025 ได้รับการรับรองด้วยความเห็นพ้อง 94.12% ในฉันทามติ 2.7 1)
การกดกระจกตา (corneal indentation)
กลไก : การกดกระจกตา ผ่านเปลือกตาด้วยเลนส์ส่องมุม 4 กระจกขนาดเล็ก (เช่น Posner หรือ Sussman) หรือปลายนิ้วที่เรียบ เพื่อขยายมุมชั่วคราวและส่งเสริมการไหลของอารมณ์น้ำ
ข้อบ่งชี้ : การจัดการเบื้องต้นในพื้นที่ที่เข้าถึงสถานพยาบาลจักษุได้จำกัด
ฉันทามติ APGS 2025 ได้รับการรับรองด้วยความเห็นพ้อง 88.23% ในฉันทามติ 4.4 1)
ในทางกลับกัน การผ่าตัดโพรงเยื่อบุตา แบบฉุกเฉิน และ การผ่าตัดสลายต้อกระจก แบบฉุกเฉิน สำหรับดวงตาที่มีภาวะปิดมุมเฉียบพลันปฐมภูมิที่ไม่สามารถควบคุมได้ด้วยยา ตามแนวทาง APGS 2025 ควรหลีกเลี่ยง1) อัตราความสำเร็จของการผ่าตัดโพรงเยื่อบุตา เพียงอย่างเดียวในดวงตาที่มีภาวะปิดมุมเฉียบพลันปฐมภูมิที่ไม่ตอบสนองต่อยามีจำกัด โดยรายงานความสำเร็จแบบมีเงื่อนไขที่ 56.2% และความสำเร็จสมบูรณ์เพียง 9.4%1) นอกจากนี้ การทำสลายต้อกระจก ในดวงตาที่อยู่ในสภาวะ “ร้อนและฉุนเฉียว” มีความเสี่ยงต่อภาวะแทรกซ้อนร้ายแรง เช่น การมองเห็น ไม่ดีเนื่องจากกระจกตา บวม ช่องหน้าม่านตาตื้น รูม่านตา เล็กและผิดรูป เสี่ยงต่อการยื่นของม่านตา เนื่องจากม่านตา อ่อนแรง และการอักเสบระหว่างการผ่าตัด1)
เนื่องจากภาวะปิดมุมปฐมภูมิเป็นภาวะที่เกิดกับทั้งสองตา ผู้ป่วยที่มีอาการเฉียบพลันในตาข้างหนึ่งจึงมีความเสี่ยงสูงมากที่จะเกิดอาการในตาอีกข้าง แนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 แนะนำทั้ง การตัดม่านตาด้วยเลเซอร์ เพื่อป้องกันการนำเลนส์แก้วตา ออก สำหรับมุมแคบในตาข้างตรงข้ามด้วยระดับคำแนะนำ 1A2) ในฉันทามติ APGS 2025 (2.3) การเริ่มหยอดพิโลคาร์พีนในตาข้างตรงข้าม ในช่วงเวลาจนกว่าจะสามารถทำ LPI ในตาที่ได้รับผลกระทบ ได้รับการยอมรับด้วยฉันทามติ 100%1)
ขั้นตอนการรักษาโดยทั่วไปมีดังนี้2) :
ประเมินการมองเห็น ความดันลูกตา เซลล์เยื่อบุผนังกระจกตา OCT ส่วนหน้า ความยาวแกนตา การตรวจ gonioscopy ทั้งสองตา ค่าสายตา และจอประสาทตา
ให้สารละลายแมนนิทอล 20% ทางหลอดเลือดดำ 1.0-2.0 กรัม/กก. ในเวลา 30-60 นาที (ระวังการทำงานของไตบกพร่อง)
เริ่มหยอดพิโลคาร์พีน 1-2% บ่อยครั้ง (ตรวจสอบให้แน่ใจว่ามีผลทำให้รูม่านตา หด)
ให้อะเซตาโซลาไมด์ หยอดยาปิดกั้นเบตา และหยอดเบตาเมทาโซน
เริ่มหยอดพิโลคาร์พีนในตาข้างตรงข้าม
ทำ LPI หลังจากกระจกตา ใส (หยอดอะพราโคลนิดีนก่อนและทันทีหลังทำหัตถการ)
ตัวอย่างใบสั่งยาหลังผ่าตัด: หยอดเบตาเมทาโซน 0.1% วันละ 4 ครั้ง + ยาหยอดตาต้อหิน และยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส ตามความดันลูกตา
วันถัดไป ประเมินระดับการเปิดมุมด้วย OCT ส่วนหน้า หากมีพังผืดยึดมุมส่วนปลายเหลืออยู่หรือความดันลูกตา สูงต่อเนื่อง ให้ส่งต่อทันทีไปยังสถานพยาบาลที่สามารถทำผ่าตัดสร้างเลนส์แก้วตา ใหม่
วางแผนผ่าตัดสร้างเลนส์แก้วตา ใหม่ภายใน 1-3 เดือนหลังจากอาการสงบ
ทำ LPI เพื่อป้องกันหรือผ่าตัดสร้างเลนส์แก้วตา ใหม่ในตาข้างตรงข้าม
ในสถานพยาบาลที่ไม่สามารถผ่าตัดฉุกเฉินได้ในวันเดียวกัน แนวทางที่ปฏิบัติได้คือ ขั้นแรกให้ควบคุมอาการชักด้วยยาและการทำ LPI จากนั้นจึงทำการสร้างเลนส์ใหม่ภายใน 1-3 เดือนหลังอาการชัก 1, 2)
Q
ฉันจำเป็นต้องผ่าตัดต้อกระจกหลังจากอาการชักสงบหรือไม่?
A
แนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 แนะนำให้สร้างเลนส์ใหม่เป็นทางเลือกแรกสำหรับ APAC ด้วยระดับคำแนะนำ 1A 2) ฉันทามติระหว่างประเทศของ APGS 2025 โดยอิงจากข้อมูลระยะยาวในเอเชียที่แสดงว่าสูงถึง 58% ของกรณีพัฒนาเป็น CACG หลัง LPI 1, 7) ก็แนะนำอย่างยิ่งให้สร้างเลนส์ใหม่ตั้งแต่เนิ่นๆ 1) ในการติดตามผล 5 ปีในสหราชอาณาจักร เมื่อเทียบกับการทำ LPI เพียงอย่างเดียว พบว่าลดลงอย่างมาก: ตาบอดลดลง 86% ความดันลูกตา สูงลดลง 93% และความต้องการใช้ยาลดลง 69% 1) ช่วงเวลาที่เหมาะสมคือ 1-3 เดือนหลังจากอาการชักสงบ การรอนานขึ้นจะเพิ่มความเสี่ยงของการเกิดพังผืดยึดติดบริเวณม่านตา ส่วนปลายด้านหน้าและการเปลี่ยนไปเป็นต้อหินมุมปิด เรื้อรัง 1) เนื่องจากตาข้างตรงข้ามมีความโน้มเอียงเป็นสองข้าง จึงจำเป็นต้องทำเลเซอร์เปิดรูม่านตา ส่วนปลายเพื่อป้องกันหรือการนำเลนส์ออก 2)
กลไกหลักของอาการชักต้อหิน เฉียบพลันคือ การอุดตันรูม่านตา แบบสัมพัทธ์ และ กลไกม่านตา แบบที่ราบสูง หรือ การขยายตัวของคอรอยด์ อาจมีส่วนเกี่ยวข้อง
ผิวด้านหลังของม่านตา และผิวด้านหน้าของเลนส์สัมผัสกันทางสรีรวิทยาที่ขอบรูม่านตา และอารมณ์ขันน้ำไหลจากช่องหลังไปยังช่องหน้าผ่านรูม่านตา เมื่ออายุมากขึ้น เลนส์จะหนาขึ้นและเคลื่อนไปข้างหน้า เพิ่มการสัมผัสระหว่างม่านตา และเลนส์ที่ขอบรูม่านตา และเพิ่มความต้านทานการไหลของอารมณ์ขันน้ำ ภาวะนี้เรียกว่า การอุดตันรูม่านตา แบบสัมพัทธ์ เมื่อความดันในช่องหลังเกินความดันในช่องหน้า ม่านตา จะโป่งไปข้างหน้าแบบนูน ปิด trabecular meshwork ส่วนปลายเกือบทั้งหมด ทำให้ความดันลูกตา สูงขึ้นอย่างรวดเร็ว 1)
ในตาสายตายาว แกนตา สั้นและช่องหน้าตื้น ดังนั้นผลของการหนาตัวของเลนส์จึงเด่นชัดยิ่งขึ้น เมื่อเกิดการอุดตันรูม่านตา ความดันในช่องหลังที่เพิ่มขึ้นจะทำให้ม่านตา โป่งไปข้างหน้ามากขึ้น และในขณะเดียวกัน อาการบวมน้ำของ stroma ม่านตา จากความดันลูกตา ที่สูงขึ้นจะทำให้การอุดตันรูม่านตา แย่ลง เกิดเป็นวงจรอุบาทว์ ดังนั้น ความดันลูกตา จึงสูงถึง 40-80 มิลลิเมตรปรอทภายในไม่กี่ชั่วโมง
การอุดตันรูม่านตา สูงสุดเกิดขึ้นใน ตำแหน่งม่านตา ขยายปานกลาง ในตำแหน่งนี้ ทั้งกล้ามเนื้อหดรูดและกล้ามเนื้อขยายรูม่านตา ถูกกระตุ้นร่วมกัน ม่านตา อยู่ในสภาวะผ่อนคลายมากที่สุดและสัมผัสกับผิวด้านหน้าของเลนส์อย่างกว้างขวาง 1) ดังนั้น การขยายรูม่านตา ด้วยยาต้านโคลิเนอร์จิกหรือยาซิมพาโทมิเมติก การขยายตามธรรมชาติในที่มืดหรือความเครียดรุนแรง สามารถกระตุ้นให้เกิดอาการชักได้ ในทางกลับกัน ในการขยายเต็มที่หรือหดเต็มที่ ระดับของการอุดตันรูม่านตา จะค่อนข้างน้อย
แม้จะพบได้น้อย แต่อาการชักก็เกิดขึ้นได้จากกลไกม่านตา แบบที่ราบสูง (plateau iris) รากม่านตา โค้งไปข้างหน้า และเมื่อม่านตา ขยาย ซิลิอารีบอดี ้จะดันรากม่านตา จากด้านหลังไปข้างหน้าโดยตรง ทำให้มุมปิดโดยตรง ในม่านตา แบบที่ราบสูง ความลึกของช่องหน้าม่านตา ส่วนกลางยังคงค่อนข้างปกติ แต่มุมรอบนอกแคบเฉียบพลัน ในการตรวจ UBM ม่านตา ส่วนกลางแบน รากหนาและโค้งไปข้างหน้า มีการเลื่อนไปข้างหน้าของซิลิอารี โพรเซส และการหายไปของซิลิอารี ซัลคัส หากความดันลูกตา สูงยังคงอยู่หลังการตัดม่านตาด้วยเลเซอร์ ให้สงสัยว่ามีกลไกม่านตา แบบที่ราบสูงเข้ามาเกี่ยวข้อง และพิจารณาเพิ่มการทำเลเซอร์โกนิโอพลาสตี้ (LGP ) หรือการผ่าตัดเลนส์แก้วตา 2)
การศึกษาเชิงภาพแสดงให้เห็นว่าการขยายตัวของคอรอยด์ อาจเพิ่มความดันในช่องหลังตา ดันกะบังม่านตา -เลนส์ไปข้างหน้า และทำให้มุมช่องหน้าม่านตา แคบลง 1) อย่างไรก็ตาม ฉันทามติ APGS 2025 ข้อ 1.5 “การขยายตัวของคอรอยด์ เป็นปัจจัยเริ่มต้นของ APACA ” ได้รับความเห็นพ้องเพียง 41.17% และไม่ได้รับการยอมรับ 1) การหาปริมาณความสัมพันธ์เชิงสาเหตุและการมีส่วนร่วมจำเป็นต้องมีการศึกษาเชิงภาพขนาดใหญ่ในอนาคต
เมื่อความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว กล้ามเนื้อหูรูดม่านตา จะขาดเลือดและสูญเสียรีเฟล็กซ์แสง เยื่อบุเลนส์ก็เกิดเนื้อตายจากการขาดเลือด ทิ้งรอยขุ่นขาวในบริเวณม่านตา เรียกว่า จุดต้อหิน ซึ่งเป็นสิ่งสำคัญที่บ่งชี้ถึงประวัติการชักในอดีต 1)
ความเสียหายของเส้นประสาทตา สามารถเกิดขึ้นได้จากความเสียหายทางกลและการขาดเลือดจากความดันลูกตา สูงระหว่างการชัก ร่วมกับ ความเสียหายจากการขาดเลือดและการกลับมาไหลเวียนอีกครั้ง หลังจากความดันลูกตา กลับสู่ปกติ 1) APGS 2025 ระบุว่าการสูญเสียเซลล์ปมประสาทจอประสาทตา อาจดำเนินต่อไปแม้หลังจากควบคุมความดันลูกตา ได้แล้ว 1) ดังนั้นจึงไม่ใช่ “ความดันลดแล้วสบายใจ” แต่จำเป็นต้องติดตามเส้นประสาทตา และลานสายตาในระยะยาว
ในตาที่เป็น APACA จะเกิดการอักเสบในช่องหน้าม่านตา อย่างชัดเจน การรั่วของโปรตีนจากเส้นเลือดฝอยม่านตา เนื่องจากความดันลูกตา สูง เนื้อตายจากการขาดเลือดของกล้ามเนื้อหูรูดและกล้ามเนื้อขยายม่านตา และการเพิ่มขึ้นของโปรตีนในอารมณ์ขันน้ำเนื่องจากความเสียหายของเซลล์เยื่อบุผนัง จะสังเกตเห็นเป็นเซลล์อักเสบและไฟบรินในช่องหน้าม่านตา ในฉันทามติ APGS 2025 ข้อ 2.2 มีการยอมรับด้วยความเห็นพ้อง 100% ว่าตา APACA แสดงการอักเสบรุนแรง ดังนั้นควรใช้การรักษาต้านการอักเสบเฉพาะที่และทั่วร่างกายเมื่อจำเป็น 1) การระงับการอักเสบมีความสำคัญในการป้องกันโรคกระจกตาพุพอง หลัง LPI ป้องกันการยึดติดของม่านตา และเตรียมพร้อมสำหรับการผ่าตัดสร้างเลนส์ใหม่ในระยะแรก
หลังจากการโจมตีแบบเฉียบพลัน อาจเกิดภาวะแทรกซ้อนต่างๆ หลงเหลืออยู่ ภาวะที่พบบ่อย ได้แก่ รูม่านตา ขยายแบบอัมพาตร่วมกับการสูญเสียรีเฟล็กซ์แสง จุดต้อหิน การปล่อยเม็ดสีจากสโตรมาของม่านตา ต้อกระจก เฉพาะที่ การเกิดพังผืดยึดติดม่านตา ส่วนปลายด้านหน้า (PAS ) และจำนวนเซลล์เอนโดทีเลียมของกระจกตา ลดลง เป็นที่ทราบกันดีว่าภาวะกระจกตา พุพอง (bullous keratopathy) หลังการทำ LPI พบบ่อยกว่าในกรณีที่มีกระจกตา แบบกุตทาตา (guttata) เบาหวาน ประวัติการโจมตีแบบเฉียบพลัน และจำนวนเซลล์เอนโดทีเลียมของกระจกตา ลดลงมาก่อน 2) ดังนั้น การตรวจเซลล์เอนโดทีเลียมของกระจกตา ก่อนผ่าตัดจึงเป็นสิ่งจำเป็น และในกรณีที่จำนวนเซลล์เอนโดทีเลียมต่ำ ควรพิจารณาเลือกการผ่าตัดม่านตา ส่วนปลาย (surgical peripheral iridectomy) 2)
กระบวนทัศน์การรักษาภาวะต้อหิน เฉียบพลันกำลังเปลี่ยนแปลงอย่างมีนัยสำคัญในช่วงครึ่งหลังของทศวรรษ 2020 นอกเหนือจากแนวทางดั้งเดิม “การรักษาด้วยยา → LPI ” แล้ว แนวทางปฏิบัติ APGS 2025 ได้นำเสนอกลยุทธ์การรักษาใหม่ดังต่อไปนี้ 1)
การรักษาทางเลือกตั้งแต่เนิ่นๆ : โดยการเลือกใช้ ALPI , LPP และ ACP อย่างจริงจังในระยะเริ่มต้น สามารถลดความดันลูกตา ให้อยู่ในระดับปลอดภัยภายใน 30 นาที ขณะที่หลีกเลี่ยงผลข้างเคียงของยาที่ออกฤทธิ์ทั่วร่างกาย 1, 5) การสร้างเลนส์ใหม่ตั้งแต่เนิ่นๆ : เมื่อพิจารณาจากอัตราการเปลี่ยนเป็น CACG ที่สูงถึง 58% หลังการทำ LPI เพียงอย่างเดียว การสร้างเลนส์ใหม่จึงถูกเลือกอย่างจริงจังมากขึ้นหลังจาก 1-3 เดือนหลังจากการยุติการโจมตี 1) การร่วมกับการผ่าเปิดมุม (GSL) : ในกรณีที่มีส่วนประกอบของ CACG ร่วมกับ PAS ที่กว้างขวาง ตัวเลือกในการร่วม GSL หรือ goniotomy กับการสร้างเลนส์ใหม่ก็ได้รับการพิจารณาเช่นกัน 1) เดกซาเมทาโซนใต้เยื่อบุตา : มีรายงานการทดลองแบบสุ่มที่มีกลุ่มควบคุมว่าการเพิ่มเดกซาเมทาโซนใต้เยื่อบุตา ในการรักษาแบบเดิมช่วยเพิ่มประสิทธิภาพในการลดความดันลูกตา และอัตราความสำเร็จในการรักษา 1) การปรับเส้นทางและขนาดยาให้เหมาะสมเป็นความท้าทายในอนาคตการตอบสนองในพื้นที่ที่มีทรัพยากรจำกัด : การกดกระจกตา (corneal indentation) ได้รับการเสนอเป็นทางเลือกที่เหมาะสมในพื้นที่ที่ไม่มีเลเซอร์อาร์กอน 1)
ในทางกลับกัน ยังมีประเด็นที่ยังไม่ได้รับการแก้ไขอีกมาก ช่วงเวลาที่เหมาะสมที่สุดสำหรับการสร้างเลนส์ใหม่ บทบาทของ MIGS ในต้อหินมุมปิด การรักษาด้วยยาแบบผสมผสานใหม่ และแบบจำลองการทำนายการโจมตีโดยอาศัยภาพ ล้วนต้องการการตรวจสอบผ่านการศึกษาไปข้างหน้าขนาดใหญ่ 1)
Chan PP, Zhang X, Aung T, et al. Controversies, consensuses, and guidelines for acute primary angle closure attack (APACA ) by the Asia-Pacific Glaucoma Society (APGS) and the Academy of Asia-Pacific Professors of Ophthalmology (AAPPO). Asia Pac J Ophthalmol (Phila). 2025;14(6):100223. PMID: 40615047. doi:10.1016/j.apjo.2025.100223.
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Gedde SJ, Chopra V, Vinod K, Bowden EC, Kolomeyer NN, Challa P, et al.; American Academy of Ophthalmology Preferred Practice Pattern Glaucoma Committee. Primary Angle-Closure Disease Preferred Practice Pattern. Ophthalmology. 2026;133(4):P153-P201. PMID: 41665581. doi:10.1016/j.ophtha.2025.12.030.
Pazos M, Traverso CE, Viswanathan A; European Glaucoma Society. European Glaucoma Society - Terminology and guidelines for glaucoma, 6th Edition. Br J Ophthalmol. 2025;109(Suppl 1):1-212. PMID: 41026937. doi:10.1136/bjophthalmol-2025-egsguidelines.
Lam DS, Lai JS, Tham CC, Chua JK, Poon AS. Argon laser peripheral iridoplasty versus conventional systemic medical therapy in treatment of acute primary angle-closure glaucoma: a prospective, randomized, controlled trial. Ophthalmology. 2002;109(9):1591-6.
Azuara-Blanco A, Burr J, Ramsay C, et al. Effectiveness of early lens extraction for the treatment of primary angle-closure glaucoma (EAGLE): a randomised controlled trial. Lancet. 2016;388(10052):1389-1397.
Aung T, Friedman DS, Chew PT, et al. Long-term outcomes in Asians after acute primary angle closure. Ophthalmology. 2004;111(8):1464-9.
Husain R, Gazzard G, Aung T, et al. Initial management of acute primary angle closure: a randomized trial comparing phacoemulsification with laser peripheral iridotomy . Ophthalmology. 2012;119(11):2274-81.
Tham CC, Kwong YY, Baig N, Leung DY, Li FC, Lam DS. Phacoemulsification versus trabeculectomy in medically uncontrolled chronic angle-closure glaucoma without cataract. Ophthalmology. 2013;120(1):62-7.
Quigley HA, Broman AT. The number of people with glaucoma worldwide in 2010 and 2020. Br J Ophthalmol. 2006;90(3):262-7.
Lai JS, Tham CC, Chan JC. The clinical outcomes of cataract extraction by phacoemulsification in eyes with primary angle-closure glaucoma (PACG ) and co-existing cataract: a prospective case series. J Glaucoma. 2006;15(1):47-52.
Wang B, Sakata LM, Friedman DS, et al. Quantitative iris parameters and association with narrow angles. Ophthalmology. 2010;117(1):11-17.
Aung T, Ang LP, Chan SP, Chew PT. Acute primary angle-closure: long-term intraocular pressure outcome in Asian eyes. Am J Ophthalmol. 2001;131(1):7-12.
Day AC, Baio G, Gazzard G, et al. The prevalence of primary angle closure glaucoma in European derived populations: a systematic review. Br J Ophthalmol. 2012;96(9):1162-7.