Plateau iris syndrome เป็นภาวะที่ไม่ใช่ pupillary block เกิดจากการหมุนไปข้างหน้าของ ciliary processes ซึ่งดันรากม่านตา ขึ้น ทำให้มุมปิด1, 2, 3) .
Plateau iris configuration (PIC ) หมายถึงลักษณะทางกายวิภาคที่มุมเปิดกว้างขึ้นหลังการทำเลเซอร์ม่านตา (LPI )1) .
Plateau iris syndrome (PIS ) เป็นภาวะที่มุมปิดยังคงอยู่หรือกลับมาเป็นซ้ำเมื่อทดสอบการขยายม่านตา แม้หลัง LPI 1, 9) .
เป็นกลไกสำคัญของการปิดมุมรองจาก pupillary block และต้องติดตามอย่างต่อเนื่องแม้หลัง LPI 1) .
Ultrasound biomicroscopy (UBM ) เป็นการตรวจเดียวที่สามารถแสดงตำแหน่งของ ciliary processes ได้โดยตรง เป็นกุญแจสำคัญในการวินิจฉัย2, 9) .
การรักษายึดตามแนวทางแบบเป็นขั้นตอน: LPI → ยาหดม่านตา ความเข้มข้นต่ำ → ALPI → การถอดเลนส์แก้วตา 1, 4, 9, 10) .
ในภาวะมุมปิดเฉียบพลันในผู้ป่วยที่อายุน้อย (น้อยกว่า 40 ปี) ควรสงสัยโรคนี้อย่างจริงจัง.
Plateau iris syndrome เป็นชนิดหนึ่งของโรคมุมปิดปฐมภูมิ ซึ่ง ciliary processes หมุนไปข้างหน้าและดันรากม่านตา โดยกลไก ทำให้มุมแคบหรือปิด1, 2, 3) ความลึกของช่องหน้าม่านตา ส่วนกลางยังปกติหรือตื้นเล็กน้อย ในขณะที่ส่วนรอบนอกตื้นมาก รูปร่างเฉพาะ “ความลึกส่วนกลางปกติกับช่องหน้าม่านตา ส่วนรอบนอกตื้น” เป็นลักษณะของโรคนี้.
คำอธิบายครั้งแรกของภาวะนี้เริ่มต้นโดย Pavlin และคณะในปี 1992 ซึ่งแสดงตำแหน่งที่ผิดปกติของซิลิอารีโพรเซสในเชิงปริมาณด้วยกล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM )2) ในการทบทวนล่าสุด ภาวะนี้ถูกจัดเป็นกลไกที่ไม่ใช่การอุดตันของรูม่านตา โดยที่ซิลิอารีบอดี ที่อยู่ด้านหน้าดันรากม่านตา ขึ้นด้านบน3) ต่อมาแนวทางปฏิบัติทางคลินิกโรคต้อหิน ของญี่ปุ่นฉบับที่ 5 ได้จำแนกสาเหตุของมุมปิดออกเป็น 4 ประเภท และจัดให้โรคนี้เป็นกลไกสำคัญรองจากการอุดตันของรูม่านตา แบบสัมพัทธ์1)
ในแนวทางปฏิบัติทางคลินิกโรคต้อหิน ของญี่ปุ่นฉบับที่ 5 คำศัพท์ถูกกำหนดตามลำดับชั้นดังนี้1) :
รายการ ลักษณะม่านตา แบบที่ราบสูง (PIC ) กลุ่มอาการม่านตา แบบที่ราบสูง (PIS ) คำจำกัดความ ความผิดปกติทางกายวิภาคที่รากม่านตา ยกขึ้นด้านหน้า ภาวะที่มุมปิดยังคงอยู่เมื่อกระตุ้นให้ม่านตา ขยายแม้หลังทำ LPI หลัง LPI มุมเปิดกว้างขึ้น มุมปิดกลับเป็นซ้ำเมื่อม่านตา ขยาย การรักษา การสังเกต การรักษาเพิ่มเติม เช่น ยาหรี่ม่านตา , ALPI หรือการนำเลนส์แก้วตา ออก
นอกจากนี้ เมื่อมีความดันลูกตา สูงร่วมกับภาวะประสาทตาเสื่อมจากต้อหิน เรียกว่า โรคต้อหิน ม่านตา แบบที่ราบสูง (plateau iris glaucoma) 1) เนื่องจาก PIC บางส่วนจัดอยู่ใน PIS จึงต้องแยกความแตกต่างโดยการทดสอบการขยายม่านตา ภายหลังการทำ LPI
ความถี่ของม่านตา แบบที่ราบสูงแตกต่างกันอย่างมากตามประชากรที่ศึกษา
ในการศึกษา UBM ในสิงคโปร์ในผู้ที่สงสัยว่ามีมุมปิดปฐมภูมิ (PACS) พบว่าประมาณ 30% มีตำแหน่งของซิลิอารีโปรเซสอยู่ด้านหน้า 5)
ความถี่ของ PIC ในตาที่เป็นต้อหินมุมปิดปฐมภูมิ (PACG ) รายงานว่าอยู่ที่ 32–37% 6, 7)
มีรายงานว่าประมาณหนึ่งในสามของตามุมปิดปฐมภูมิหลังการทำ LPI ยังคงมีการสัมผัสของมุม (ITC) อย่างต่อเนื่อง 9)
มุมปิดเองมีความชุกสูงในประชากรเอเชียตะวันออกและอินูอิต และม่านตา แบบที่ราบสูงก็พบบ่อยในกลุ่มเหล่านี้เช่นกัน
ในภาวะมุมปิดเฉียบพลันในผู้ที่อายุค่อนข้างน้อย (น้อยกว่า 40 ปี) จำเป็นต้องสงสัยม่านตา แบบที่ราบสูง ในขณะที่มุมปิดปฐมภูมิทั่วไปมักพบในอายุมากกว่า 50 ปี โรคนี้เป็นสาเหตุทั่วไปของการเกิดในวัยหนุ่มสาว
Q
PIC และ PIS แตกต่างกันอย่างไร?
A
PIC (ลักษณะทางสัณฐานของม่านตา แบบที่ราบสูง) เป็นลักษณะทางกายวิภาคที่โคนม่านตา อยู่ในตำแหน่งด้านหน้า และหลังการทำ LPI ที่แก้ไขการอุดตันของรูม่านตา มุมจะเปิดกว้างขึ้น 1) PIS (กลุ่มอาการม่านตา แบบที่ราบสูง) เป็นภาวะที่การสัมผัสระหว่างม่านตา กับ trabecular meshwork (ITC) ในสองควอดรันต์ขึ้นไปยังคงอยู่หลังการทำ LPI แม้จะมีการขยายม่านตา และจำเป็นต้องได้รับการรักษาเพิ่มเติม 9) เนื่องจาก PIC บางส่วนจัดอยู่ใน PIS จึงแยกความแตกต่างโดยการทดสอบการขยายม่านตา หลังการทำ LPI เมื่อกลุ่มอาการม่านตา แบบที่ราบสูงมีภาวะประสาทตาเสื่อมจากต้อหิน ร่วมด้วย เรียกว่า โรคต้อหิน ม่านตา แบบที่ราบสูง 1)
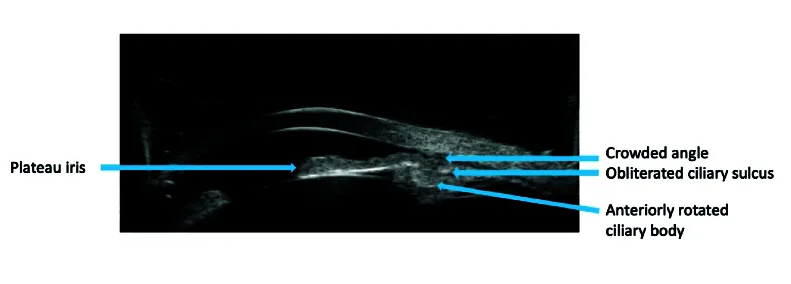
ภาพ UBM ของกลุ่มอาการม่านตาแบบที่ราบสูง แสดงซิลิอารีโปรเซสที่หมุนไปด้านหน้าและมุมที่แคบลง Shamseldin Shalaby W, et al. Contemporary Approach to Narrow Angles. J Ophthalmic Vis Res. 2024. Figure 1. PM
CI D: PMC11022020. License: CC BY.
ใน UBM ส่วนหน้าของลูกตา มุมแคบโดยโคนม่านตา ยังคงแบน และซิลิอารีบอดี ้หมุนไปด้านหน้า นี่คือภาพวินิจฉัยที่แสดงลักษณะทางกายวิภาคที่จำเพาะของกลุ่มอาการม่านตา แบบที่ราบสูง
มักเป็นในรูปแบบของต้อหินมุมปิด เรื้อรัง ซึ่งอาการที่ผู้ป่วยรับรู้ไม่เด่นชัดเท่ากับผลการตรวจทางคลินิก ไม่ใช่เรื่องแปลกที่จะตรวจพบเมื่อมีความดันลูกตา สูงหรือความเสียหายของลานสายตาดำเนินไปแล้ว ในทางกลับกัน เมื่อม่านตา ขยาย โคนม่านตา สามารถอุดกั้นมุมโดยกลไกและทำให้เกิดต้อหินมุมปิด เฉียบพลัน ซึ่งแสดงอาการด้วยปวดตา ปวดศีรษะ คลื่นไส้อาเจียน ตาพร่า มัว และเห็นแสงเป็นวงรุ้ง
อาการแสดงในส่วนหน้า
ความลึกของช่องหน้าม่านตา : ส่วนกลางปกติถึงตื้นเล็กน้อย ส่วนรอบนอกตื้นมาก รูปแบบ “ความลึกส่วนกลางปกติ ช่องหน้าม่านตา ส่วนรอบนอกตื้น” นี้เป็นลักษณะเฉพาะของม่านตา แบบที่ราบสูง
รูปร่างม่านตา : ผิวม่านตา ไม่โป่งนูน แต่แบนหรือโค้งไปข้างหน้าเล็กน้อย โคนม่านตา ยกตัวขึ้นอย่างชันไปข้างหน้า ทำให้เกิดบริเวณรอบนอกเป็นรูปสี่เหลี่ยมคางหมู
ผลการตรวจ Gonioscopy : พบ double hump sign เป็นลักษณะเฉพาะ 9) ในการตรวจ gonioscopy แบบกด ม่านตา จะมีสองยอด ส่วนนูนรอบนอกเกิดจากม่านตา ที่คร่อมบนซิลิอารีโปรเซส ส่วนนูนตรงกลางเกิดจากม่านตา ที่สัมผัสกับผิวเลนส์
ขณะเกิดอาการเฉียบพลัน : มีกระจกตา บวม, คอรอยด์ คั่งเลือด, รูม่านตา ขยายปานกลางคงที่, และความดันลูกตา สูงขึ้นอย่างชัดเจน
ผลการตรวจภาพ (UBM)
ตำแหน่งผิดปกติของซิลิอารีโปรเซส : ซิลิอารีโปรเซสอยู่ด้านหน้ามากกว่าปกติ โดยหมุนไปข้างหน้า 2, 3, 9) นี่คือสาเหตุหลักของม่านตา แบบที่ราบสูง
สี่สัญญาณของ Kumar 5) : ในภาพ UBM การวินิจฉัยจากสี่สัญญาณ: (1) การสัมผัสระหว่างม่านตา และ trabecular meshwork (ITC), (2) การหมุนไปข้างหน้าของซิลิอารีโปรเซส, (3) การหายไปของซิลิอารีซัลคัส, (4) การงอไปข้างหลังของม่านตา
ความลึกช่องหน้าม่านตา ส่วนกลาง : แตกต่างจากชนิด pupillary block ความลึกช่องหน้าม่านตา ส่วนกลางยังคงอยู่ ส่วนกลางของม่านตา แบน
AS-OCT AO D, TISA ฯลฯ) เชิงปริมาณแบบไม่สัมผัส แต่การมองเห็น ซิลิอารีโปรเซสทำได้ยาก และมีบทบาทเพียงเสริม UBM 9)
ขณะเกิดอาการเฉียบพลัน การทำ UBM หรือ gonioscopy อาจทำได้ยากเนื่องจากกระจกตา บวม ในกรณีนั้น ให้ลดความดันลูกตา ด้วยยาหรือการเจาะช่องหน้าม่านตา ก่อน จากนั้นจึงทำการวินิจฉัยด้วยภาพเมื่อกระจกตา ใสขึ้น
Q
กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพและ AS-OCT ชนิดใดมีประโยชน์มากกว่าในการวินิจฉัยม่านตาแบบที่ราบสูง?
A
UBM มีประโยชน์มากกว่า 2, 9) สาเหตุหลักของม่านตา แบบที่ราบสูงคือการหมุนไปข้างหน้าของซิลิอารีโปรเซส และ UBM เป็นการตรวจทางคลินิกเพียงอย่างเดียวที่สามารถมองเห็นซิลิอารีโปรเซสได้โดยตรง 2) สามารถวินิจฉัยได้อย่างเป็นกลางโดยการประเมินสี่สัญญาณของ Kumar (ITC, การหมุนไปข้างหน้าของซิลิอารีโปรเซส, การหายไปของซิลิอารีซัลคัส, การงอไปข้างหลังของม่านตา ) 5) AS-OCT สามารถประเมินค่าพารามิเตอร์ของมุม (AO D, TISA ฯลฯ) เชิงปริมาณแบบไม่สัมผัส แต่ไม่สามารถมองเห็นโครงสร้างด้านหลังม่านตา (ซิลิอารีโปรเซส) 9) ควรใช้ทั้งสองอย่างเสริมกัน
สาเหตุพื้นฐานของม่านตา แบบราบ (plateau iris) คือความผิดปกติทางกายวิภาคที่ตำแหน่งของซิลิอารี โพรเซส (ciliary processes) อยู่ด้านหน้าหรือหมุนไปด้านหน้า 2, 3) เชื่อว่าเกิดจากความผิดปกติแต่กำเนิดของม่านตา ส่วนปลายและซิลิอารี บอดี โดยซิลิอารี โพรเซสอยู่ด้านหน้ากว่าปกติ ทำให้รากม่านตา ถูกดันไปด้านหน้าและปิดมุมโดยบดบัง trabecular meshwork
เมื่อม่านตา ขยาย เนื้อเยื่อรากม่านตา จะสะสมที่บริเวณรอบนอก ในตาปกติ เนื้อเยื่อส่วนเกินนี้จะถูกเก็บไว้ในซิลิอารี ซัลคัส (ciliary sulcus) แต่ในม่านตา แบบราบ ซิลิอารี โพรเซสจะครอบครองซิลิอารี ซัลคัส ทำให้เนื้อเยื่อม่านตา ถูกดันไปทางมุมตา ทำให้การปิดมุมรุนแรงขึ้น
ใน Preferred Practice Pattern ของ AAO ปัจจัยเสี่ยงของโรคมุมปิดปฐมภูมิรวมถึงม่านตา แบบราบมีดังนี้ 9) :
อายุ : การเกิดภาวะมุมปิดเฉียบพลันในอายุค่อนข้างน้อย (<40 ปี) บ่งชี้ถึงม่านตา แบบราบ ภาวะมุมปิดปฐมภูมิทั่วไปพบมากในอายุมากกว่า 50 ปีเพศ : พบในผู้หญิงมากกว่าความยาวแกนตา : พบมากในตาที่มีแกนสั้นและสายตายาว อย่างไรก็ตาม มีบางกรณีที่แกนตา ไม่สั้นเท่ากับชนิด pupillary blockเส้นผ่านศูนย์กลางกระจกตา : พบมากในตาเล็ก (microcornea)เชื้อชาติ : ภาวะมุมปิดพบมากในชาวเอเชียตะวันออกและชาวอินูอิต และความถี่ของม่านตา แบบราบก็สูงเช่นกันประวัติครอบครัว : ประวัติครอบครัวของภาวะมุมปิดเป็นปัจจัยเสี่ยงสำคัญ
ตาที่มีม่านตา แบบราบมีความเสี่ยงสูงต่อการเกิดภาวะมุมปิดจากยา ยาต่อไปนี้อาจกระตุ้นให้เกิดภาวะดังกล่าวผ่านการขยายม่านตา หรือซิลิอารี บอดี บวมน้ำ 9) :
ยาต้านโคลิเนอร์จิก (ยาหยอดขยายม่านตา , ยาแก้แพ้, ยาต้านเศร้ากลุ่มไตรไซคลิก, ยารักษาพาร์กินสัน)
ยาซิมพาโทมิเมติก (อีเฟดรีน, ยาขยายหลอดลมชนิดสูด)
ยาต้านการดูดกลับเซโรโทนินแบบเลือกสรร
ยากลุ่มซัลโฟนาไมด์ (โทพิราเมต, อะเซตาโซลาไมด์ , ยาซัลฟา)
เมื่อใช้ยาเหล่านี้ ควรสังเกตการเปลี่ยนแปลงของความลึกของช่องหน้าม่านตา และความดันลูกตา และตรวจตาเมื่อจำเป็น
รูม่านตา
ในม่านตา แบบที่ราบสูง ความลึกของช่องหน้าม่านตา ส่วนกลางปกติถึงตื้นเล็กน้อย ในขณะที่ชนิดปิดกั้นรูม่านตา ช่องหน้าม่านตา ทั้งหมดจะตื้นอย่างเห็นได้ชัด1) หลังการทำ LPI การตรวจ gonioscopy และกล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพสามารถแยกความแตกต่างได้ สงสัยม่านตา แบบที่ราบสูงในกรณีภาวะปิดมุมเฉียบพลันในคนหนุ่มสาว ผู้หญิง และสายตายาว
การวินิจฉัยที่แน่นอนของม่านตา แบบที่ราบสูงจำเป็นต้องประเมินหลังการทำ LPI 1, 9) หลังจากกำจัดองค์ประกอบการปิดกั้นรูม่านตา ด้วย LPI แล้ว ให้ประเมินว่าการปิดมุมที่เหลืออยู่เกิดจากกลไกม่านตา แบบที่ราบสูงหรือไม่
การตรวจ บทบาท Gonioscopy แบบเคลื่อนที่ในที่มืด วิธีการวินิจฉัยอันดับแรก ยืนยันสัญญาณ double hump Gonioscopy แบบกด แยกความแตกต่างระหว่างการปิดมุมที่ผันกลับได้และผันกลับไม่ได้ (การมี PAS ) กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) แสดงตำแหน่งด้านหน้าของซิลิอารี โพรเซส และการหายไปของซิลิอารี ซัลคัส2, 9) OCT ส่วนหน้าตา (AS-OCT )การประเมินเชิงปริมาณของพารามิเตอร์มุม การทดสอบกระตุ้นการขยายรูม่านตา / การทดสอบนอนคว่ำในที่มืด การทดสอบกระตุ้น PIS
การตรวจ gonioscopy แบบพลวัตในที่มืด เพื่อประเมิน PACS/PAC/PACG และตรวจสอบว่ามีสัญญาณ double hump หรือไม่9) UBM ม่านตา 2, 3, 9) ทำ LPI เพื่อกำจัดองค์ประกอบของการอุดตันของรูม่านตา 1) การตรวจ gonioscopy แบบพลวัตหลัง LPI เพื่อประเมินว่าสัญญาณ double hump ยังคงอยู่หรือไม่9) การทดสอบกระตุ้นการขยายรูม่านตา หรือ การทดสอบนอนคว่ำในที่มืด เพื่อยืนยันว่าการปิดมุมยังคงถูกกระตุ้นหลัง LPI หรือไม่1)
ผล UBM ของม่านตา แบบ plateau แสดงลักษณะดังต่อไปนี้2, 5, 9) .
ความลึกของช่องหน้าม่านตา ส่วนกลางค่อนข้างคงที่
ส่วนกลางของม่านตา แบนราบ
รากม่านตา หนาและโค้งไปทางด้านหน้า
มุมของช่องหน้าม่านตา แคบเป็นร่อง
ซิเลียรี โพรเซส เบี่ยงไปข้างหน้าและสัมผัสกับโคนม่านตา
ซัลคัส ซิเลียรี หายไป
Kumar และคณะในปี 2008 ได้จัดระเบียบข้อค้นพบเหล่านี้เป็น 4 สัญญาณ 5) : (1) การสัมผัสระหว่างม่านตา และ trabecular meshwork (ITC), (2) ซิเลียรี โพรเซส หมุนไปข้างหน้า, (3) การหายไปของซัลคัส ซิเลียรี, (4) การโค้งงอของม่านตา ไปทางด้านหลัง การวินิจฉัยม่านตา แบบที่ราบสูง (plateau iris) เมื่อครบทั้ง 4 สัญญาณ
เกณฑ์การวินิจฉัยระดับสากลสำหรับกลุ่มอาการม่านตา แบบที่ราบสูง (PIS ) คือ การคงอยู่ของ ITC ใน ≥2 ควอดรันต์ หลังการทำ LPI โดยที่ความลึกของช่องหน้าม่านตา ส่วนกลางยังคงอยู่ 9) ในการศึกษาของ Mansoori และคณะในประชากรอินเดีย พบว่าประมาณ 34% ของดวงตาที่เป็น PACG ตรงตามเกณฑ์นี้ 7)
กลไกการปิดมุมอื่นนอกเหนือจากม่านตา แบบที่ราบสูงก็ต้องได้รับการประเมินพร้อมกัน โรคที่ต้องแยกหลักแสดงไว้ด้านล่าง
โรคต้อหินมุมปิดปฐมภูมิ จาก relative pupillary block : ช่องหน้าม่านตา ทั้งหมดตื้น ม่านตา โป่งไปข้างหน้าต้อกระจก บวม (phacomorphic angle closure)เลนส์ subluxation : ตำแหน่งเลนส์ผิดปกติต้อหินชนิดร้าย (malignant glaucoma)วุ้นตา ไปข้างหน้าจากการไหลของ aqueous humor ที่ผิดปกติ แยกโดยประวัติการผ่าตัดหรือ UBM Pupillary block ทุติยภูมิจาก posterior synechiae ของม่านตา Iridocorneal endothelial (ICE) syndrome การปิดมุมทุติยภูมิจากอาการบวมน้ำของซิเลียรี บอดี หลังการจอประสาทตา แข็งตัวด้วยแสงทั่วทั้งจอประสาทตา
การรักษาโรคม่านตา ลาดเอียง (plateau iris syndrome) จะดำเนินการเป็นขั้นตอน 1, 4, 9) ในแนวทางปฏิบัติโรคต้อหิน ของญี่ปุ่นฉบับที่ 5 การรักษากลไกม่านตา ลาดเอียงได้อธิบายไว้โดยละเอียดในบทที่ 6 (การผ่าตัดด้วยเลเซอร์) และบทที่ 8 (การรักษาโรคต้อหินมุมปิดปฐมภูมิ หัวข้อ 3-B) 1) .
ขั้นแรก ทำ LPI เพื่อกำจัดองค์ประกอบการอุดตันของรูม่านตา 1) ในกรณีม่านตา ลาดเอียง LPI ก็แนะนำให้ทำเพื่อกำจัดองค์ประกอบการอุดตันของรูม่านตา (ระดับคำแนะนำ 1C) 1) หากเป็น PIC มุมจะเปิดขึ้นหลังจากนั้น และจะติดตามผลด้วยการตรวจ gonioscopy เป็นระยะ หากเป็น PIS จำเป็นต้องได้รับการรักษาเพิ่มเติม
มาตรฐานคือการใช้เลเซอร์ Nd:YAG เพียงอย่างเดียวหรือร่วมกับอาร์กอน และขยายรูทะลุให้มีขนาด 100-200 ไมโครเมตร ซึ่งสามารถมองเห็นการรั่วของเม็ดสีได้ 1) ใช้ยาหยอดตา apraclonidine hydrochloride ก่อนและหลังการทำหัตถการเพื่อป้องกันความดันลูกตา สูงชั่วคราว
เป็นการรักษาเบื้องต้นหลังจากยืนยัน PIS โดยใช้ pilocarpine ความเข้มข้นต่ำ (0.5-1%) 1, 2) การหดตัวของรูม่านตา จะดึงม่านตา ส่วนปลายเข้าหาศูนย์กลาง ทำให้ระยะห่างระหว่างโคนม่านตา กับมุมกว้างขึ้น และเปิดมุม (ระดับคำแนะนำ 2C) 1) ในรายงานของ Pavlin และคณะในปี 1992 การเปิดมุมได้รับการยืนยันด้วย UBM หลังจากให้ pilocarpine 2)
อย่างไรก็ตาม ผลของยากระตุ้นการหดตัวของรูม่านตา ไม่แน่นอน และการใช้ในระยะยาวอาจทำให้เกิดผลข้างเคียงดังต่อไปนี้ 1) :
อาการเกร็งของการปรับตาและสายตาสั้น
การมองเห็น ในที่มืดลดลงเนื่องจากการหดตัวของรูม่านตา การขยายรูม่านตา ไม่ดีการเกิดพังผืดยึดติดหลังม่านตา
การดำเนินของต้อกระจก
ดังนั้น ยากระตุ้นการหดตัวของรูม่านตา จึงถือเป็นการรักษาระหว่างกลาง และสำหรับการจัดการในระยะยาว จะพิจารณาเปลี่ยนไปใช้การรักษาอื่น
ALPI เป็นการรักษาเพิ่มเติมที่มีประสิทธิภาพสำหรับ PIS 1, 4, 9) การยิงเลเซอร์อาร์กอนไปที่ม่านตา ส่วนปลายเพื่อทำให้เกิดการจับตัวเป็นก้อนและการหดตัวของสโตรมาของม่านตา ดึงรากม่านตา เข้าหาศูนย์กลางและเปิดมุม (ระดับคำแนะนำ 1B) 1)
การตั้งค่าเลเซอร์ที่แนะนำโดยแนวทางปฏิบัติทางคลินิกโรคต้อหิน ของญี่ปุ่นฉบับที่ 5 มีดังนี้ 1) :
ขนาดจุด : 200-500 ไมโครเมตรกำลัง : 200-400 มิลลิวัตต์ระยะเวลาในการยิง : 0.2-0.5 วินาทีจำนวนครั้งที่ยิง : ประมาณ 15 ครั้งต่อหนึ่งจตุภาค 1-2 แถวของการจับตัวเป็นก้อนขอบเขตการยิง : รอบม่านตา ส่วนปลายทั้งหมดหรือครึ่งหนึ่ง
Ritch และคณะรายงานผลระยะยาวของ ALPI สำหรับกลุ่มอาการม่านตา แบบที่ราบสูง (plateau iris syndrome) ซึ่งแสดงให้เห็นถึงผลในการเปิดมุมเรื้อรัง 4) ภาวะแทรกซ้อนหลัก ได้แก่ ความดันลูกตา สูงชั่วคราวหลังการผ่าตัด ม่านตาอักเสบ หลังการผ่าตัด รูม่านตา เบี่ยงเบน และความเสียหายต่อเอ็นโดทีเลียมของกระจกตา 1) อย่างไรก็ตาม การทบทวนของ Cochrane ปี 2021 ชี้ให้เห็นว่าหลักฐานจากการทดลองแบบสุ่มที่มีกลุ่มควบคุมสำหรับการทำ laser peripheral iridoplasty ในมุมปิดเรื้อรังมีจำกัด 16) และความแน่นอนของผลจำเป็นต้องมีการตรวจสอบเพิ่มเติม
ในภาวะมุมปิดปฐมภูมิเฉียบพลัน ALPI ได้รับคำแนะนำจากแนวทางของ Asia-Pacific Glaucoma Society (APGS) เป็นทางเลือกแทนการรักษาด้วยยาเป็นอันดับแรก 14) ALPI สามารถลดความดันลูกตา ลงสู่ระดับที่ปลอดภัย (20-30 มิลลิเมตรปรอท) ภายใน 15-30 นาที และมีประโยชน์อย่างยิ่งในภาวะเฉียบพลันที่มีม่านตา แบบที่ราบสูง 14)
การผ่าตัดเลนส์แก้วตา ทำให้ช่องหน้าม่านตา ลึกขึ้นและเลื่อนซิลิอารีบอดี ไปทางด้านหลัง จึงเปิดมุม 1, 9) ในกรณีที่มีต้อกระจก ร่วมด้วย ควรพิจารณาการผ่าตัดเลนส์แก้วตา อย่างจริงจัง
การศึกษา EAGLE (Azuara-Blanco และคณะ, 2016) 10) เป็นการทดลองแบบสุ่มที่มีกลุ่มควบคุมในผู้ป่วย 155 รายที่มีภาวะมุมปิดปฐมภูมิ/ต้อหินมุมปิดปฐมภูมิ ซึ่งแสดงให้เห็นว่าการผ่าตัดเลนส์แก้วตา ตั้งแต่เนิ่นๆ เหนือกว่า LPI ในด้านการควบคุมความดันลูกตา คุณภาพชีวิต และความคุ้มค่า ผลลัพธ์นี้เปลี่ยนแปลงกลยุทธ์การรักษาโรคมุมปิดโดยรวมอย่างมีนัยสำคัญ และทำให้เกิดความสนใจในประสิทธิภาพของการผ่าตัดเลนส์แก้วตา ในกลุ่มอาการม่านตา แบบที่ราบสูง
อย่างไรก็ตาม รายงานของ Tran และคณะ แสดงให้เห็นว่าการถอดเลนส์เพียงอย่างเดียวอาจยังคงมีการสัมผัสระหว่างม่านตา และซิลิอารีบอดี (iridociliary apposition) ในตา PIS บางส่วน 8) จากข้อค้นพบนี้ Francis และคณะ และ Hollander และคณะ ได้เสนอให้รวมการถอดเลนส์เข้ากับการจี้แสงซิลิอารีบอดี ผ่านกล้องส่อง (endoscopic cyclophotocoagulation, ECP ) 11, 15) ECP ช่วยปรับปรุงตำแหน่งด้านหน้าโดยการจี้ซิลิอารีโพรเซสโดยตรง ทำให้เกิดการเปิดมุมเพิ่มเติม การศึกษานำร่องของ Lu และคณะ แสดงให้เห็นว่ากลุ่มถอดเลนส์+ECP มีความลึกของมุมมากกว่า แต่ความดันลูกตา หลังผ่าตัดใกล้เคียงกับกลุ่มถอดเลนส์เพียงอย่างเดียว 12)
การรักษาด้วยเลเซอร์
LPI รูม่านตา 1) และยังเป็นขั้นตอนแรกในการแยกความแตกต่างระหว่าง PIC และ PIS การตั้งค่า: เลเซอร์ Nd:YAG รูทะลุ 100–200 μm
ALPI PIS 1, 4) เลเซอร์อาร์กอน: จุด 200–500 μm, กำลัง 200–400 mW, ระยะเวลา 0.2–0.5 วินาที, 15 นัดต่อจตุภาค 1) ผลอาจลดลงเมื่อเวลาผ่านไป
ระหว่างภาวะเฉียบพลัน : แนวทาง APGS แนะนำให้ทำ ALPI ทันทีเป็นทางเลือกแทนการรักษาด้วยยา 14) ความดันลูกตา ลดลงสู่ระดับปลอดภัยภายใน 15–30 นาที
การรักษาด้วยการผ่าตัด
การถอดเลนส์ : ทำให้ช่องหน้าม่านตา ลึกขึ้นและดันซิลิอารีโพรเซสไปด้านหลังเพื่อเปิดมุม 1, 9) พิจารณาอย่างจริงจังในกรณีที่มีต้อกระจก ร่วมด้วย การศึกษา EAGLE แสดงประสิทธิภาพของการถอดเลนส์ในโรคต้อหินมุมปิด 10)
การถอดเลนส์ + ECP : ปรับปรุงตำแหน่งด้านหน้าโดยการจี้ซิลิอารีโพรเซสโดยตรง 11, 12, 15) ทางเลือกสำหรับ PIS รุนแรง
การผ่าตัดกรอง ต้อหิน ดำเนินไป 1) เลือกการตัดโพรง trabecular หรือการผ่าตัดท่อระบาย
หากการรักษาแบบเป็นขั้นตอนล้มเหลวและโรคเส้นประสาทตา จากต้อหิน ดำเนินไป ให้เลือกการตัดโพรง trabecular หรือการผ่าตัดท่อระบาย 1) อย่างไรก็ตาม กลุ่มอาการม่านตา แบน (plateau iris syndrome) มีปัญหาทางโครงสร้างในการผลิตอารมณ์ขันและทางเดินระบาย ต้องระวังภาวะแทรกซ้อน เช่น ต้อหินร้ายแรง หลังการผ่าตัดกรอง
Q
ผลของ ALPI คงอยู่นานเท่าใด?
A
ประสิทธิภาพของ ALPI แตกต่างกันไปในแต่ละกรณี แต่มีรายงานว่าอาจลดลงเมื่อเวลาผ่านไป 4) เนื่องจากผลการจับตัวเป็นก้อนด้วยความร้อนและการหดตัวของเนื้อเยื่อม่านตา จากเลเซอร์จะค่อยๆ ลดลง ผลระยะยาวของ Ritch และคณะแสดงให้เห็นประสิทธิภาพของ ALPI ในกลุ่มอาการม่านตา แบบที่ราบสูง 4) แต่การทบทวนของ Cochrane ปี 2021 ระบุว่าหลักฐานจากการทดลองแบบสุ่มที่มีกลุ่มควบคุมสำหรับการทำศัลยกรรมม่านตา ในภาวะมุมปิดเรื้อรังมีจำกัด 16) ควรยืนยันการคงอยู่ของการเปิดมุมด้วยการตรวจ gonioscopy เป็นประจำ และหากผลไม่เพียงพอ ให้พิจารณาเพิ่มการฉายแสง ALPI หรือการผ่าตัดเลนส์แก้วตา ในระยะยาว การผ่าตัดเลนส์แก้วตา จะให้ผลการเปิดมุมที่แน่นอนกว่า 1, 10)
พยาธิสภาพของม่านตา แบบที่ราบสูงคือการอุดตันของมุมโดยกลไกที่ไม่ใช่การอุดตันของรูม่านตา 2, 3) กลไกการอุดตันของมุมถูกจำแนกออกเป็นสี่ประเภทต่อไปนี้ในแนวทางปฏิบัติทางคลินิกโรคต้อหิน ของญี่ปุ่นฉบับที่ 5 1)
การอุดตันของรูม่านตา แบบสัมพัทธ์ : กลไกที่พบบ่อยที่สุด การขัดขวางการไหลของอารมณ์น้ำ ระหว่างม่านตา และเลนส์ทำให้ความดันในช่องหลังตาเพิ่มขึ้น ส่งผลให้ม่านตา โป่งไปข้างหน้าและปิดมุมกลไกม่านตา แบบที่ราบสูง : การดันโคนม่านตา ไปข้างหน้าโดยกลไกเนื่องจากตำแหน่งด้านหน้าหรือการหมุนไปข้างหน้าของซิลิอารีโปรเซสปัจจัยจากเลนส์ : การอุดตันของมุมเนื่องจากเลนส์บวมหรือการเคลื่อนที่ของเลนส์ไปข้างหน้าปัจจัยหลังเลนส์ : การอุดตันของมุมเนื่องจากแรงดันจากด้านหน้าจากซิลิอารีบอดี ้ คอรอยด์ หรือวุ้นตา เช่น ในต้อหินชนิดร้าย
ในหลายกรณี กลไกเหล่านี้ เกี่ยวข้องร่วมกัน แม้ในกรณีที่ได้รับการวินิจฉัยว่าเป็นกลุ่มอาการม่านตา แบบที่ราบสูง อาจมีกลไกการอุดตันของรูม่านตา ร่วมด้วย และกลไกม่านตา แบบที่ราบสูงอาจเพิ่มเข้าไปในต้อหินมุมปิดปฐมภูมิ ชนิดอุดตันรูม่านตา ดังนั้น การวินิจฉัยม่านตา แบบที่ราบสูงจึงทำอย่างเคร่งครัดหลังจากกำจัดการอุดตันของรูม่านตา ด้วย LPI
ในม่านตา แบบที่ราบสูง ซิลิอารีโปรเซสจะอยู่ในตำแหน่งที่อยู่ด้านหน้ามากกว่าปกติและหมุนไปข้างหน้า 2, 3, 6, 7) ความสัมพันธ์ของตำแหน่งที่ผิดปกตินี้ของซิลิอารีโปรเซสจะดันโคนม่านตา ไปข้างหน้าโดยตรงจนสัมผัสกับ trabecular meshwork การศึกษา UBM พบลักษณะนี้ใน 32-37% ของดวงตาที่เป็น PACG 6, 7)
กลไกเมื่อรูม่านตา ขยายมีดังนี้ ในตาปกติ แม้ว่าเนื้อเยื่อม่านตา จะรวมตัวกันที่บริเวณรอบนอกเนื่องจากการขยายรูม่านตา แต่ก็มีพื้นที่เพียงพอในซิลิอารีซัลคัสเพื่อรองรับ อย่างไรก็ตาม ในม่านตา แบบที่ราบสูง ซิลิอารีโปรเซสจะครอบครองซิลิอารีซัลคัส ดังนั้นเนื้อเยื่อม่านตา ส่วนเกินจึงไม่สามารถรองรับได้และถูกดันไปทางมุม ทำให้เกิดการอุดตันของมุมเฉียบพลัน
LPI สร้างรูทะลุม่านตา เพื่อกำจัดการอุดตันของรูม่านตา แต่ไม่ส่งผลต่อสาเหตุพื้นฐานคือตำแหน่งด้านหน้าของซิลิอารีโปรเซส 1) ดังนั้นใน PIS การอุดตันของมุมยังคงอยู่หลังการทำ LPI เพื่อลดความดันลูกตา จำเป็นต้องดึงโคนม่านตา ด้วยยาหดรูม่านตา หดเนื้อเยื่อม่านตา ด้วย ALPI หรือเปลี่ยนตำแหน่งของซิลิอารีโปรเซสโดยการผ่าตัดเลนส์แก้วตา
Tran และคณะรายงานว่าหลังจากการถอดเลนส์แก้วตา การสัมผัสระหว่างม่านตา และซิลิอารีบอดี ยังคงมีอยู่ในบางกรณีของกลุ่มอาการม่านตา แบบที่ราบสูง 8) ซึ่งบ่งชี้ว่าการถอดเลนส์เพียงอย่างเดียวอาจไม่สามารถแก้ปัญหาพื้นฐานคือตำแหน่งด้านหน้าของซิลิอารีโพรเซสได้ ดังนั้นจึงมีการเสนอการรักษาแบบผสมผสานระหว่างการถอดเลนส์และการจี้แสงซิลิอารีบอดี ผ่านกล้องส่อง (ECP ) เพื่อจี้ซิลิอารีโพรเซสโดยตรง 11, 12, 15) โดยการจี้ส่วนที่ยื่นออกมาด้านหน้าของซิลิอารีโพรเซสด้วย ECP จะทำให้สามารถปรับโครงสร้างทางกายวิภาคให้เป็นปกติได้
Q
ทำไม LPI เพียงอย่างเดียวจึงไม่สามารถเปิดมุมได้?
A
LPI เป็นการรักษาที่ขจัดความแตกต่างของความดันระหว่างม่านตา และเลนส์แก้วตา (pupillary block) 1) ในม่านตา แบบที่ราบสูง นอกเหนือจาก pupillary block แล้ว การดันโคนม่านตา ขึ้นด้านบนโดยกลไกจากการหมุนด้านหน้าของซิลิอารีโพรเซสยังเป็นสาเหตุของการอุดตันมุม 2, 3) LPI กำจัดเฉพาะ pupillary block และไม่มีผลต่อตำแหน่งที่ผิดปกติของซิลิอารีโพรเซส ดังนั้นการอุดตันมุมจึงยังคงอยู่ในกลุ่มอาการม่านตา แบบที่ราบสูง (PIS ) 1, 9) การอุดตันมุมที่เหลืออยู่จำเป็นต้องได้รับการรักษาเพิ่มเติม เช่น การหดตัวของสโตรมาม่านตา ด้วย ALPI การดึงโคนม่านตา ด้วยยาหรี่รูม่านตา หรือการทำให้ช่องหน้าม่านตา ลึกขึ้นและการเคลื่อนซิลิอารีโพรเซสไปทางด้านหลังโดยการถอดเลนส์แก้วตา
ในการรักษามุมปิด การศึกษา EAGLE (ประสิทธิผลของการถอดเลนส์ในระยะแรกสำหรับการรักษาโรคต้อหินมุมปิดปฐมภูมิ ) 10) ได้นำมาซึ่งจุดเปลี่ยนครั้งใหญ่ การทดลองแบบสุ่มและมีกลุ่มควบคุมนี้แสดงให้เห็นว่าการถอดเลนส์ในระยะแรกดีกว่า LPI ในด้านการควบคุมความดันลูกตา คุณภาพชีวิต และความคุ้มค่าสำหรับโรคมุมปิดปฐมภูมิ/ต้อหินมุมปิดปฐมภูมิ ประสิทธิผลของการถอดเลนส์สำหรับกลุ่มอาการม่านตา แบบที่ราบสูงกำลังถูกประเมินใหม่เช่นกัน การกำจัดเลนส์ทำให้ช่องหน้าม่านตา ลึกขึ้นและปรับปรุงความสัมพันธ์ของตำแหน่งระหว่างซิลิอารีโพรเซสและโคนม่านตา ส่งผลให้มุมเปิดกว้างขึ้น 1, 9)
สำหรับกรณีที่ตำแหน่งด้านหน้าของซิลิอารีโพรเซสไม่ดีขึ้นด้วยการถอดเลนส์เพียงอย่างเดียว ได้มีการเสนอการรักษาแบบผสมผสานกับการจี้แสงซิลิอารีบอดี ผ่านกล้องส่อง (ECP ) 11, 12, 15) Francis และคณะ (2016) รายงานผลของการถอดเลนส์ + ECP (endocycloplasty: ECP L) ในผู้ป่วยกลุ่มอาการม่านตา แบบที่ราบสูงรุนแรง 6 ราย โดยแสดงให้เห็นการเปิดมุมที่ดีขึ้นและการควบคุมความดันลูกตา ที่ดีขึ้น 11) Hollander และคณะ (2017) ก็รายงานประโยชน์ของการรักษาแบบผสมผสานที่คล้ายคลึงกัน 15) ในการศึกษานำร่องโดย Lu และคณะ (2021) ระดับความลึกของมุมที่มากขึ้นในกลุ่มถอดเลนส์ + ECP บ่งชี้ถึงผลเพิ่มเติมของ ECP 12) อย่างไรก็ตาม ความดันลูกตา หลังผ่าตัดใกล้เคียงกับกลุ่มที่ถอดเลนส์เพียงอย่างเดียว และการตรวจสอบผลลัพธ์ระยะยาวยังคงเป็นความท้าทายในอนาคต
กลยุทธ์การรักษาสำหรับภาวะต้อหินมุมปิดปฐมภูมิ เฉียบพลันก็กำลังเปลี่ยนแปลงไปเช่นกัน แนวทางปฏิบัติของ APGS (Asia-Pacific Glaucoma Society) ชี้ให้เห็นข้อจำกัดของแนวทางที่เน้นการรักษาด้วยยาแบบดั้งเดิม และแนะนำให้ใช้ ALPI , การเจาะห้องหน้าตา (ACP) และการทำเลสิกขยายรูม่านตา (LPP) เป็นทางเลือกในการรักษาทันที 14) ALPI สามารถลดความดันลูกตา ให้อยู่ในระดับที่ปลอดภัยได้ภายใน 15-30 นาทีหลังทำ และมีประโยชน์อย่างยิ่งในภาวะเฉียบพลันที่มีม่านตา แบบที่ราบสูง 14)
ในด้านการวินิจฉัยด้วยภาพ ความก้าวหน้าทางเทคโนโลยีของ AS-OCT และ UBM ทำให้การจำแนกกลไกของมุมปิดมีความแม่นยำมากขึ้น 13) กำลังมีการวิจัยเกี่ยวกับการประเมินเชิงปริมาณของซิลิอารี โพรเซส การประเมินมุมอัตโนมัติด้วยความช่วยเหลือของ AI และการถ่ายภาพมุมกว้างด้วย Swept-Source OCT การทบทวนของ Cochrane ในปี 2021 แสดงให้เห็นว่าหลักฐานจากการทดลองแบบสุ่มที่มีกลุ่มควบคุมสำหรับการทำอิริโดพลาสตีในต้อหินมุมปิด เรื้อรังยังคงมีจำกัด 16) และจำเป็นต้องมีการทดลองเปรียบเทียบคุณภาพสูงในอนาคตเพื่อสร้างมาตรฐานการรักษาสำหรับกลุ่มอาการม่านตา แบบที่ราบสูง
ความท้าทายในอนาคต ได้แก่ การเปรียบเทียบระยะยาวระหว่างการผ่าตัดเลนส์เพียงอย่างเดียวกับการผ่าตัดเลนส์ร่วมกับ ALPI หรือการผ่าตัดเลนส์ร่วมกับ ECP สำหรับ PIS การกำหนดกลยุทธ์การรักษาที่เหมาะสมที่สุดสำหรับผู้ป่วย PIS ที่อายุน้อย และการสร้างการรักษาเฉพาะบุคคลตามผลการตรวจ UBM
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Pavlin CJ, Ritch R, Foster FS. Ultrasound biomicroscopy in plateau iris syndrome. Am J Ophthalmol. 1992;113(4):390-395.
Tabatabaei SM, Fakhraie G, Ansari S, Hamzeh N, Safizadeh M, Beikmarzehei A. Plateau iris: a review. J Curr Ophthalmol. 2023;35(1):11-16. PMID: 37680292. PMCI D: PMC10481971. doi:10.4103/joco.joco_319_22.
Ritch R, Tham CC, Lam DS. Long-term success of argon laser peripheral iridoplasty in the management of plateau iris syndrome. Ophthalmology. 2004;111(1):104-108.
Kumar RS, Baskaran M, Chew PT, et al. Prevalence of plateau iris in primary angle closure suspects: an ultrasound biomicroscopy study. Ophthalmology. 2008;115(3):430-434.
Kumar RS, Tantisevi V, Wong MH, et al. Plateau iris in subjects with primary angle closure glaucoma. Arch Ophthalmol. 2009;127(10):1269-1272.
Mansoori T, Sarvepally VK, Balakrishna N. Plateau iris in primary angle closure glaucoma: an ultrasound biomicroscopy study. J Glaucoma. 2016;25(2):e82-e86.
Tran HV, Liebmann JM, Ritch R. Iridociliary apposition in plateau iris syndrome persists after cataract extraction. Am J Ophthalmol. 2003;135(1):40-43.
Gedde SJ, Chopra V, Vinod K, Bowden EC, Kolomeyer NN, Challa P, et al.; American Academy of Ophthalmology Preferred Practice Pattern Glaucoma Committee. Primary Angle-Closure Disease Preferred Practice Pattern. Ophthalmology. 2026;133(4):P153-P201. PMID: 41665581. doi:10.1016/j.ophtha.2025.12.030.
Azuara-Blanco A, Burr J, Ramsay C, et al; EAGLE study group. Effectiveness of early lens extraction for the treatment of primary angle-closure glaucoma (EAGLE): a randomised controlled trial. Lancet. 2016;388(10052):1389-1397.
Francis BA, Pouw A, Jenkins D, et al. Endoscopic cycloplasty (ECP L) and lens extraction in the treatment of severe plateau iris syndrome. J Glaucoma. 2016;25(3):e128-e133.
Lu M, Chuang AZ, Feldman RM. Comparing the effect of lens extraction with endocycloplasty to lens extraction alone in eyes with plateau iris configuration: pilot study. J Glaucoma. 2021;30(5):436-443.
Pazos M, Traverso CE, Viswanathan A; European Glaucoma Society. European Glaucoma Society - Terminology and guidelines for glaucoma, 6th Edition. Br J Ophthalmol. 2025;109(Suppl 1):1-212. PMID: 41026937. doi:10.1136/bjophthalmol-2025-egsguidelines.
Chan PP, Zhang X, Aung T, Chew PTK , Congdon N, Dada T, et al. Controversies, consensuses, and guidelines for acute primary angle closure attack (APACA ) by the Asia-Pacific Glaucoma Society (APGS) and the Academy of Asia-Pacific Professors of Ophthalmology (AAPPO). Asia Pac J Ophthalmol (Phila). 2025;14(6):100223. PMID: 40615047. doi:10.1016/j.apjo.2025.100223.
Hollander DA, Pennesi ME, Alvarado JA. Management of plateau iris syndrome with cataract extraction and endoscopic cyclophotocoagulation. Exp Eye Res. 2017;158:190-194. PMID: 27475976. doi:10.1016/j.exer.2016.07.018.
Bayliss JM, Ng WS, Waugh N, Azuara-Blanco A. Laser peripheral iridoplasty for chronic angle closure. Cochrane Database Syst Rev. 2021;3(3):CD006746. PMID: 33755197. doi:10.1002/14651858.CD006746.pub4.