โรคต้อหินมุมปิด เฉียบพลันจากยาเป็น ภาวะฉุกเฉินทางจักษุวิทยา
กลไกการเกิดแบ่งเป็น ชนิด pupil block (การสัมผัสระหว่างม่านตา และเลนส์เพิ่มขึ้นเนื่องจากการขยายม่านตา ) และ ชนิด non-pupil block (การเคลื่อนไปข้างหน้าของกะบังม่านตา -เลนส์เนื่องจากอาการบวมน้ำของซิลิอารีบอดี )
ผู้ป่วยที่มีปัจจัยทางกายวิภาค (ช่องหน้าม่านตาตื้น , แกนตา สั้น, มุมแคบ, สายตายาว ) มีความเสี่ยงสูง
การรักษาหลักสำหรับชนิด pupil block คือ การตัดม่านตาด้วยเลเซอร์ (LPI )การหยุดยาสาเหตุและการใช้ยาคลายกล้ามเนื้อปรับเลนส์
การซักประวัติการใช้ยาอย่างละเอียด เป็นเบาะแสสำคัญในการวินิจฉัย โรคต้อหินมุมปิด เฉียบพลันจากยา (drug-induced AACG) เป็นภาวะฉุกเฉินทางจักษุวิทยา ที่เกิดจากการใช้ยาเฉพาะที่หรือยาทั่วร่างกายซึ่งทำให้เกิดการปิดมุมเฉียบพลัน 1) การรักษาที่ล่าช้าอาจทำให้สูญเสียการมองเห็น ถาวรเนื่องจากความเสียหายของเส้นประสาทตา ที่ไม่สามารถฟื้นคืนได้
ผู้ป่วยที่มีความเสี่ยงต่อโรคต้อหินมุมปิด เฉียบพลันจะมีลักษณะทางกายวิภาค เช่น สายตายาว , แกนตา สั้น, ช่องหน้าม่านตาตื้น และมุมแคบ 1) ความชุกของมุมแคบประมาณ 3.8% ในคนผิวขาว และ 8.5% ในคนเอเชีย 1) ปัจจัยเสี่ยงอื่นๆ ได้แก่ อายุมาก, เพศหญิง, ประวัติครอบครัว และประวัติ AACG ในตาข้างตรงข้าม 1)
กลไกการเกิด AACG จากยาแบ่งเป็น ชนิด pupil block และ ชนิด non-pupil block 1) Pupil block เป็นกลไกที่พบบ่อยที่สุด แต่สิ่งสำคัญคือต้องแยกสาเหตุทุติยภูมิ (ม่านตา แบบ plateau, จากเลนส์, หลังเลนส์ ฯลฯ) 3)
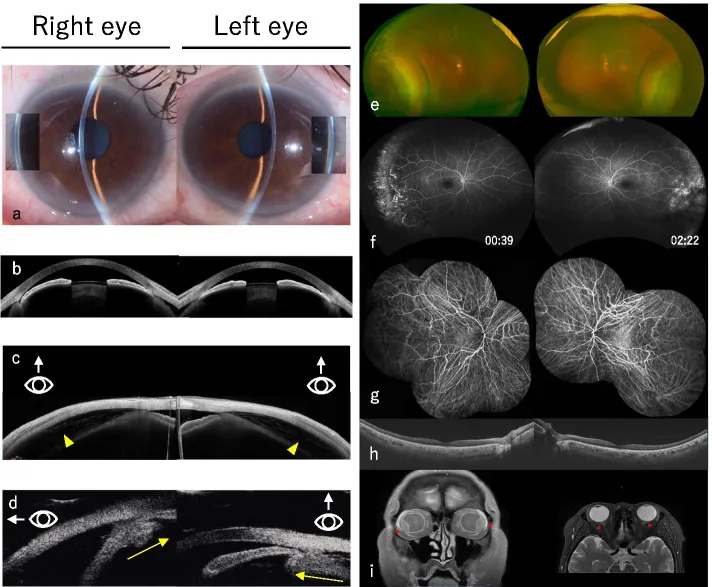
ภาพตรวจหลายรูปแบบของโรคต้อหินมุมปิดเฉียบพลันจากยา Takahashi S, et al. Multimodal imaging of indapamide-induced bilateral choroidal effusion: a case report. BMC Ophthalmol. 2021. Figure 1. PM
CI D: PMC8567550. License: CC BY.
a แสดงมุมแคบลง b แสดงช่องหน้าม่านตาตื้น มาก c แสดงจอประสาทตา หลุดลอก (หัวลูกศรสีเหลือง) d แสดงเลนส์เคลื่อนไปข้างหน้าและอาการบวมน้ำของซิลิอารีบอดี (ลูกศรสีเหลือง) e แสดงภาพจอประสาทตา ของจอประสาทตา หลุดลอก สอดคล้องกับจอประสาทตา หลุดลอกที่กล่าวถึงในหัวข้อ «2. อาการหลักและอาการแสดงทางคลินิก»
อาการของการกำเริบเฉียบพลัน ได้แก่ ปวดตา ข้างเดียวอย่างรุนแรงและฉับพลัน ตาแดง ปวดศีรษะ คลื่นไส้ อาเจียน มองเห็นไม่ชัด และเห็นแสงเป็นวงรอบดวงไฟ 2) อาการทางระบบ เช่น ปวดศีรษะรุนแรง คลื่นไส้ อาเจียน อาจปรากฏเด่นชัด ทำให้บางครั้งได้รับการวินิจฉัยผิดว่าเป็นโรคทางระบบประสาทหรือทางเดินอาหาร 2) ความดันลูกตา อาจสูงถึง 40-80 มิลลิเมตรปรอท
อาการแสดง ลักษณะ ความดันลูกตา สูงขึ้นอย่างชัดเจน (40-80 มิลลิเมตรปรอท) กระจกตา บวมน้ำ (ส่วนใหญ่เป็นชั้นเยื่อบุ) รูม่านตา ขยายปานกลาง ปฏิกิริยาต่อแสงลดลง ช่องหน้าม่านตา ตื้น (ร่วมกับม่านตา โป่ง) เยื่อบุตา คั่งเลือดบริเวณซิลิอารีและเลือดคั่งในหลอดเลือดดำ เลนส์แก้วตา จุดต้อหิน
การตรวจ gonioscopy พบการสัมผัสระหว่างม่านตา และ trabecular meshwork (ITC) อย่างกว้างขวาง 3) การตรวจมุมตา ของตาข้างตรงข้ามมักพบลักษณะเสี่ยงต่อมุมปิดเช่นกัน 3) หากการตรวจ gonioscopy ทำได้ยากเนื่องจากกระจกตา บวม การตรวจ AS-OCT และกล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ มีประโยชน์ 2)
ในกรณี AAC ที่เกิดจาก olanzapine หนึ่งสัปดาห์หลังจากเริ่มยา พบว่าตาขวามีความดันลูกตา 51 mmHg, กระจกตา บวมแบบ microcystic, รูม่านตา ขยายปานกลางและตรึง, ช่องหน้าตาเตี้ยร่วมกับม่านตา โป่ง (iris bombé) 1) กล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ ยืนยันการปิดมุม 360 องศา และไม่พบการรั่วของคอรอยด์ 1)
ยาที่ทำให้เกิด AACG จากยาจำแนกตามกลไกการเหนี่ยวนำเป็นชนิด pupillary block และ non-pupillary block
ประเภทของยา ยาตัวแทน กลไก ยาขยายรูม่านตา และยาหยุดการปรับตา Phenylephrine, tropicamide Pupillary block ยาต้านเศร้ากลุ่ม tricyclic Amitriptyline, imipramine Pupillary block SSRI Paroxetine, Escitalopram การอุดตันของรูม่านตา /การไหลออกของยูเวีย ยารักษาโรคจิต Olanzapine การอุดตันของรูม่านตา ยาต้านโรคลมชัก Topiramate ไม่ใช่การอุดตันของรูม่านตา ยาขยายหลอดลม Ipratropium การอุดตันของรูม่านตา
ยาที่ทำให้เกิดการอุดตันของรูม่านตา
ยาที่มีฤทธิ์ขยายรูม่านตา /ทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาต : Phenylephrine, Tropicamide, Cyclopentolate, Atropine1)
ยาที่ออกฤทธิ์ทั่วร่างกายที่มีฤทธิ์ต้านโคลิเนอร์จิก : ยาต้านเศร้ากลุ่มไตรไซคลิก, ยารักษาโรคจิต (Olanzapine), Benzodiazepine (Diazepam), ยาแก้แพ้1, 2)
ยาที่มีฤทธิ์กระตุ้นซิมพาเทติก : อีพิเนฟริน, ไดพิเวฟริน, ยาลดอาการคัดจมูก (ที่มีฟีนิลเอฟริน), สารกระตุ้นที่ผิดกฎหมาย (โคเคน, เอ็กซ์ตาซี) 2)
อื่นๆ : โบทูลินัมทอกซิน (ฉีดรอบดวงตา), ไดโซไพราไมด์ (ยาต้าน arrhythmia)
ยาที่ทำให้เกิดชนิด non-pupil block
โทพิราเมต : ทำให้ช่องหน้าม่านตาตื้น เนื่องจากการไหลออกของของเหลวในช่องเหนือซิลิอารี, การหมุนของซิลิอารีบอดี ไปข้างหน้า และการบวมของเลนส์ เกิดขึ้นภายใน 2 สัปดาห์หลังจากเริ่มยา เกือบทั้งหมดเป็นสองข้าง 2, 3)
ซัลโฟนาไมด์ : ช่องหน้าม่านตาตื้น ทุติยภูมิเนื่องจากการบวมของเลนส์, จอประสาทตา บวมน้ำ และการไหลออกของคอรอยด์
SSRI (บางส่วน) : เอสซิตาโลแพรมและเวนลาฟาซีนมีรายงานว่าทำให้เกิดมุมปิดสองข้างร่วมกับการไหลออกของยูเวีย 2)
ยาต้านการแข็งตัวของเลือด : การเคลื่อนไปข้างหน้าของกะบังม่านตา -เลนส์เนื่องจากการตกเลือดในคอรอยด์ ที่เกิดขึ้นเอง
ยาที่มีฤทธิ์ขยายม่านตา หรือทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาตสามารถกระตุ้น APACA ในดวงตาที่มีปัจจัยทางกายวิภาคที่โน้มนำ เช่น ช่องหน้าม่านตาตื้น และเลนส์หนา 2) เนื่องจากม่านตา ขยายจะเพิ่มการอุดตันของรูม่านตา และความแออัดของมุม 2) โดยเฉพาะรวมถึงยากลุ่ม SSRI, ยาต้านเศร้ากลุ่ม tricyclic, ยาลดอาการคัดจมูก (ที่มี antihistamine), ยาต้านโคลิเนอร์จิก, สารกระตุ้นซิมพาเทติก และยาแก้อาเจียน 2)
ยาขยายหลอดลมชนิดพ่นฝอยละออง (ipratropium bromide, salbutamol) ก็สามารถกระตุ้นให้เกิดต้อหินมุมปิด เฉียบพลันได้เช่นกัน 3) ต้อหินมุมปิด เฉียบพลันอาจเกิดขึ้นระหว่างหรือหลังการดมยาสลบ 3)
AACG ที่เกิดจากยาสามารถป้องกันได้โดยการให้คำปรึกษาที่เหมาะสมเกี่ยวกับความเสี่ยงของยาที่เป็นสาเหตุ และทำการตัดม่านตาด้วยเลเซอร์ เชิงป้องกันในผู้ป่วยที่มีปัจจัยโน้มนำ เมื่อสั่งจ่ายยาที่มีความเสี่ยง ให้ตรวจสอบว่ามีช่องหน้าม่านตาตื้น หรือมุมแคบหรือไม่ และอธิบายอาการของต้อหินมุมปิด เฉียบพลัน (ปวดตา , การมองเห็น ลดลง, เห็นแสงเป็นวงรุ้ง) ให้ผู้ป่วยฟัง
Q
ยาชนิดใดที่ทำให้เกิดต้อหินมุมปิดเฉียบพลัน?
A
แบ่งออกเป็น 2 กลไกหลัก ชนิด pupil block ยาที่มีฤทธิ์ขยายม่านตา (สารกระตุ้นซิมพาเทติก, ยาต้านโคลิเนอร์จิก, ยาต้านเศร้ากลุ่ม tricyclic, SSRI, ยารักษาโรคจิต, benzodiazepine, ยาขยายหลอดลม) ทำให้เกิดมุมปิด ชนิด non-pupil block โทพิราเมตและซัลโฟนาไมด์ทำให้เกิดซิลิอารีบวมน้ำและการไหลออกของคอรอยด์ ดันกะบังม่านตา -เลนส์ไปข้างหน้า ทำให้เกิดมุมปิด ในทั้งสองกรณี ความเสี่ยงสูงขึ้นในผู้ป่วยที่มีปัจจัยทางกายวิภาคที่โน้มนำ (ช่องหน้าม่านตาตื้น , มุมแคบ, สายตายาว )
ในการวินิจฉัย AACG ที่เกิดจากยา การประเมินผลการตรวจทางคลินิกและการซักประวัติการใช้ยาอย่างละเอียดเป็นสิ่งจำเป็น เนื่องจากสัดส่วนสูงของต้อหินมุมปิด เฉียบพลันถูกกระตุ้นโดยยาเฉพาะที่หรือยาทั่วร่างกาย จึงควรได้รับประวัติการใช้ยาที่สมบูรณ์รวมถึงยาที่ต้องสั่งโดยแพทย์และยาที่ไม่ต้องสั่งโดยแพทย์ 3)
การตรวจ Gonioscopy ควรทำในตาทั้งสองข้าง2) แม้ว่าภาวะกระจกตา บวมจะทำให้การตรวจ Gonioscopy ในตาที่เป็นโรคทำได้ยาก แต่ผลการตรวจในตาอีกข้างก็มีประโยชน์ต่อการวินิจฉัย2)
เครื่องตรวจเอกซเรย์เชื่อมโยงแสงส่วนหน้าของลูกตา (AS-OCT )กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) สามารถประเมินความลึกของช่องหน้าลูกตา ลักษณะของมุมตา และสภาพของซิลิอารีบอดี ได้แม้มีกระจกตา บวม2) UBM มีประโยชน์อย่างยิ่งในการระบุการบวมหรือการหมุนของคอรอยด์ และซิลิอารีบอดี ซึ่งสำคัญต่อการวินิจฉัยชนิดที่ไม่ใช่ pupillary block
เพื่อแยกสาเหตุทุติยภูมิ ควรระวังหากตาอีกข้างมีมุมตาเปิดและช่องหน้าลึก กระจกตา ของตาที่เป็นโรคค่อนข้างใส หรือมีเส้นเลือดงอกใหม่ในม่านตา 2)
การประเมินประวัติการใช้ยา สภาพเลนส์แก้วตา กายวิภาคของมุมตาและม่านตา และลักษณะข้างเดียวหรือสองข้างของภาวะมุมตาปิดเฉียบพลัน ช่วยในการหาสาเหตุ ภาวะมุมตาปิดเฉียบพลันสองข้างพบได้น้อย แต่บ่งชี้ถึงกลไกที่เกี่ยวข้องกับยา เช่น topiramate หรือ SSRI2)
การรักษา AACG ที่เกิดจากยาเริ่มต้นด้วยการลดความดันลูกตา อย่างรวดเร็ว จากนั้นให้การรักษาตามกลไกสาเหตุ2)
การรักษาด้วยยา
Acetazolamide : แนะนำให้ให้ทันทีหากความดันลูกตา ≥40 mmHg หากอาเจียนหรือต้องการผลเร็ว ควรให้ทางหลอดเลือดดำ (10 มก./กก.)3)
Mannitol : พิจารณาเมื่อตอบสนองต่อ acetazolamide ไม่เพียงพอ ให้ 0.5-1.5 กรัม/กก. เป็นสารละลาย 15-20% ทางหลอดเลือดดำ3)
Pilocarpine : หยด 1-2% ไม่ได้ผลเมื่อกล้ามเนื้อหูรูดขาดเลือด การหดตัวของรูม่านตา เกิดขึ้นหลังจากความดันลูกตา ลดลง3)
ยาหยอดตาสเตียรอยด์ : ให้บ่อย (4-6 ครั้งต่อวัน) เพื่อลดการอักเสบ3)
การรักษาด้วยเลเซอร์และการผ่าตัด
การตัดม่านตาด้วยเลเซอร์ (LPI )กระจกตา ใสพอ นอกจากนี้ยังทำ LPI ป้องกันในตาอีกข้าง1, 3)
การทำม่านตา ให้แบนด้วยเลเซอร์ : มีประโยชน์หากกระจกตา บวมต่อเนื่องทำให้ทำ LPI ได้ยาก หรือหากความดันลูกตา ไม่ลดลงภายใน 1-2 ชั่วโมงหลังการรักษาด้วยยา3)
การนำเลนส์แก้วตา ออก : พิจารณาเมื่อไม่ตอบสนองต่อยาหรือ LPI 3)
การรักษาแบบโทพิราเมต : การหยุดยาสาเหตุทันที การใช้ยาหยอดตาคลายกล้ามเนื้อปรับตา และยาหยอดตาสเตียรอยด์ เป็นพื้นฐาน การตัดม่านตาด้วยเลเซอร์ ไม่ได้ผล 1)
ในกรณี AAC ที่เกิดจากโอแลนซาพีน หลังจากใช้ timolol 0.5% และ brimonidine 0.15% ทาเฉพาะที่ acetazolamide รับประทาน และ pilocarpine 2% ได้ทำการตัดม่านตาด้วยเลเซอร์ Nd:YAG และวันรุ่งขึ้น IOP ลดลงจาก 51 mmHg เหลือ 20 mmHg และการมองเห็น ดีขึ้นจาก 6/200 เป็น 20/30 1) มีการตัดม่านตาด้วยเลเซอร์ ป้องกันในตาอีกข้างด้วย 1)
ยาที่ออกฤทธิ์ทั่วร่างกาย (acetazolamide, mannitol) ในผู้สูงอายุหรือผู้ป่วยที่มีโรคร่วมอาจทำให้เกิดผลข้างเคียงรุนแรงตั้งแต่ชาปลายมือปลายเท้า สับสน ไปจนถึงปอดบวมน้ำและไตวายเฉียบพลัน จึงต้องระมัดระวัง 2)
เมื่อกล้ามเนื้อหูรูดขาดเลือดเนื่องจากความดันลูกตา สูงและรีเฟล็กซ์แสงหายไป pilocarpine จะไม่ได้ผล และการให้ขนาดสูงอาจทำให้รูม่านตา บล็อกแย่ลงโดยการเคลื่อนกล้ามเนื้อซิลิอารีไปข้างหน้า ในกรณีมุมปิดที่เกิดจากเลนส์แก้วตา หรือหลังเลนส์ ห้ามใช้ pilocarpine และจำเป็นต้องรักษาด้วยยาคลายกล้ามเนื้อปรับตา (atropine, tropicamide)
Q
รักษาโรคต้อหินมุมปิดเฉียบพลันที่เกิดจากยาอย่างไร?
A
การรักษาขึ้นอยู่กับกลไกสาเหตุ ในชนิดรูม่านตา บล็อก ขั้นแรกให้ลดความดันลูกตา ด้วยยาลดความดัน (acetazolamide ฉีดเข้าเส้น, mannitol หยด) แล้วทำการตัดม่านตาด้วยเลเซอร์ เมื่อกระจกตา ใส นอกจากนี้ยังทำการตัดม่านตาด้วยเลเซอร์ ป้องกันในตาอีกข้าง ในชนิดไม่ใช่รูม่านตา บล็อก เช่น topiramate การหยุดยาสาเหตุทันทีสำคัญที่สุด และใช้ยาคลายกล้ามเนื้อปรับตาร่วมกับยาหยอดตาสเตียรอยด์ ในทุกกรณี จำเป็นต้องระบุและหยุดยาสาเหตุ และประสานงานกับแพทย์ผู้สั่งยา
รูม่านตา บล็อกเป็นกลไกที่พบบ่อยที่สุดของ AACG ที่เกิดจากยา 3) ยาที่มีฤทธิ์กระตุ้นซิมพาเทติกหรือยับยั้งพาราซิมพาเทติกทำให้ม่านตา ขยาย เพิ่มพื้นที่สัมผัสระหว่างม่านตา กับเลนส์แก้วตา 1) ทำให้ความต้านทานการไหลของอารมณ์ขันจากช่องหลังไปยังช่องหน้าผ่านรูม่านตา เพิ่มขึ้น ส่งผลให้ความดันในช่องหลังสูงกว่าความดันในช่องหน้า 3)
ความดันในช่องหลังที่เพิ่มขึ้นทำให้ม่านตา โป่งไปข้างหน้า (iris bombé) และม่านตา ส่วนปลายปิดทับ trabecular meshwork ทำให้ทางระบายอารมณ์ขันอุดตันและเกิดความดันลูกตา สูงขึ้นเฉียบพลัน 3) การขยายม่านตา ปานกลางซึ่งทั้งกล้ามเนื้อหูรูดและกล้ามเนื้อขยายถูกกระตุ้นร่วมกันมีความเสี่ยงสูงที่สุด 3)
ในกรณีของโอแลนซาพีน ฤทธิ์ต้านโคลิเนอร์จิกอ่อนทำให้ม่านตา ขยาย ส่งผลให้เกิดรูม่านตา บล็อกในตาที่มีความโน้มเอียงทางกายวิภาค 1) ต้อหินมุมปิด ที่เกิดจากยารักษาโรคจิตผิดปรกตินั้นพบได้น้อย แต่มีรายงานน้อยกว่าเมื่อเทียบกับ SSRI และยาแก้ซึมเศร้ากลุ่ม tricyclic 1)
โทพิราเมตและยาซัลฟาอาจทำให้เกิดปฏิกิริยาต่อยาแบบเฉพาะบุคคล ส่งผลให้เกิดการรั่วของเหลวในช่องเหนือซิลิอารี 3) ทำให้ซิลิอารีบอดี ้หมุนไปข้างหน้า โซนูลคลายตัว และเลนส์ตาพองตัว ดันกระบังลมม่านตา -เลนส์ตาทั้งหมดไปข้างหน้าปิดมุม 2)
กลไกนี้สามารถเกิดขึ้นได้ทั้งในผู้ป่วยที่มีมุมเปิดและมุมแคบ มีรายงานการปิดมุมเฉียบพลันทั้งสองข้างร่วมกับการรั่วของเหลวในยูเวียจากเวนลาฟาซีนและเอสซิตาโลแพรม 2)
ลักษณะม่านตา แบบที่ราบสูงเกิดจากซิลิอารีโปรเซสที่อยู่ด้านหน้าดันม่านตา ส่วนปลายไปข้างหน้า ปิดมุมโดยตรงเมื่อม่านตา ขยาย 3) หากความดันลูกตา ยังคงสูงหลังจากแก้ไขภาวะปิดกั้นรูม่านตา แล้ว ควรสงสัยว่ามีการเกี่ยวข้องของม่านตา แบบที่ราบสูง
Q
ความแตกต่างระหว่างชนิดที่มีการปิดกั้นรูม่านตาและชนิดที่ไม่มีการปิดกั้นรูม่านตาคืออะไร?
A
ชนิดที่มีการปิดกั้นรูม่านตา เกิดขึ้นเมื่อการขยายม่านตา เพิ่มการสัมผัสระหว่างม่านตา และเลนส์ตา ขัดขวางการไหลของอารมณ์น้ำ จากช่องหลังไปยังช่องหน้า ทำให้ม่านตา โป่งไปข้างหน้าและปิดมุม สาเหตุจากยาขยายม่านตา ยาต้านโคลิเนอร์จิก และยากระตุ้นซิมพาเทติก การตัดม่านตาด้วยเลเซอร์ ได้ผลดี ส่วนชนิดที่ไม่มีการปิดกั้นรูม่านตา เกิดจากอาการบวมของซิลิอารีบอดี ้และการรั่วของเหลวในคอรอยด์ จากโทพิราเมตหรือยาซัลฟา ดันกระบังลมม่านตา -เลนส์ตาทั้งหมดไปข้างหน้า การตัดม่านตา ไม่ได้ผลในชนิดนี้ การรักษาหลักคือหยุดยาที่เป็นสาเหตุและใช้ยาหยุดการปรับตา การเกิดทั้งสองข้างบ่งชี้ถึงชนิดที่ไม่มีการปิดกั้นรูม่านตา อย่างชัดเจน
ในฉันทามตินานาชาติที่ตีพิมพ์ในปี 2025 ได้เสนอคำว่า APACA (acute primary angle closure attack)2) คำนี้เน้นถึงลักษณะเฉียบพลันและฉุกเฉินของโรค และแยกความแตกต่างจากสาเหตุทุติยภูมิอย่างชัดเจน 2) นอกจากนี้ มีฉันทามติ 100% ว่าการลดความดันลูกตา อย่างรวดเร็วควรมาก่อนการวินิจฉัยที่แม่นยำ 2)
แถลงการณ์ฉันทามติยืนยันด้วยความเห็นพ้อง 88.24% ว่ายาที่มีฤทธิ์ขยายม่านตา และหยุดการปรับตาสามารถกระตุ้น APACA ในตาที่มีโครงสร้างทางกายวิภาคที่โน้มเอียง 2) ต้องใช้ความระมัดระวังเมื่อสั่งยาให้ผู้ป่วยที่มีความเสี่ยง และประวัติการใช้ยาอย่างละเอียดเป็นเบาะแสการวินิจฉัยที่สำคัญ 2)
การขยายม่านตา ด้วยยาเพื่อการวินิจฉัยนั้นปลอดภัยในประชากรทั่วไป และความเสี่ยงในการพลาดโรคจอประสาทตา จากการขยายม่านตา ไม่เพียงพอนั้นสูงกว่าความเสี่ยงในการกระตุ้นให้เกิดการปิดมุมมาก 3) ในผู้ป่วยที่มีประวัติการปิดมุมซึ่งได้รับการรักษาป้องกันที่เหมาะสม (การตัดม่านตาด้วยเลเซอร์ ) การขยายม่านตา มักจะปลอดภัย 3) ควรหลีกเลี่ยงการหดม่านตา เชิงป้องกันด้วยพิโลคาร์พีนหลังการขยายม่านตา เพราะอาจทำให้รูม่านตา ติดอยู่ในตำแหน่งกึ่งขยายและเพิ่มความเสี่ยงต่อการปิดมุม 3)
Alarfaj MA, Almater AI. Olanzapine-Induced Acute Angle Closure. Am J Case Rep. 2021;22:e934432.
Chan PP, et al. Acute primary angle closure attack - controversies and consensus. Prog Retin Eye Res. 2025.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.