ภาวะฉุกเฉินทางจักษุวิทยาเป็นคำรวมสำหรับโรคตาที่มีความเร่งด่วนสูง ซึ่งความล่าช้าในการรักษานำไปสู่ความบกพร่องทางการมองเห็น ที่ไม่สามารถฟื้นคืนได้หรือตาบอด
ในหลอดเลือดแดงจอประสาทตา ส่วนกลางอุดตัน (CRAO ) เซลล์ปมประสาทจอประสาทตา จะตายอย่างถาวรภายใน 90-240 นาทีหลังจากเริ่มมีอาการ เรียกได้ว่าเป็น “สมองขาดเลือดของดวงตา” และต้องไปพบจักษุแพทย์ฉุกเฉินทันที1)
ในภาวะต้อหินมุมปิดเฉียบพลัน ความดันลูกตา จะสูงขึ้นอย่างรวดเร็วถึง 60-80 มิลลิเมตรปรอท ทำให้เกิดปวดรุนแรง ตาแดง มองเห็นไม่ชัด ปวดศีรษะ และอาเจียน หากไม่ลดความดันลูกตา อย่างรวดเร็ว ความเสียหายต่อเส้นประสาทตา จะกลายเป็นถาวร2)
ในการสัมผัสสารเคมีที่เป็นด่างที่ดวงตา การล้างตาทันทีด้วยน้ำปริมาณมาก ณ จุดเกิดเหตุจะเป็นตัวกำหนดพยากรณ์โรค ต้องล้างต่อเนื่องอย่างน้อย 30 นาที3)
ในจอประสาทตาลอก ผลการมองเห็น ดีขึ้นอย่างมีนัยสำคัญด้วยการผ่าตัดก่อนที่จอประสาทตา ส่วนรับภาพจะลอก (macula-on) ไม่ควรมองข้ามอาการเช่น เห็นแสงวาบ จำนวนจุดลอยเพิ่มขึ้นอย่างกะทันหัน หรือข้อบกพร่องของลานสายตา4)
การเห็นภาพซ้อน เฉียบพลันร่วมกับม่านตา ขยายต้องแยกอัมพาตเส้นประสาทสมองคู่ที่ 3 จากโป่งพองของหลอดเลือดแดงคอมมิวนิเคนต์หลัง ซึ่งเป็นภาวะฉุกเฉินและต้องทำ MRI สมอง/MRA9)
การรับรู้ระดับความเร่งด่วนอย่างถูกต้องและแยกแยะระหว่าง “ไปพบแพทย์ทันที” กับ “ภายในวันนี้หรือวันรุ่งขึ้น” เป็นขั้นตอนแรกในการปกป้องการมองเห็น ของผู้ป่วย
โรคทางจักษุวิทยาฉุกเฉินเป็นคำเรียกรวมของโรคตาที่มีความเร่งด่วนสูง ซึ่งความล่าช้าในการรักษาที่เหมาะสมอาจนำไปสู่ความบกพร่องทางการมองเห็น หรือตาบอดแบบถาวรได้ ดวงตาประกอบด้วยเนื้อเยื่อประสาทที่บอบบาง และทนทานต่อภาวะขาดเลือด การบาดเจ็บ และความดันลูกตา ที่เพิ่มขึ้นอย่างกะทันหันได้น้อยมาก
จุดที่สำคัญเป็นพิเศษในภาวะฉุกเฉินทางจักษุคือการมีโรคหลายชนิดที่เป็น “การแข่งขันกับเวลา” ในภาวะหลอดเลือดแดงจอประสาทตาส่วนกลางอุดตัน (CRAO ) เชื่อกันว่าเซลล์ปมประสาทจอประสาทตา จะตายแบบถาวรภายใน 90-240 นาทีหลังจากเริ่มมีอาการ 1) ทำให้เกิดแนวคิด “เวลา คือ การมองเห็น ” ซึ่งเทียบเท่ากับ “เวลา คือ สมอง” ในโรคหลอดเลือดสมอง ในภาวะต้อหินมุมปิดเฉียบพลัน ความดันลูกตา จะสูงถึง 60-80 มิลลิเมตรปรอท และหากไม่ได้รับการรักษาอย่างรวดเร็ว ความเสียหายของเส้นประสาทตา จะกลายเป็นแบบถาวร 2) ในกรณีการบาดเจ็บจากสารเคมี (โดยเฉพาะด่าง) การซึมผ่านสูง และการล้างตาด้วยน้ำปริมาณมากทันทีหลังจากได้รับบาดเจ็บจะเป็นตัวกำหนดพยากรณ์โรค 3) ในภาวะจอประสาทตาลอก พยากรณ์โรคทางการมองเห็น จะดีขึ้นอย่างมีนัยสำคัญหากทำการผ่าตัดก่อนที่จอประสาทตา ส่วนรับภาพจะลอก (macula-on) ดังนั้นการรับรู้อาการนำตั้งแต่เนิ่นๆ จึงเป็นสิ่งจำเป็น 4)
ในทางกลับกัน โรคเส้นประสาทตา ขาดเลือดส่วนหน้า โรคประสาทตาอักเสบ และแผลที่กระจกตา เป็นโรคกึ่งฉุกเฉินที่สามารถจัดการได้ภายใน 1-2 วัน การแยกระดับความเร่งด่วนอย่างแม่นยำเป็นขั้นตอนแรกในการปกป้องการมองเห็น ของผู้ป่วย
สูญเสียการมองเห็น กะทันหันในตาข้างเดียว (ไม่เจ็บ)
ดวงตาสัมผัสสารเคมี (ล้างตาทันที + ไปพบแพทย์)
มีอาการปวดตา อย่างรุนแรง ตาแดง มองเห็นไม่ชัด ปวดศีรษะ และอาเจียนพร้อมกัน
จำนวนจุดลอยในตาเพิ่มขึ้นกะทันหัน + เห็นแสงวาบ + ขอบเขตการมองเห็น บกพร่อง (รู้สึกเหมือนม่านลง)
มีอาการเปลือกตาบวม มีไข้ และตาโปนพร้อมกัน
อาการทั้งหมดข้างต้นเป็นอาการที่หากการรักษาล่าช้าไปเพียงไม่กี่ชั่วโมง อาจนำไปสู่ความบกพร่องทางการมองเห็น ที่ไม่สามารถแก้ไขได้ แม้ในเวลากลางคืนหรือวันหยุด จำเป็นต้องดำเนินการอย่างรวดเร็ว รวมถึงการติดต่อขอความช่วยเหลือฉุกเฉินทางหมายเลข 119
Q
ถ้าจู่ๆ ตาข้างหนึ่งมองไม่เห็น ควรทำอย่างไร?
A
การสูญเสียการมองเห็น กะทันหันแบบไม่เจ็บในตาข้างเดียวอาจบ่งชี้ถึงภาวะหลอดเลือดแดงจอประสาทตาส่วนกลางอุดตัน (CRAO ) ใน CRAO เชื่อกันว่าการตายแบบถาวรของเซลล์ปมประสาทจอประสาทตา เริ่มต้นภายใน 90-240 นาทีหลังจากเริ่มมีอาการ 1) ดังนั้นจึงจำเป็นต้องไปที่ห้องฉุกเฉินจักษุทันที CRAO ยังสัมพันธ์อย่างใกล้ชิดกับโรคหลอดเลือดสมอง โดยประมาณ 25% ของผู้ป่วยพบว่ามีการตีบของหลอดเลือดแดงคาโรติดข้างเดียวกัน 5) ดังนั้นอาจควรเลือกการขนส่งฉุกเฉิน (โทร 119) อย่า “รอดูอาการ” โดยเด็ดขาด ให้ไปพบแพทย์ทันที
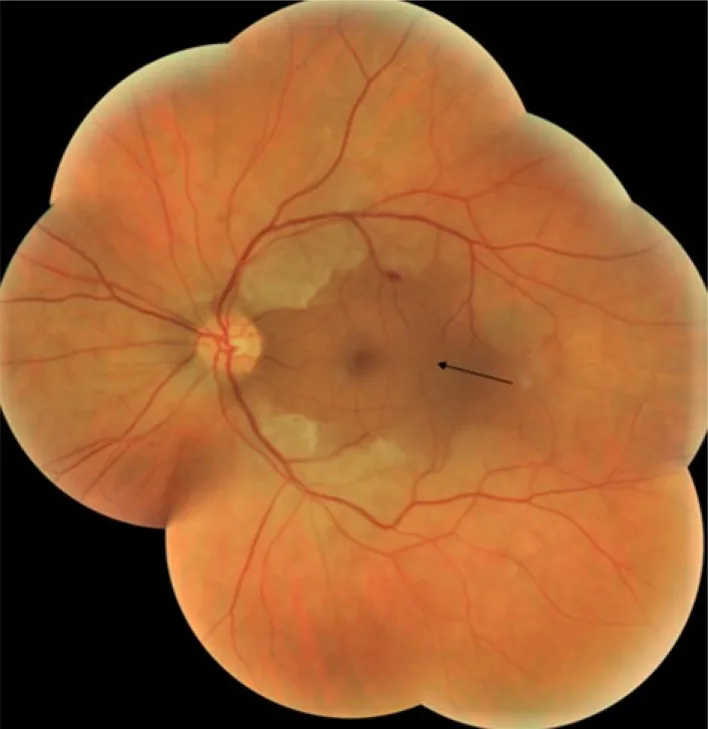
ภาพถ่ายจอประสาทตาของภาวะหลอดเลือดแดงจอประสาทตาส่วนกลางอุดตัน (CRAO): จอประสาทตาขาวซีดยกเว้นบริเวณที่หลอดเลือดแดงซิลิโอเรตินัลกระจายตัว (ลูกศรสีดำ) และจุดแดงเชอร์รี่ Salman AG, et al. Baseline composite fundus photograph of the left eye showing retinal whitening except for the cilioretinal artery distribution area (black arrow). F1000Res. 2022 Jun 1;11:600. Figure 1. PM
CI D: PMC9490277. DOI: 10.12688/f1000research.122293.2. License: CC BY 4.0.
ลักษณะ
จอประสาทตา ที่พบได้ทั่วไปของ
CRAO โดย
จอประสาทตา ทั้งหมดขาวซีดยกเว้นบริเวณที่หลอดเลือดแดงซิลิโอเรตินัลกระจายตัว (ลูกศรสีดำ) และความแดงสัมพัทธ์ของรอยบุ๋ม
จอประสาทตา ที่เด่นชัด สอดคล้องกับ
จุดแดงเชอร์รี ่ใน
ภาวะหลอดเลือดแดงจอประสาทตาส่วนกลางอุดตัน (
CRAO ) ที่กล่าวถึงในหัวข้อ “2. อาการและโรคที่เร่งด่วนที่สุด”
โรคต่อไปนี้เป็นภาวะฉุกเฉินสูงสุดที่การรักษาภายใน “ไม่กี่ชั่วโมง” มีผลอย่างมากต่อพยากรณ์โรคทางสายตา
① หลอดเลือดแดงจอประสาทตาส่วนกลางอุดตัน (CRAO)
อาการ : สูญเสียการมองเห็น อย่างฉับพลัน ไม่เจ็บปวด ข้างเดียว พบ Relative Afferent Pupillary Defect (RAPD ) บวก
เหตุผลที่ต้องรีบ : จอประสาทตา ได้รับเลือดจากหลอดเลือดแดงปลายทางและทนต่อภาวะขาดเลือดได้ต่ำมาก เซลล์ปมประสาทจอประสาทตา จะตายแบบถาวรภายใน 90–240 นาทีหลังจากเริ่มมีอาการ 1) เรียกได้ว่าเป็น “retinal stroke” (โรคหลอดเลือดสมองของตา) 5)
การรักษา : นวดลูกตา, เจาะห้องหน้าช่องตา, การให้ยาละลายลิ่มเลือดทางหลอดเลือดแดง (tPA ภายใน 4.5 ชั่วโมงหลังเริ่มอาการ) 1) ต้องประสานงานกับอายุรกรรมระบบประสาทเพื่อค้นหาโรคหลอดเลือดสมองร่วม
② ภาวะต้อหินมุมปิดเฉียบพลัน
อาการ : ปวดตา อย่างรุนแรง, ปวดศีรษะ, คลื่นไส้อาเจียน, มองเห็นพร่ามัวจากกระจกตา บวม, ตาแดง ความดันลูกตา สูงขึ้นอย่างรวดเร็วถึง 60–80 มิลลิเมตรปรอท 2)
เหตุผลที่ต้องรีบ : ภาวะขาดเลือดของประสาทตาดำเนินไปอย่างรวดเร็วจากความดันลูกตา สูง หากรักษาล่าช้าจะทำให้เกิดความเสียหายของประสาทตาอย่างถาวร 2) ต้องระวังการวินิจฉัยผิดเป็นโรคทางเดินอาหารหรือโรคหลอดเลือดสมองเนื่องจากอาเจียนและปวดศีรษะ 2)
การรักษา : ยาหยอดตากลุ่มทำให้รูม่านตา หด (พิโลคาร์พีน), ยาหยอดตากลุ่มปิดกั้นเบต้า, ยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส ทางหลอดเลือดดำเพื่อลดความดันลูกตา อย่างรวดเร็ว → การตัดม่านตาด้วยเลเซอร์ 2)
③ จอประสาทตาลอก
อาการ (ลำดับอาการนำ) : เห็นแสงวาบ (photopsia) → จำนวนจุดลอยตัวเพิ่มขึ้นอย่างฉับพลัน → ขอบเขตการมองเห็น บกพร่อง (“ม่านลง”) 4)
เหตุผลที่ต้องรีบ : หากจุดรับภาพลอกออก การฟื้นคืนการมองเห็น จะจำกัด การผ่าตัดก่อนจอประสาทตาลอก ถึงจุดรับภาพ (macula-on) ช่วยให้พยากรณ์โรคทางสายตาดีขึ้นอย่างมาก 4) ความเสี่ยงเพิ่มขึ้นในสายตาสั้น มาก, หลังผ่าตัดต้อกระจก , และหลังการบาดเจ็บ 4)
การรักษา : ปิดรอยฉีกขาด (ด้วยเลเซอร์หรือจี้เย็น), การอัดลูกตาให้ยุบ (scleral buckling), การตัดน้ำวุ้นตา 4)
④ การบาดเจ็บที่ตา / การบาดเจ็บจากสารเคมี
อาการ : การสัมผัสสารเคมีเข้าตา, สิ่งแปลกปลอมทิ่มแทง, ฟกช้ำลูกตา ปวดรุนแรง, น้ำตาไหล, กลัวแสง, การมองเห็น ลดลง
เหตุผลที่ต้องรีบรักษา : ในบาดแผลจากด่าง ปฏิกิริยาสะพอนิฟิเคชันของไขมันทำให้สารซึมลึกถึงเนื้อเยื่อชั้นใน ไปจนถึงสโตรมาของกระจกตา ช่องหน้าม่านตา และเลนส์แก้วตา 3) บาดแผลจากกรดมักจะซึมลึกน้อยกว่าด่างเนื่องจากปฏิกิริยาการจับตัวของโปรตีนที่จำกัดการซึมผ่าน 3)
การดูแลเบื้องต้น : ล้างตาทันทีด้วยน้ำปริมาณมาก (น้ำประปาใช้ได้) ณ จุดเกิดเหตุ ล้างต่อเนื่องอย่างน้อย 30 นาที 3) ประเมินความรุนแรงโดยใช้การจำแนกของ Roper-Hall หรือการจำแนกของ Dua 3)
⑤ เซลลูไลติสของเบ้าตา
อาการ : เปลือกตาบวม มีไข้ ตาโปน จำกัดการเคลื่อนไหวของลูกตา สายตาลดลง
เหตุผลที่ต้องรีบรักษา : สาเหตุที่พบบ่อยที่สุดคือการแพร่กระจายจากไซนัสอักเสบ และพบบ่อยในเด็ก 6) การลุกลามไปเป็นลิ่มเลือดในโพรงเลือดดำคาเวอร์นัส เป็นภาวะฉุกเฉินที่คุกคามชีวิต 6)
การรักษา : ยาปฏิชีวนะชนิดฉีดเข้าหลอดเลือดดำครอบคลุมเชื้อกว้าง (ดูแลแบบผู้ป่วยใน) หากมีฝีหนอง ต้องระบายออกโดยการผ่าตัด 6)
โรคต่อไปนี้ต้องพบจักษุแพทย์ภายในวันเดียวกันหรือวันถัดไป จัดเป็นโรคกึ่งฉุกเฉิน ไม่เร่งด่วนเท่าโรคฉุกเฉินสูงสุด แต่หากปล่อยไว้อาจทำให้เกิดความเสียหายถาวรได้
⑥ โรคเส้นประสาทตา ขาดเลือดส่วนหน้า (AION) และโรคประสาทตาอักเสบ
AION: เริ่มเฉียบพลันในผู้ที่มีอายุมากกว่า 50 ปี มักมีภาวะตาบอดครึ่งซีกด้านล่าง 7) ในชนิดที่มีการอักเสบของหลอดเลือดแดง (สัมพันธ์กับหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์: GCA) ต้องรีบแยกโรคหลอดเลือดแดงขมับอักเสบ โดยตรวจ ESR และ CRP และให้คอร์ติโคสเตียรอยด์ ทันที 7) มีความเสี่ยงลุกลามไปยังตาอีกข้าง จึงต้องดูแลอย่างเร่งด่วน
โรคประสาทตาอักเสบ : พบบ่อยในหญิงสาว สายตาลดลงเฉียบพลันร่วมกับปวดเมื่อขยับลูกตา ความสัมพันธ์กับโรคปลอกประสาทเสื่อมแข็ง (MS ) มีความสำคัญ ต้องค้นหารอยโรคในระบบประสาทส่วนกลางด้วย MRI 8)
⑦ อัมพาตของเส้นประสาทกล้ามเนื้อตา (เริ่มเฉียบพลันของภาพซ้อน )
อัมพาตของเส้นประสาทกล้ามเนื้อตาร่วมกับม่านตา ขยาย บ่งชี้ถึงหลอดเลือดโป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์หลังที่กดทับก่อนแตก ต้องค้นหาหลอดเลือดโป่งพองด้วย MRI/MRA ของศีรษะหรือ CTA อย่างเร่งด่วน 9)
ในอัมพาตของเส้นประสาทกล้ามเนื้อตาจากเบาหวาน ม่านตา มักไม่ถูกกระทบ ซึ่งช่วยแยกจากหลอดเลือดโป่งพอง 9)
ในการศึกษาเชิงประชากรจากวารสาร JAMA Ophthalmology พบหลอดเลือดโป่งพองใน 6.4% ของผู้ป่วยอัมพาตของเส้นประสาทกล้ามเนื้อตาที่เกิดขึ้นภายหลัง 9)
⑧ เยื่อบุตาอักเสบ ส่วนหลังและประสาทตาอักเสบ (ปวดอย่างรุนแรงบริเวณด้านหลังลูกตา)
อาการปวดเพิ่มขึ้นเมื่อขยับลูกตาเป็นลักษณะเฉพาะที่พบได้
การหนาตัวของตาขาว และการสะสมของของเหลวในช่องเทนอนส่วนหลัง (T-sign) ยืนยันด้วยอัลตราซาวนด์ชนิด B-scan8)
จำเป็นต้องรักษาด้วย NSAIDs หรือคอร์ติโคสเตียรอยด์
⑨ ม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันและกระจกตา อักเสบจากการติดเชื้อ (ตาแดง + ปวดตา + การมองเห็น ลดลง)
รอยขาวแทรกในกระจกตา : บ่งชี้ถึงกระจกตา อักเสบจากการติดเชื้อ (แผลที่กระจกตา )10) แยกความแตกต่างระหว่างแบคทีเรีย เชื้อรา และอะแคนทามีบา ทำการขูดกระจกตา เพื่อเพาะเชื้อ
Flare และเซลล์ในช่องหน้าลูกตา : บ่งชี้ถึงม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลัน10) อาจจำเป็นต้องทำ HLA typing และค้นหาโรคทางระบบ
ผู้ใส่คอนแทคเลนส์: การแยกเชื้อ Pseudomonas aeruginosa และ Acanthamoeba เป็นสิ่งสำคัญเป็นพิเศษ10)
อาการ โรคที่สงสัย ระดับความเร่งด่วน ระยะเวลาในการพบแพทย์ สูญเสียการมองเห็น อย่างกะทันหัน ไม่เจ็บปวด ในตาข้างเดียว หลอดเลือดแดงจอประสาทตา ส่วนกลางอุดตัน (CRAO ) เร่งด่วนที่สุด ทันที (ภายในไม่กี่ชั่วโมง)1) ปวดรุนแรง + ตาแดง + ตาพร่า + ปวดศีรษะ/อาเจียน ภาวะต้อหินมุมปิดเฉียบพลัน ฉุกเฉินที่สุด ทันที (ภายในไม่กี่ชั่วโมง) 2) เห็นแสงวาบ → จุดลอยเพิ่มขึ้น → ขอบเขตการมองเห็น บกพร่อง จอประสาทตาลอก ฉุกเฉินที่สุด ทันที (ภายในวันนั้น) 4) สารเคมีเข้าตา การบาดเจ็บจากสารเคมี (ด่าง/กรด) ฉุกเฉินที่สุด ล้างตาทันทีพร้อมไปห้องฉุกเฉิน 3) เปลือกตาบวม + มีไข้ + ตาโปน เซลลูไลติสของเบ้าตา ฉุกเฉินที่สุด ทันที (อาจต้องรับไว้ในโรงพยาบาล) 6) การสูญเสียการมองเห็น เฉียบพลันในตาข้างเดียวร่วมกับข้อบกพร่องของลานสายตา AION / เส้นประสาทตา อักเสบ กึ่งฉุกเฉิน ภายในวันนี้ถึงวันถัดไป7) การเกิดภาพซ้อน เฉียบพลัน (ร่วมกับม่านตา ขยาย) อัมพาตของเส้นประสาทกล้ามเนื้อตา (ไม่รวมหลอดเลือดโป่งพอง) กึ่งฉุกเฉิน ภายในวันนี้ (MRA ฉุกเฉิน)9) ปวดรุนแรงเมื่อขยับตาร่วมกับการมองเห็น ลดลง เยื่อบุตาอักเสบ ส่วนหลัง / เส้นประสาทตา อักเสบกึ่งฉุกเฉิน ภายในวันนี้ถึงวันถัดไป8) ตาแดง + ปวดตา + จุดขาวบนกระจกตา กระจกตา อักเสบติดเชื้อ / ม่านตาอักเสบ กึ่งฉุกเฉิน ภายในวันนี้ถึงวันถัดไป10)
หากมีอาการใดอาการหนึ่งต่อไปนี้เกิดขึ้นอย่างกะทันหัน ให้ไปพบจักษุแพทย์ฉุกเฉินทันที (ที่โรงพยาบาลมหาวิทยาลัยหรือโรงพยาบาลทั่วไป) ในเวลากลางคืนหรือวันหยุด หากสงสัยว่าเป็น CRAO หรือการบาดเจ็บจากสารเคมี การโทร 119 เพื่อขอความช่วยเหลือฉุกเฉินก็เป็นทางเลือกหนึ่ง
สูญเสียการมองเห็น อย่างกะทันหันในตาข้างเดียว (ไม่เจ็บปวด)
ปวดตา อย่างรุนแรง + ตาแดง + ตาพร่า มัว (เกิดขึ้นพร้อมกัน)จุดลอยในตาเพิ่มขึ้นอย่างกะทันหัน + เห็นแสงวาบ + ขอบเขตการมองเห็น บกพร่อง
สารเคมีเข้าตา
สิ่งแปลกปลอมทิ่มแทงตา หรือถูกกระแทกอย่างแรงที่ลูกตา
เปลือกตาบวม + มีไข้ + ตาโปน
เห็นภาพซ้อน เฉียบพลัน (เห็นวัตถุเป็นสองภาพ)สูญเสียส่วนหนึ่งของลานสายตาอย่างกะทันหันในตาข้างเดียว
การมองเห็น ลดลงเฉียบพลันร่วมกับปวดเมื่อขยับตาตาแดง + ปวดตา + จุดขาวบนกระจกตา การเลือกสถานที่รับการตรวจ:
แผนกฉุกเฉินจักษุวิทยาที่โรงพยาบาลมหาวิทยาลัยหรือโรงพยาบาลทั่วไป
ในเวลากลางคืนหรือวันหยุด หากสงสัย CRAO หรือการบาดเจ็บจากสารเคมี ให้พิจารณาการนำส่งฉุกเฉิน (โทร 119)
Q
ควรไปที่ไหนสำหรับภาวะฉุกเฉินทางตา?
A
ห้องฉุกเฉินจักษุวิทยาของโรงพยาบาลมหาวิทยาลัยหรือโรงพยาบาลทั่วไปเป็นสถานที่ที่เหมาะสมซึ่งให้บริการตลอด 24 ชั่วโมง หากคุณมีจักษุแพทย์ประจำ ควรตรวจสอบหมายเลขติดต่อฉุกเฉิน ในเวลากลางคืนหรือวันหยุด หากสงสัย CRAO (การสูญเสียการมองเห็น อย่างกะทันหันโดยไม่เจ็บปวด) หรือการสัมผัสสารเคมีที่ตา สิ่งสำคัญคือต้องเลือกการนำส่งฉุกเฉินโดยโทร 119 โดยไม่ต้องรอเวลาเปิดทำการของคลินิก การใช้ข้อมูลการแพทย์ฉุกเฉินในพื้นที่ (เช่น #7119) เพื่อค้นหาสถานที่ที่ใกล้ที่สุดที่สามารถจัดการได้ก็มีประโยชน์เช่นกัน
ในภาวะฉุกเฉินทางตา การจัดการเบื้องต้นที่เหมาะสมทันทีหลังการบาดเจ็บสามารถส่งผลอย่างมากต่อพยากรณ์การมองเห็น ขั้นสุดท้าย ความรู้ที่ถูกต้องเกี่ยวกับการปฐมพยาบาลเป็นสิ่งจำเป็นสำหรับตัวผู้ป่วยเอง ครอบครัว และบุคลากรทางการแพทย์ที่ไม่ใช่จักษุแพทย์
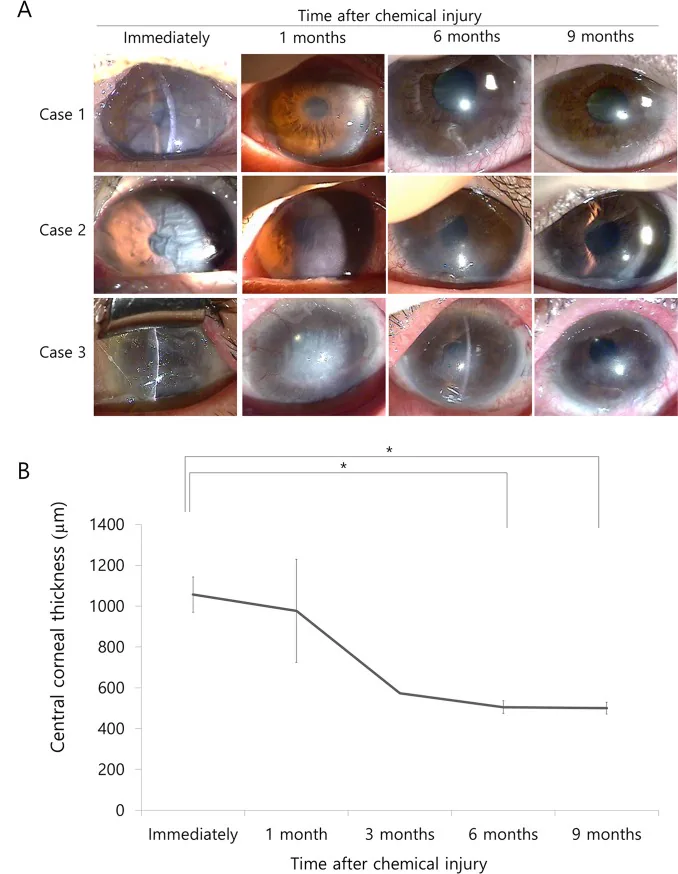
การดำเนินของอาการบวมน้ำที่กระจกตาหลังการบาดเจ็บจากสารเคมี: จากอาการบวมน้ำที่เนื้อเยื่อชั้นกลางอย่างรุนแรงและรอยพับของเยื่อหุ้มเดสเซเมตทันทีหลังการบาดเจ็บ จนถึงความใสหลังจาก 6 เดือน Shimazaki J, et al. Photographs of anterior segments (A) and central corneal thickness data (CCT; B). A. Chemical injury of the cornea causes severe corneal edema and endothelial damage immediately after chemical injury. PLoS One. 2015 Sep 17;10(9):e0138076. Figure 1. PM
CI D: PMC4574742. DOI: 10.1371/journal.pone.0138076. License: CC BY 4.0.
แสดงการดำเนินจากอาการบวมน้ำที่กระจกตา อย่างรุนแรงและรอยพับของเยื่อหุ้มเดสเซเมตที่เกิดขึ้นทันทีหลังการบาดเจ็บจากสารเคมี จนถึงความใสหลังจาก 6 เดือนหลังการบาดเจ็บ โดยใช้ภาพจากกล้องจุลทรรศน์ชนิดกรีดและข้อมูลความหนากระจกตา ส่วนกลาง (CCT) ซึ่งสอดคล้องกับเป้าหมายและพยากรณ์ของการจัดการเบื้องต้นสำหรับการบาดเจ็บจากสารเคมีที่กล่าวถึงในหัวข้อ “5. พื้นฐานการปฐมพยาบาล”
เวลาตั้งแต่การบาดเจ็บจนถึงเริ่มล้างตาสัมพันธ์โดยตรงกับความเร็วในการฟื้นฟูค่าพีเอชของผิวตาและผลลัพธ์สุดท้าย 3)
เริ่มล้างตาทันทีด้วยน้ำประปาปริมาณมาก ณ จุดเกิดเหตุ (สามารถใช้น้ำประปาได้แม้ไม่มีน้ำยาล้างตาเฉพาะ)
ล้างตาโดยให้ตาเปิดอยู่ (พลิกเปลือกตาหากเป็นไปได้)
ล้างต่อเนื่องอย่างน้อย 30 นาที
ไปห้องฉุกเฉินขณะล้างตา (ไม่ต้องรอให้ล้างเสร็จ)
แจ้งแพทย์เมื่อไปพบเกี่ยวกับสารเคมีที่ทำให้เกิดการบาดเจ็บ (เป็นด่างหรือกรด ชื่อผลิตภัณฑ์)
ตรวจสอบค่าพีเอชหลังล้างตา (เป้าหมาย: pH 7.0–7.4) 3)
สามารถใช้น้ำสะอาดอะไรก็ได้ เช่น น้ำประปาหรือน้ำขวด สิ่งสำคัญคือต้องล้างตาอย่างต่อเนื่องด้วยน้ำปริมาณมาก โดยหันหน้าไปด้านข้างและให้น้ำไหลจากหางตาไปยังหัวตา หรือใช้ฝักบัวแรงดันต่ำ หากใส่คอนแทคเลนส์ ให้ถอดออกทันทีก่อนล้างตา แม้ว่าจะเจ็บจนไม่สามารถล้างได้ การล้างตาให้มากที่สุดเท่าที่เป็นไปได้คือสิ่งสำคัญที่สุด
บาดแผลทะลุ (ถูกของมีคมแทง) : ห้ามกดลูกตา ปิดตาด้วยถ้วยสะอาดหรือแผ่นป้องกัน และเคลื่อนย้ายโดยไม่กด11) ห้ามหยอดยาหยอดตาหรือกดด้วยผ้าก๊อซโดยเด็ดขาดการบาดเจ็บแบบทื่อ (ฟกช้ำ) : ประคบเย็นและพักผ่อน หากมีสัญญาณของลูกตาแตก เช่น ความดันลูกตาต่ำ เลือดออกในช่องหน้าม่านตา หรือน้ำวุ้นลูกตาโผล่ ให้เคลื่อนย้ายฉุกเฉิน11) สิ่งแปลกปลอมบนผิวตา : ล้างด้วยน้ำตาเทียม หรือน้ำสะอาด อย่าพยายามเอาสิ่งแปลกปลอมที่ฝังลึกออก11)
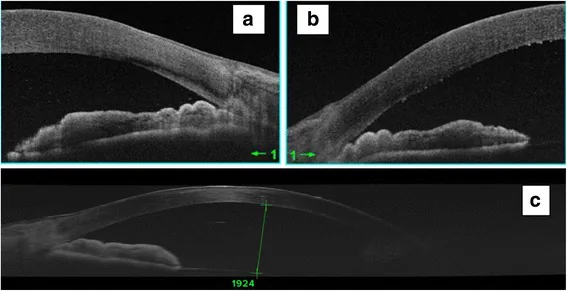
OCT ส่วนหน้าดวงตา (AS-OCT) ของโรคต้อหินมุมปิดเฉียบพลัน: การปิดของมุมทั้งสองข้างและช่องหน้าม่านตาตื้นอย่างมีนัยสำคัญ Shimazaki Y, et al.
AS-OCT performed at the acute phase confirms the angle closure in both eyes (a and b). Note the presence of shallow anterior chamber (c). BMC Ophthalmol. 2018 Feb 17;18:50. Figure 2. PM
CI D: PMC5816554. DOI: 10.1186/s12886-018-0718-z. License: CC BY 4.0.
OCT ส่วนหน้าดวงตา (
AS-OCT ) ที่ทำในระยะเฉียบพลันแสดงการปิดของมุมทั้งสองข้าง (a, b) และ
ช่องหน้าม่านตาตื้น อย่างมีนัยสำคัญ (c) ซึ่งสอดคล้องกับกลไกการอุดกั้นการไหลของอารมณ์ขันในน้ำในโรค
ต้อหินมุมปิด เฉียบพลันที่กล่าวถึงในหัวข้อ 6. พยาธิสรีรวิทยา
อย่านอนหงาย ให้อยู่ในท่านั่งหรือกึ่งนั่ง
หลีกเลี่ยงสภาพแวดล้อมที่มืด (การขยายรูม่านตา ในที่มืดทำให้อาการแย่ลง)
ไปพบแพทย์ฉุกเฉินทางตาทันที
ยาหยอดตาหดรูม่านตา (พิโลคาร์พีน) ควรให้โดยจักษุแพทย์หลังการตรวจ อย่าพยายามใช้ด้วยตนเอง
Q
หากสารเคมีเข้าตา ควรทำอะไรเป็นอันดับแรก?
A
สิ่งสำคัญที่สุดคือเริ่มล้างตาทันทีด้วยน้ำประปาปริมาณมาก3) แม้จะไม่มีน้ำยาล้างตาเฉพาะ ก็สามารถใช้น้ำประปาหรือน้ำขวดได้ ล้างตาอย่างต่อเนื่องอย่างน้อย 30 นาที โดยลืมตาไว้ ไปพบแพทย์ฉุกเฉินขณะล้างตา สารเคมีที่เป็นด่าง (เช่น ปูนซีเมนต์ น้ำยาขจัดเชื้อรา น้ำยาฟอกขาว) มีอันตรายเป็นพิเศษและต้องจัดการเชิงรุกมากขึ้น แจ้งชื่อผลิตภัณฑ์เคมีให้แพทย์ทราบเมื่อไปพบ
จอตาได้รับเลือดจากหลอดเลือดแดงปลายทาง (มีอนาสโตโมซิสระหว่างหลอดเลือดแดงน้อย) และความทนทานต่อภาวะขาดเลือดต่ำกว่าสมอง 1) เซลล์ปมประสาทจอตาเริ่มตายแบบเนื้องอกตายที่ไม่สามารถกลับคืนได้ภายใน 90–240 นาทีหลังจากเริ่มมีภาวะขาดเลือด 1) เนื่องจากลักษณะทางชีววิทยานี้ จึงเรียกว่า “retinal stroke” (โรคหลอดเลือดสมองของตา) 5) และจำเป็นต้องได้รับการจัดการในระยะเฉียบพลันยิ่งยวดเช่นเดียวกับโรคหลอดเลือดสมอง ประมาณ 25% ของผู้ป่วย CRAO มีการตีบของหลอดเลือดแดงคาโรติดภายในด้านเดียวกัน และมีความเสี่ยงต่อโรคหลอดเลือดสมองที่เกิดขึ้นพร้อมกันหรือต่อเนื่องกัน ดังนั้นการทำงานร่วมกับอายุรศาสตร์ระบบประสาทจึงเป็นสิ่งจำเป็น 5)
ภายในลูกตา อารมณ์ขันในน้ำถูกผลิตโดยซิลิอารีบอดี และไหลออกผ่านมุม (ขอบระหว่างม่านตา กับกระจกตา ) เพื่อรักษาความดันลูกตา ในโรคต้อหินมุมปิด เฉียบพลัน เกิดการอุดตันของรูม่านตา (การยึดติดระหว่างผิวด้านหลังของม่านตา กับผิวด้านหน้าของเลนส์) → ความดันในช่องหลังตาเพิ่มขึ้น → ม่านตา โป่งไปข้างหน้า (iris bombans) → การอุดตันอย่างรวดเร็วของมุมรอบนอก → อารมณ์ขันในน้ำไม่สามารถไหลออกได้ → ความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว (60–80 มิลลิเมตรปรอท) 2) ความดันลูกตา สูงขัดขวางการไหลเวียนเลือดที่หัวประสาทตา และความเสียหายจากภาวะขาดเลือดของประสาทตาจะไม่สามารถกลับคืนได้หากการรักษาล่าช้า 2)
การบาดเจ็บจากด่าง (ปูนขาว, ซีเมนต์, น้ำยาล้างเชื้อรา ฯลฯ)กระจกตา , ช่องหน้าลูกตา , เลนส์ และซิลิอารีบอดี การพยากรณ์โรคแย่มากเนื่องจากการแทรกซึมยังคงดำเนินต่อไป 3) การบาดเจ็บจากกรด (กรดซัลฟิวริก, กรดไฮโดรคลอริก ฯลฯ) : ไฮโดรเจนไอออน (H⁺) ทำให้โปรตีนจับตัวเป็นก้อน และชั้นที่จับตัวเป็นก้อนจะขัดขวางการแทรกซึมเพิ่มเติมในระดับหนึ่ง ซึ่งเป็นผลการควบคุมตนเอง การแทรกซึมตื้นกว่าเมื่อเทียบกับด่าง 3) การทำให้ pH กลับมาเป็น 7.0–7.4 โดยการล้างตาเป็นขั้นตอนแรกในการหยุดการดำเนินของความเสียหายของเนื้อเยื่อ 3)
ในจอตาลอกชนิดมีรอยฉีกขาด ของเหลวที่เกิดจากการกลายเป็นของเหลวของวุ้นตา ไหลผ่านรอยฉีกเข้าไปในช่องใต้จอตา และการลอกจะแพร่กระจายระหว่างจอตาประสาทสัมผัสและเยื่อบุผิวรงควัตถุจอตา (RPE ) 4) จุดภาพชัด (บริเวณด้านหลังรวมถึงรอยบุ๋มจอตา ) เป็นบริเวณที่สำคัญที่สุดสำหรับการทำงานของการมองเห็น ในจอตา และเมื่อลอกออก จะเริ่มเกิดความเสียหายที่ไม่สามารถกลับคืนได้ต่อเซลล์รับแสง ในการผ่าตัดก่อนที่จุดภาพชัด จะลอก (การผ่าตัดแบบ macula-on) ผู้ป่วยจำนวนมากฟื้นตัวเป็นความคมชัดของการมองเห็น 1.0 หรือดีกว่า ในขณะที่หลังจากจุดภาพชัด ลอก (macula-off) การฟื้นตัวของการมองเห็น มักมีจำกัด 4)
เนื้อหาต่อไปนี้รวมถึงข้อมูลที่อยู่ในระยะวิจัยหรือเริ่มต้นการนำไปใช้จริง ในปัจจุบันไม่สามารถดำเนินการได้ในทุกสถานพยาบาล และนำเสนอเป็นข้อมูลอ้างอิงเกี่ยวกับการพัฒนาทางการแพทย์และเทคโนโลยีในอนาคต
เกี่ยวกับประสิทธิผลของการละลายลิ่มเลือดในหลอดเลือดแดง (tissue plasminogen activator: tPA) สำหรับ CRAO มีรายงานว่าการให้ยาภายใน 4.5 ชั่วโมงหลังจากเริ่มมีอาการช่วยให้การมองเห็น ดีขึ้น 1) อย่างไรก็ตาม จำเป็นต้องประเมินภาวะแทรกซ้อนรวมถึงความเสี่ยงต่อการตกเลือด และยังคงมีการทดลองแบบสุ่มขนาดใหญ่เพื่อตรวจสอบประสิทธิภาพและความปลอดภัย กำลังศึกษาการนำโปรโตคอลการจัดการเฉียบพลันที่คล้ายกับโรคหลอดเลือดสมองมาใช้ในสาขาจักษุวิทยา 5)
กำลังมีการพัฒนาระบบถ่ายภาพจอประสาทตา ทางไกลและการคัดกรองทางไกลโดยใช้สมาร์ทโฟนและแท็บเล็ต 12) ในพื้นที่ที่ไม่มีจักษุแพทย์ผู้เชี่ยวชาญหรือในช่วงเวลากลางคืน ภาพถ่ายจอประสาทตา ที่ถ่ายโดยผู้ที่ไม่ใช่จักษุแพทย์สามารถอ่านได้แบบเรียลไทม์โดยจักษุแพทย์เพื่อประเมินความเร่งด่วน และระบบเหล่านี้อยู่ในขั้นตอนการทดสอบสาธิต
กำลังมีการพัฒนาเครื่องมือวัดการมองเห็น และลานสายตาอย่างง่ายโดยใช้แอปพลิเคชันสมาร์ทโฟนอย่างแข็งขัน 12) คาดว่าจะนำไปใช้ในการตรวจพบจอประสาทตาลอก ในระยะเริ่มต้นและการติดตามข้อบกพร่องของลานสายตาในชีวิตประจำวัน แต่ความแม่นยำที่สามารถทดแทนอุปกรณ์เฉพาะทางยังคงต้องมีการตรวจสอบเพิ่มเติม
การวิเคราะห์ภาพถ่ายจอประสาทตา ด้วย AI โดยใช้การเรียนรู้เชิงลึกกำลังขยายไปสู่การตรวจจับอัตโนมัติไม่เพียงแต่เบาหวานขึ้นจอประสาทตา แต่ยังรวมถึงต้อหิน จอประสาทตา เสื่อมตามอายุ CRAO และจอประสาทตาลอก 12) การใช้ในการคัดกรองที่ห้องฉุกเฉินและการดูแลปฐมภูมิอาจช่วยให้การคัดกรองที่เหมาะสมไปยังจักษุแพทย์ผู้เชี่ยวชาญมีประสิทธิภาพมากขึ้น
Hayreh SS, Zimmerman MB. Central retinal artery occlusion: visual outcome. Am J Ophthalmol. 2005;140(3):376-391.
Lam DS, Tham CC, Lai JS, et al. Current approaches to the management of acute primary angle closure. Curr Opin Ophthalmol. 2007;18(2):104-109.
Eslani M, Baradaran-Rafii A, Movahedan A, et al. The ocular surface chemical burns. J Ophthalmol. 2014;2014:196827.
Feltgen N, Walter P. Rhegmatogenous retinal detachment — an ophthalmologic emergency. Dtsch Arztebl Int. 2014;111(1-2):12-21.
Biousse V, Nahab F, Newman NJ. Management of acute retinal ischemia: follow the guidelines! Ophthalmology. 2018;125(10):1597-1607.
Nageswaran S, Woods CR, Benjamin DK Jr, et al. Orbital cellulitis in children. Pediatr Infect Dis J. 2006;25(8):695-699.
Hayreh SS. Ischemic optic neuropathies — where are we now? Graefes Arch Clin Exp Ophthalmol. 2013;251(8):1873-1884.
Beck RW, Cleary PA, Anderson MM Jr, et al. A randomized, controlled trial of corticosteroids in the treatment of acute optic neuritis. N Engl J Med. 1992;326(9):581-588.
Fang C, Leavitt JA, Hodge DO, et al. Incidence and etiologies of acquired third nerve palsy using a population-based method. JAMA Ophthalmol. 2017;135(1):23-28.
Austin A, Lietman T, Rose-Nussbaumer J. Update on the management of infectious keratitis. Ophthalmology. 2017;124(11):1678-1689.
Kuhn F, Morris R, Witherspoon CD, et al. A standardized classification of ocular trauma. Ophthalmology. 1996;103(2):240-243.
Salongcay RP , Silva PS. The role of teleophthalmology in the management of diabetic retinopathy. Asia Pac J Ophthalmol (Phila). 2018;7(1):17-21.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต