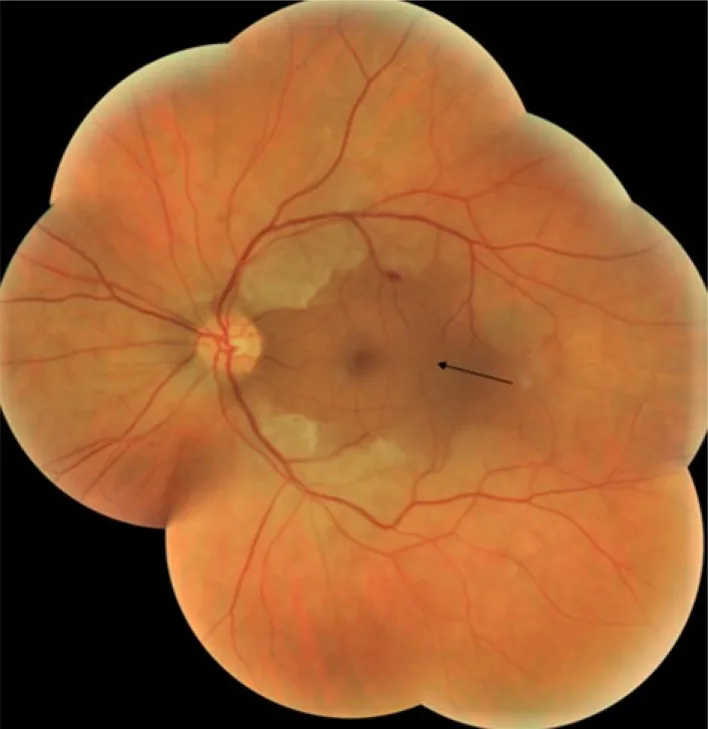
① 視網膜中央動脈阻塞(CRAO)
症狀:突然無痛性單眼視力喪失。相對性傳入瞳孔缺陷(RAPD)陽性。
緊急性依據:視網膜由終末動脈供血,缺血耐受性極低。發病後90-240分鐘內視網膜神經節細胞發生不可逆壞死1)。被稱為「視網膜中風(眼部的腦梗塞)」5)。
治療:眼球按摩、前房穿刺、動脈內溶栓治療(tPA,發病4.5小時內)1)。需要與神經內科協作排查腦梗塞。

眼科急症是指一類高度緊急的眼部疾病,治療延誤可能導致不可逆的視力障礙或失明。眼睛由脆弱的神經組織構成,對缺血、外傷和眼壓急劇升高的耐受性極低。
眼科急症中特別重要的一點是,存在多種「與時間賽跑」的疾病。視網膜中央動脈阻塞(CRAO)在發病後90至240分鐘內,視網膜神經節細胞會發生不可逆壞死1),這確立了「時間就是視力」的概念,類似於腦梗塞中的「時間就是大腦」。急性閉角型青光眼發作時,眼壓可達60–80 mmHg,若不及時治療,視神經損傷將不可逆2)。化學傷(尤其是鹼燒傷)滲透性強,受傷後立即大量沖洗決定預後3)。視網膜剝離在黃斑部剝離前(macula-on)手術可顯著改善視力預後,因此早期識別前驅症狀至關重要4)。
另一方面,前部缺血性視神經病變、視神經炎、角膜潰瘍等屬於半緊急疾病,可在當天或次日處理。準確區分緊急程度是保護患者視力的第一步。
以下疾病是最緊急的疾病,在「數小時內」處理會極大影響視力預後。
① 視網膜中央動脈阻塞(CRAO)
症狀:突然無痛性單眼視力喪失。相對性傳入瞳孔缺陷(RAPD)陽性。
緊急性依據:視網膜由終末動脈供血,缺血耐受性極低。發病後90-240分鐘內視網膜神經節細胞發生不可逆壞死1)。被稱為「視網膜中風(眼部的腦梗塞)」5)。
治療:眼球按摩、前房穿刺、動脈內溶栓治療(tPA,發病4.5小時內)1)。需要與神經內科協作排查腦梗塞。
② 急性閉角型青光眼發作
③ 視網膜剝離
④ 眼外傷/化學傷
症狀:眼部化學物質暴露、異物刺入、眼球鈍挫傷。劇烈疼痛、流淚、畏光、視力下降。
緊急依據:鹼性外傷透過脂肪皂化反應滲透至組織深部,可達角膜基質、前房和晶狀體3)。酸性外傷因蛋白質凝固的自我限制作用,滲透深度不如鹼性3)。
初始處理:受傷現場立即大量沖洗(可用自來水)。持續沖洗至少30分鐘3)。使用Roper-Hall分類或Dua分類評估嚴重程度3)。
⑤ 眼眶蜂窩織炎
症狀:眼瞼腫脹、發燒、眼球突出、眼球運動受限、視力下降。
緊急依據:最常見由鼻竇炎蔓延引起,兒童多見6)。進展為海綿竇血栓形成是危及生命的緊急情況6)。
治療:靜脈注射廣譜抗生素(住院管理)。形成膿瘍時需外科引流6)。
以下疾病屬於次緊急情況,需在當天或次日以內就診眼科。雖不如最緊急情況迫切,但若置之不理,有進展為不可逆損傷的風險。
⑥ 前部缺血性視神經病變(AION)和視神經炎
⑦ 動眼神經麻痺(急性複視)
⑧ 後鞏膜炎/視神經炎(眼球後部劇痛)
| 症狀 | 疑似疾病 | 緊急程度 | 就診建議 |
|---|---|---|---|
| 突然無痛性單眼視力喪失 | 視網膜中央動脈阻塞(CRAO) | 最緊急 | 立即(數小時內)1) |
| 劇痛+充血+視力模糊+頭痛/嘔吐 | 急性閉角型青光眼發作 | 最緊急 | 立即(數小時內)2) |
| 閃光感→飛蚊症增加→視野缺損 | 視網膜剝離 | 最緊急 | 立即(當天內)4) |
| 眼部化學物質暴露 | 化學傷(鹼/酸) | 最緊急 | 立即沖洗眼睛的同時3) |
| 眼瞼腫脹+發燒+眼球突出 | 眼眶蜂窩織炎 | 最緊急 | 立即(可能需要住院)6) |
| 急性單眼視力下降伴視野缺損 | AION、視神經炎 | 次緊急 | 當天至次日以內7) |
| 急性複視發作(伴瞳孔散大) | 動眼神經麻痺(排除動脈瘤) | 次緊急 | 當天(緊急MRA)9) |
| 眼球運動時劇痛伴視力下降 | 後鞏膜炎、視神經炎 | 次緊急 | 當天至次日以內8) |
| 充血+眼痛+角膜白點 | 感染性角膜炎、葡萄膜炎 | 次緊急 | 當天至次日以內10) |
大學醫院或綜合醫院眼科急診是適合24小時接診的設施。如果有固定的眼科醫師,建議提前確認其緊急聯絡方式。夜間或假日懷疑CRAO(突發無痛性視力喪失)或眼部化學物質暴露時,重要的是不要等待眼科門診開診,而應選擇撥打119緊急運送。利用當地緊急醫療資訊(如#7119)查找最近的可用設施也是有效的。
在眼科急症中,受傷後立即進行適當的初步處理會極大影響最終視力預後。準確的急救知識對患者本人、家屬及非眼科醫護人員至關重要。
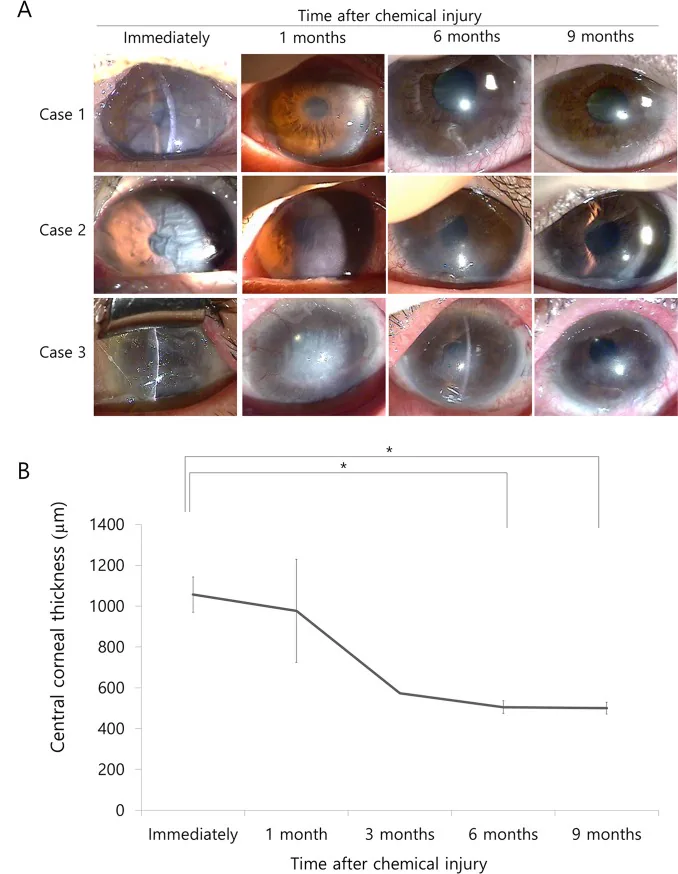
從受傷到開始沖洗的時間與眼表面pH恢復速度和最終預後直接相關3)。
立即用大量自來水沖洗眼睛是首要任務3)。即使沒有專用洗眼液,自來水或瓶裝水也可以。保持眼睛睜開,持續沖洗至少30分鐘。在沖洗的同時尋求急診治療。鹼性化學物質(如石灰、水泥、除霉劑、漂白劑等)尤其危險,需要更積極的處理。就診時告知醫護人員產品名稱。
視網膜由終末動脈供血(動脈間吻合稀少),對缺血的耐受性低於大腦1)。缺血開始後90-240分鐘,視網膜神經節細胞發生不可逆壞死1)。由於此生物學特性,它被稱為「視網膜中風(眼部的腦梗塞)」5),需要像腦梗塞一樣進行超急性期處理。約25%的CRAO患者存在同側內頸動脈狹窄,有同時或相繼發生腦梗塞的風險,因此與神經內科的協作至關重要5)。
眼內,房水由睫狀體產生,通過房角(虹膜與角膜的交界)流出以維持眼壓。在急性閉角型青光眼中,其路徑為:瞳孔阻滯(虹膜後面與水晶體前面粘連)→ 後房壓力升高 → 虹膜向前膨隆(虹膜膨隆)→ 周邊房角快速關閉 → 房水無法流出 → 眼壓急劇升高(60-80 mmHg)2)。高眼壓損害視神經乳頭的血液循環,若治療延遲,視神經缺血造成的損傷將不可逆2)。
在裂孔源性視網膜剝離中,玻璃體液化產生的液體通過裂孔進入視網膜下腔,剝離在感覺視網膜與視網膜色素上皮(RPE)之間擴展4)。黃斑(包括中心凹的後極部)是視網膜中視覺功能最重要的區域,一旦剝離,光感受器細胞將開始不可逆損傷。黃斑剝離前手術(macula-on手術)術後視力常可恢復至1.0以上,而黃斑剝離後(macula-off)視力恢復通常有限4)。
關於動脈內血栓溶解療法(組織型纖維蛋白溶解酶原激活劑:tPA)對CRAO的療效,有報告指出在發病4.5小時內給藥可改善視力1)。但需要評估包括出血風險在內的併發症,目前正在進行大規模隨機對照試驗以驗證其有效性和安全性。參照腦梗塞的急性期管理方案在眼科領域的應用正在研究中5)。
使用智慧型手機和平板電腦的遠距眼底攝影和遠距分診系統正在開發中12)。在缺乏眼科醫生的地區或夜間時段,非眼科醫生拍攝的眼底圖像可由眼科醫生即時判讀以判斷緊急程度,該系統正處於示範試驗階段。
使用智慧型手機應用程式進行視力和視野簡易測量的工具開發十分活躍12)。這些工具有望用於視網膜剝離的早期發現和視野缺損的日常監測,但其精度能否替代專業設備仍需進一步驗證。
基於深度學習的AI眼底影像分析不僅應用於糖尿病視網膜病變,還應用於青光眼、AMD、CRAO和視網膜剝離的自動檢測12)。將其用於急診科和初級保健的篩檢,可能有助於提高向眼科醫生轉診的效率。
Hayreh SS, Zimmerman MB. Central retinal artery occlusion: visual outcome. Am J Ophthalmol. 2005;140(3):376-391.
Lam DS, Tham CC, Lai JS, et al. Current approaches to the management of acute primary angle closure. Curr Opin Ophthalmol. 2007;18(2):104-109.
Eslani M, Baradaran-Rafii A, Movahedan A, et al. The ocular surface chemical burns. J Ophthalmol. 2014;2014:196827.
Feltgen N, Walter P. Rhegmatogenous retinal detachment — an ophthalmologic emergency. Dtsch Arztebl Int. 2014;111(1-2):12-21.
Biousse V, Nahab F, Newman NJ. Management of acute retinal ischemia: follow the guidelines! Ophthalmology. 2018;125(10):1597-1607.
Nageswaran S, Woods CR, Benjamin DK Jr, et al. Orbital cellulitis in children. Pediatr Infect Dis J. 2006;25(8):695-699.
Hayreh SS. Ischemic optic neuropathies — where are we now? Graefes Arch Clin Exp Ophthalmol. 2013;251(8):1873-1884.
Beck RW, Cleary PA, Anderson MM Jr, et al. A randomized, controlled trial of corticosteroids in the treatment of acute optic neuritis. N Engl J Med. 1992;326(9):581-588.
Fang C, Leavitt JA, Hodge DO, et al. Incidence and etiologies of acquired third nerve palsy using a population-based method. JAMA Ophthalmol. 2017;135(1):23-28.
Austin A, Lietman T, Rose-Nussbaumer J. Update on the management of infectious keratitis. Ophthalmology. 2017;124(11):1678-1689.
Kuhn F, Morris R, Witherspoon CD, et al. A standardized classification of ocular trauma. Ophthalmology. 1996;103(2):240-243.
Salongcay RP, Silva PS. The role of teleophthalmology in the management of diabetic retinopathy. Asia Pac J Ophthalmol (Phila). 2018;7(1):17-21.