生理性飛蚊症

發現飛蚊症時的就診時機
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是飛蚊症
Section titled “1. 什麼是飛蚊症”飛蚊症是玻璃體(填充眼球內部的透明凝膠狀組織)的混濁投影到視網膜上引起的症狀。在白牆、明亮的天空、窗戶等明亮背景下,看到蚊子、煙塵、環狀物等隨眼球運動而飄動。
飛蚊症是眼科門診日常主訴之一 3)。其背景包括從年齡相關的生理性變化到視網膜裂孔、視網膜剝離等緊急疾病。因此,需要仔細確認症狀的性質、發病經過和伴隨症狀,以免漏診病理性飛蚊症。
與飛蚊症混淆的症狀
Section titled “與飛蚊症混淆的症狀”藍視野內視現象是在看藍天等明亮藍光時,視野內出現小白點隨機移動的現象,與飛蚊症不同。這是感知到視網膜內白血球運動的結果,並非病態。
玻璃體後剝離(PVD)是50歲以上人群常見的年齡相關變化,是飛蚊症最常見的原因。報告顯示,出現急性症狀的PVD患者中約14%發現視網膜裂孔 1),無症狀經過的情況並不少見。單眼急性飛蚊症伴閃光感時,必須進行眼底檢查 3)。
2. 飛蚊症的類型(生理性 vs 病理性)
Section titled “2. 飛蚊症的類型(生理性 vs 病理性)”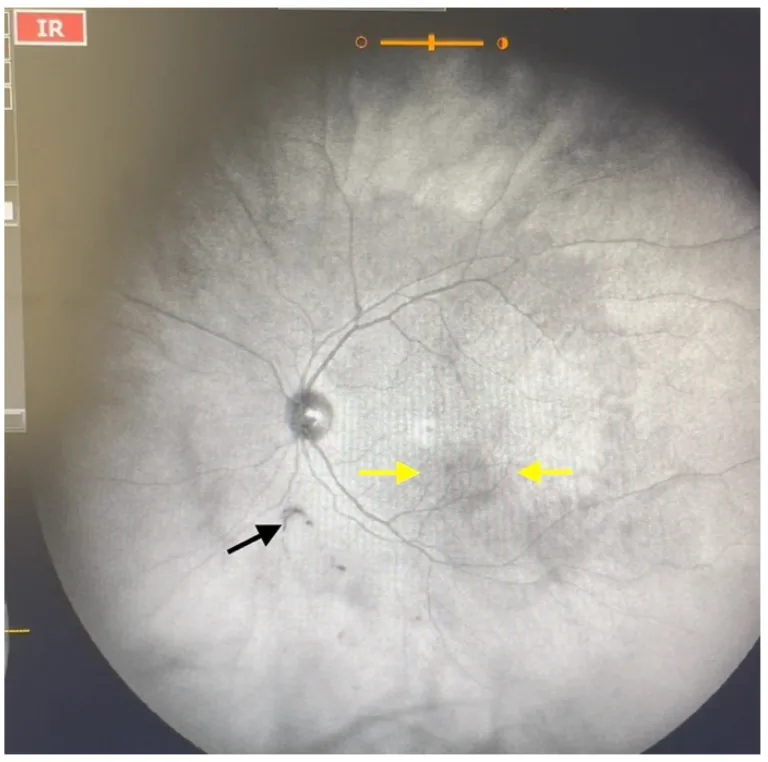
生理性飛蚊症與病理性飛蚊症的鑑別
Section titled “生理性飛蚊症與病理性飛蚊症的鑑別”| 特徵 | 生理性飛蚊症 | 病理性飛蚊症 |
|---|---|---|
| 發病方式 | 緩慢(數週至數月) | 急劇(數天至數小時) |
| 飛蚊的數量和性狀 | 少量、環形、線狀 | 大量、煙霧狀(菸草塵) |
| 合併閃光感 | 通常無 | 有(牽拉性) |
| 視野缺損 | 無 | 可能有(視網膜剝離) |
| 視力下降 | 通常無 | 可能有(玻璃體出血等) |
| 治療必要性 | 不需要(觀察) | 需要(依病因治療) |
值得注意的是,星狀玻璃體症(玻璃體內鈣結晶沉積)中的玻璃體混濁,在許多情況下不會被自覺為飛蚊症,是一種例外疾病。
3. 飛蚊症的病因(鑑別診斷)
Section titled “3. 飛蚊症的病因(鑑別診斷)”
| 病因 | 主要特徵 | 緊急程度 |
|---|---|---|
| 後玻璃體剝離(PVD) | 最常見。隨年齡增長玻璃體與視網膜分離。典型表現為Weiss環。50歲以上高發生率 | 低(但需確認是否合併裂孔) |
| 視網膜裂孔 | PVD時玻璃體牽引導致視網膜撕裂。常伴有菸灰狀混濁和閃光感2) | 高(緊急眼底檢查、雷射光凝固) |
| 視網膜剝離(裂孔源性) | 液體經由視網膜裂孔進入視網膜下。視野缺損、簾幕狀視野障礙4) | 緊急(手術) |
| 玻璃體出血 | 主要由糖尿病視網膜病變和視網膜靜脈阻塞引起5)。飛蚊突然增多、視力下降 | 高(查明原因、治療) |
| 葡萄膜炎 | 玻璃體內的發炎細胞被感知為飛蚊症。可能伴有充血和眼痛 | 中至高(控制發炎) |
| 高度近視(病理性近視) | 玻璃體液化從年輕時就開始進展,容易產生飛蚊症6)。周邊視網膜變性的風險也高 | 低至中(定期追蹤) |
4. 需要就醫的危險徵兆
Section titled “4. 需要就醫的危險徵兆”按緊急程度就醫指南
Section titled “按緊急程度就醫指南”| 緊急程度 | 症狀組合 | 建議行動 |
|---|---|---|
| 當日就醫 | 視野缺損、菸灰樣、閃光感合併、飛蚊急遽增多伴視力下降 | 當天到眼科就診。最好選擇能處理急診的醫療機構。 |
| 早期就醫(數日內) | 突然出現飛蚊症、飛蚊數量明顯增多、形狀改變 | 1至3天內到眼科就診。 |
| 定期追蹤觀察 | 原有飛蚊症無變化,僅在明亮背景下晃動 | 繼續定期眼科檢查 |
PVD發生後6週內是視網膜裂孔最容易發生的高風險期2),在此期間若症狀發生變化,需及時就醫。
飛蚊症突然增多或性狀改變(數量增加、形狀改變、出現像菸灰一樣的新黑點)可能提示病理性飛蚊症。特別是同時出現閃光感時,是視網膜裂孔的危險信號,需要及早眼科就診。若原有的飛蚊症持續無變化,很可能是生理性飛蚊症,但仍建議定期進行眼底檢查。
5. 眼科檢查與治療
Section titled “5. 眼科檢查與治療”眼科就診後,首先判斷飛蚊症是生理性還是病理性。使用裂隙燈顯微鏡和非接觸式雙凸透鏡進行玻璃體檢查,以視乳頭前膠質環(Weiss環)的存在作為PVD的指標,並確認玻璃體混濁情況。
在玻璃體檢查中,重要的是將裂隙光寬度調窄、照明強度調至最大,動態觀察玻璃體的運動。若僅有PVD而無明顯的玻璃體混濁(除視乳頭前膠質環外),可診斷為生理性飛蚊症。但若觀察到菸灰樣混濁、出血或閃輝,則需詳細檢查眼底。
點用散瞳藥後,廣泛檢查眼底周邊部,確認有無視網膜裂孔、視網膜剝離和玻璃體出血。
治療方法一覽
Section titled “治療方法一覽”| 病態 | 治療方法 | 詳細說明 |
|---|---|---|
| 生理性飛蚊症 | 觀察 | 無需治療。隨著玻璃體液化進展,自覺症狀可能減輕。 |
| 生理性飛蚊症(生活品質顯著下降) | YAG雷射玻璃體溶解術 | RCT報告顯示與假手術對照相比症狀顯著改善(p=0.02)7)。適應症有限。 |
| 生理性飛蚊症(嚴重生活品質障礙) | 玻璃體手術(玻璃體切除術) | 症狀改善率高,但需充分考慮手術風險(白內障、視網膜剝離等)8)。 |
| 視網膜裂孔(僅裂孔) | 雷射光凝固術 | 凝固裂孔周圍,預防進展為視網膜剝離。 |
| 視網膜剝離(裂孔源性) | 玻璃體手術/鞏膜扣帶術4) | 早期手術可改善視力預後。需要緊急處理。 |
| 玻璃體出血 | 治療原發疾病(DR、RVO等)5) | 若出血不吸收,考慮玻璃體手術 |
| 葡萄膜炎 | 控制發炎(類固醇等) | 需要檢查和治療基礎疾病 |
使用散瞳藥(如托吡卡胺)點眼後,瞳孔通常在4~6小時內恢復。在此期間,光線刺眼且近視力模糊,因此應避免駕駛汽車或自行車。建議攜帶太陽眼鏡。散瞳藥的效果因人而異,恢復時間可能長達6~8小時。
6. 飛蚊症的病理生理
Section titled “6. 飛蚊症的病理生理”玻璃體的年齡相關變化
Section titled “玻璃體的年齡相關變化”玻璃體是填充眼球的透明凝膠狀組織,主要由膠原纖維和玻尿酸構成。隨著年齡增長,膠原纖維聚集變性,導致玻璃體液化(玻璃體濃縮)。液化區域形成液腔,周圍殘留的凝膠變得混濁,散射光線。這種混濁投影到視網膜上,被感知為飛蚊症。
後玻璃體剝離(PVD)的機制
Section titled “後玻璃體剝離(PVD)的機制”隨著玻璃體液化進展,玻璃體與視網膜的黏附減弱,最終後玻璃體膜從視網膜分離(後玻璃體剝離:PVD)。PVD發生後立即,視乳頭前膠質環(Weiss環)位於視網膜正上方,因此飛蚊症感覺強烈。隨著玻璃體液化進一步進展為完全性PVD,Weiss環遠離視網膜,自覺症狀趨於減輕。
視網膜裂孔的形成機制
Section titled “視網膜裂孔的形成機制”在PVD發生時,玻璃體與視網膜局部黏附較強的部位(如格子狀變性區),玻璃體分離時牽引力集中,可能導致視網膜撕裂(視網膜裂孔)2)。這種牽引刺激視網膜,被感知為閃光感。如果液體通過裂孔進入視網膜下腔,可進展為裂孔源性視網膜剝離4)。
高度近視與飛蚊症
Section titled “高度近視與飛蚊症”在高度近視中,由於眼軸延長導致眼球容積增大,玻璃體液化從年輕時就開始進展6)。此外,視網膜周邊部的格子狀變性和視網膜裂孔的發生頻率較高,飛蚊症也相對容易在較年輕時出現。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”飛蚊症與生活品質
Section titled “飛蚊症與生活品質”即使飛蚊症不伴有視力下降,也會對患者造成較大的精神負擔,並對生活品質產生顯著影響。Wagle等人(2011年)的研究顯示,與飛蚊症相關的效用值平均為0.98,但症狀較重的患者生活品質評分顯著降低9)。不應將飛蚊症視為輕微症狀,而應充分傾聽患者的訴求。
YAG雷射玻璃體溶解術的成效
Section titled “YAG雷射玻璃體溶解術的成效”Shah等人(2017年)的隨機對照試驗顯示,對於有症狀的玻璃體混濁,YAG雷射玻璃體溶解術與假手術對照相比,能顯著改善症狀(53.3% vs 8.7%,p=0.02)7)。但該手術對操作者技術依賴性高,且存在併發症風險(眼壓升高、水晶體損傷、視網膜損傷),因此設施和適應症的選擇至關重要。
藥物性玻璃體溶解
Section titled “藥物性玻璃體溶解”一種通過向玻璃體內注射酶(ocriplasmin)來化學解除玻璃體牽拉的治療方法正在研究中。Stalmans等人(2012年)的隨機對照試驗證明了ocriplasmin對玻璃體黃斑牽拉和黃斑裂孔的有效性10)。將其應用於飛蚊症本身仍處於研究階段。
PVD後追蹤期間的最佳化
Section titled “PVD後追蹤期間的最佳化”Byer等人(1994年)在PVD發生後的自然病程研究中指出,後玻璃體剝離發生後的初期是視網膜裂孔風險最高的時期2)。後續研究也表明,急性症狀性PVD發生後6週內的追蹤觀察是預防裂孔和剝離的主要策略,追蹤時機的標準化正在推進中3)。
8. 參考文獻
Section titled “8. 參考文獻”- Hollands H, Johnson D, Brox AC, et al. Acute-onset floaters and flashes: is this patient at risk for retinal detachment? JAMA. 2009;302(20):2243-2249.
- Byer NE. Natural history of posterior vitreous detachment with early management as the premier line of defense against retinal detachment. Ophthalmology. 1994;101(9):1503-1514.
- Kahawita S, Simon S, Engelbrecht T. Acute symptomatic posterior vitreous detachment and the prevalence of associated retinal tears: a systematic review. Eye (Lond). 2024;38(5):825-833.
- Feltgen N, Walter P. Rhegmatogenous retinal detachment—an ophthalmologic emergency. Dtsch Arztebl Int. 2014;111(1-2):12-22.
- 日本糖尿病眼学会. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124(12):955-981.
- Ohno-Matsui K, Lai TY, Lai CC, Cheung CMG. Updates of pathologic myopia. Prog Retin Eye Res. 2016;52:156-187. PMID:26769165. doi:10.1016/j.preteyeres.2015.12.001.
- Shah CP, Heier JS. YAG laser vitreolysis vs sham YAG vitreolysis for symptomatic vitreous floaters: a randomized clinical trial. JAMA Ophthalmol. 2017;135(9):918-923.
- de Nie S, Crama N, Coppens JE, et al. Pars plana vitrectomy for disturbing primary vitreous floaters: clinical outcome and patient satisfaction. Graefes Arch Clin Exp Ophthalmol. 2013;251(5):1373-1382.
- Wagle AM, Lim WY, Yap TP, et al. Utility values associated with vitreous floaters. Am J Ophthalmol. 2011;152(1):60-65.e1.
- Stalmans P, Benz MS, Gandorfer A, et al. Enzymatic vitreolysis with ocriplasmin for vitreomacular traction and macular holes. N Engl J Med. 2012;367(7):606-615. PMID:22894573. doi:10.1056/NEJMoa1110823.
