อาการเห็นจุดลอย (Floater) เกิดจากการที่ความขุ่นของวุ้นตา (Vitreous) ไปทอดเงาบนจอประสาทตา ทำให้มองเห็นสิ่งต่างๆ เช่น ยุง เขม่า หรือวงแหวนลอยไปมา
การแยกความแตกต่างระหว่าง Floater ทางสรีรวิทยา (ภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง ที่เกิดจากอายุ) และ Floater ทางพยาธิวิทยา (จอประสาทตาฉีกขาด ลอกออก เลือดออก อักเสบ) เป็นหัวใจสำคัญของการตัดสินใจไปพบแพทย์
ฝุ่นควันบุหรี่ (จุดดำจำนวนมากคล้ายควัน) ร่วมกับอาการเห็นแสงวาบ (Photopsia) Floater เพิ่มขึ้นอย่างรวดเร็ว และข้อบกพร่องของลานสายตา เป็นสัญญาณอันตรายที่บ่งชี้ถึง Floater ทางพยาธิวิทยา
ภายใน 6 สัปดาห์หลังจากเกิดภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง (PVD ) เป็นช่วงที่จอประสาทตาฉีกขาด ได้ง่ายที่สุด และอาการเฉียบพลันจำเป็นต้องไปพบจักษุแพทย์โดยด่วน 2)
Floater ทางสรีรวิทยาไม่จำเป็นต้องรักษา แต่การผ่าตัดวุ้นตา (Vitrectomy) หรือการทำลายวุ้นตา ด้วยเลเซอร์ YAG (YAG Laser Vitreolysis) อาจพิจารณาอย่างจำกัดในกรณีที่คุณภาพชีวิตลดลงอย่างมาก 7) 8)
ในกรณี Floater เฉียบพลันร่วมกับอาการเห็นแสงวาบ พบว่าประมาณ 14% มีจอประสาทตาฉีกขาด 1) จึงจำเป็นต้องไปพบจักษุแพทย์ฉุกเฉิน
Floater เป็นอาการที่เกิดจากการที่ความขุ่นของวุ้นตา (เนื้อเยื่อคล้ายวุ้นใสที่เติมเต็มภายในลูกตา) ไปทอดเงาบนจอประสาทตา เมื่อมองพื้นหลังสว่าง เช่น ผนังสีขาว ท้องฟ้าสดใส หรือหน้าต่าง จะมองเห็นสิ่งต่างๆ เช่น ยุง เขม่า หรือวงแหวนเคลื่อนไหวตามการเคลื่อนไหวของดวงตา
Floater เป็นหนึ่งในอาการหลักที่ผู้ป่วยมักมาพบจักษุแพทย์เป็นประจำ 3) เบื้องหลังของอาการนี้มีตั้งแต่การเปลี่ยนแปลงทางสรีรวิทยาที่เกี่ยวข้องกับอายุ ไปจนถึงโรคที่ต้องได้รับการดูแลอย่างเร่งด่วน เช่น จอประสาทตาฉีกขาด และจอประสาทตาลอก ดังนั้น การตรวจสอบลักษณะของอาการ ประวัติการเกิด และอาการร่วมอย่างละเอียดจึงเป็นสิ่งสำคัญเพื่อไม่ให้พลาด Floater ทางพยาธิวิทยา
ปรากฏการณ์สนามสีฟ้าภายในตา (Blue Field Entoptic Phenomenon) เป็นปรากฏการณ์ที่มองเห็นจุดสีขาวเล็กๆ เคลื่อนที่แบบสุ่มในลานสายตาเมื่อมองแสงสีฟ้าสว่าง เช่น ท้องฟ้าสีฟ้า ซึ่งแตกต่างจาก Floater เกิดจากการรับรู้การเคลื่อนไหวของเม็ดเลือดขาวภายในจอประสาทตา และไม่ใช่ภาวะทางพยาธิวิทยา
ภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง (PVD ) เป็นการเปลี่ยนแปลงที่เกี่ยวข้องกับอายุซึ่งเกิดขึ้นบ่อยในผู้ที่มีอายุมากกว่า 50 ปี และเป็นสาเหตุที่พบบ่อยที่สุดของ Floater รายงานพบว่าประมาณ 14% ของผู้ป่วย PVD ที่มีอาการเฉียบพลันตรวจพบจอประสาทตาฉีกขาด 1) และไม่ใช่เรื่องแปลกที่จะไม่มีอาการ ในกรณีที่มี Floater เฉียบพลันข้างเดียวร่วมกับอาการเห็นแสงวาบ จำเป็นต้องตรวจอวัยวะภายในลูกตา (Fundus Examination) 3)
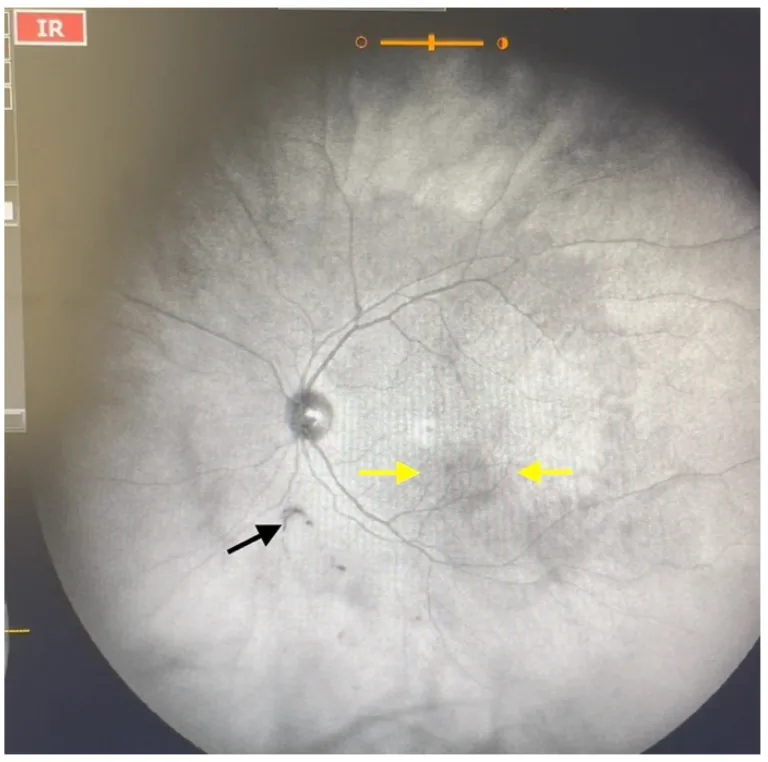
ภาพจากกล้องตรวจตาด้วยเลเซอร์คอนโฟคอลอินฟราเรดมุมกว้างพิเศษ (IRcSLO) ของภาพลอยในวุ้นตาเกรด 2: เงากระจายในจอประสาทตาและวงแหวนไวส์ Garcia-Aguirre G, Henaine-Berra A, Salcedo-Villanueva G. Visualization and Grading of Vitreous Floaters Using Dynamic Ultra-Widefield Infrared Confocal Scanning Laser Ophthalmoscopy: A Pilot Study. J Clin Med. 2022;11(18):5502. Figure 3. PM
CI D: PMC9571201. License: CC BY 4.0.
เงากระจายใน
จอประสาทตา ที่ลูกศรสีเหลืองชี้ และวงแหวนไวส์นอก
จอประสาทตา ที่ลูกศรสีดำชี้ แสดงในภาพ IRcSLO มุมกว้างพิเศษ ซึ่งสอดคล้องกับการเกิดวงแหวนไวส์ที่เกี่ยวข้องกับ
ภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง ซึ่งกล่าวถึงในหัวข้อ “2. ชนิดของภาพลอย (ทางสรีรวิทยา vs ทางพยาธิวิทยา)”
ภาพลอยทางสรีรวิทยา
คำจำกัดความ : เกิดจากภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง (PVD ) ตามอายุ หรือความขุ่นของวุ้นตา แบบเส้นใยเล็กน้อย
ลักษณะ : ไม่จำเป็นต้องรักษา จะรู้สึกชัดเจนที่สุดทันทีหลัง PVD แต่เมื่อวุ้นตา กลายเป็นของเหลวมากขึ้น วงแหวนไวส์จะเคลื่อนห่างจากจอประสาทตา และอาการจะค่อยๆ ลดลง
การเคลื่อนไหวตามการเปลี่ยนทิศทางการมอง : ภาพลอยจะเคลื่อนไหวตามการเคลื่อนไหวของลูกตา
ภาพลอยทางพยาธิวิทยา
คำจำกัดความ : เกิดจากโรคต่างๆ เช่น จอประสาทตาฉีกขาด จอประสาทตาลอก เลือดออกในวุ้นตา หรือม่านตาอักเสบ
ลักษณะ : จำเป็นต้องได้รับการรักษาอย่างจริงจัง มักมีอาการร่วม เช่น ภาพลอยเพิ่มขึ้นอย่างรวดเร็ว ควันบุหรี่ เห็นแสงวาบ หรือข้อบกพร่องของลานสายตา
ระดับความเร่งด่วน : อาจต้องผ่าตัดฉุกเฉินขึ้นอยู่กับสาเหตุ
ลักษณะ ภาพลอยทางสรีรวิทยา ภาพลอยทางพยาธิวิทยา ลักษณะการเกิด ค่อยเป็นค่อยไป (สัปดาห์ถึงเดือน) เฉียบพลัน (วันถึงชั่วโมง) จำนวนและลักษณะของจุดลอย น้อย, เป็นวง, เป็นเส้น มาก, เป็นควัน (ฝุ่นบุหรี่) ร่วมกับอาการเห็นแสงวาบ ปกติไม่มี มี (จากการดึงรั้ง) ข้อบกพร่องของลานสายตา ไม่มี อาจมี (จอประสาทตาลอก ) การมองเห็น ลดลงปกติไม่มี อาจมี (เลือดออกในวุ้นตา ฯลฯ) ความจำเป็นในการรักษา ไม่จำเป็น (สังเกตอาการ) จำเป็น (รักษาตามสาเหตุ)
ควรสังเกตว่าความขุ่นของวุ้นตา ในโรคแอสเทอรอยด์ไฮอาโลซิส (การสะสมของผลึกแคลเซียมในวุ้นตา ) เป็นโรคที่ยกเว้นซึ่งมักไม่รู้สึกว่าเป็นภาพลอย
Q
ภาพลอยรักษาหายได้หรือไม่?
A
ภาพลอยทางสรีรวิทยาไม่จำเป็นต้องรักษา และมักจะรบกวนน้อยลงเมื่อวุ้นตา กลายเป็นของเหลวมากขึ้น ในกรณีภาพลอยทางพยาธิวิทยา อาจดีขึ้นได้เมื่อรักษาโรคที่เป็นสาเหตุ ตัวอย่างทั่วไป ได้แก่ การจี้เลเซอร์สำหรับจอประสาทตาฉีกขาด การผ่าตัดสำหรับจอประสาทตาลอก และการรักษาสาเหตุของเลือดออกในวุ้นตา การรักษาเชิงรุกสำหรับภาพลอยทางสรีรวิทยา (การละลายวุ้นตา ด้วยเลเซอร์ YAG หรือการผ่าตัดวุ้นตา ) จะพิจารณาอย่างจำกัดเฉพาะเมื่อคุณภาพชีวิตลดลงอย่างมากเท่านั้น
ภาพตัดขวาง OCT และภาพถ่ายสีจอประสาทตาของจอประสาทตาฉีกขาดรูปเกือกม้า: รอยฉีกล้อมรอบด้วยแผลเป็นจากการจี้เลเซอร์ Maltsev DS, Kulikov AN, Burnasheva MA, et al. Involvement of Sclera in Lattice Retinal Degeneration: An Optical Coherence Tomography Study. Diagnostics (Basel). 2024;14(13):1295. Figure 5. PM
CI D: PMC11202986. License: CC BY 4.0.
จอประสาทตาฉีกขาด รูปเกือกม้าที่ล้อมรอบด้วยแผลเป็นจากการจี้เลเซอร์ แสดงหลายมุม: ภาพตัดขวาง
OCT (A และ B) และภาพถ่ายสี
จอประสาทตา (C) สอดคล้องกับ
จอประสาทตาฉีกขาด ที่กล่าวถึงในหัวข้อ “3. สาเหตุของภาพลอย (การวินิจฉัยแยกโรค)“
โรคที่เป็นสาเหตุ ลักษณะสำคัญ ระดับความเร่งด่วน วุ้นตา หลุดจากจอประสาทตา ส่วนหลัง (PVD )พบบ่อยที่สุด วุ้นตา แยกจากจอประสาทตา ตามอายุ วงแหวนไวส์เป็นลักษณะเฉพาะ พบบ่อยในอายุมากกว่า 50 ปี ต่ำ (แต่ต้องยืนยันว่าไม่มีรอยฉีกขาด) จอประสาทตาฉีกขาด จอประสาทตาฉีกขาด เกิดจากการดึงรั้งของวุ้นตา ในระหว่างภาวะวุ้นตา หลุดตัว มักมีอาการเห็นจุดดำคล้ายควันและแสงวาบ ร่วมด้วย 2) สูง (ตรวจอวัยวะภายในตาอย่างเร่งด่วนและการจี้เลเซอร์) จอประสาทตาลอก (ชนิดมีรอยฉีก)ของเหลวเข้าไปใต้จอประสาทตา ผ่านรอยฉีก ทำให้เกิดข้อบกพร่องของลานสายตาแบบม่านบัง 4) ฉุกเฉิน (ผ่าตัด) เลือดออกในวุ้นตา สาเหตุหลักคือจอประสาทตาเสื่อมจากเบาหวาน และหลอดเลือดดำจอประสาทตาอุดตัน 5) ทำให้จุดดำเพิ่มขึ้นอย่างรวดเร็วและการมองเห็น ลดลง สูง (หาสาเหตุและรักษา) ม่านตาอักเสบ (ยูเวียอักเสบ)เซลล์อักเสบในวุ้นตา ทำให้รู้สึกเหมือนมีจุดดำ อาจมีตาแดง และปวดตา ร่วมด้วย ปานกลางถึงสูง (ควบคุมการอักเสบ) สายตาสั้น มาก (สายตาสั้น ทางพยาธิวิทยา)วุ้นตา กลายเป็นของเหลวตั้งแต่อายุน้อย ทำให้เกิดจุดดำได้ง่าย 6) มีความเสี่ยงสูงต่อจอประสาทตา เสื่อมส่วนปลายต่ำถึงปานกลาง (ติดตามผลเป็นระยะ)
หากคุณมีอาการดังต่อไปนี้ ควรไปพบจักษุแพทย์หรือห้องฉุกเฉินภายในวันเดียวกัน
สูญเสียลานสายตาบางส่วนหรือมองเห็นเหมือนมีม่านบัง → อาจเป็นจอประสาทตาลอก มีจุดดำจำนวนมากปรากฏขึ้นอย่างกะทันหันเหมือนควันบุหรี่ (ฝุ่นบุหรี่) → สัญญาณของจอประสาทตาฉีกขาด เห็นแสงวาบ (เห็นแสงแฟลชหรือฟ้าแลบในที่มืด) ร่วมกับอาการเห็นจุดลอย → อาจเกิดจากการดึงรั้งหรือฉีกขาดของจอประสาทตา จุดลอยเพิ่มขึ้นอย่างรวดเร็วและมากร่วมกับการมองเห็น ลดลง → อาจเกิดจากเลือดออกในวุ้นตา ระดับความเร่งด่วน กลุ่มอาการ การดำเนินการที่แนะนำ ไปพบแพทย์ทันที ลานสายตาบกพร่อง, ฝุ่นบุหรี่, เห็นแสงวาบ ร่วมด้วย, จุดลอยเพิ่มขึ้นอย่างรวดเร็วร่วมกับการมองเห็น ลดลง ไปพบจักษุแพทย์ภายในวันเดียวกัน ควรเป็นสถานที่ที่สามารถรองรับกรณีฉุกเฉินได้ ไปพบแพทย์เร็ว (ภายในไม่กี่วัน) จุดลอยปรากฏขึ้นอย่างกะทันหัน, จำนวนจุดลอยเพิ่มขึ้นอย่างชัดเจน, รูปร่างเปลี่ยนไป ไปพบจักษุแพทย์ภายใน 1-3 วัน การติดตามผลเป็นระยะ จุดลอยตัวที่มีอยู่เดิมไม่เปลี่ยนแปลง ขยับเฉพาะเมื่อมองพื้นหลังสว่าง ไปพบจักษุแพทย์ตามนัดอย่างสม่ำเสมอ
ภายใน 6 สัปดาห์หลังเกิดภาวะวุ้นตา หลุดตัว (PVD ) เป็นช่วงที่มีความเสี่ยงสูงสุดต่อการเกิดจอประสาทตาฉีกขาด 2) หากอาการเปลี่ยนแปลงในช่วงนี้ ควรรีบไปพบแพทย์ทันที
Q
ฉันมีจุดลอยตัวมาก่อน แต่ช่วงนี้เพิ่มขึ้น ควรไปพบแพทย์หรือไม่?
A
การเพิ่มขึ้นอย่างกะทันหันของจุดลอยตัวหรือการเปลี่ยนแปลงลักษณะ (จำนวนเพิ่มขึ้น รูปร่างเปลี่ยน มีจุดดำใหม่เหมือนฝุ่นบุหรี่) อาจเป็นจุดลอยตัวที่ผิดปกติ โดยเฉพาะหากมีอาการเห็นแสงวาบ ร่วมด้วย ถือเป็นสัญญาณอันตรายของจอประสาทตาฉีกขาด ควรรีบไปพบจักษุแพทย์ หากจุดลอยตัวที่มีอยู่เดิมยังคงอยู่โดยไม่เปลี่ยนแปลง มักเป็นจุดลอยตัวตามธรรมชาติ แต่ควรตรวจอวัยวะภายในตาอย่างสม่ำเสมอ
หลังจากไปพบจักษุแพทย์ ขั้นแรกจะวินิจฉัยว่าจุดลอยตัวเป็นตามธรรมชาติหรือผิดปกติ ตรวจวุ้นตา ด้วยกล้องจุลทรรศน์ชนิดกรีดและเลนส์นูนชนิดไม่สัมผัส ดูการมีอยู่ของวง Weiss (วงใยประสาทก่อนจานประสาทตา ) เป็นตัวบ่งชี้ภาวะวุ้นตา หลุดตัวหรือความขุ่นในวุ้นตา
ในการตรวจวุ้นตา สิ่งสำคัญคือต้องแคบความกว้างของลำแสงกรีดและเพิ่มความเข้มของแสงสูงสุด สังเกตการเคลื่อนไหวของวุ้นตา แบบพลวัต หากมีเพียง PVD โดยไม่มีความขุ่นในวุ้นตา ชัดเจนนอกจากวง Weiss สามารถวินิจฉัยเป็นจุดลอยตัวตามธรรมชาติ แต่หากพบฝุ่นบุหรี่ เลือดออก หรือ flare จำเป็นต้องตรวจอวัยวะภายในตาอย่างละเอียด
หยอดยาขยายม่านตา เพื่อตรวจบริเวณรอบนอกของอวัยวะภายในตาอย่างกว้างขวาง ยืนยันว่ามีจอประสาทตาฉีกขาด จอประสาทตาลอก หรือเลือดออกในวุ้นตา หรือไม่
ภาวะโรค วิธีการรักษา รายละเอียด อาการเห็นจุดดำลอยตามปกติทางสรีรวิทยา สังเกตอาการ ไม่จำเป็นต้องรักษา อาการจะลดลงเมื่อน้ำวุ้นตา กลายเป็นของเหลวมากขึ้น อาการเห็นจุดดำลอยตามปกติทางสรีรวิทยา (คุณภาพชีวิตลดลงอย่างมาก) การทำลายน้ำวุ้นตา ด้วยเลเซอร์ YAG การศึกษาแบบสุ่มมีกลุ่มควบคุมรายงานว่าอาการดีขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มหลอก (p=0.02)7) ข้อบ่งใช้จำกัด อาการเห็นจุดดำลอยตามปกติทางสรีรวิทยา (คุณภาพชีวิตบกพร่องรุนแรง) การผ่าตัดน้ำวุ้นตา (การตัดน้ำวุ้นตา )อัตราการดีขึ้นของอาการสูง แต่ต้องพิจารณาความเสี่ยงจากการผ่าตัด (ต้อกระจก จอประสาทตาลอก ฯลฯ)8) จอประสาทตาฉีกขาด (เฉพาะรอยฉีก)การจี้จอประสาทตา ด้วยเลเซอร์ จี้รอบรอยฉีกเพื่อป้องกันการลอกของจอประสาทตา จอประสาทตาลอก (ชนิดมีรอยฉีก)การผ่าตัดน้ำวุ้นตา / การรัดลูกตา4) การผ่าตัดเร็วช่วยพยากรณ์การมองเห็น ดีขึ้น ต้องได้รับการรักษาฉุกเฉิน เลือดออกในวุ้นตา การรักษาโรคที่เป็นสาเหตุ (DR, RVO ฯลฯ)5) หากเลือดไม่ถูกดูดซึม ให้พิจารณาผ่าตัดวุ้นตา ม่านตาอักเสบ (ยูเวียอักเสบ)ควบคุมการอักเสบ (สเตียรอยด์ ฯลฯ) จำเป็นต้องตรวจและรักษาโรคพื้นฐาน
Q
หลังตรวจขยายม่านตา ใช้เวลานานเท่าใดม่านตาจึงกลับสู่ปกติ?
A
เมื่อใช้ยาหยอดตาขยายม่านตา (เช่น โทรปิคาไมด์) โดยปกติม่านตา จะกลับสู่ปกติภายใน 4-6 ชั่วโมง ในช่วงนี้แสงจะจ้าและมองเห็นใกล้ไม่ชัด จึงควรหลีกเลี่ยงการขับรถหรือขี่จักรยาน แนะนำให้พกแว่นกันแดด ผลของยาหยอดตาแตกต่างกันในแต่ละบุคคล และอาจใช้เวลา 6-8 ชั่วโมงในการฟื้นตัว
วุ้นตา เป็นเนื้อเยื่อคล้ายเจลใสที่เติมเต็มลูกตา ประกอบด้วยเส้นใยคอลลาเจนและกรดไฮยาลูโรนิกเป็นหลัก เมื่ออายุมากขึ้น เส้นใยคอลลาเจนจะรวมตัวและเสื่อมสภาพ และการกลายเป็นของเหลวของวุ้นตา (ซินเนอรีซิส) ดำเนินไป ส่วนที่กลายเป็นของเหลวจะก่อตัวเป็นโพรงของเหลว (ลาคูนา) และเจลที่เหลืออยู่โดยรอบจะกระจายแสงเป็นความขุ่น ความขุ่นนี้ถูกฉายลงบนจอประสาทตา ทำให้เกิดความรู้สึกเป็นภาพลอยในตา
เมื่อการกลายเป็นของเหลวของวุ้นตา ดำเนินไป การยึดเกาะระหว่างวุ้นตา กับจอประสาทตา จะอ่อนลง และในที่สุดเยื่อวุ้นตา ส่วนหลังจะแยกออกจากจอประสาทตา (วุ้นตา หลุดจากจอประสาทตา ส่วนหลัง: PVD ) ทันทีหลังเกิด PVD วงแหวนเกลียก่อนประสาทตา (วงแหวนไวส์) จะอยู่เหนือจอประสาทตา โดยตรง ทำให้เกิดความรู้สึกภาพลอยในตาอย่างรุนแรง เมื่อการกลายเป็นของเหลวดำเนินไปจนเกิด PVD สมบูรณ์ วงแหวนไวส์จะเคลื่อนห่างจากจอประสาทตา และอาการมักจะลดลง
ระหว่างเกิด PVD ในบริเวณที่มีการยึดเกาะระหว่างวุ้นตา กับจอประสาทตา เฉพาะที่แข็งแรง (เช่น บริเวณจอประสาทตา เสื่อมแบบตาข่าย) แรงดึงจะรวมตัวเมื่อวุ้นตา แยกออก ทำให้จอประสาทตาฉีกขาด 2) แรงดึงนี้รับรู้ได้เป็นอาการเห็นแสงวาบ หากของเหลวเข้าสู่ใต้จอประสาทตา ผ่านรอยฉีกขาด อาจพัฒนาเป็นจอประสาทตาลอก ชนิดมีรอยฉีกขาด4)
ในสายตาสั้น มาก ปริมาตรลูกตาจะขยายใหญ่ขึ้นตามการยืดของแกนลูกตา ทำให้วุ้นตา เหลวเร็วขึ้นตั้งแต่อายุน้อย 6) นอกจากนี้ ความถี่ของจอประสาทตาเสื่อมแบบร่างแห บริเวณรอบนอกและจอประสาทตาฉีกขาด สูง และอาการเห็นจุดลอยก็มักเกิดขึ้นตั้งแต่อายุน้อยเช่นกัน
เนื้อหาต่อไปนี้รวมถึงสิ่งที่อยู่ในขั้นตอนการวิจัย ปัจจุบันยังไม่สามารถรับได้ในทุกสถานพยาบาล และเป็นข้อมูลอ้างอิงสำหรับการพัฒนาในอนาคต
แม้ว่าอาการเห็นจุดลอยจะไม่ทำให้การมองเห็น ลดลง แต่ก็ส่งผลกระทบทางจิตใจและคุณภาพชีวิตของผู้ป่วยอย่างมาก ในการศึกษาของ Wagle และคณะ (2011) ค่าอรรถประโยชน์ที่เกี่ยวข้องกับอาการเห็นจุดลอยเฉลี่ยอยู่ที่ 0.98 แต่ผู้ป่วยที่มีอาการรุนแรงมีคะแนนคุณภาพชีวิตลดลงอย่างมีนัยสำคัญ 9) ไม่ควรมองว่าอาการเห็นจุดลอยเป็นอาการเล็กน้อย และควรรับฟังข้อร้องเรียนของผู้ป่วยอย่างตั้งใจ
ในการทดลองแบบสุ่มมีกลุ่มควบคุมของ Shah และคณะ (2017) การสลายวุ้นตาด้วยเลเซอร์ YAG สำหรับความขุ่นของวุ้นตา ที่มีอาการช่วยให้อาการดีขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มควบคุมหลอก (53.3% เทียบกับ 8.7%, p=0.02) 7) อย่างไรก็ตาม การรักษานี้ขึ้นอยู่กับทักษะของผู้ทำหัตถการสูง และมีความเสี่ยงต่อภาวะแทรกซ้อน (ความดันลูกตา สูง, ความเสียหายต่อเลนส์ตา, ความเสียหายต่อจอประสาทตา ) ดังนั้นการเลือกสถานพยาบาลและข้อบ่งชี้ที่เหมาะสมจึงเป็นสิ่งสำคัญ
กำลังมีการวิจัยการรักษาโดยการฉีดเอนไซม์ (ocriplasmin) เข้าไปในวุ้นตา เพื่อปลดการดึงรั้งของวุ้นตา ทางเคมี การทดลองแบบสุ่มมีกลุ่มควบคุมของ Stalmans และคณะ (2012) แสดงให้เห็นประสิทธิภาพของ ocriplasmin สำหรับการดึงรั้งวุ้นตา จุดรับภาพและรูที่จุดรับภาพ 10) การประยุกต์ใช้กับอาการเห็นจุดลอยโดยตรงยังอยู่ในขั้นตอนการวิจัย
Byer และคณะ (1994) ในการศึกษาธรรมชาติหลังเกิดวุ้นตา หลุดจากจอประสาทตา ส่วนหลัง แสดงให้เห็นว่าความเสี่ยงของจอประสาทตาฉีกขาด จะสูงที่สุดในช่วงทันทีหลังเกิดวุ้นตา หลุด 2) ในการศึกษาต่อมา การติดตามผลภายใน 6 สัปดาห์หลังเกิดวุ้นตา หลุดจากจอประสาทตา ส่วนหลังแบบเฉียบพลันที่มีอาการถือเป็นกลยุทธ์หลักในการป้องกันการฉีกขาดและการหลุดลอกของจอประสาทตา และกำลังมีการกำหนดมาตรฐานระยะเวลาการติดตามผล 3)
Hollands H, Johnson D, Brox AC, et al. Acute-onset floaters and flashes: is this patient at risk for retinal detachment? JAMA. 2009;302(20):2243-2249.
Byer NE. Natural history of posterior vitreous detachment with early management as the premier line of defense against retinal detachment. Ophthalmology. 1994;101(9):1503-1514.
Kahawita S, Simon S, Engelbrecht T. Acute symptomatic posterior vitreous detachment and the prevalence of associated retinal tears: a systematic review. Eye (Lond). 2024;38(5):825-833.
Feltgen N, Walter P. Rhegmatogenous retinal detachment—an ophthalmologic emergency. Dtsch Arztebl Int. 2014;111(1-2):12-22.
日本糖尿病眼学会. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124(12):955-981.
Ohno-Matsui K, Lai TY, Lai CC, Cheung CMG. Updates of pathologic myopia. Prog Retin Eye Res. 2016;52:156-187. PMID:26769165. doi:10.1016/j.preteyeres.2015.12.001.
Shah CP, Heier JS. YAG laser vitreolysis vs sham YAG vitreolysis for symptomatic vitreous floaters: a randomized clinical trial. JAMA Ophthalmol. 2017;135(9):918-923.
de Nie S, Crama N, Coppens JE, et al. Pars plana vitrectomy for disturbing primary vitreous floaters: clinical outcome and patient satisfaction. Graefes Arch Clin Exp Ophthalmol. 2013;251(5):1373-1382.
Wagle AM, Lim WY, Yap TP, et al. Utility values associated with vitreous floaters. Am J Ophthalmol. 2011;152(1):60-65.e1.
Stalmans P, Benz MS , Gandorfer A, et al. Enzymatic vitreolysis with ocriplasmin for vitreomacular traction and macular holes. N Engl J Med. 2012;367(7):606-615. PMID:22894573. doi:10.1056/NEJMoa1110823.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต