
การตรวจคัดกรองตาในผู้ป่วยเบาหวาน (แนวทางการตรวจคัดกรองตาในผู้ป่วยเบาหวาน)
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. การตรวจคัดกรองทางจักษุวิทยาในผู้ป่วยเบาหวานคืออะไร?
หัวข้อที่มีชื่อว่า “1. การตรวจคัดกรองทางจักษุวิทยาในผู้ป่วยเบาหวานคืออะไร?”การตรวจคัดกรองทางจักษุวิทยาในผู้ป่วยเบาหวานคือระบบการตรวจตาเป็นระยะเพื่อค้นหาแต่เนิ่นๆ ถึงภาวะแทรกซ้อนทางตา เช่น จอประสาทตาเสื่อมจากเบาหวาน จุดภาพชัดบวมน้ำจากเบาหวาน ต้อหินชนิดเส้นเลือดใหม่เกิด ต้อกระจก และกล้ามเนื้อนอกลูกตาเป็นอัมพาต เพื่อนำไปสู่การรักษาที่เหมาะสม
ภาวะจอประสาทตาเสื่อมจากเบาหวานเป็นสาเหตุอันดับสองของการสูญเสียการมองเห็นในผู้ใหญ่ ผู้ป่วยเบาหวานทั่วโลกประมาณ 30-40% มีภาวะจอประสาทตาเสื่อม และประมาณ 10% มีภาวะจอประสาทตาเสื่อมที่ทำให้การมองเห็นบกพร่อง (จอประสาทตาเสื่อมที่คุกคามการมองเห็น) 1) นอกจากนี้ยังมีรายงานว่าผู้ป่วยประมาณ 20% มีภาวะจอประสาทตาเสื่อมอยู่แล้วเมื่อวินิจฉัยโรคเบาหวาน 1) ดังนั้นการเริ่มตรวจคัดกรองแต่เนิ่นๆ จึงมีความสำคัญ
ในทางกลับกัน สามารถป้องกันการตาบอดได้มากกว่า 90% ด้วยการตรวจคัดกรองและการรักษาที่เหมาะสม 2) ภาวะจอประสาทตาเสื่อมในระยะเริ่มแรกไม่มีอาการ และเมื่อมีอาการปรากฏ รอยโรคมักจะลุกลามไปมากแล้ว ดังนั้นการตรวจตาเป็นประจำจึงเป็นวิธีเดียวในการตรวจพบแต่เนิ่นๆ
จำนวนผู้ป่วยเบาหวานในญี่ปุ่นประมาณมากกว่า 10 ล้านคน และการสร้างระบบเพื่อให้ผู้ป่วยมาตรวจตาเป็นประจำอย่างต่อเนื่องเป็นความท้าทาย เครื่องมือความร่วมมือระหว่างอายุรแพทย์และจักษุแพทย์ เช่น สมุดบันทึกตาเบาหวาน มีประโยชน์ในการแบ่งปันผลการตรวจอวัยวะภายในตา วันตรวจ และเนื้อหาการรักษา 3)
ในเบาหวานชนิดที่ 2 แนะนำให้ตรวจตาทันทีหลังจากได้รับการวินิจฉัย มีรายงานว่าผู้ป่วยประมาณ 20% มีภาวะจอประสาทตาเสื่อมอยู่แล้วเมื่อวินิจฉัยโรคเบาหวาน 1) และจอประสาทตาเสื่อมอาจลุกลามได้แม้ไม่มีอาการ ในเบาหวานชนิดที่ 1 ให้เริ่มตรวจตาหลังจากเริ่มเป็นโรค 5 ปี หรือหลังจากเข้าสู่วัยรุ่น 4) ในทั้งสองชนิด การตรวจอวัยวะภายในตาเป็นประจำเป็นสิ่งจำเป็นแม้ไม่มีอาการเช่นการมองเห็นลดลง
2. กลุ่มเป้าหมายในการตรวจคัดกรองและความถี่ที่แนะนำ
หัวข้อที่มีชื่อว่า “2. กลุ่มเป้าหมายในการตรวจคัดกรองและความถี่ที่แนะนำ”กลุ่มเป้าหมายและระยะเวลาเริ่มต้น
หัวข้อที่มีชื่อว่า “กลุ่มเป้าหมายและระยะเวลาเริ่มต้น”ระยะเวลาเริ่มต้นการตรวจคัดกรองแตกต่างกันไปตามชนิดและสภาพของโรคเบาหวาน
- เบาหวานชนิดที่ 2: ตรวจตาเป็นครั้งแรกเมื่อได้รับการวินิจฉัย4)
- เบาหวานชนิดที่ 1: เริ่มตรวจหลังจากเริ่มเป็นโรค (หรือเข้าสู่วัยรุ่น) 5 ปี จากนั้นตรวจอวัยวะตาทุกปี4)
- เบาหวานขณะตั้งครรภ์ (GDM): ตรวจอวัยวะตาในไตรมาสแรกของการตั้งครรภ์ และติดตามต่อจนถึง 1 ปีหลังคลอด5)
- หญิงตั้งครรภ์ที่มีเบาหวานก่อนตั้งครรภ์: ตรวจก่อนตั้งครรภ์หรือในไตรมาสแรก และติดตามทุกไตรมาส5)
ความถี่ในการตรวจคัดกรองที่แนะนำ (ตามระยะโรค)
หัวข้อที่มีชื่อว่า “ความถี่ในการตรวจคัดกรองที่แนะนำ (ตามระยะโรค)”ความถี่ในการตรวจคัดกรองขึ้นอยู่กับระยะของจอประสาทตาเสื่อมและการควบคุม HbA1c
| ระยะของจอประสาทตาเสื่อม | ความถี่ในการตรวจคัดกรองที่แนะนำ |
|---|---|
| ไม่มีจอประสาทตาเสื่อม (ควบคุมดีด้วย HbA1c < 7.0%) | ทุก 1-2 ปี4) |
| ระยะไม่เจริญผิดปกติเล็กน้อย | ทุก 6-12 เดือน4) |
| ระยะไม่เจริญงอกงามปานกลาง | ทุก 3–6 เดือน4) |
| ระยะไม่เจริญงอกงามรุนแรง (ก่อนเจริญงอกงาม) | ทุก 1–3 เดือน4) |
| จอประสาทตาเสื่อมจากเบาหวานชนิดเจริญงอกงาม | ทุกเดือน (ควบคู่กับการรักษา)4) |
การควบคุม HbA1c และการดำเนินของจอประสาทตาเสื่อม
หัวข้อที่มีชื่อว่า “การควบคุม HbA1c และการดำเนินของจอประสาทตาเสื่อม”การควบคุม HbA1c ยังเป็นตัวบ่งชี้สำคัญในการกำหนดความถี่ในการตรวจคัดกรอง
ในการศึกษา UKPDS (การศึกษาเบาหวานระยะยาวของสหราชอาณาจักร) พบว่าการลด HbA1c ลง 1% ช่วยลดความเสี่ยงของภาวะแทรกซ้อนทางหลอดเลือดขนาดเล็กลง 37%6) การรักษา HbA1c ให้ต่ำกว่า 7.0% สัมพันธ์กับการลดความเสี่ยงของการดำเนินของจอประสาทตาเสื่อมอย่างมีนัยสำคัญ6)
ในทางกลับกัน การปรับปรุงระดับน้ำตาลในเลือดอย่างรวดเร็ว เช่น การเริ่มใช้อินซูลิน อาจทำให้จอประสาทตาเสื่อมแย่ลงชั่วคราว เรียกว่า “การแย่ลงในช่วงต้น”7) ปรากฏการณ์นี้ได้รับการยืนยันในการศึกษา DCCT (การทดสอบการควบคุมเบาหวานและภาวะแทรกซ้อน) และจำเป็นต้องระวังการแย่ลงของจอตาในระยะสั้นหลังจากเริ่มอินซูลิน7)
หากไม่มีจอประสาทตาเสื่อมและ HbA1c ดี (ต่ำกว่า 7.0%) สามารถตรวจทุก 1–2 ปี ในระยะไม่เจริญงอกงามเล็กน้อย ทุก 6–12 เดือน ปานกลาง ทุก 3–6 เดือน รุนแรงไม่เจริญงอกงาม ทุก 1–3 เดือน และในระยะเจริญงอกงาม จำเป็นต้องตรวจทุกเดือนและรักษาควบคู่กันไป4) หาก HbA1c สูงหรือควบคุมน้ำตาลไม่คงที่ ควรติดตามผลในช่วงเวลาที่สั้นลง
3. วิธีการตรวจ
หัวข้อที่มีชื่อว่า “3. วิธีการตรวจ”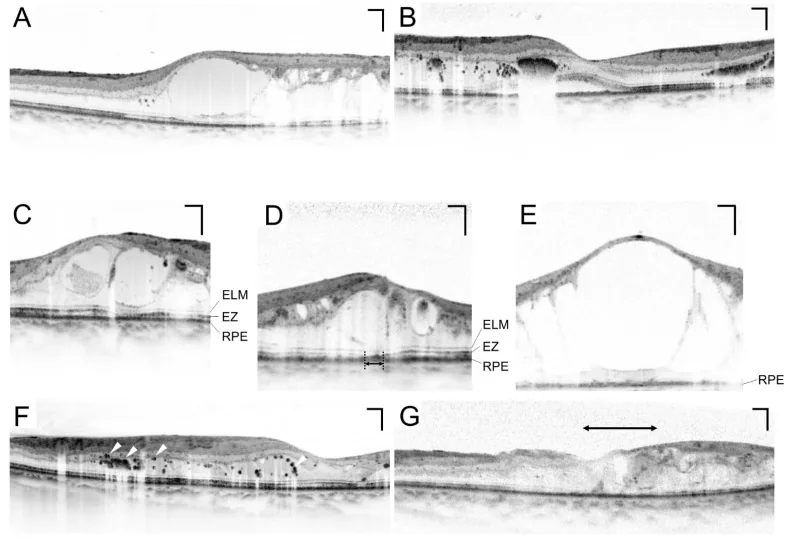
การตรวจจอประสาทตาหลังขยายม่านตา
หัวข้อที่มีชื่อว่า “การตรวจจอประสาทตาหลังขยายม่านตา”การตรวจจอประสาทตาหลังขยายม่านตาเป็นการตรวจหลักในการคัดกรองทางจักษุวิทยาโรคเบาหวาน มาตรฐานคือการตรวจจอประสาทตาหลังขยายม่านตาด้วยยาหยอดตาโทรปิคาไมด์และฟีนิลเอฟริน (ฟีนิลเอฟริน ไฮโดรคลอไรด์) 4) การถ่ายภาพสามมิติ 7 ลานตาม ETDRS (การศึกษา Early Treatment Diabetic Retinopathy Study) เป็นมาตรฐานอ้างอิง 8)
กล้องถ่ายภาพจอประสาทตาแบบไม่ขยายม่านตามีความสะดวกและใช้กันอย่างแพร่หลายในการคัดกรอง โดยมีความไวรายงานที่ 80–90% 9) ในโครงการคัดกรองจอประสาทตาเสื่อมจากเบาหวานแห่งชาติของสหราชอาณาจักร มีระบบที่ใช้การถ่ายภาพจอประสาทตาดิจิทัลแบบไม่ขยายม่านตาเป็นหลัก 9)
OCT (เครื่องตรวจชั้นจอประสาทตาด้วยแสง)
หัวข้อที่มีชื่อว่า “OCT (เครื่องตรวจชั้นจอประสาทตาด้วยแสง)”OCT เป็นการตรวจที่จำเป็นสำหรับการประเมินปริมาณของจอประสาทตาบวมน้ำ (macular edema) สามารถวัดความหนาของจอประสาทตาบริเวณรอยบุ๋ม (CRT) ได้แบบไม่รุกรานและทำซ้ำได้ ซึ่งจำเป็นสำหรับการติดตามประสิทธิภาพการรักษา 10) CRT > 300 μm เป็นเกณฑ์หนึ่งในการเริ่มรักษาจอประสาทตาบวมน้ำจากเบาหวาน (DME) 10)
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA)
หัวข้อที่มีชื่อว่า “การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA)”เป็นการตรวจโดยฉีดโซเดียมฟลูออเรสซีนทางหลอดเลือดดำเพื่อแสดงภาพหลอดเลือดจอประสาทตา ใช้ในการตรวจหาบริเวณที่ขาดเลือดและประเมินเส้นเลือดใหม่ 8) ใช้ในการตัดสินใจทำการจี้แข็งด้วยแสง และมีประโยชน์ในการประเมินการจำแนกตาม ETDRS อย่างแม่นยำ 8)
OCT Angiography (OCTA)
หัวข้อที่มีชื่อว่า “OCT Angiography (OCTA)”เป็นการตรวจแบบไม่รุกรานที่สามารถแสดงภาพหลอดเลือดจอประสาทตาในสามมิติโดยไม่ต้องใช้สารทึบแสง 11) สามารถทำซ้ำได้เป็นทางเลือกแทนการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน และใช้ในการประเมินบริเวณที่ขาดเลือดและเครือข่ายเส้นเลือดฝอยที่จอประสาทตา 11)
การคัดกรองจอประสาทตาด้วย AI
หัวข้อที่มีชื่อว่า “การคัดกรองจอประสาทตาด้วย AI”การวิเคราะห์จอประสาทตาอัตโนมัติโดยใช้การเรียนรู้เชิงลึกกำลังก้าวไปสู่ขั้นตอนปฏิบัติอย่างรวดเร็ว ในการศึกษาแบบกลุ่มตัวอย่างหลายเชื้อชาติของ Ting และคณะ (2017) รายงานความไว 87–97% สำหรับการตรวจจับอัตโนมัติของจอประสาทตาเสื่อมจากเบาหวาน สงสัยต้อหิน และ AMD 12) อุปกรณ์ AI ที่ได้รับการอนุมัติจาก FDA ของสหรัฐอเมริกา (เช่น IDx-DR) ก็ถูกนำมาใช้ในทางปฏิบัติแล้ว และการใช้ในการคัดกรองในอายุรกรรมและการดูแลปฐมภูมิกำลังก้าวหน้า 12)
| วิธีการตรวจ | ข้อบ่งชี้หลัก | ลักษณะเฉพาะ |
|---|---|---|
| การตรวจจอประสาทตาหลังขยายม่านตา (7 ลานสามมิติ) | มาตรฐานอ้างอิงสำหรับการประเมินระยะ | ความแม่นยำสูง ต้องขยายม่านตาแบบรุกราน 8) |
| กล้องถ่ายภาพจอประสาทตาแบบไม่ขยายม่านตา | การคัดกรองเบื้องต้น | ความไว 80-90% สะดวกสูง9) |
| OCT | การวัดปริมาณจอประสาทตาบวมน้ำและการติดตามการรักษา | ไม่รุกราน วัดปริมาณ CRT10) |
| การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA) | การประเมินบริเวณที่ไม่มีเลือดไหลเวียนและเส้นเลือดใหม่ | รุกราน ใช้สารทึบแสง8) |
| OCTA | การประเมินหลอดเลือดแบบไม่รุกราน | ทำซ้ำได้ ไม่ต้องใช้สารทึบแสง11) |
| การคัดกรองจอประสาทตาด้วย AI | การคัดกรองเบื้องต้นอัตโนมัติ | ความไว 87-97% ไม่ต้องใช้จักษุแพทย์12) |
การคัดกรองจอประสาทตาด้วย AI โดยใช้การเรียนรู้เชิงลึกมีรายงานความแม่นยำสูงถึง 87-97% และเข้าสู่ขั้นตอนการใช้งานจริงแล้ว 12) มีอุปกรณ์ AI ที่ได้รับการรับรองจาก FDA และคาดว่าจะนำไปใช้ในพื้นที่ที่ขาดแคลนจักษุแพทย์ อย่างไรก็ตาม การคัดกรองด้วย AI เป็นเพียงการคัดกรองเบื้องต้นเท่านั้น หากพบความผิดปกติ จำเป็นต้องได้รับการตรวจอย่างละเอียดโดยจักษุแพทย์
4. การจำแนกประเภทจอประสาทตาเสื่อมจากเบาหวาน
หัวข้อที่มีชื่อว่า “4. การจำแนกประเภทจอประสาทตาเสื่อมจากเบาหวาน”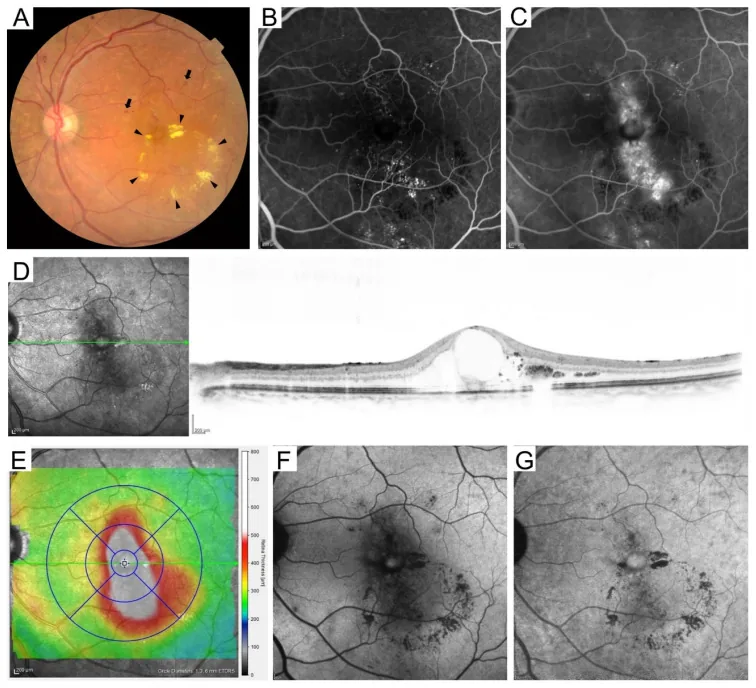
การจำแนกประเภทระหว่างประเทศ (ตาม ETDRS)
หัวข้อที่มีชื่อว่า “การจำแนกประเภทระหว่างประเทศ (ตาม ETDRS)”การจำแนกประเภทจอประสาทตาเสื่อมจากเบาหวานระหว่างประเทศประกอบด้วย 5 ระยะตามเกณฑ์ ETDRS 8)
| ระยะ | ผลการตรวจหลัก | แนวทางการจัดการ |
|---|---|---|
| ไม่มีจอประสาทตาเสื่อม | ไม่มีความผิดปกติ | คัดกรองทุก 1-2 ปี 4) |
| NPDR ระดับเล็กน้อย | เฉพาะ microaneurysm | ติดตามผลทุก 6-12 เดือน 4) |
| NPDR ระดับปานกลาง | จุดขาวนิ่ม, เลือดออกในจอตา, จุดขาวแข็ง | ติดตามผลทุก 3–6 เดือน4) |
| NPDR ระดับรุนแรง (กฎ 4-2-1) | เลือดออกในจอตา 4 ควอดแรนท์, เส้นเลือดดำโป่งพองเป็นลูกปัด 2 ควอดแรนท์, IRMA 1 ควอดแรนท์8) | พิจารณา PRP เร็ว, ติดตามผลทุก 1–3 เดือน4) |
| จอตาเสื่อมจากเบาหวานชนิด proliferative (PDR) | NVD, NVE, เลือดออกในน้ำวุ้นตา, จอตาลอกแบบดึงรั้ง8) | PRP, anti-VEGF, ผ่าตัด. ติดตามผลทุกเดือน4) |
- กฎ 4-2-1 ใน NPDR ระดับรุนแรงหมายถึงระยะที่เข้าเกณฑ์ข้อใดข้อหนึ่ง: เลือดออกในจอตา 4 ควอดแรนท์, เส้นเลือดดำโป่งพองเป็นลูกปัด 2 ควอดแรนท์, หรือ IRMA (ความผิดปกติของหลอดเลือดขนาดเล็กในจอตา) 1 ควอดแรนท์8).
- ในจอตาเสื่อมจากเบาหวานชนิด proliferative (PDR) จะเกิดเส้นเลือดใหม่ที่หัวประสาทตา (NVD) หรือจอตา (NVE) และอาจลุกลามเป็นเลือดออกในน้ำวุ้นตาและจอตาลอกแบบดึงรั้ง8).
จอประสาทตาบวมจากเบาหวาน (DME)
หัวข้อที่มีชื่อว่า “จอประสาทตาบวมจากเบาหวาน (DME)”จอประสาทตาบวมจากเบาหวาน (DME) เป็นภาวะที่สามารถเกิดร่วมกับจอตาเสื่อมได้ทุกระยะ และเป็นสาเหตุที่พบบ่อยที่สุดของการมองเห็นลดลงในผู้ป่วยเบาหวาน10).
- CSME (จอประสาทตาบวมที่มีนัยสำคัญทางคลินิก) ที่เกี่ยวข้องกับรอยบุ๋มจอตาเป็นข้อบ่งชี้ในการรักษา10)
- ในการตรวจ OCT ค่า CRT > 300 μm เป็นเกณฑ์หนึ่งในการเริ่มการรักษา10)
- แนวทางของสมาคมผู้เชี่ยวชาญจอประสาทตาแห่งยุโรป (EURETINA) แนะนำการรักษาด้วย anti-VEGF เป็นทางเลือกแรก 10)
ภาวะแทรกซ้อนทางตาอื่นๆ
หัวข้อที่มีชื่อว่า “ภาวะแทรกซ้อนทางตาอื่นๆ”- ต้อหินจากเส้นเลือดใหม่: เป็นภาวะแทรกซ้อนของ PDR เกิดเส้นเลือดใหม่ที่ม่านตาและมุมตา ทำให้เกิดต้อหินทุติยภูมิ
- ต้อกระจกจากเบาหวาน: มีสองรูปแบบ: ต้อกระจกแท้จากเบาหวาน (ดำเนินเร็วในผู้ป่วยอายุน้อย) และการเร่งของต้อกระจกตามวัย
- อัมพาตกล้ามเนื้อนอกลูกตา: อาจเกิดภาพซ้อนเฉียบพลันจากอัมพาตของเส้นประสาทสมองคู่ที่ 3 หรือ 6
5. แนวทางการรักษา (จากการคัดกรองสู่การรักษาร่วมกัน)
หัวข้อที่มีชื่อว่า “5. แนวทางการรักษา (จากการคัดกรองสู่การรักษาร่วมกัน)”พื้นฐานการจัดการทางอายุรกรรม
หัวข้อที่มีชื่อว่า “พื้นฐานการจัดการทางอายุรกรรม”การจัดการทางอายุรกรรมด้านระดับน้ำตาลในเลือด ความดันโลหิต และไขมันเป็นพื้นฐานในการยับยั้งการดำเนินของจอประสาทตาเสื่อมจากเบาหวาน ค่าเป้าหมายมีดังนี้ 6).
- HbA1c: <7.0%
- ความดันโลหิต: <130/80 มิลลิเมตรปรอท
- LDL-C: <120 มก./ดล.
ใน UKPDS กลุ่มควบคุมน้ำตาลอย่างเข้มข้นแสดงความเสี่ยงของภาวะแทรกซ้อนทางหลอดเลือดขนาดเล็กลดลง 37% เมื่อเทียบกับกลุ่มปกติ และการลด HbA1c 1% สัมพันธ์กับการลดความเสี่ยงของภาวะแทรกซ้อนอย่างมีนัยสำคัญ 6).
การจี้ด้วยเลเซอร์ (การจี้จอประสาทตาทั่วทั้งจอ: PRP)
หัวข้อที่มีชื่อว่า “การจี้ด้วยเลเซอร์ (การจี้จอประสาทตาทั่วทั้งจอ: PRP)”การจี้จอประสาทตาทั่วทั้งจอ (PRP) ทำใน NPDR ระดับรุนแรงถึง PDR 8) โดยการจี้จอประสาทตาที่ขาดเลือด จะยับยั้งการผลิต VEGF ทำให้เส้นเลือดใหม่หดตัวและป้องกัน การรักษานี้เป็นที่ยอมรับใน ETDRS และเป็นมาตรฐานในการป้องกันตาบอดใน PDR ความเสี่ยงสูง 8).
การรักษาด้วย anti-VEGF
หัวข้อที่มีชื่อว่า “การรักษาด้วย anti-VEGF”การรักษาทางเลือกแรกสำหรับจอประสาทตาบวมจากเบาหวาน (DME) คือการฉีดยา anti-VEGF เข้าไปในน้ำวุ้นตา ยาที่มีให้ใช้มีดังนี้ 10)
- รานิบิซูแมบ (Lucentis): 0.5 มก./0.05 มล. ฉีดเข้าในน้ำวุ้นตา
- อะฟลิเบอร์เซปต์ (Eylea): 2 มก./0.05 มล. ฉีดเข้าในน้ำวุ้นตา
- ฟาริซิแมบ (Vabysmo): 6 มก./0.05 มล. ฉีดเข้าในน้ำวุ้นตา (แอนติบอดีแบบคู่จำเพาะต่อ Ang-2/VEGF-A)
การผ่าตัดน้ำวุ้นตา
หัวข้อที่มีชื่อว่า “การผ่าตัดน้ำวุ้นตา”การผ่าตัดน้ำวุ้นตาทำในกรณีเลือดออกในน้ำวุ้นตาที่ไม่สามารถดูดซึมได้และจอประสาทตาลอกแบบดึงรั้ง 8) ในช่วงไม่กี่ปีที่ผ่านมา การผ่าตัดน้ำวุ้นตาแบบแผลเล็ก (25-27 เกจ) แพร่หลายมากขึ้น ช่วยลดการบาดเจ็บจากการผ่าตัด
การให้สเตียรอยด์เฉพาะที่
หัวข้อที่มีชื่อว่า “การให้สเตียรอยด์เฉพาะที่”การฉีด triamcinolone acetonide (TA) 4 มก./0.1 มล. เข้าในน้ำวุ้นตาใช้เป็นรักษาเสริมสำหรับ DME 10) พิจารณาใช้ในกรณีที่ตอบสนองต่อการรักษาด้วย anti-VEGF ไม่เพียงพอ และในตาที่มีเลนส์แก้วตาเทียม (หลังผ่าตัดต้อกระจก)
ฟีโนไฟเบรต
หัวข้อที่มีชื่อว่า “ฟีโนไฟเบรต”ในการศึกษา FIELD (2007) และการศึกษา ACCORD Eye กลุ่มที่ได้รับฟีโนไฟเบรตแสดงการยับยั้งการดำเนินของจอประสาทตาเสื่อมจากเบาหวานและลดความจำเป็นในการจี้จอประสาทตาด้วยแสง 13) นอกเหนือจากฤทธิ์ลดไขมันแล้ว การกระตุ้น PPARα เชื่อว่ามีส่วนเกี่ยวข้องในฤทธิ์ต้านการอักเสบและต้านการสร้างเส้นเลือดใหม่ 13)
การตรวจพบตั้งแต่ระยะแรกสามารถป้องกันการตาบอดได้มากกว่า 90%2) การรักษาขึ้นอยู่กับระยะของโรคและชนิดของภาวะแทรกซ้อน ในกรณีที่ไม่รุนแรงถึงปานกลาง การควบคุมระดับน้ำตาลในเลือด ความดันโลหิต และไขมันทางการแพทย์เป็นหลัก ในระยะก่อนงอกใหม่รุนแรงถึงระยะงอกใหม่ จะทำการจี้จอประสาทตาด้วยเลเซอร์ (PRP) และสำหรับจอประสาทตาบวมจากเบาหวาน การฉีดยา anti-VEGF เข้าแก้วตา (ranibizumab, aflibercept, faricimab) เป็นทางเลือกแรก สำหรับเลือดออกในแก้วตาที่ไม่ดูดซึมหรือจอประสาทตาลอกแบบดึงรั้ง การผ่าตัดน้ำวุ้นตาถูกบ่งชี้
6. พยาธิสรีรวิทยาและพื้นฐานทางวิทยาศาสตร์ของการตรวจคัดกรอง
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและพื้นฐานทางวิทยาศาสตร์ของการตรวจคัดกรอง”โรคหลอดเลือดเล็กจอประสาทตาจากน้ำตาลในเลือดสูง
หัวข้อที่มีชื่อว่า “โรคหลอดเลือดเล็กจอประสาทตาจากน้ำตาลในเลือดสูง”วิถีเมแทบอลิซึมหลายอย่างที่เกิดจากน้ำตาลในเลือดสูงมีส่วนเกี่ยวข้องในการพัฒนาจอประสาทตาเสื่อมจากเบาหวาน14)
- การเพิ่มขึ้นของวิถีโพลิออล: การเปลี่ยนกลูโคสเป็นซอร์บิทอลโดยอัลโดสรีดักเตสเพิ่มขึ้น ทำให้แรงดันออสโมติกภายในเซลล์สูงขึ้นและความเครียดออกซิเดชันเพิ่มขึ้น
- การสะสมของ AGE (ผลิตภัณฑ์ปลายทางของไกลเคชันขั้นสูง): การสะสมในเยื่อฐานหลอดเลือดและเมทริกซ์นอกเซลล์ทำให้การทำงานของหลอดเลือดบกพร่อง
- การกระตุ้น PKC (โปรตีนไคเนสซี): ส่งเสริมการผลิต VEGF ที่เกี่ยวข้องกับการเพิ่มการซึมผ่านของหลอดเลือดและการสร้างหลอดเลือดใหม่
- การเพิ่มขึ้นของความเครียดออกซิเดชัน: การผลิตออกซิเจนชนิดปฏิกิริยา (ROS) มากเกินไปทำให้การทำงานของเซลล์บุผนังหลอดเลือดบกพร่อง
จากการสูญเสียเพอริไซต์ไปจนถึงหลอดเลือดใหม่
หัวข้อที่มีชื่อว่า “จากการสูญเสียเพอริไซต์ไปจนถึงหลอดเลือดใหม่”การสูญเสียเพอริไซต์ (เซลล์ค้ำจุนผนังหลอดเลือด) แบบเลือกสรรในเส้นเลือดฝอยจอประสาทตาเป็นการเปลี่ยนแปลงที่เร็วที่สุดในจอประสาทตาเสื่อมจากเบาหวาน14) การสูญเสียเพอริไซต์ทำให้ผนังเส้นเลือดฝอยเปราะบาง นำไปสู่การเกิดโป่งพองขนาดเล็ก การเพิ่มการซึมผ่านของหลอดเลือดทำให้เกิดจอประสาทตาบวม และการไม่มีการไหลเวียนของเส้นเลือดฝอย (บริเวณที่ไม่มีการไหลเวียน) ทำให้เกิดภาวะขาดเลือดของจอประสาทตา14)
การเพิ่มการผลิต VEGF จากจอประสาทตาที่ขาดเลือดเป็นตัวขับเคลื่อนหลักของการสร้างหลอดเลือดใหม่ นำไปสู่ NVD และ NVE VEGF ในแก้วตายังมีส่วนร่วมในพยาธิกำเนิดของเลือดออกในแก้วตาและจอประสาทตาลอกแบบดึงรั้ง14)
ความคุ้มค่าทางเศรษฐศาสตร์ของการตรวจคัดกรอง
หัวข้อที่มีชื่อว่า “ความคุ้มค่าทางเศรษฐศาสตร์ของการตรวจคัดกรอง”ความคุ้มค่าทางเศรษฐศาสตร์ของโปรแกรมตรวจคัดกรองจอประสาทตาเสื่อมจากเบาหวานได้รับการสนับสนุนจากการวิเคราะห์ทางเศรษฐศาสตร์หลายครั้ง ในการทบทวนอย่างเป็นระบบโดย Jones และคณะ (2010) การรักษาตั้งแต่ระยะแรกผ่านการตรวจคัดกรองมีต้นทุนต่ำกว่าอย่างมีนัยสำคัญเมื่อเทียบกับต้นทุนการจัดการตาบอดหลังจากเกิดขึ้นแล้ว จึงมีความคุ้มค่า15)
DCCT และ UKPDS ได้สร้างความสำคัญของการควบคุมระดับน้ำตาลในเลือดทางวิทยาศาสตร์ ใน DCCT การรักษาด้วยอินซูลินแบบเข้มข้นในเบาหวานชนิดที่ 1 ลดความเสี่ยงของการเกิดจอประสาทตาเสื่อมใหม่ลง 76% และความเสี่ยงของการดำเนินโรคลง 54%6) ใน UKPDS การควบคุมระดับน้ำตาลในเลือดแบบเข้มข้นในเบาหวานชนิดที่ 2 แสดงให้เห็นการลดความเสี่ยงของภาวะแทรกซ้อนทางหลอดเลือดเล็ก 37%6)
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”การนำการคัดกรองอัตโนมัติด้วย AI ไปใช้ในสังคม
หัวข้อที่มีชื่อว่า “การนำการคัดกรองอัตโนมัติด้วย AI ไปใช้ในสังคม”ความแม่นยำของการวิเคราะห์อัตโนมัติของจอประสาทตาโดยใช้การเรียนรู้เชิงลึกถึงระดับที่เทียบเท่ากับจักษุแพทย์ผู้เชี่ยวชาญ และกำลังถูกนำไปใช้ในสังคม 12) การใช้ในการคัดกรองแบบไม่รุกรานในอายุรกรรมและการดูแลปฐมภูมิคาดว่าจะช่วยตรวจพบผู้ป่วยที่มีความเสี่ยงสูงซึ่งมีอัตราการเข้าพบจักษุแพทย์ต่ำ
การนำกล้องถ่ายภาพจอประสาทตามุมกว้างพิเศษมาใช้
หัวข้อที่มีชื่อว่า “การนำกล้องถ่ายภาพจอประสาทตามุมกว้างพิเศษมาใช้”กล้องถ่ายภาพจอประสาทตามุมกว้างพิเศษเช่น Optos ครอบคลุมจอประสาทตามากกว่า 200° ในการถ่ายครั้งเดียว และการประยุกต์ใช้ในการคัดกรองโดยไม่ต้องขยายม่านตากำลังก้าวหน้า 9) มีรายงานการปรับปรุงความแม่นยำในการตรวจจับบริเวณจอประสาทตาส่วนปลายที่ไม่ได้รับการไหลเวียนและเส้นเลือดใหม่ ซึ่งคาดว่าจะช่วยเพิ่มความแม่นยำและความสะดวกในการคัดกรอง
การใช้การแพทย์ทางไกล (Teleophthalmology)
หัวข้อที่มีชื่อว่า “การใช้การแพทย์ทางไกล (Teleophthalmology)”การอ่านภาพจอประสาทตาทางไกลโดยใช้การแพทย์ทางไกลมีประวัติผลงาน โดยเฉพาะในการคัดกรองจอประสาทตาเสื่อมจากเบาหวาน 12) มีส่วนช่วยเพิ่มอัตราการคัดกรองผู้ป่วยเบาหวานในพื้นที่ที่ขาดแคลนจักษุแพทย์หรือพื้นที่ห่างไกล และถูกมองว่าเป็นเครื่องมือลดความเหลื่อมล้ำ
ยาใหม่และการวิจัยความเสี่ยงจอประสาทตาเสื่อม
หัวข้อที่มีชื่อว่า “ยาใหม่และการวิจัยความเสี่ยงจอประสาทตาเสื่อม”ด้วยการแพร่หลายของตัวกระตุ้นตัวรับ GLP-1 (เช่น semaglutide) และสารยับยั้ง SGLT2 (เช่น empagliflozin) การวิจัยเกี่ยวกับผลของยาเหล่านี้ต่อความเสี่ยงจอประสาทตาเสื่อมจากเบาหวานกำลังดำเนินไป 16) สำหรับ semaglutide มีรายงานการเพิ่มความเสี่ยงของการเสื่อมสภาพเฉียบพลันของจอประสาทตาในการทดลองบางรายการ และความสัมพันธ์กับการเสื่อมสภาพในระยะแรกกำลังได้รับความสนใจ 16) การวิจัยเกี่ยวกับกลไกการยับยั้งการดำเนินของ DR ของ fenofibrate และความคาดหวังในการทดลองขนาดใหญ่เพิ่มเติมยังคงดำเนินต่อไป 13)
ตัวบ่งชี้ทางชีวภาพในน้ำตาและพารามิเตอร์หลอดเลือดจอประสาทตา
หัวข้อที่มีชื่อว่า “ตัวบ่งชี้ทางชีวภาพในน้ำตาและพารามิเตอร์หลอดเลือดจอประสาทตา”การวิจัยกำลังดำเนินการเกี่ยวกับการวัดปริมาณ VEGF และไซโตไคน์ที่ก่อให้เกิดการอักเสบโดยการเก็บตัวอย่างน้ำตาแบบไม่รุกราน และการประเมินความเสี่ยงจอประสาทตาเสื่อมระยะแรกโดยใช้การวิเคราะห์เส้นผ่านศูนย์กลางหลอดเลือดจอประสาทตาและการวิเคราะห์แฟร็กทัล ในอนาคต อาจสามารถวัดปริมาณความเสี่ยงจอประสาทตาเสื่อมได้เพียงแค่การถ่ายภาพจอประสาทตา
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
