
मधुमेह रोगियों की नेत्र जांच (डायबिटिक आई स्क्रीनिंग दिशानिर्देश)
एक नज़र में मुख्य बिंदु
Section titled “एक नज़र में मुख्य बिंदु”1. मधुमेह रोगियों में नेत्र स्क्रीनिंग क्या है?
Section titled “1. मधुमेह रोगियों में नेत्र स्क्रीनिंग क्या है?”मधुमेह रोगियों में नेत्र स्क्रीनिंग एक नियमित नेत्र परीक्षण प्रणाली है जिसका उद्देश्य डायबिटिक रेटिनोपैथी, डायबिटिक मैक्यूलर एडिमा, नियोवैस्कुलर ग्लूकोमा, मोतियाबिंद, और बाह्य नेत्र पेशी पक्षाघात जैसी नेत्र संबंधी जटिलताओं का शीघ्र पता लगाना और उचित उपचार हस्तक्षेप प्रदान करना है।
डायबिटिक रेटिनोपैथी वयस्कों में अंधत्व का दूसरा प्रमुख कारण है। दुनिया भर में लगभग 30-40% मधुमेह रोगियों में रेटिनोपैथी होती है, और लगभग 10% में दृष्टि-हानिकारक रेटिनोपैथी (प्रोलिफेरेटिव रेटिनोपैथी) पाई जाती है1)। यह भी बताया गया है कि मधुमेह के निदान के समय लगभग 20% रोगियों में पहले से ही रेटिनोपैथी मौजूद होती है1), जो स्क्रीनिंग की शीघ्र शुरुआत के महत्व को रेखांकित करता है।
दूसरी ओर, उचित स्क्रीनिंग और उपचार हस्तक्षेप से 90% से अधिक अंधत्व को रोका जा सकता है2)। रेटिनोपैथी प्रारंभिक अवस्था में लक्षणहीन होती है, और जब व्यक्तिपरक लक्षण प्रकट होते हैं, तब तक घाव काफी बढ़ चुके होते हैं। इसलिए नियमित नेत्र परीक्षण ही शीघ्र पता लगाने का एकमात्र साधन है।
जापान में मधुमेह रोगियों की संख्या लगभग 10 मिलियन से अधिक होने का अनुमान है, और नियमित नेत्र परीक्षण जारी रखने के लिए एक प्रणाली स्थापित करना एक चुनौती है। आंतरिक चिकित्सा और नेत्र विज्ञान के बीच सहयोग उपकरण, जैसे डायबिटिक आई हैंडबुक, फंडस निष्कर्षों, जांच तिथियों और उपचार सामग्री को साझा करने में सहायक हैं3)।
टाइप 2 मधुमेह में, निदान के तुरंत बाद नेत्र परीक्षण कराने की सिफारिश की जाती है। यह बताया गया है कि मधुमेह के निदान के समय लगभग 20% रोगियों में पहले से ही रेटिनोपैथी मौजूद होती है1), और लक्षणों के बिना भी रेटिनोपैथी बढ़ सकती है। टाइप 1 मधुमेह में, रोग की शुरुआत या यौवन से 5 साल बाद नेत्र परीक्षण शुरू करने की सलाह दी जाती है4)। किसी भी प्रकार में, दृश्य तीक्ष्णता में कमी जैसे व्यक्तिपरक लक्षणों के प्रकट होने से पहले ही नियमित फंडस परीक्षण आवश्यक है।
2. स्क्रीनिंग के लिए लक्षित जनसंख्या और अनुशंसित आवृत्ति
Section titled “2. स्क्रीनिंग के लिए लक्षित जनसंख्या और अनुशंसित आवृत्ति”लक्षित व्यक्ति और शुरुआत का समय
Section titled “लक्षित व्यक्ति और शुरुआत का समय”स्क्रीनिंग शुरू करने का समय मधुमेह के प्रकार और स्थिति पर निर्भर करता है।
- टाइप 2 मधुमेह : निदान के समय पहली नेत्र जांच करें4)
- टाइप 1 मधुमेह : शुरुआत (या यौवन) के लगभग 5 साल बाद शुरू करें, फिर सालाना एक बार फंडस जांच जारी रखें4)
- गर्भकालीन मधुमेह (GDM) : गर्भावस्था की पहली तिमाही में फंडस जांच करें और प्रसव के बाद एक साल तक अनुवर्ती करें5)
- गर्भावस्था से पहले मधुमेह वाली महिलाएं : गर्भावस्था से पहले या पहली तिमाही में जांच करें, फिर प्रत्येक तिमाही में अनुवर्ती करें5)
अनुशंसित स्क्रीनिंग आवृत्ति (अवस्था के अनुसार)
Section titled “अनुशंसित स्क्रीनिंग आवृत्ति (अवस्था के अनुसार)”स्क्रीनिंग आवृत्ति रेटिनोपैथी की अवस्था और HbA1c नियंत्रण की स्थिति के आधार पर निर्धारित की जाती है।
| रेटिनोपैथी की अवस्था | अनुशंसित स्क्रीनिंग आवृत्ति |
|---|---|
| कोई रेटिनोपैथी नहीं (HbA1c < 7.0% के साथ अच्छा नियंत्रण) | हर 1-2 साल में4) |
| हल्का गैर-प्रसार चरण | हर 6-12 महीने में4) |
| मध्यम गैर-प्रसार अवस्था | हर 3-6 महीने में4) |
| गंभीर गैर-प्रसार अवस्था (पूर्व-प्रसार) | हर 1-3 महीने में4) |
| प्रसार मधुमेह रेटिनोपैथी | हर महीने (उपचार हस्तक्षेप के साथ समानांतर)4) |
HbA1c नियंत्रण और रेटिनोपैथी की प्रगति
Section titled “HbA1c नियंत्रण और रेटिनोपैथी की प्रगति”HbA1c नियंत्रण स्क्रीनिंग आवृत्ति निर्धारित करने में भी एक महत्वपूर्ण संकेतक है।
UKPDS (यूनाइटेड किंगडम प्रॉस्पेक्टिव डायबिटीज स्टडी) में दिखाया गया कि HbA1c में 1% की कमी से सूक्ष्म संवहनी जटिलताओं का जोखिम 37% कम हो जाता है6)। HbA1c को 7.0% से कम बनाए रखने से रेटिनोपैथी की प्रगति के जोखिम में महत्वपूर्ण कमी आती है6)।
दूसरी ओर, इंसुलिन शुरू करने जैसे तीव्र रक्त शर्करा सुधार से अस्थायी रूप से रेटिनोपैथी बिगड़ सकती है, जिसे ‘अर्ली वर्सनिंग’ कहा जाता है7)। DCCT (डायबिटीज कंट्रोल एंड कॉम्प्लिकेशन्स ट्रायल) में इस घटना की पुष्टि हुई है, और इंसुलिन शुरू करने के बाद अल्पकालिक फंडस बिगड़ने पर ध्यान देने की आवश्यकता है7)।
यदि रेटिनोपैथी नहीं है और HbA1c अच्छा है (7.0% से कम), तो हर 1-2 साल में परीक्षण पर्याप्त माना जाता है। हल्की गैर-प्रसार अवस्था में हर 6-12 महीने, मध्यम में हर 3-6 महीने, गंभीर गैर-प्रसार में हर 1-3 महीने, और प्रसार अवस्था में मासिक परीक्षण और उपचार हस्तक्षेप आवश्यक है4)। यदि HbA1c उच्च है या रक्त शर्करा नियंत्रण अस्थिर है, तो कम अंतराल पर अनुवर्ती कार्रवाई की सिफारिश की जाती है।
3. जांच विधियाँ
Section titled “3. जांच विधियाँ”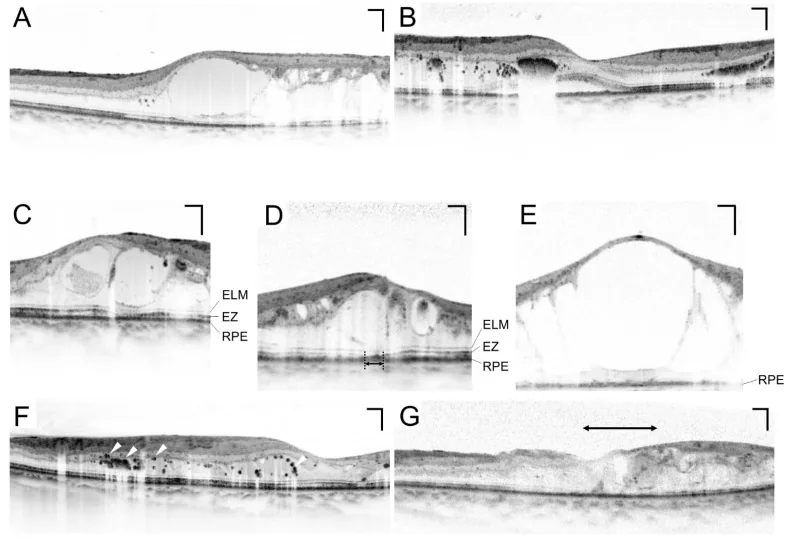
पुतली फैलाकर फंडस जांच (डाइलेटेड फंडस एग्जामिनेशन)
Section titled “पुतली फैलाकर फंडस जांच (डाइलेटेड फंडस एग्जामिनेशन)”पुतली फैलाकर फंडस जांच मधुमेह नेत्र जांच का केंद्रीय परीक्षण है। ट्रोपिकामाइड और फिनाइलफ्रिन (फिनाइलफ्रिन हाइड्रोक्लोराइड) की बूंदों से पुतली फैलाने के बाद फंडस जांच करना मानक है 4)। ETDRS (अर्ली ट्रीटमेंट डायबिटिक रेटिनोपैथी स्टडी) द्वारा 7-फील्ड स्टीरियो फोटोग्राफी को संदर्भ मानक माना जाता है 8)।
बिना पुतली फैलाए फंडस कैमरा (नॉन-माइड्रियाटिक फंडस कैमरा) सुविधाजनक है और जांच में इसका उपयोग बढ़ रहा है, जिसकी संवेदनशीलता 80-90% बताई गई है 9)। ब्रिटेन के राष्ट्रीय मधुमेह रेटिनोपैथी जांच कार्यक्रम में बिना पुतली फैलाए डिजिटल फंडस फोटोग्राफी पर आधारित प्रणाली संचालित है 9)।
OCT (ऑप्टिकल कोहेरेंस टोमोग्राफी)
Section titled “OCT (ऑप्टिकल कोहेरेंस टोमोग्राफी)”OCT मैक्यूलर एडिमा के मात्रात्मक मूल्यांकन में आवश्यक परीक्षण है। यह केंद्रीय रेटिना मोटाई (CRT) को गैर-आक्रामक और बार-बार माप सकता है, और उपचार प्रभाव की निगरानी के लिए अपरिहार्य है 10)। CRT > 300 μm को डायबिटिक मैक्यूलर एडिमा (DME) के उपचार शुरू करने का एक मानदंड माना जाता है 10)।
फ्लोरेसिन एंजियोग्राफी (FA)
Section titled “फ्लोरेसिन एंजियोग्राफी (FA)”यह परीक्षण रेटिना वाहिकाओं को देखने के लिए सोडियम फ्लोरेसिन को अंतःशिरा में इंजेक्ट करके किया जाता है, और इसका उपयोग गैर-परफ्यूजन क्षेत्रों का पता लगाने और नववाहिकाओं के मूल्यांकन के लिए किया जाता है 8)। इसका उपयोग फोटोकोएग्यूलेशन के संकेत निर्धारित करने और ETDRS वर्गीकरण के सटीक मूल्यांकन के लिए किया जाता है 8)।
OCT एंजियोग्राफी (OCTA)
Section titled “OCT एंजियोग्राफी (OCTA)”OCTA एक गैर-आक्रामक परीक्षण है जो कंट्रास्ट एजेंट के उपयोग के बिना रेटिना वाहिकाओं को त्रि-आयामी रूप से चित्रित कर सकता है 11)। इसे फ्लोरेसिन एंजियोग्राफी के विकल्प के रूप में बार-बार किया जा सकता है, और इसका उपयोग गैर-परफ्यूजन क्षेत्रों और मैक्यूलर केशिका नेटवर्क के मूल्यांकन में किया जाता है 11)।
AI-आधारित फंडस स्क्रीनिंग
Section titled “AI-आधारित फंडस स्क्रीनिंग”डीप लर्निंग का उपयोग करके स्वचालित फंडस विश्लेषण तेजी से व्यावहारिक चरण में प्रवेश कर रहा है। टिंग एट अल. (2017) के बहु-जातीय कोहोर्ट अध्ययन में, डायबिटिक रेटिनोपैथी, ग्लूकोमा संदेह और AMD के स्वचालित पता लगाने में 87-97% संवेदनशीलता की सूचना दी गई 12)। अमेरिकी FDA द्वारा अनुमोदित AI उपकरण (जैसे IDx-DR) भी व्यावहारिक उपयोग में हैं, और आंतरिक चिकित्सा और प्राथमिक देखभाल में स्क्रीनिंग का उपयोग बढ़ रहा है 12)।
| जांच विधि | मुख्य संकेत | विशेषताएँ |
|---|---|---|
| पुतली फैलाकर फंडस जांच (7-फील्ड स्टीरियो) | रोग अवस्था मूल्यांकन का संदर्भ मानक | उच्च सटीकता, आक्रामक पुतली फैलाव आवश्यक 8) |
| बिना पुतली फैलाए फंडस कैमरा | प्राथमिक जांच | संवेदनशीलता 80-90% · उच्च सुविधा 9) |
| OCT | मैक्यूलर एडिमा का मात्रात्मक मूल्यांकन और उपचार निगरानी | गैर-आक्रामक · CRT मात्रा निर्धारण 10) |
| फ्लोरेसिन एंजियोग्राफी (FA) | गैर-परफ्यूजन क्षेत्रों और नववाहिकाओं का मूल्यांकन | आक्रामक · कंट्रास्ट एजेंट का उपयोग 8) |
| OCTA | गैर-आक्रामक संवहनी मूल्यांकन | दोहराया जा सकता है · कंट्रास्ट एजेंट की आवश्यकता नहीं 11) |
| AI फंडस स्क्रीनिंग | प्राथमिक जांच का स्वचालन | संवेदनशीलता 87-97% · नेत्र रोग विशेषज्ञ की आवश्यकता नहीं 12) |
डीप लर्निंग का उपयोग कर AI फंडस स्क्रीनिंग ने 87-97% की उच्च संवेदनशीलता दिखाई है और यह व्यावहारिक चरण में प्रवेश कर चुका है 12)। FDA द्वारा अनुमोदित AI उपकरण भी मौजूद हैं, और नेत्र विशेषज्ञों की कमी वाले क्षेत्रों में इसके उपयोग की उम्मीद है। हालांकि, AI स्क्रीनिंग केवल प्राथमिक स्क्रीनिंग है; यदि असामान्यता पाई जाती है, तो नेत्र विशेषज्ञ द्वारा विस्तृत जांच आवश्यक है।
4. डायबिटिक रेटिनोपैथी का वर्गीकरण
Section titled “4. डायबिटिक रेटिनोपैथी का वर्गीकरण”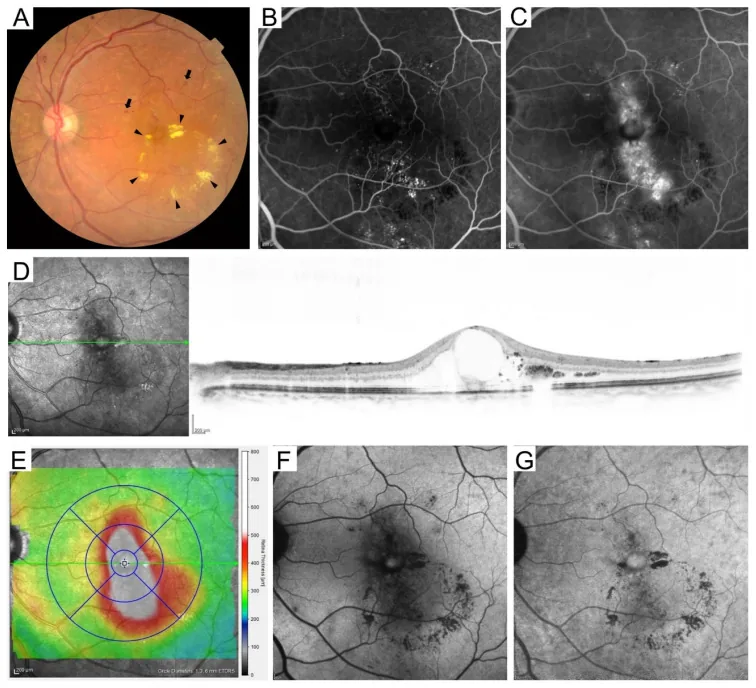
अंतर्राष्ट्रीय वर्गीकरण (ETDRS-आधारित)
Section titled “अंतर्राष्ट्रीय वर्गीकरण (ETDRS-आधारित)”डायबिटिक रेटिनोपैथी का अंतर्राष्ट्रीय वर्गीकरण ETDRS मानदंडों पर आधारित 5 चरणों में है 8)।
| अवस्था | मुख्य निष्कर्ष | प्रबंधन नीति |
|---|---|---|
| कोई रेटिनोपैथी नहीं | कोई असामान्यता नहीं | हर 1-2 वर्ष में स्क्रीनिंग 4) |
| हल्का NPDR | केवल माइक्रोएन्यूरिज्म | हर 6-12 महीने में अनुवर्ती 4) |
| मध्यम NPDR | सॉफ्ट एक्स्यूडेट्स, रेटिनल हेमरेज, हार्ड एक्स्यूडेट्स | हर 3-6 महीने में अनुवर्ती4) |
| गंभीर NPDR (4-2-1 नियम) | 4 चतुर्थांशों में रेटिनल हेमरेज, 2 चतुर्थांशों में शिरापरक मनका जैसा फैलाव, 1 चतुर्थांश में IRMA8) | प्रारंभिक PRP पर विचार, हर 1-3 महीने में अनुवर्ती4) |
| प्रोलिफेरेटिव डायबिटिक रेटिनोपैथी (PDR) | NVD, NVE, विट्रियस हेमरेज, ट्रैक्शनल रेटिनल डिटेचमेंट8) | PRP, एंटी-VEGF, सर्जरी। मासिक फॉलो-अप4) |
- गंभीर NPDR में 4-2-1 नियम का अर्थ है एक ऐसा चरण जिसमें निम्न में से कोई एक मानदंड पूरा होता है: 4 चतुर्थांशों में रेटिनल हेमरेज, 2 चतुर्थांशों में शिरापरक मनका जैसा फैलाव, या 1 चतुर्थांश में IRMA (इंट्रारेटिनल माइक्रोवैस्कुलर असामान्यताएं)8)।
- प्रोलिफेरेटिव डायबिटिक रेटिनोपैथी (PDR) में ऑप्टिक डिस्क पर नववाहिकाएं (NVD) या रेटिनल नववाहिकाएं (NVE) दिखाई देती हैं, जो विट्रियस हेमरेज और ट्रैक्शनल रेटिनल डिटेचमेंट की ओर बढ़ती हैं8)।
डायबिटिक मैक्यूलर एडिमा (DME)
Section titled “डायबिटिक मैक्यूलर एडिमा (DME)”डायबिटिक मैक्यूलर एडिमा (DME) एक ऐसी स्थिति है जो रेटिनोपैथी के किसी भी चरण में हो सकती है और मधुमेह में दृष्टि हानि का सबसे आम कारण है10)।
- फोविया को शामिल करने वाला CSME (क्लिनिकली सिग्निफिकेंट मैक्यूलर एडिमा) उपचार के लिए संकेत है10)
- OCT में CRT > 300 μm उपचार शुरू करने के मानदंडों में से एक है10)
- यूरोपीय रेटिना सोसायटी (EURETINA) के दिशानिर्देश एंटी-VEGF थेरेपी को पहली पंक्ति के उपचार के रूप में सुझाते हैं 10)
अन्य नेत्र संबंधी जटिलताएँ
Section titled “अन्य नेत्र संबंधी जटिलताएँ”- नववाहिकीय मोतियाबिंद (Neovascular Glaucoma) : PDR की जटिलता के रूप में परितारिका और कोण में नई रक्त वाहिकाएँ बनती हैं, जिससे द्वितीयक मोतियाबिंद होता है
- मधुमेह मोतियाबिंद (Diabetic Cataract) : दो रूप होते हैं: वास्तविक मधुमेह मोतियाबिंद (युवाओं में तेजी से बढ़ने वाला) और उम्र से संबंधित मोतियाबिंद का त्वरण
- बाह्य नेत्र पेशी पक्षाघात (External Ophthalmoplegia) : तीसरी और छठी कपाल तंत्रिका के पक्षाघात के कारण दोहरी दृष्टि तीव्र रूप से हो सकती है
5. उपचार रणनीति (स्क्रीनिंग से उपचार समन्वय तक)
Section titled “5. उपचार रणनीति (स्क्रीनिंग से उपचार समन्वय तक)”आंतरिक चिकित्सा प्रबंधन के मूल सिद्धांत
Section titled “आंतरिक चिकित्सा प्रबंधन के मूल सिद्धांत”रक्त शर्करा, रक्तचाप और लिपिड का आंतरिक चिकित्सा प्रबंधन मधुमेह रेटिनोपैथी की प्रगति को रोकने का आधार है। लक्ष्य मान निम्नलिखित हैं 6)।
- HbA1c : 7.0% से कम
- रक्तचाप : 130/80 mmHg से कम
- LDL-C : 120 mg/dL से कम
UKPDS में, गहन रक्त शर्करा नियंत्रण समूह में सामान्य नियंत्रण समूह की तुलना में सूक्ष्मवाहिकीय जटिलताओं का जोखिम 37% कम हुआ, और HbA1c में 1% की कमी जटिलताओं के जोखिम में महत्वपूर्ण कमी से जुड़ी पाई गई 6)।
लेज़र फोटोकोएग्यूलेशन (पैनरेटिनल फोटोकोएग्यूलेशन: PRP)
Section titled “लेज़र फोटोकोएग्यूलेशन (पैनरेटिनल फोटोकोएग्यूलेशन: PRP)”गंभीर NPDR से प्रोलिफेरेटिव डायबिटिक रेटिनोपैथी के लिए पैनरेटिनल फोटोकोएग्यूलेशन (PRP) किया जाता है 8)। इस्केमिक रेटिना को दागकर VEGF उत्पादन को दबाया जाता है और नई रक्त वाहिकाओं के प्रतिगमन और रोकथाम का प्रयास किया जाता है। यह ETDRS द्वारा स्थापित उपचार है और उच्च जोखिम वाले PDR में अंधत्व की रोकथाम के लिए मानक उपचार है 8)।
एंटी-VEGF थेरेपी
Section titled “एंटी-VEGF थेरेपी”डायबिटिक मैक्यूलर एडिमा (DME) के लिए पहली पंक्ति का उपचार एंटी-VEGF इंट्राविट्रियल इंजेक्शन है। उपलब्ध दवाएं इस प्रकार हैं 10)।
- रैनिबिज़ुमैब (ल्यूसेंटिस): 0.5 mg/0.05 mL इंट्राविट्रियल इंजेक्शन
- एफ्लिबरसेप्ट (आइलिया): 2 mg/0.05 mL इंट्राविट्रियल इंजेक्शन
- फ़ारिसिमैब (वैबिस्मो): 6 mg/0.05 mL इंट्राविट्रियल इंजेक्शन (Ang-2/VEGF-A द्वि-विशिष्ट एंटीबॉडी)
विट्रेक्टॉमी
Section titled “विट्रेक्टॉमी”गैर-अवशोषित विट्रियस रक्तस्राव या ट्रैक्शनल रेटिनल डिटेचमेंट के लिए विट्रेक्टॉमी की जाती है 8)। हाल के वर्षों में, छोटे चीरे वाली विट्रेक्टॉमी (25-27 गेज) व्यापक हो गई है, जिससे सर्जिकल आक्रमण कम हुआ है।
स्टेरॉयड का स्थानीय प्रशासन
Section titled “स्टेरॉयड का स्थानीय प्रशासन”ट्रायम्सिनोलोन एसीटोनाइड (TA) 4 mg/0.1 mL का इंट्राविट्रियल इंजेक्शन DME के सहायक उपचार के रूप में उपयोग किया जाता है 10)। यह एंटी-VEGF थेरेपी के प्रति अपर्याप्त प्रतिक्रिया वाले मामलों या स्यूडोफेकिक आंखों (मोतियाबिंद सर्जरी के बाद) में विचार किया जाता है।
फेनोफाइब्रेट
Section titled “फेनोफाइब्रेट”FIELD अध्ययन (2007) और ACCORD Eye अध्ययन में दिखाया गया कि फेनोफाइब्रेट समूह में डायबिटिक रेटिनोपैथी की प्रगति धीमी हुई और फोटोकोएग्यूलेशन की आवश्यकता कम हुई 13)। लिपिड कम करने वाले प्रभाव के अलावा, PPARα सक्रियण के माध्यम से विरोधी भड़काऊ और एंटी-एंजियोजेनिक प्रभाव शामिल माने जाते हैं 13)।
शीघ्र पहचान से 90% से अधिक अंधत्व को रोका जा सकता है 2)। उपचार रोग की अवस्था और जटिलताओं के प्रकार पर निर्भर करता है: हल्के से मध्यम मामलों में मुख्य रूप से आंतरिक चिकित्सा द्वारा रक्त शर्करा, रक्तचाप और लिपिड प्रबंधन किया जाता है। गंभीर गैर-प्रसारात्मक से प्रसारात्मक अवस्था में लेज़र फोटोकोएग्युलेशन (PRP) किया जाता है, और डायबिटिक मैक्यूलर एडिमा के लिए एंटी-VEGF इंट्राविट्रियल इंजेक्शन (रैनिबिज़ुमैब, एफ्लिबरसेप्ट, फ़ारिसिमैब) पहली पंक्ति का उपचार है। अवशोषित न होने वाले विट्रियस रक्तस्राव या ट्रैक्शनल रेटिनल डिटैचमेंट के लिए विट्रेक्टॉमी की सिफारिश की जाती है।
6. पैथोफिज़ियोलॉजी और स्क्रीनिंग का वैज्ञानिक आधार
Section titled “6. पैथोफिज़ियोलॉजी और स्क्रीनिंग का वैज्ञानिक आधार”हाइपरग्लाइसीमिया के कारण रेटिनल माइक्रोवैस्कुलर क्षति
Section titled “हाइपरग्लाइसीमिया के कारण रेटिनल माइक्रोवैस्कुलर क्षति”डायबिटिक रेटिनोपैथी के विकास में हाइपरग्लाइसीमिया द्वारा प्रेरित कई चयापचय मार्ग शामिल होते हैं 14)।
- पॉलीओल मार्ग का बढ़ना: एल्डोज़ रिडक्टेज़ द्वारा ग्लूकोज़ का सोर्बिटोल में रूपांतरण बढ़ जाता है, जिससे कोशिकीय ऑस्मोलैलिटी और ऑक्सीडेटिव तनाव बढ़ता है।
- AGE (उन्नत ग्लाइकेशन अंतिम उत्पाद) का संचय: रक्त वाहिका बेसमेंट झिल्ली और बाह्यकोशिकीय मैट्रिक्स में इनका संचय वाहिका कार्य को बाधित करता है।
- PKC (प्रोटीन काइनेज C) का सक्रियण: यह VEGF के उत्पादन को बढ़ावा देता है, जो वाहिका पारगम्यता और नव वाहिका निर्माण में शामिल है।
- ऑक्सीडेटिव तनाव में वृद्धि: प्रतिक्रियाशील ऑक्सीजन प्रजातियों (ROS) का अत्यधिक उत्पादन एंडोथीलियल कोशिका कार्य को बाधित करता है।
पेरीसाइट हानि से नव वाहिका तक
Section titled “पेरीसाइट हानि से नव वाहिका तक”रेटिनल केशिकाओं के पेरीसाइट्स (वाहिका दीवार की सहायक कोशिकाओं) का चयनात्मक नुकसान डायबिटिक रेटिनोपैथी का सबसे प्रारंभिक परिवर्तन है 14)। पेरीसाइट हानि से केशिका दीवार कमजोर हो जाती है, जिससे माइक्रोएन्यूरिज्म बनते हैं। वाहिका पारगम्यता में वृद्धि से मैक्यूलर एडिमा होती है, और केशिका गैर-परफ्यूजन (गैर-परफ्यूज्ड क्षेत्र) रेटिनल इस्कीमिया का कारण बनता है 14)।
इस्कीमिक रेटिना से VEGF उत्पादन में वृद्धि नव वाहिका निर्माण का मुख्य चालक है, जिससे NVD और NVE बनते हैं। इंट्राविट्रियल VEGF विट्रियस रक्तस्राव और ट्रैक्शनल रेटिनल डिटैचमेंट के पैथोजेनेसिस में भी शामिल है 14)।
स्क्रीनिंग की लागत-प्रभावशीलता
Section titled “स्क्रीनिंग की लागत-प्रभावशीलता”डायबिटिक रेटिनोपैथी स्क्रीनिंग कार्यक्रमों की लागत-प्रभावशीलता कई आर्थिक विश्लेषणों द्वारा समर्थित है। Jones एट अल. (2010) की एक व्यवस्थित समीक्षा में दिखाया गया कि स्क्रीनिंग द्वारा प्रारंभिक उपचार, अंधत्व के बाद प्रबंधन की लागत की तुलना में काफी कम है और लागत-प्रभावी है 15)।
DCCT और UKPDS ने ग्लाइसेमिक नियंत्रण के महत्व को वैज्ञानिक रूप से स्थापित किया। DCCT में टाइप 1 मधुमेह में गहन इंसुलिन थेरेपी से रेटिनोपैथी के नए विकास का जोखिम 76% और प्रगति का जोखिम 54% कम हुआ 6)। UKPDS ने टाइप 2 मधुमेह में गहन ग्लाइसेमिक नियंत्रण से माइक्रोवैस्कुलर जटिलताओं के जोखिम में 37% की कमी दिखाई 6)।
7. नवीनतम शोध और भविष्य की संभावनाएँ
Section titled “7. नवीनतम शोध और भविष्य की संभावनाएँ”AI द्वारा स्वचालित स्क्रीनिंग का सामाजिक कार्यान्वयन
Section titled “AI द्वारा स्वचालित स्क्रीनिंग का सामाजिक कार्यान्वयन”डीप लर्निंग का उपयोग करके स्वचालित फंडस विश्लेषण की सटीकता नेत्र रोग विशेषज्ञों के स्तर तक पहुँच गई है, और सामाजिक कार्यान्वयन प्रगति पर है 12)। आंतरिक चिकित्सा और प्राथमिक देखभाल में गैर-आक्रामक स्क्रीनिंग में इसके उपयोग से नेत्र परामर्श दर कम होने वाले उच्च जोखिम वाले रोगियों का पता लगने की उम्मीद है।
अल्ट्रा-वाइड-एंगल फंडस कैमरे का परिचय
Section titled “अल्ट्रा-वाइड-एंगल फंडस कैमरे का परिचय”Optos जैसे अल्ट्रा-वाइड-एंगल फंडस कैमरे एक ही शॉट में रेटिना के 200° से अधिक को कवर करते हैं, और बिना पुतली फैलाए स्क्रीनिंग में उनका अनुप्रयोग बढ़ रहा है 9)। परिधीय रेटिना के गैर-परफ्यूज्ड क्षेत्रों और नववाहिकाओं का पता लगाने की सटीकता में सुधार की सूचना मिली है, और स्क्रीनिंग सटीकता और सुविधा दोनों में सुधार की उम्मीद है।
टेलीमेडिसिन (टेली-ऑप्थैल्मोलॉजी) का उपयोग
Section titled “टेलीमेडिसिन (टेली-ऑप्थैल्मोलॉजी) का उपयोग”टेलीमेडिसिन के माध्यम से दूरस्थ फंडस रीडिंग ने मुख्य रूप से डायबिटिक रेटिनोपैथी स्क्रीनिंग में सफलता प्राप्त की है 12)। यह नेत्र रोग विशेषज्ञों की कमी वाले क्षेत्रों या दूरदराज के इलाकों में मधुमेह रोगियों की स्क्रीनिंग दर में सुधार करने में योगदान देता है, और असमानता को कम करने के उपकरण के रूप में ध्यान आकर्षित करता है।
नई दवाओं और रेटिनोपैथी जोखिम पर शोध
Section titled “नई दवाओं और रेटिनोपैथी जोखिम पर शोध”GLP-1 रिसेप्टर एगोनिस्ट (जैसे सेमाग्लूटाइड) और SGLT2 अवरोधक (जैसे एम्पाग्लिफ्लोज़िन) के प्रसार के साथ, इन दवाओं के डायबिटिक रेटिनोपैथी जोखिम पर प्रभाव पर शोध प्रगति पर है 16)। सेमाग्लूटाइड के कुछ परीक्षणों में तीव्र रेटिनोपैथी बिगड़ने के जोखिम में वृद्धि की सूचना मिली है, और विशेष रूप से अर्ली वर्सनिंग से संबंध पर ध्यान दिया जा रहा है 16)। फेनोफाइब्रेट के DR प्रगति निरोधात्मक प्रभाव के तंत्र को स्पष्ट करने और आगे बड़े पैमाने पर परीक्षणों की उम्मीद जारी है 13)।
अश्रु बायोमार्कर और रेटिनल संवहनी पैरामीटर
Section titled “अश्रु बायोमार्कर और रेटिनल संवहनी पैरामीटर”गैर-आक्रामक अश्रु नमूनाकरण द्वारा VEGF और सूजन संबंधी साइटोकाइन्स की मात्रा निर्धारण, और रेटिनल संवहनी व्यास और फ्रैक्टल विश्लेषण का उपयोग करके प्रारंभिक रेटिनोपैथी जोखिम मूल्यांकन पर शोध चल रहा है। भविष्य में, केवल फंडस कैमरा फोटोग्राफी द्वारा रेटिनोपैथी जोखिम को मापना संभव हो सकता है।
8. संदर्भ
Section titled “8. संदर्भ”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
