
Skrining Mata Diabetes (Pedoman Skrining Mata Diabetes)
Poin-poin penting sekilas
Section titled “Poin-poin penting sekilas”1. Apa itu skrining oftalmologi pada pasien diabetes?
Section titled “1. Apa itu skrining oftalmologi pada pasien diabetes?”Skrining oftalmologi pada pasien diabetes adalah sistem pemeriksaan mata berkala untuk mendeteksi dini komplikasi mata seperti retinopati diabetik, edema makula diabetik, glaukoma neovaskular, katarak, dan paralisis otot ekstraokular, serta mengarahkan pada intervensi pengobatan yang tepat.
Retinopati diabetik merupakan penyebab kebutaan kedua terbanyak pada orang dewasa. Sekitar 30-40% pasien diabetes di dunia menderita retinopati, dan sekitar 10% mengalami retinopati yang mengganggu penglihatan (retinopati penglihatan-mengganggu) 1). Telah dilaporkan bahwa sekitar 20% pasien sudah memiliki retinopati saat diagnosis diabetes 1), sehingga penting untuk memulai skrining sejak dini.
Di sisi lain, lebih dari 90% kebutaan dapat dicegah dengan skrining dan intervensi pengobatan yang tepat 2). Retinopati pada tahap awal tidak menimbulkan gejala, dan ketika gejala subjektif muncul, lesi seringkali sudah cukup lanjut. Oleh karena itu, pemeriksaan mata rutin merupakan satu-satunya cara deteksi dini.
Jumlah pasien diabetes di Jepang diperkirakan lebih dari 10 juta orang, dan membangun sistem untuk melanjutkan kunjungan rutin ke dokter mata merupakan tantangan. Alat kolaborasi antara internis dan dokter mata seperti buku catatan mata diabetes berguna untuk berbagi temuan fundus, jadwal pemeriksaan, dan isi pengobatan 3).
Pada diabetes tipe 2, dianjurkan untuk menjalani pemeriksaan mata segera setelah diagnosis. Telah dilaporkan bahwa sekitar 20% pasien sudah memiliki retinopati saat diagnosis diabetes 1), dan retinopati dapat berkembang meskipun tanpa gejala. Pada diabetes tipe 1, pemeriksaan mata dimulai setelah 5 tahun sejak onset atau sejak pubertas 4). Pada kedua tipe, pemeriksaan fundus rutin sangat penting bahkan tanpa gejala seperti penurunan penglihatan.
2. Sasaran Skrining dan Frekuensi yang Direkomendasikan
Section titled “2. Sasaran Skrining dan Frekuensi yang Direkomendasikan”Sasaran dan Waktu Mulai
Section titled “Sasaran dan Waktu Mulai”Waktu mulai skrining bervariasi tergantung pada jenis dan kondisi diabetes.
- Diabetes tipe 2: Lakukan pemeriksaan mata pertama saat diagnosis4)
- Diabetes tipe 1: Mulai 5 tahun setelah onset (atau pubertas), kemudian lanjutkan pemeriksaan fundus setiap tahun4)
- Diabetes melitus gestasional (GDM): Lakukan pemeriksaan fundus pada trimester pertama kehamilan, dan lanjutkan hingga 1 tahun setelah melahirkan5)
- Ibu hamil dengan diabetes sebelum kehamilan: Lakukan pemeriksaan sebelum kehamilan atau pada trimester pertama, dan lanjutkan setiap trimester5)
Frekuensi Skrining yang Direkomendasikan (berdasarkan stadium)
Section titled “Frekuensi Skrining yang Direkomendasikan (berdasarkan stadium)”Frekuensi skrining ditentukan berdasarkan stadium retinopati dan status kontrol HbA1c.
| Stadium Retinopati | Frekuensi Skrining yang Direkomendasikan |
|---|---|
| Tidak ada retinopati (kontrol baik dengan HbA1c < 7,0%) | Setiap 1-2 tahun4) |
| Stadium non-proliferatif ringan | Setiap 6-12 bulan4) |
| Tahap non-proliferatif sedang | Setiap 3–6 bulan4) |
| Tahap non-proliferatif berat (pre-proliferatif) | Setiap 1–3 bulan4) |
| Retinopati diabetik proliferatif | Setiap bulan (bersamaan dengan intervensi terapi)4) |
Kontrol HbA1c dan Perkembangan Retinopati
Section titled “Kontrol HbA1c dan Perkembangan Retinopati”Kontrol HbA1c juga merupakan indikator penting dalam menentukan frekuensi skrining.
Dalam UKPDS (United Kingdom Prospective Diabetes Study), penurunan HbA1c sebesar 1% terbukti mengurangi risiko komplikasi mikrovaskular sebesar 37%6). Mempertahankan HbA1c di bawah 7,0% berkaitan dengan penurunan signifikan risiko perkembangan retinopati6).
Di sisi lain, perbaikan glukosa darah yang cepat, misalnya dengan memulai terapi insulin, dapat menyebabkan perburukan sementara retinopati yang disebut “early worsening”7). Fenomena ini telah dikonfirmasi dalam DCCT (Diabetes Control and Complications Trial), dan diperlukan kewaspadaan terhadap perburukan fundus jangka pendek setelah memulai insulin7).
Jika tidak ada retinopati dan HbA1c baik (<7,0%), pemeriksaan dapat dilakukan setiap 1–2 tahun. Pada tahap non-proliferatif ringan, setiap 6–12 bulan; sedang, setiap 3–6 bulan; berat non-proliferatif, setiap 1–3 bulan; dan pada tahap proliferatif, diperlukan pemeriksaan bulanan dan intervensi terapi4). Jika HbA1c tinggi atau kontrol glukosa darah tidak stabil, dianjurkan follow-up dengan interval yang lebih pendek.
3. Metode Pemeriksaan
Section titled “3. Metode Pemeriksaan”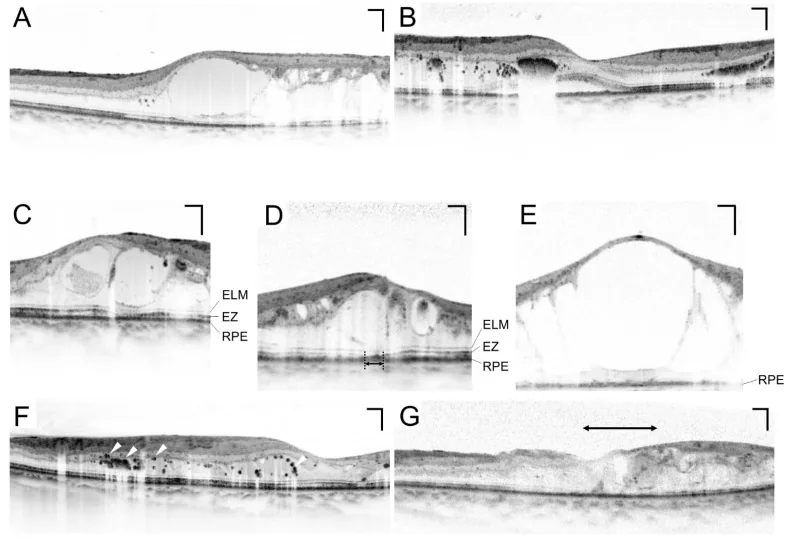
Pemeriksaan Fundus Mydriatik
Section titled “Pemeriksaan Fundus Mydriatik”Pemeriksaan fundus midriatik adalah pemeriksaan sentral dalam skrining oftalmologi diabetes. Standarnya adalah melakukan pemeriksaan fundus setelah dilatasi pupil dengan tetes tropikamid dan fenilefrin (fenilefrin hidroklorida) 4). Fotografi stereo 7 lapang pandang menurut ETDRS (Early Treatment Diabetic Retinopathy Study) merupakan standar referensi 8).
Kamera fundus non-midriatik sangat praktis dan semakin banyak digunakan dalam skrining, dengan sensitivitas dilaporkan 80–90% 9). Dalam Program Skrining Retinopati Diabetik Nasional Inggris, sistem yang berpusat pada fotografi fundus digital non-midriatik telah dioperasikan 9).
OCT (Optical Coherence Tomography)
Section titled “OCT (Optical Coherence Tomography)”OCT adalah pemeriksaan esensial untuk evaluasi kuantitatif edema makula. Ketebalan retina foveal (CRT) dapat diukur secara non-invasif dan berulang, dan sangat penting untuk memantau efektivitas pengobatan 10). CRT > 300 μm merupakan salah satu indikator untuk memulai pengobatan edema makula diabetik (DME) 10).
Angiografi Fluorescein (FA)
Section titled “Angiografi Fluorescein (FA)”Pemeriksaan ini melibatkan injeksi natrium fluorescein intravena untuk menggambarkan pembuluh darah retina, digunakan untuk mendeteksi area non-perfusi dan mengevaluasi neovaskularisasi 8). Digunakan untuk menentukan indikasi fotokoagulasi, dan berguna untuk evaluasi presisi klasifikasi ETDRS 8).
OCT Angiografi (OCTA)
Section titled “OCT Angiografi (OCTA)”Pemeriksaan non-invasif yang dapat menggambarkan pembuluh darah retina secara tiga dimensi tanpa menggunakan agen kontras 11). Dapat dilakukan berulang kali sebagai alternatif angiografi fluorescein, dan digunakan untuk mengevaluasi area non-perfusi dan jaringan kapiler makula 11).
Skrining Fundus dengan AI
Section titled “Skrining Fundus dengan AI”Analisis fundus otomatis menggunakan deep learning dengan cepat beralih ke tahap praktis. Dalam studi kohort multi-etnis oleh Ting dkk. (2017), dilaporkan sensitivitas 87–97% untuk deteksi otomatis retinopati diabetik, dugaan glaukoma, dan AMD 12). Perangkat AI yang disetujui FDA (seperti IDx-DR) juga telah dipraktikkan, dan penggunaannya dalam skrining di bidang penyakit dalam dan perawatan primer semakin berkembang 12).
| Metode Pemeriksaan | Indikasi Utama | Karakteristik |
|---|---|---|
| Pemeriksaan Fundus Mydriatik (7 lapang pandang stereo) | Standar referensi untuk penilaian stadium | Akurasi tinggi, memerlukan dilatasi pupil invasif 8) |
| Kamera fundus non-mydriatic | Skrining awal | Sensitivitas 80-90%, kenyamanan tinggi9) |
| OCT | Kuantifikasi edema makula dan pemantauan terapi | Non-invasif, kuantifikasi CRT10) |
| Angiografi fluorescein (FA) | Evaluasi area non-perfusi dan neovaskularisasi | Invasif, menggunakan kontras8) |
| OCTA | Evaluasi vaskular non-invasif | Dapat diulang, tanpa kontras11) |
| Skrining fundus AI | Otomatisasi skrining awal | Sensitivitas 87-97%, tanpa dokter spesialis mata12) |
Skrining fundus AI menggunakan deep learning telah dilaporkan memiliki akurasi tinggi 87-97% dan telah memasuki tahap praktis 12). Ada juga perangkat AI yang disetujui FDA, dan diharapkan dapat digunakan di daerah yang kekurangan dokter spesialis mata. Namun, skrining AI hanyalah skrining awal, dan jika ditemukan kelainan, diperlukan pemeriksaan lebih lanjut oleh dokter spesialis mata.
4. Klasifikasi Retinopati Diabetik
Section titled “4. Klasifikasi Retinopati Diabetik”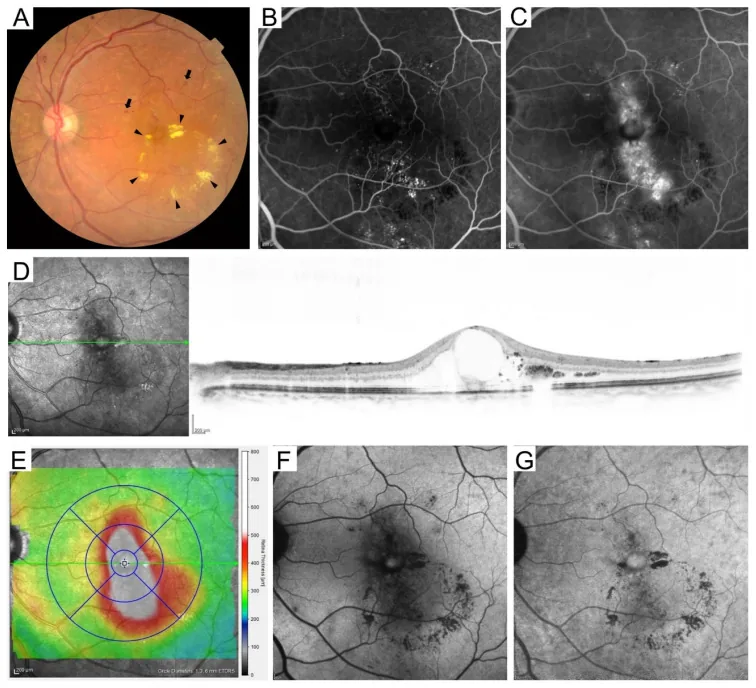
Klasifikasi Internasional (berdasarkan ETDRS)
Section titled “Klasifikasi Internasional (berdasarkan ETDRS)”Klasifikasi internasional retinopati diabetik terdiri dari 5 tahap berdasarkan kriteria ETDRS 8).
| Tahap | Temuan utama | Rencana penanganan |
|---|---|---|
| Tidak ada retinopati | Tidak ada kelainan | Skrining setiap 1-2 tahun 4) |
| NPDR ringan | Hanya mikroaneurisma | Observasi setiap 6-12 bulan 4) |
| NPDR sedang | Bercak putih lunak, perdarahan retina, bercak keras | Observasi setiap 3–6 bulan4) |
| NPDR berat (aturan 4-2-1) | Perdarahan retina di 4 kuadran, dilatasi vena seperti manik-manik di 2 kuadran, IRMA di 1 kuadran8) | Pertimbangkan PRP dini, observasi setiap 1–3 bulan4) |
| Retinopati diabetik proliferatif (PDR) | NVD, NVE, perdarahan vitreus, ablasi retina traksional8) | PRP, anti-VEGF, operasi. Follow-up bulanan4) |
- Aturan 4-2-1 pada NPDR berat mengacu pada stadium yang memenuhi salah satu dari: perdarahan retina di 4 kuadran, dilatasi vena seperti manik-manik di 2 kuadran, atau IRMA (kelainan mikrovaskular intraretina) di 1 kuadran8).
- Pada retinopati diabetik proliferatif (PDR), muncul neovaskularisasi diskus optikus (NVD) atau neovaskularisasi retina (NVE), yang dapat berkembang menjadi perdarahan vitreus dan ablasi retina traksional8).
Edema makula diabetik (DME)
Section titled “Edema makula diabetik (DME)”Edema makula diabetik (DME) adalah kondisi yang dapat terjadi pada setiap tahap retinopati dan merupakan penyebab paling umum penurunan penglihatan pada diabetes10).
- CSME (edema makula signifikan secara klinis) yang melibatkan fovea merupakan indikasi untuk terapi10)
- Pada OCT, CRT > 300 μm merupakan salah satu acuan untuk memulai terapi10)
- Pedoman European Society of Retina Specialists (EURETINA) merekomendasikan terapi anti-VEGF sebagai pilihan pertama 10)
Komplikasi Mata Lainnya
Section titled “Komplikasi Mata Lainnya”- Glaukoma neovaskular: Sebagai komplikasi PDR, terbentuk pembuluh darah baru di iris dan sudut bilik mata depan, menyebabkan glaukoma sekunder
- Katarak diabetik: Ada dua bentuk: katarak diabetik sejati (progresif cepat pada kasus muda) dan percepatan katarak senilis
- Paralisis otot ekstraokular: Diplopia onset akut dapat terjadi akibat paralisis saraf kranial III atau VI
5. Rencana Tatalaksana (Dari Skrining ke Kolaborasi Terapi)
Section titled “5. Rencana Tatalaksana (Dari Skrining ke Kolaborasi Terapi)”Dasar-dasar Manajemen Medis
Section titled “Dasar-dasar Manajemen Medis”Manajemen medis glukosa darah, tekanan darah, dan lipid merupakan dasar untuk menekan progresi retinopati diabetik. Targetnya adalah sebagai berikut 6).
- HbA1c: <7.0%
- Tekanan darah: <130/80 mmHg
- LDL-C: <120 mg/dL
Pada UKPDS, kelompok kontrol glukosa intensif menunjukkan penurunan risiko komplikasi mikrovaskular sebesar 37% dibandingkan kelompok konvensional, dan penurunan HbA1c 1% terkait dengan penurunan signifikan risiko komplikasi 6).
Fotokoagulasi Laser (Panretinal Photocoagulation: PRP)
Section titled “Fotokoagulasi Laser (Panretinal Photocoagulation: PRP)”Panretinal photocoagulation (PRP) dilakukan untuk NPDR berat hingga PDR 8). Dengan membakar retina iskemik, produksi VEGF dihambat, menyebabkan regresi dan pencegahan neovaskularisasi. Ini adalah terapi yang mapan dalam ETDRS dan merupakan standar pencegahan kebutaan pada PDR risiko tinggi 8).
Terapi Anti-VEGF
Section titled “Terapi Anti-VEGF”Terapi lini pertama untuk edema makula diabetik (DME) adalah injeksi intravitreal anti-VEGF. Obat yang tersedia adalah sebagai berikut 10).
- Ranibizumab (Lucentis): 0,5 mg/0,05 mL injeksi intravitreal
- Aflibercept (Eylea): 2 mg/0,05 mL injeksi intravitreal
- Faricimab (Vabysmo): 6 mg/0,05 mL injeksi intravitreal (antibodi bispesifik Ang-2/VEGF-A)
Vitrektomi
Section titled “Vitrektomi”Vitrektomi dilakukan untuk perdarahan vitreus yang tidak dapat diserap dan ablasi retina traksional 8). Dalam beberapa tahun terakhir, vitrektomi sayatan kecil (25-27 gauge) telah meluas, mengurangi invasi operasi.
Pemberian steroid lokal
Section titled “Pemberian steroid lokal”Injeksi intravitreal triamcinolone acetonide (TA) 4 mg/0,1 mL digunakan sebagai terapi tambahan untuk DME 10). Dipertimbangkan pada kasus dengan respons yang tidak memadai terhadap terapi anti-VEGF dan pada mata pseudofakia (setelah operasi katarak).
Fenofibrate
Section titled “Fenofibrate”Dalam uji FIELD (2007) dan uji ACCORD Eye, kelompok fenofibrate menunjukkan penghambatan progresi retinopati diabetik dan penurunan kebutuhan fotokoagulasi 13). Selain efek penurun lipid, aktivasi PPARα dianggap berperan dalam efek anti-inflamasi dan anti-angiogenesis 13).
Dengan deteksi dini, lebih dari 90% kasus kebutaan dapat dicegah2). Pengobatan tergantung pada stadium penyakit dan jenis komplikasi; pada kasus ringan hingga sedang, pengelolaan medis gula darah, tekanan darah, dan lipid menjadi utama. Pada stadium preproliferatif berat hingga proliferatif, dilakukan fotokoagulasi laser (PRP), dan untuk edema makula diabetik, injeksi intravitreal anti-VEGF (ranibizumab, aflibercept, faricimab) menjadi pilihan pertama. Untuk perdarahan vitreus yang tidak terserap atau ablasi retina traksional, vitrektomi diindikasikan.
6. Patofisiologi dan Dasar Ilmiah Skrining
Section titled “6. Patofisiologi dan Dasar Ilmiah Skrining”Mikroangiopati retina akibat hiperglikemia
Section titled “Mikroangiopati retina akibat hiperglikemia”Beberapa jalur metabolik yang dipicu oleh hiperglikemia terlibat dalam perkembangan retinopati diabetik14).
- Peningkatan jalur poliol: Peningkatan konversi glukosa menjadi sorbitol oleh aldosa reduktase, menyebabkan peningkatan tekanan osmotik intraseluler dan stres oksidatif
- Akumulasi AGE (produk akhir glikasi lanjut): Akumulasi pada membran basal vaskular dan matriks ekstraseluler mengganggu fungsi pembuluh darah
- Aktivasi PKC (protein kinase C): Meningkatkan produksi VEGF yang terlibat dalam peningkatan permeabilitas vaskular dan pembentukan pembuluh darah baru
- Peningkatan stres oksidatif: Produksi berlebih spesies oksigen reaktif (ROS) mengganggu fungsi sel endotel
Dari kehilangan perisit hingga pembuluh darah baru
Section titled “Dari kehilangan perisit hingga pembuluh darah baru”Kehilangan selektif perisit (sel pendukung dinding pembuluh darah) pada kapiler retina merupakan perubahan paling awal pada retinopati diabetik14). Kehilangan perisit menyebabkan dinding kapiler menjadi rapuh dan terbentuknya mikroaneurisma. Peningkatan permeabilitas vaskular menyebabkan edema makula, dan non-perfusi kapiler (area non-perfusi) menyebabkan iskemia retina14).
Peningkatan produksi VEGF dari retina iskemik merupakan pendorong utama pembentukan pembuluh darah baru, yang mengarah pada NVD dan NVE. VEGF intravitreal juga terlibat dalam patogenesis perdarahan vitreus dan ablasi retina traksional14).
Efektivitas biaya skrining
Section titled “Efektivitas biaya skrining”Efektivitas biaya program skrining retinopati diabetik didukung oleh beberapa analisis ekonomi. Dalam tinjauan sistematis oleh Jones dkk. (2010), pengobatan dini melalui skrining terbukti jauh lebih murah dibandingkan biaya penanganan kebutaan setelah terjadi, sehingga efektif dari segi biaya15).
DCCT dan UKPDS secara ilmiah menetapkan pentingnya kontrol glikemik. Dalam DCCT, terapi insulin intensif pada diabetes tipe 1 menurunkan risiko kejadian baru retinopati sebesar 76% dan risiko progresi sebesar 54%6). Dalam UKPDS, kontrol glikemik intensif pada diabetes tipe 2 menunjukkan penurunan risiko komplikasi mikrovaskular sebesar 37%6).
7. Penelitian Terbaru dan Prospek Masa Depan
Section titled “7. Penelitian Terbaru dan Prospek Masa Depan”Implementasi Sosial Skrining Otomatis dengan AI
Section titled “Implementasi Sosial Skrining Otomatis dengan AI”Akurasi analisis otomatis fundus menggunakan deep learning telah mencapai tingkat yang setara dengan dokter spesialis mata, dan implementasi sosialnya sedang berlangsung 12). Pemanfaatannya dalam skrining non-invasif di bidang penyakit dalam dan perawatan primer diharapkan dapat mendeteksi pasien berisiko tinggi yang jarang mengunjungi dokter mata.
Pengenalan Kamera Fundus Sudut Lebar Ekstrim
Section titled “Pengenalan Kamera Fundus Sudut Lebar Ekstrim”Kamera fundus sudut lebar ekstrim seperti Optos mencakup lebih dari 200° retina dalam satu pemotretan, dan penerapannya dalam skrining tanpa dilatasi pupil sedang berkembang 9). Peningkatan akurasi dalam mendeteksi area non-perfusi dan neovaskularisasi retina perifer telah dilaporkan, yang diharapkan dapat meningkatkan akurasi skrining dan kenyamanan.
Pemanfaatan Telemedicine (Teleophthalmology)
Section titled “Pemanfaatan Telemedicine (Teleophthalmology)”Pembacaan fundus jarak jauh menggunakan telemedicine telah memiliki rekam jejak, terutama dalam skrining retinopati diabetik 12). Ini berkontribusi pada peningkatan tingkat skrining pasien diabetes di daerah dengan kekurangan dokter spesialis mata atau daerah terpencil, dan dianggap sebagai alat untuk mengurangi kesenjangan.
Obat Baru dan Penelitian Risiko Retinopati
Section titled “Obat Baru dan Penelitian Risiko Retinopati”Seiring dengan meluasnya penggunaan agonis reseptor GLP-1 (seperti semaglutide) dan inhibitor SGLT2 (seperti empagliflozin), penelitian tentang pengaruh obat-obatan ini terhadap risiko retinopati diabetik sedang berlangsung 16). Pada semaglutide, beberapa uji coba melaporkan peningkatan risiko perburukan retinopati akut, dan perhatian khusus diberikan pada hubungan dengan perburukan dini 16). Penelitian tentang mekanisme efek penghambatan fenofibrate terhadap perkembangan DR dan harapan untuk uji coba skala besar lebih lanjut juga berlanjut 13).
Biomarker Air Mata dan Parameter Pembuluh Darah Retina
Section titled “Biomarker Air Mata dan Parameter Pembuluh Darah Retina”Penelitian sedang berlangsung mengenai pengukuran VEGF dan sitokin inflamasi melalui pengambilan sampel air mata non-invasif, serta penilaian risiko retinopati dini menggunakan analisis diameter pembuluh darah retina dan analisis fraktal. Di masa depan, mungkin risiko retinopati dapat diukur hanya dengan pemotretan fundus.
8. Referensi
Section titled “8. Referensi”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
