
فحص العين لمرضى السكري (إرشادات فحص العين لمرضى السكري)
نقاط رئيسية في لمحة
Section titled “نقاط رئيسية في لمحة”1. ما هو فحص العين لمرضى السكري؟
Section titled “1. ما هو فحص العين لمرضى السكري؟”فحص العين لمرضى السكري هو نظام فحص دوري للعين يهدف إلى الكشف المبكر عن مضاعفات العين مثل اعتلال الشبكية السكري، وذمة البقعة الصفراء السكرية، والزرق الوعائي الجديد، وإعتام عدسة العين، وشلل العضلات الخارجية للعين، بهدف توجيه العلاج المناسب.
اعتلال الشبكية السكري هو السبب الثاني لفقدان البصر لدى البالغين. يعاني حوالي 30-40% من مرضى السكري في العالم من اعتلال الشبكية، وحوالي 10% يعانون من اعتلال الشبكية المسبب لضعف البصر (اعتلال الشبكية المضعف للرؤية) 1). كما تم الإبلاغ عن وجود اعتلال الشبكية في حوالي 20% من المرضى عند تشخيص السكري 1)، مما يجعل البدء المبكر في الفحص أمرًا مهمًا.
من ناحية أخرى، يمكن الوقاية من أكثر من 90% من حالات العمى من خلال الفحص المناسب والتدخل العلاجي 2). اعتلال الشبكية في مراحله المبكرة لا يسبب أعراضًا، وعند ظهور الأعراض يكون المرض قد تقدم بشكل كبير. لذلك، يعتبر فحص العين المنتظم الوسيلة الوحيدة للكشف المبكر.
يقدر عدد مرضى السكري في اليابان بأكثر من 10 ملايين شخص، ويشكل إنشاء نظام للمتابعة الدورية للعين تحديًا. تساعد أدوات التعاون بين أطباء الباطنة والعيون مثل دفتر العين السكري في مشاركة نتائج قاع العين ومواعيد الفحص ومحتوى العلاج 3).
في مرض السكري من النوع 2، يُوصى بإجراء فحص العين فور التشخيص. تم الإبلاغ عن وجود اعتلال الشبكية في حوالي 20% من المرضى عند تشخيص السكري 1)، وقد يكون اعتلال الشبكية متقدمًا حتى بدون أعراض. في مرض السكري من النوع 1، يبدأ فحص العين بعد 5 سنوات من ظهور المرض أو من سن البلوغ 4). في كلا النوعين، يعتبر فحص قاع العين المنتظم ضروريًا حتى في حالة عدم وجود أعراض مثل انخفاض الرؤية.
2. فحص المستهدفين والتكرار الموصى به
Section titled “2. فحص المستهدفين والتكرار الموصى به”المستهدفون وموعد البدء
Section titled “المستهدفون وموعد البدء”يختلف موعد بدء الفحص حسب نوع مرض السكري وحالته.
- داء السكري من النوع 2: إجراء أول فحص للعين عند التشخيص4)
- داء السكري من النوع 1: البدء بعد 5 سنوات من ظهور المرض (أو البلوغ)، ثم الاستمرار في فحص قاع العين سنويًا4)
- سكري الحمل (GDM): إجراء فحص قاع العين في الثلث الأول من الحمل، والمتابعة حتى عام واحد بعد الولادة5)
- الحوامل المصابات بالسكري قبل الحمل: إجراء الفحص قبل الحمل أو في الثلث الأول، والمتابعة كل ثلاثة أشهر5)
التكرار الموصى به للفحص (حسب مرحلة المرض)
Section titled “التكرار الموصى به للفحص (حسب مرحلة المرض)”يحدد تكرار الفحص بناءً على مرحلة اعتلال الشبكية وحالة التحكم في HbA1c.
| مرحلة اعتلال الشبكية | التكرار الموصى به للفحص |
|---|---|
| لا يوجد اعتلال شبكية (تحكم جيد مع HbA1c < 7.0%) | كل 1-2 سنوات4) |
| مرحلة غير تكاثرية خفيفة | كل 6-12 شهرًا4) |
| مرحلة غير تكاثرية متوسطة | كل 3-6 أشهر4) |
| مرحلة غير تكاثرية شديدة (ما قبل التكاثرية) | كل 1-3 أشهر4) |
| اعتلال الشبكية السكري التكاثري | شهريًا (بالتزامن مع التدخل العلاجي)4) |
التحكم في HbA1c وتطور اعتلال الشبكية
Section titled “التحكم في HbA1c وتطور اعتلال الشبكية”يعد التحكم في HbA1c مؤشرًا مهمًا أيضًا في تحديد وتيرة الفحص.
في دراسة UKPDS (دراسة السكري المستقبلية البريطانية)، تبين أن خفض HbA1c بنسبة 1% يقلل خطر المضاعفات الوعائية الدقيقة بنسبة 37%6). الحفاظ على HbA1c أقل من 7.0% يؤدي إلى انخفاض كبير في خطر تطور اعتلال الشبكية6).
من ناحية أخرى، قد يؤدي التحسن السريع في سكر الدم، مثل بدء العلاج بالأنسولين، إلى تفاقم مؤقت لاعتلال الشبكية يُعرف بـ “التدهور المبكر”7). تم تأكيد هذه الظاهرة في دراسة DCCT (تجربة التحكم في السكري ومضاعفاته)، ويجب الانتباه إلى تدهور قاع العين على المدى القصير بعد بدء الأنسولين7).
إذا لم يكن هناك اعتلال شبكية وكان HbA1c جيدًا (أقل من 7.0%)، فيمكن إجراء الفحص كل 1-2 سنوات. في المرحلة غير التكاثرية الخفيفة، كل 6-12 شهرًا، وفي المتوسطة كل 3-6 أشهر، وفي الشديدة غير التكاثرية كل 1-3 أشهر، وفي المرحلة التكاثرية يلزم الفحص الشهري والتدخل العلاجي4). إذا كان HbA1c مرتفعًا أو كان التحكم في سكر الدم غير مستقر، يُوصى بمتابعة على فترات أقصر.
3. طرق الفحص
Section titled “3. طرق الفحص”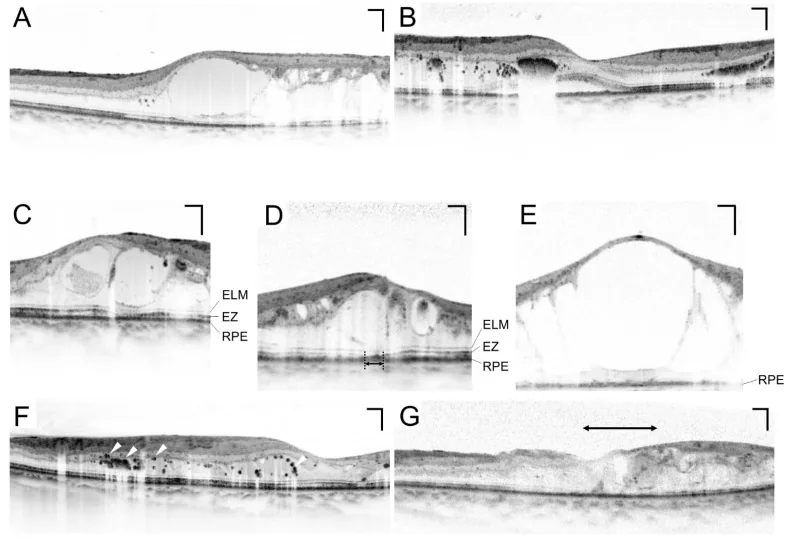
فحص قاع العين بعد توسيع الحدقة
Section titled “فحص قاع العين بعد توسيع الحدقة”فحص قاع العين بعد توسيع الحدقة هو الفحص المركزي لفحص اعتلال الشبكية السكري. المعيار هو إجراء فحص قاع العين بعد توسيع الحدقة باستخدام قطرات تروبيكاميد وفينيليفرين (هيدروكلوريد الفينيليفرين) 4). يعتبر التصوير الفوتوغرافي المجسم لـ 7 حقول وفقًا لـ ETDRS (دراسة علاج اعتلال الشبكية السكري المبكر) المعيار المرجعي 8).
كاميرات قاع العين غير الموسعة للحدقة مريحة وتستخدم على نطاق واسع في الفحص، وقد تم الإبلاغ عن حساسية تتراوح بين 80-90% 9). في برنامج الفحص الوطني لاعتلال الشبكية السكري في المملكة المتحدة، يتم تشغيل نظام يعتمد على التصوير الرقمي غير الموسع للحدقة 9).
التصوير المقطعي التوافقي البصري (OCT)
Section titled “التصوير المقطعي التوافقي البصري (OCT)”OCT هو فحص أساسي للتقييم الكمي للوذمة البقعية. يمكن قياس سمك الشبكية في النقرة (CRT) بشكل غير جراحي ومتكرر، وهو ضروري لمراقبة فعالية العلاج 10). يعتبر CRT > 300 ميكرومتر أحد المعايير لبدء علاج الوذمة البقعية السكرية (DME) 10).
تصوير الأوعية بالفلوريسين (FA)
Section titled “تصوير الأوعية بالفلوريسين (FA)”هو فحص يتم فيه حقن فلوريسين الصوديوم عن طريق الوريد لتصوير الأوعية الدموية في الشبكية، ويستخدم للكشف عن مناطق نقص التروية وتقييم الأوعية الدموية الجديدة 8). يستخدم لتحديد مؤشرات التخثير الضوئي، وهو مفيد للتقييم الدقيق لتصنيف ETDRS 8).
تصوير الأوعية المقطعي التوافقي البصري (OCTA)
Section titled “تصوير الأوعية المقطعي التوافقي البصري (OCTA)”هو فحص غير جراحي يمكنه تصوير الأوعية الدموية في الشبكية ثلاثي الأبعاد دون استخدام مادة تباين 11). يمكن إجراؤه بشكل متكرر كبديل لتصوير الأوعية بالفلوريسين، ويستخدم لتقييم مناطق نقص التروية والشبكة الشعرية البقعية 11).
فحص قاع العين باستخدام الذكاء الاصطناعي
Section titled “فحص قاع العين باستخدام الذكاء الاصطناعي”التحليل التلقائي لقاع العين باستخدام التعلم العميق ينتقل بسرعة إلى مرحلة التطبيق العملي. في دراسة Ting وآخرين (2017) على مجموعة متعددة الأعراق، تم الإبلاغ عن حساسية تتراوح بين 87-97% للكشف التلقائي عن اعتلال الشبكية السكري، والاشتباه في الجلوكوما، والضمور البقعي المرتبط بالعمر (AMD) 12). تمت الموافقة على أجهزة الذكاء الاصطناعي (مثل IDx-DR) من قبل إدارة الغذاء والدواء الأمريكية (FDA)، ويتم استخدامها بشكل متزايد في فحص الباطنة والرعاية الأولية 12).
| طريقة الفحص | الاستطبابات الرئيسية | الخصائص |
|---|---|---|
| فحص قاع العين بعد توسيع الحدقة (7 حقول مجسمة) | المعيار المرجعي لتقييم المرحلة | دقة عالية، يتطلب توسيع الحدقة بشكل جراحي 8) |
| كاميرا قاع العين غير الموسعة للحدقة | فحص أولي | حساسية 80-90%، سهولة عالية9) |
| التصوير المقطعي التوافقي البصري (OCT) | تحديد كمية الوذمة البقعية ومراقبة العلاج | غير جراحي، تحديد كمي لـ CRT10) |
| تصوير الأوعية الدموية بالفلوريسين (FA) | تقييم مناطق عدم التروية والأوعية الجديدة | جراحي، استخدام مادة التباين8) |
| تصوير الأوعية الدموية بالتماس البصري (OCTA) | تقييم الأوعية الدموية غير الجراحي | قابل للتكرار، لا حاجة لمادة تباين11) |
| فحص قاع العين بالذكاء الاصطناعي | أتمتة الفحص الأولي | حساسية 87-97%، لا حاجة لأخصائي عيون12) |
تم الإبلاغ عن دقة عالية تتراوح بين 87-97% لفحص قاع العين بالذكاء الاصطناعي باستخدام التعلم العميق، وقد دخل مرحلة التطبيق العملي 12). توجد أجهزة ذكاء اصطناعي معتمدة من إدارة الغذاء والدواء الأمريكية (FDA)، ومن المتوقع استخدامها في المناطق التي تعاني من نقص أطباء العيون المتخصصين. ومع ذلك، فإن فحص الذكاء الاصطناعي هو مجرد فحص أولي، وإذا تم اكتشاف أي خلل، فإنه يتطلب فحصًا دقيقًا من قبل طبيب عيون متخصص.
4. تصنيف اعتلال الشبكية السكري
Section titled “4. تصنيف اعتلال الشبكية السكري”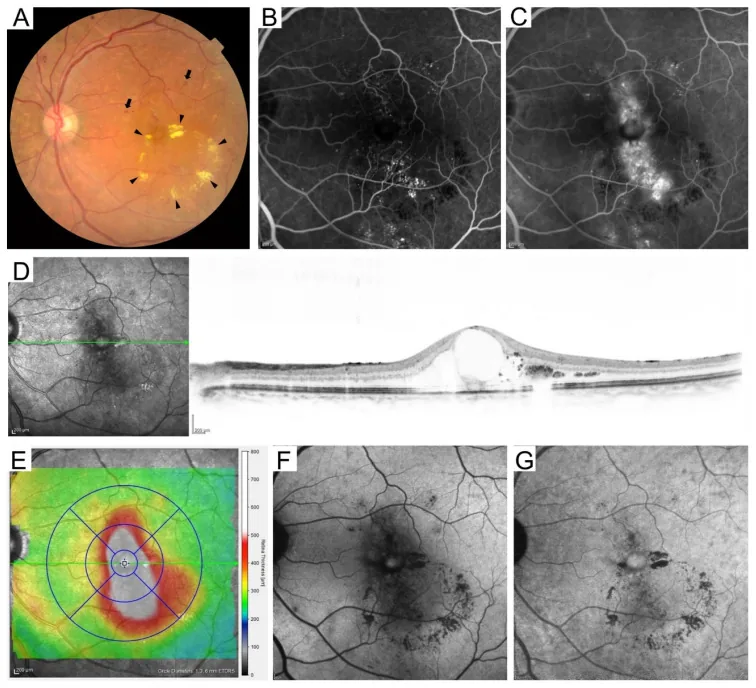
التصنيف الدولي (وفقًا لـ ETDRS)
Section titled “التصنيف الدولي (وفقًا لـ ETDRS)”يتكون التصنيف الدولي لاعتلال الشبكية السكري من 5 مراحل بناءً على معايير ETDRS 8).
| المرحلة | النتائج الرئيسية | خطة الإدارة |
|---|---|---|
| لا يوجد اعتلال شبكي | لا توجد نتائج غير طبيعية | فحص كل 1-2 سنوات 4) |
| اعتلال شبكي غير تكاثري خفيف (NPDR) | تمدد الأوعية الدموية الدقيقة فقط | متابعة كل 6-12 شهرًا 4) |
| اعتلال الشبكية السكري غير التكاثري المتوسط | بقع بيضاء ناعمة، نزيف شبكي، بقع صلبة | متابعة كل 3-6 أشهر4) |
| اعتلال الشبكية السكري غير التكاثري الشديد (قاعدة 4-2-1) | نزيف شبكي في 4 أرباع، توسع وريدي خرزي في رباعين، IRMA في ربع واحد8) | النظر في التخثير الضوئي الشبكي المبكر، متابعة كل 1-3 أشهر4) |
| اعتلال الشبكية السكري التكاثري (PDR) | NVD، NVE، نزيف زجاجي، انفصال الشبكية الجري8) | PRP، مضاد VEGF، جراحة. متابعة شهرية4) |
- قاعدة 4-2-1 في اعتلال الشبكية السكري غير التكاثري الشديد تشير إلى مرحلة تستوفي أحد المعايير التالية: نزيف شبكي في 4 أرباع، توسع وريدي خرزي في رباعين، أو IRMA (تشوهات الأوعية الدموية الدقيقة داخل الشبكية) في ربع واحد8).
- في اعتلال الشبكية السكري التكاثري (PDR)، تظهر أوعية دموية جديدة على القرص البصري (NVD) أو في شبكية العين (NVE)، وتتطور إلى نزيف زجاجي وانفصال الشبكية الجري8).
الوذمة البقعية السكرية (DME)
Section titled “الوذمة البقعية السكرية (DME)”الوذمة البقعية السكرية (DME) هي حالة يمكن أن تحدث في أي مرحلة من مراحل اعتلال الشبكية، وهي السبب الأكثر شيوعًا لانخفاض الرؤية في مرض السكري10).
- الوذمة البقعية ذات الأهمية السريرية (CSME) التي تشمل النقرة هي مؤشر للعلاج10)
- في التصوير المقطعي البصري (OCT)، يعتبر سمك الشبكية المركزي (CRT) > 300 ميكرومتر أحد المعايير لبدء العلاج10)
- توصي إرشادات الجمعية الأوروبية لشبكية العين (EURETINA) بالعلاج المضاد لـ VEGF كخيار أول 10)
مضاعفات العين الأخرى
Section titled “مضاعفات العين الأخرى”- الزرق الوعائي الجديد: كمضاعف لاعتلال الشبكية السكري التكاثري، تتكون أوعية دموية جديدة في القزحية والزاوية، مما يؤدي إلى زرق ثانوي
- الساد السكري: هناك شكلان: الساد السكري الحقيقي (تقدم سريع في الحالات الشابة) وتسارع الساد الشيخوخي
- شلل العضلات خارج العين: قد يحدث شفع حاد بسبب شلل العصب القحفي الثالث أو السادس
5. خطة العلاج (من الفحص إلى التنسيق العلاجي)
Section titled “5. خطة العلاج (من الفحص إلى التنسيق العلاجي)”أساسيات الإدارة الباطنية
Section titled “أساسيات الإدارة الباطنية”الإدارة الباطنية لسكر الدم وضغط الدم والدهون هي الأساس لكبح تقدم اعتلال الشبكية السكري. الأهداف هي كما يلي 6).
- HbA1c: أقل من 7.0%
- ضغط الدم: أقل من 130/80 مم زئبق
- LDL-C: أقل من 120 ملغ/ديسيلتر
في دراسة UKPDS، أظهرت مجموعة التحكم المكثف لسكر الدم انخفاضًا بنسبة 37% في خطر المضاعفات الوعائية الدقيقة مقارنة بالمجموعة العادية، وارتبط انخفاض HbA1c بنسبة 1% بانخفاض كبير في خطر المضاعفات 6).
التخثير الضوئي بالليزر (التخثير الضوئي الشبكي الشامل: PRP)
Section titled “التخثير الضوئي بالليزر (التخثير الضوئي الشبكي الشامل: PRP)”يتم إجراء التخثير الضوئي الشبكي الشامل (PRP) لاعتلال الشبكية السكري التكاثري وNPDR الشديد 8). عن طريق كي الشبكية الإقفارية، يتم تثبيط إنتاج VEGF، مما يؤدي إلى تراجع الأوعية الجديدة والوقاية منها. هذا علاج مثبت في ETDRS وهو العلاج القياسي للوقاية من العمى في PDR عالي الخطورة 8).
العلاج المضاد لـ VEGF
Section titled “العلاج المضاد لـ VEGF”العلاج الأولي لاعتلال الشبكية السكري بالوذمة البقعية (DME) هو الحقن داخل الزجاجي لمضاد VEGF. الأدوية المتاحة هي كما يلي 10).
- رانيبيزوماب (Lucentis): 0.5 مجم/0.05 مل حقن داخل الزجاجي
- أفليبرسيبت (Eylea): 2 مجم/0.05 مل حقن داخل الزجاجي
- فاريسيماب (Vabysmo): 6 مجم/0.05 مل حقن داخل الزجاجي (جسم مضاد ثنائي النوعية لـ Ang-2/VEGF-A)
جراحة الجسم الزجاجي
Section titled “جراحة الجسم الزجاجي”يتم إجراء جراحة الجسم الزجاجي لنزيف الجسم الزجاجي غير القابل للامتصاص وانفصال الشبكية الجري 8). في السنوات الأخيرة، أصبحت جراحة الجسم الزجاجي بشق صغير (25-27 قياس) شائعة، مما يقلل من التدخل الجراحي.
العلاج الموضعي بالستيرويدات
Section titled “العلاج الموضعي بالستيرويدات”يستخدم حقن تريامسينولون أسيتونيد (TA) 4 مجم/0.1 مل داخل الزجاجي كعلاج مساعد لـ DME 10). يُنظر في استخدامه في الحالات التي لا تستجيب بشكل كافٍ للعلاج بمضاد VEGF وفي العيون المستحلبة (بعد جراحة الساد).
فينوفايبرات
Section titled “فينوفايبرات”في تجربة FIELD (2007) وتجربة ACCORD Eye، أظهرت مجموعة الفينوفايبرات تثبيطًا لتطور اعتلال الشبكية السكري وانخفاضًا في الحاجة إلى التخثير الضوئي 13). يُعتقد أن تنشيط PPARα، بالإضافة إلى تأثير خفض الدهون، يلعب دورًا في التأثيرات المضادة للالتهابات ومضادة لتكوين الأوعية الدموية 13).
يمكن الوقاية من أكثر من 90% من حالات العمى من خلال الاكتشاف المبكر2). يختلف العلاج حسب مرحلة المرض ونوع المضاعفات؛ في الحالات الخفيفة إلى المتوسطة، يكون التحكم الطبي في سكر الدم وضغط الدم والدهون هو الأساس. في مرحلة ما قبل التكاثر الشديدة إلى مرحلة التكاثر، يتم إجراء التخثير الضوئي بالليزر (PRP)، وفي الوذمة البقعية السكرية، تكون الحقن داخل الزجاجي لمضادات VEGF (رانيبيزوماب، أفليبرسيبت، فاريزيما) هي الخيار الأول. في حالات النزف الزجاجي غير المُمتص أو انفصال الشبكية الجري، يُشار إلى استئصال الزجاجية.
6. الفيزيولوجيا المرضية والأساس العلمي للفحص
Section titled “6. الفيزيولوجيا المرضية والأساس العلمي للفحص”اعتلال الأوعية الدموية الدقيقة الشبكية الناتج عن ارتفاع سكر الدم
Section titled “اعتلال الأوعية الدموية الدقيقة الشبكية الناتج عن ارتفاع سكر الدم”تشارك عدة مسارات استقلابية يسببها ارتفاع سكر الدم في تطور اعتلال الشبكية السكري14).
- تنشيط مسار البوليول: زيادة تحويل الجلوكوز إلى سوربيتول بواسطة إنزيم الألدوز ريدوكتاز، مما يؤدي إلى ارتفاع الضغط الأسموزي داخل الخلايا وزيادة الإجهاد التأكسدي
- تراكم منتجات الغليكوزيل النهائية المتقدمة (AGE): تراكمها في الغشاء القاعدي للأوعية والمصفوفة خارج الخلية يضعف وظيفة الأوعية الدموية
- تنشيط بروتين كيناز C (PKC): يعزز إنتاج VEGF المسؤول عن زيادة نفاذية الأوعية وتكوين الأوعية الجديدة
- زيادة الإجهاد التأكسدي: الإفراط في إنتاج أنواع الأكسجين التفاعلية (ROS) يضعف وظيفة الخلايا البطانية
من فقدان الخلايا الحوطية إلى الأوعية الجديدة
Section titled “من فقدان الخلايا الحوطية إلى الأوعية الجديدة”يعد الفقدان الانتقائي للخلايا الحوطية (الخلايا الداعمة لجدار الأوعية) في الشعيرات الدموية الشبكية أول تغيير في اعتلال الشبكية السكري14). يؤدي فقدان الخلايا الحوطية إلى ضعف جدار الشعيرات الدموية وتشكل تمددات الأوعية الدقيقة. تؤدي زيادة نفاذية الأوعية إلى الوذمة البقعية، ويسبب نقص تروية الشعيرات الدموية (مناطق عدم التروية) نقص تروية الشبكية14).
تعد زيادة إنتاج VEGF من الشبكية المصابة بنقص التروية المحرك الرئيسي لتكوين الأوعية الجديدة، مما يؤدي إلى تكوين أوعية جديدة على القرص (NVD) وأوعية جديدة في مكان آخر (NVE). يشارك VEGF داخل الزجاجي أيضًا في التسبب في النزف الزجاجي وانفصال الشبكية الجري14).
فعالية تكلفة الفحص
Section titled “فعالية تكلفة الفحص”تدعم العديد من التحليلات الاقتصادية فعالية تكلفة برامج فحص اعتلال الشبكية السكري. في مراجعة منهجية لجونز وآخرين (2010)، تبين أن العلاج المبكر من خلال الفحص أقل تكلفة بكثير مقارنة بتكاليف إدارة العمى بعد حدوثه، مما يجعله فعالاً من حيث التكلفة15).
أثبتت دراستا DCCT وUKPDS أهمية التحكم في سكر الدم علمياً. في DCBT، أدى العلاج المكثف بالأنسولين في مرض السكري من النوع الأول إلى انخفاض خطر الإصابة الجديدة باعتلال الشبكية بنسبة 76% وانخفاض خطر التقدم بنسبة 54%6). في UKPDS، أظهر التحكم المكثف في سكر الدم في مرض السكري من النوع الثاني انخفاض خطر مضاعفات الأوعية الدموية الدقيقة بنسبة 37%6).
7. أحدث الأبحاث والتوجهات المستقبلية
Section titled “7. أحدث الأبحاث والتوجهات المستقبلية”التنفيذ المجتمعي للفحص التلقائي بالذكاء الاصطناعي
Section titled “التنفيذ المجتمعي للفحص التلقائي بالذكاء الاصطناعي”وصلت دقة التحليل التلقائي لقاع العين باستخدام التعلم العميق إلى مستوى ينافس أطباء العيون المتخصصين، ويجري تنفيذه في المجتمع 12). من المتوقع أن يساعد استخدامه في الفحص غير الجراحي في الطب الباطني والرعاية الأولية في اكتشاف المرضى ذوي الخطورة العالية الذين لديهم معدل زيارة منخفض لعيادات العيون.
إدخال كاميرا قاع العين فائقة الاتساع
Section titled “إدخال كاميرا قاع العين فائقة الاتساع”كاميرات قاع العين فائقة الاتساع مثل Optos تغطي أكثر من 200 درجة من شبكية العين في لقطة واحدة، ويتقدم تطبيقها في الفحص بدون توسيع حدقة العين 9). تم الإبلاغ عن تحسن الدقة في اكتشاف المناطق غير المروية والأوعية الدموية الجديدة في الشبكية المحيطية، مما يعزز دقة الفحص وسهولة الاستخدام.
استخدام الطب عن بُعد (Teleophthalmology)
Section titled “استخدام الطب عن بُعد (Teleophthalmology)”الاستشارة عن بُعد لصور قاع العين باستخدام التطبيب عن بُعد لها سجل حافل، خاصة في فحص اعتلال الشبكية السكري 12). تساهم في تحسين معدل فحص مرضى السكري في المناطق التي تعاني من نقص أطباء العيون أو المناطق النائية، وتُعتبر أداة لتقليل الفجوات.
الأدوية الجديدة وأبحاث خطر اعتلال الشبكية
Section titled “الأدوية الجديدة وأبحاث خطر اعتلال الشبكية”مع انتشار ناهضات مستقبلات GLP-1 (مثل سيماجلوتايد) ومثبطات SGLT2 (مثل إمباغليفلوزين)، يتقدم البحث حول تأثير هذه الأدوية على خطر اعتلال الشبكية السكري 16). تم الإبلاغ عن زيادة خطر تفاقم اعتلال الشبكية في المرحلة الحادة في بعض تجارب سيماجلوتايد، ويُولى اهتمام خاص للارتباط مع التفاقم المبكر 16). كما يستمر البحث في آلية تأثير الفينوفيبرات في تثبيط تقدم اعتلال الشبكية السكري وتوقعات تجارب أكبر 13).
المؤشرات الحيوية في الدموع ومعلمات الأوعية الدموية في الشبكية
Section titled “المؤشرات الحيوية في الدموع ومعلمات الأوعية الدموية في الشبكية”يجري البحث في قياس VEGF والسيتوكينات الالتهابية من خلال أخذ عينات غير جراحية من الدموع، وتقييم خطر اعتلال الشبكية المبكر باستخدام تحليل قطر الأوعية الدموية في الشبكية والتحليل الكسري. في المستقبل، قد يكون من الممكن تحديد خطر اعتلال الشبكية فقط من خلال تصوير قاع العين.
8. المراجع
Section titled “8. المراجع”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
