TD-OCT (الجيل الأول)
الطول الموجي: 810 نانومتر
السرعة: 400 مسح A/ثانية
الدقة المحورية: حوالي 10 ميكرومتر
الجيل الأول الذي يستخدم مرآة مرجعية متحركة لتغيير طول المسار البصري للحصول على الصور المقطعية. تم استبداله الآن بشكل كبير بـ SD-OCT.

مقياس التماسك البصري (OCT) هو جهاز تصوير تشخيصي يستخدم ظاهرة تداخل الضوء تحت الأحمر القريب للحصول على صور مقطعية غير جراحية لقاع العين والجزء الأمامي من العين. تبلغ دقته حوالي 2-5 ميكرومتر، أي حوالي 100 ضعف دقة الموجات فوق الصوتية للعين. يساعد في تقييم البنية الدقيقة للشبكية والعصب البصري بدقة عالية، مما يساهم في الكشف المبكر ومراقبة العديد من أمراض العيون.
بعد تقديمه من قبل Huang وآخرين في عام 1991، انتشر بسرعة في مجال طب العيون. يُعتبر الآن فحصًا قياسيًا في مجالات واسعة مثل أمراض الشبكية والجلوكوما وأمراض الجزء الأمامي وأمراض العصب البصري. تم تحديد نقاط التأمين بـ 187 نقطة لتحليل الصور ثلاثية الأبعاد لقاع العين.
هناك ثلاثة أجيال رئيسية من أجهزة OCT. فيما يلي خصائص كل منها.
TD-OCT (الجيل الأول)
الطول الموجي: 810 نانومتر
السرعة: 400 مسح A/ثانية
الدقة المحورية: حوالي 10 ميكرومتر
الجيل الأول الذي يستخدم مرآة مرجعية متحركة لتغيير طول المسار البصري للحصول على الصور المقطعية. تم استبداله الآن بشكل كبير بـ SD-OCT.
SD-OCT (الجيل الثاني)
الطول الموجي: 840 نانومتر
السرعة: 40,000 إلى 100,000 مسح A/ثانية
الدقة المحورية: 3-7 ميكرومتر
الجيل الثاني الذي يستخدم مطياف وتحويل فورييه للحصول على معلومات العمق دفعة واحدة. هو المعيار السريري الحالي. مناسب للتقييم الدقيق للبقعة والقرص البصري. الأجهزة الممثلة: Cirrus (Carl Zeiss)، Spectralis (Heidelberg)، RS-3000 (Nidek)، 3D-OCT (Topcon).
SS-OCT (الجيل الثالث)
الطول الموجي: 1050 نانومتر
السرعة: 100,000–400,000 مسح A/ثانية
الدقة المحورية: حوالي 5 ميكرومتر
الجيل الثالث الذي يستخدم ليزر مسح الطول الموجي وكاشف توازن مزدوج. يتميز بقدرته على تصوير الهياكل العميقة مثل المشيمية بفضل الطول الموجي الطويل، ولا يحتاج إلى EDI-OCT.
OCT هو فحص غير غازي وغير تلامسي، ولا يسبب أي ألم. قد تكون هناك حاجة لقطرات لتوسيع حدقة العين، لكنه يسلط الضوء فقط دون لمس القرنية أو الشبكية. مدة الفحص عادة بضع دقائق.
| وضع التصوير | الميزات والاستخدامات |
|---|---|
| المسح المتقاطع | المسح الأساسي عبر النقرة. يتم إجراؤه أولاً |
| 5 خطوط | شرائح رقيقة لفحص البنية الدقيقة (مثل فحص ثقب البقعة) |
| المسح الشعاعي | تأكيد الأورام الحميدة في PCV، تقييم الآفات خارج المركز |
| خريطة البقعة | خريطة سمك الشبكية. تقييم فعالية علاج الوذمة البقعية السكرية وانسداد الوريد الشبكي |
| تحليل الجلوكوما (cpRNFL/GCA) | سمك RNFL و GCL+IPL. تشخيص الجلوكوما وتقييم التقدم |
تنقسم مناطق الفحص إلى OCT الجزء الخلفي (البقعة، حول القرص البصري، المحيط) و OCT الجزء الأمامي (AS-OCT؛ القرنية، الغرفة الأمامية، الزاوية).
إجراءات التصوير الأساسية هي كما يلي:
في مسح النقرة، من المهم تصوير مقطع لا يُرى فيه انخفاض النقرة ولا تظهر فيه الطبقات الداخلية للشبكية. في أمراض البقعة، قد يحدث انزياح للمركز بسبب ضعف التثبيت، وفهم البنية الطبيعية للشبكية يساهم في تحسين مهارات الفحص والتشخيص.
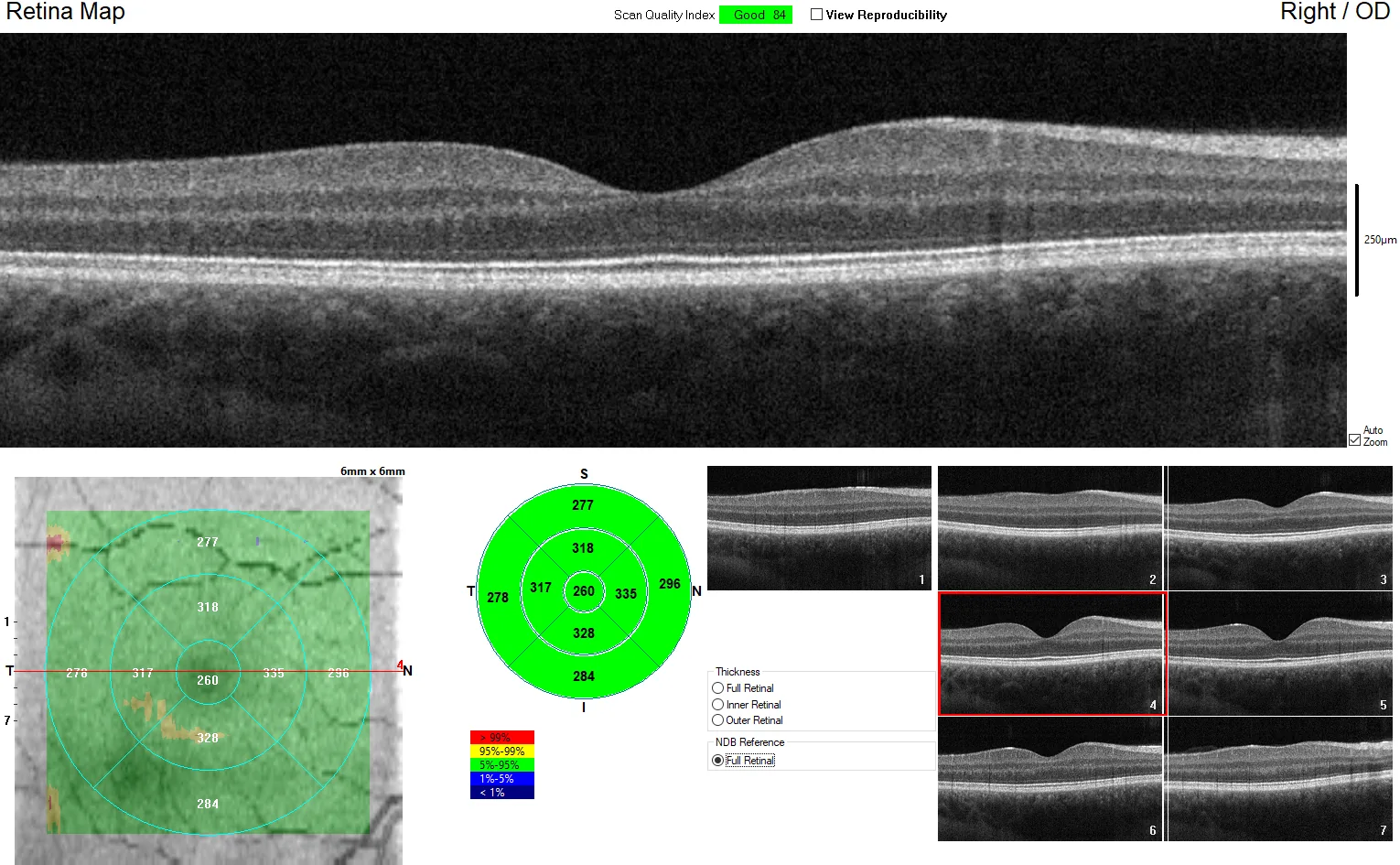
تتكون الطبقات الطبيعية في مسح النقرة (من الداخل إلى الخارج) من 13 طبقة كما يلي:
الجسم الزجاجي ← الغشاء الداخلي المحدد (ILM) ← طبقة الألياف العصبية (RNFL) ← طبقة الخلايا العقدية (GCL) ← الطبقة الضفيرية الداخلية (IPL) ← الطبقة النووية الداخلية (INL) ← الطبقة الضفيرية الخارجية (OPL) ← الطبقة النووية الخارجية (ONL) ← الغشاء الخارجي المحدد (ELM) ← المنطقة الإهليلجية (EZ) ← منطقة التداخل (IZ) ← الظهارة الصبغية للشبكية (RPE) ← المشيمية
نظرًا لأن خصائص الانعكاس لكل طبقة تعكس الحالة المرضية، فإن التحديد الدقيق للطبقات هو أساس التفسير.
| المرض | نتائج OCT الممثلة |
|---|---|
| ثقب البقعة | فقدان كامل لطبقات الشبكية ± VMT |
| الغشاء فوق البقعي (ERM) | طبقة عالية الانعكاس فوق الغشاء الداخلي المحدد |
| الجر الزجاجي البقعي (VMT) | انفصال جزئي للجسم الزجاجي الخلفي مع جر بقعي |
| الوذمة البقعية السكرية | سماكة الشبكية، الوذمة الكيسية، DRIL، السائل تحت الشبكي |
| انسداد الوريد الشبكي (RVO) | الوذمة البقعية الكيسية، السائل تحت الشبكي |
| الضمور البقعي المرتبط بالعمر (AMD) | الأوعية الدموية المشيمية الجديدة (النوع 1/2/3)، انفصال الظهارة الصباغية |
| اعتلال المشيمية المصلي المركزي (CSC) | انفصال الشبكية الحسي العصبي، سماكة المشيمية في EDI-OCT |
| تمزق الظهارة الصباغية للشبكية (RPE) | اختفاء حاد للظهارة الصباغية والطبقات الخارجية |
الثقب البقعي يظهر كعجز كامل السماكة في الشبكية. يعتبر التصوير المقطعي التوافقي البصري ذو المجال الطيفي (SD-OCT) أكثر الاختبارات حساسية وخصوصية في تشخيص الثقب البقعي1).
الغشاء فوق الشبكي (ERM) يُعرف كطبقة عالية الانعكاس فوق الغشاء الداخلي المحدد2). يُذكر أن 80% من الحالات تحصل على تحسن في الرؤية بمقدار درجتين أو أكثر بعد جراحة الزجاجية2).
في الوذمة البقعية السكرية، يُستخدم قياس سمك الشبكية بواسطة التصوير المقطعي التوافقي البصري (OCT) كمؤشر لبدء العلاج بمضادات VEGF واتخاذ قرار إعادة العلاج3). يُعتبر DRIL (اضطراب الطبقات الشبكية الداخلية) علامة مهمة لسوء prognosis البصري.
في انسداد الوريد الشبكي (RVO)، يمكن بواسطة OCT التقييم الكمي للوذمة البقعية واكتشاف التغيرات في الواجهة الزجاجية الشبكية4).
في AMD، يُصنف انفصال الظهارة الصباغية الشبكية (RPE) إلى مصلي، ليفي وعائي، ودروزني، ويمكن تصنيف الأوعية الدموية المشيمية الجديدة (CNVM) إلى النوع 1 (تحت RPE)، النوع 2 (فوق RPE)، والنوع 3 (أوعية دموية جديدة داخل الشبكية)5).
بسبب ظروف التصوير
القطع الأثرية المرآتية (Mirror artifact): بسبب خطأ في إعداد نطاق التصوير، تظهر الصورة الحقيقية مقلوبة ومتداخلة.
التظليل (Vignetting): ضعف الإشارة في الأطراف، ويعتمد على زاوية سقوط الضوء.
خطأ خارج النطاق (Out-of-range error): تظهر الهياكل خارج نطاق العمق المحدد بشكل مطوي.
عوامل المريض
القطع الأثرية للرمش (Blink artifact): يحدث نقص أفقي بسبب الرمش أثناء التصوير.
حركة العين: يؤدي ضعف التثبيت إلى إزاحة الصورة أو تشوهها.
الإزاحة (Misalignment): بسبب تغير وضع الرأس أثناء المسح.
عوامل البرمجيات
خطأ التقسيم (Segmentation error): خوارزمية الفصل التلقائي للطبقات تتعرف بشكل خاطئ على طبقات الشبكية. يحدث بشكل متكرر في المناطق المصابة، إعتام عدسة العين الشديد، أو حالات قصر النظر العالي.
يتم التعامل معها عن طريق التصحيح اليدوي أو إعادة المسح. إذا كان مؤشر شدة الإشارة (SS) أقل من 6، فيجب النظر في إعادة الفحص.
يتمتع التصوير المقطعي التوافقي البصري (OCT) بدقة تشخيصية ممتازة خاصة لأمراض البقعة والقطب الخلفي، ولكنه غير مناسب للكشف عن آفات الشبكية المحيطية (مثل التنكس الشبكي الشبكي وتمزقات الشبكية). كما أن وجود إعتام عدسة العين أو عتامة زجاجية شديدة يقلل من جودة الصورة وموثوقية التشخيص. بالنسبة لآفات المحيط، يتم استخدام التصوير الواسع لقاع العين ومنظار العين غير المباشر.
يعد التصوير المقطعي التوافقي البصري ذو المجال الطيفي (SD-OCT) تقنية تصوير تشخيصي غير تلامسي وغير جراحي لتقييم الضرر الهيكلي للجلوكوما بشكل موضوعي، وقد تم الاعتراف بفائدته العالية في تشخيص الجلوكوما 6). وهو مفيد بشكل خاص في تشخيص الجلوكوما قبل المجال البصري، حيث يمكنه اكتشاف التغيرات الهيكلية قبل ظهور عيوب المجال البصري 6)7).
سمك طبقة الألياف العصبية الشبكية (RNFL)
مبدأ القياس: قياس سمك المنطقة بين الغشاء المحدد الداخلي (ILM) وحدود طبقة الألياف العصبية الشبكية (RNFL)
خريطة TSNIT: عرض سمك RNFL على دائرة قطرها 3.4 مم حول مركز العصب البصري بالترتيب: الصدغي (T) → العلوي (S) → الأنفي (N) → السفلي (I) → الصدغي (T)
النمط الطبيعي: يظهر ذروتين ثنائيتين في الاتجاهين العلوي والسفلي (يعكس التوزيع التشريحي لحزم الألياف المقوسة) 6)
قابلية اكتشاف الجلوكوما: حساسية 83% وخصوصية 88% لمتوسط سمك RNFL (عند مستوى 5%). عند مستوى 1%، الخصوصية 100% والحساسية 65%
معايير رأس العصب البصري (ONH)
تحليل القرص البصري: تحديد تلقائي للقرص البصري والحفرة والحافة
معيار غشاء بروخ: تعريف حافة القرص بنقطة نهاية غشاء بروخ، وحساب أقصر مسافة إلى ILM
المؤشرات ذات القدرة التشخيصية العالية: سمك الحافة العمودي، مساحة الحافة، ونسبة C/D العمودية تمتلك أعلى قدرة تشخيصية 7)
BMO-MRW: تقييم عرض الحافة استنادًا إلى فتحة غشاء بروك مع قابلية تكرار ممتازة 6)
تحليل الخلايا العقدية (GCA)
الهدف المقاس: سمك مركب طبقة الخلايا العقدية (GCL) والطبقة الضفيرية الداخلية (IPL) حول البقعة
التسميات حسب الجهاز: Cirrus يسميها GCIPL (GCL+IPL)، Optovue يسميها GCC (RNFL+GCL+IPL)
المعلمات المفيدة: القيمة الدنيا، القطاع الصدغي السفلي، والمتوسط هي الأكثر فائدة تشخيصيًا 6)7)
العلاقة بتأثير الأرضية: معلمات البقعة تظهر تأثير الأرضية متأخرًا مقارنة بسمك RNFL، مما يجعلها مفيدة في تقييم المراحل المتقدمة 6)
المقارنة مع قاعدة بيانات العيون الطبيعية مفيدة، ولكن يجب الانتباه إلى النتائج الإيجابية الكاذبة والسلبية الكاذبة بسبب العوامل التالية.
هناك طريقتان لتحديد تقدم الجلوكوما: تحليل الأحداث وتحليل الاتجاه.
يجمع GPA لـ Cirrus بين كلا الطريقتين7). حد التباين المسموح به لمتوسط سمك RNFL بين الزيارات هو 3.89 ميكرومتر، ويشير الانخفاض القابل للتكرار بمقدار 4 ميكرومتر أو أكثر إلى تغير ذي دلالة إحصائية.
في الجلوكوما المتقدمة، يستقر سمك RNFL ويصبح من النادر أن يقل عن 50 ميكرومتر بسبب بقاء الأنسجة غير العصبية مثل الأنسجة الدبقية والأوعية الدموية6)7). يقلل هذا “تأثير الأرضية” من الفائدة السريرية لـ SD-OCT في المراحل المتقدمة، ويصبح تقييم التقدم بواسطة اختبار المجال البصري هو الأساس. تكون معلمات البقعة (GCIPL) أقل تأثرًا بتأثير الأرضية من سمك RNFL، وبالتالي تحافظ على فائدتها في المراحل المتقدمة6).
في العيون ذات قصر النظر الشديد، تكون المقارنة مع قاعدة البيانات الطبيعية محدودة. قد يتم اعتبار RNFL “رفيعًا” حتى في الحالات الطبيعية بسبب تحول الحزمة العصبية نحو الجانب الصدغي. في هذه الحالات، تكون المقارنة الزمنية لكل مريض مع baseline الخاص به فعالة. يتم تقييم الترقق التدريجي من خلال سلسلة من فحوصات SD-OCT. وتجدر الإشارة إلى أن سمك RNFL يتناقص طبيعيًا مع التقدم في العمر بمعدل حوالي 0.52 ميكرومتر سنويًا، لذا يجب أخذ هذا الانخفاض الطبيعي في الاعتبار.
يتوسع استخدام OCT في طب العيون العصبي بسرعة9). سمك RNFL حول القرص (cpRNFL) وسمك GCIPL في البقعة (طبقة الخلايا العقدية + الطبقة الضفيرية الداخلية) هما المعلمتان الرئيسيتان، ويمكنهما اكتشاف التغيرات قبل ظهور العلامات السريرية الواضحة أو ضعف الوظيفة البصرية9).
| المرض | النتائج في المرحلة الحادة | النتائج في المرحلة المزمنة |
|---|---|---|
| التهاب العصب البصري | سماكة RNFL (وذمة محورية) أو طبيعي | ترقق RNFL وGCIPL (بعد 6 أشهر من البداية) |
| التصلب المتعدد (MS) | انخفاض في cpRNFL حتى بدون أعراض | زيادة سرعة ضمور RNFL وGCIPL في النوع التقدمي |
| اضطراب طيف التهاب النخاع والعصب البصري (NMOSD) | وذمة حليمة العصب البصري | ترقق شديد في RNFL (<30 ميكرومتر)، وذمة بقعة صفراء كيسية دقيقة (40% في حالة إيجابية AQP4) 9) |
| اعتلال العصب البصري الانضغاطي (مثل ورم الغدة النخامية) | ترقق مزدوج في الجانب الأنفي من GCIPL | ضمور RNFL على شكل ربطة عنق فراشة (يتوافق مع عمى نصفي صدغي مزدوج) |
| اعتلال العصب البصري الإقفاري الأمامي غير الشرياني (NAION) | صعوبة تقييم RNFL بسبب وذمة حليمة العصب البصري، ترقق GCIPL يسبق | ترقق في الجانب الأنفي السفلي الأفقي |
| دروزن رأس العصب البصري (ODD) | EDI-OCT هو المعيار الذهبي للكشف | حجم ODD كبير → يرتبط بترقق RNFL وعيوب المجال البصري |
| احتقان القرص البصري | زيادة سمك طبقة الألياف العصبية المحيطة بالحليمة (cpRNFL) | ترقق طبقة الخلايا العقدية والضفيرة الداخلية (GCIPL) >10 ميكرومتر → ضعف الوظيفة البصرية بعد عام واحد 9) |
التهاب العصب البصري والتصلب المتعدد (MS): يُعد ترقق طبقة الألياف العصبية (RNFL) وطبقة الخلايا العقدية والضفيرة الداخلية (GCIPL) مؤشرات حيوية ثابتة 9). حتى في مرضى التصلب المتعدد دون أعراض بصرية، يُلاحظ انخفاض سمك طبقة الألياف العصبية المحيطة بالحليمة (cpRNFL)، وأظهرت الدراسات التشريحية وجود آفات إزالة الميالين في العصب البصري لدى 99% من مرضى التصلب المتعدد. يرتبط سمك cpRNFL بأفضل حدة بصرية مصححة، وحساسية التباين، ورؤية الألوان، وضمور الدماغ.
اضطراب طيف التهاب النخاع والعصب البصري (NMOSD): يتميز بضمور بصري شديد، مع ارتفاع وتيرة الوذمة البقعية الكيسية الدقيقة بشكل ملحوظ مقارنة بالتصلب المتعدد (5%)، حيث تصل إلى حوالي 40% في الحالات الإيجابية للأجسام المضادة لـ AQP4 9). في التهاب العصب البصري المرتبط بـ MOG-IgG، تُحفظ طبقة GCIPL نسبيًا، بينما تُفقد بشكل ملحوظ في الحالات المرتبطة بـ AQP4-IgG 9).
الدرزات الحليمة البصرية (ODD): يُعد التصوير المقطعي التوافقي البصري المعزز بالتصوير العميق (EDI-OCT) المعيار الذهبي للكشف عنها 9). تظهر ODD كبنية منخفضة الانعكاس فوق الصفيحة المصفوية ذات حواف عالية الانعكاس، وتتميز بقدرة كشف فائقة للدرزات المدفونة مقارنة بالموجات فوق الصوتية (B-scan)، والفلورية الذاتية، والتصوير المقطعي المحوسب. يجب تمييز PHOMS (الكتل البيضاوية عالية الانعكاس حول الحليمة) كظاهرة منفصلة عن ODD 9).
اعتلال العصب البصري الانضغاطي: يُعد سمك RNFL الطبيعي قبل الجراحة (≥70 ميكرومتر) مؤشرًا تنبؤيًا مهمًا لتحسن الرؤية والمجال البصري بعد الجراحة 9)، ويُستخدم تقييم OCT قبل الجراحة للتنبؤ بالنتائج.
نظرًا لاختلاف خوارزميات التقسيم وقواعد البيانات الطبيعية بين الأجهزة، لا يمكن مقارنة القيم الرقمية بين الأجهزة المختلفة. يُوصى باستخدام نفس الجهاز للتقييم على مدى الزمن 9).
يعتمد التصوير المقطعي التوافقي البصري (OCT) على مبدأ مقياس ميكلسون للتداخل. يُقسم الضوء تحت الأحمر القريب (طول موجي 840-1050 نانومتر) إلى شعاع قياس وشعاع مرجعي، يُسلط كل منهما على العينة (قاع العين) والمرآة المرجعية على التوالي. عند إعادة دمج الضوء المنعكس من كليهما، يتولد نمط تداخل (إنترفيروجرام) يُستخدم لحساب شدة الانعكاس عند كل عمق. يُسمى ملف شدة الانعكاس هذا في اتجاه العمق بالمسح A، وتُشكل المسوحات A جنبًا إلى جنب المسح B (صورة مقطعية).
في الجلوكوما وأمراض العصب البصري، يتم تقييم الطبقات الثلاث التالية بشكل تفضيلي 9).
مع تلف الخلايا العقدية الشبكية، تتناقص طبقة الألياف العصبية الشبكية. حوالي 50% من جميع الخلايا العقدية الشبكية تتركز في منطقة 20 درجة مركزية من البقعة، وحتى في الجلوكوما المبكرة، قد يكون حوالي 50% من الخلايا العقدية الشبكية قد اختفت 6). يقوم التصوير المقطعي التوافقي البصري ذو المجال الطيفي (SD-OCT) بتقييم فقدان محاور الخلايا العقدية الشبكية من خلال سمك طبقة الألياف العصبية الشبكية، وترقق الطبقات الداخلية بما في ذلك أجسام الخلايا من خلال تحليل الخلايا العقدية (GCA).
الفرق الرئيسي يكمن في الطول الموجي المستخدم والقدرة على تصور الهياكل العميقة. يستخدم SD-OCT نطاق 840 نانومتر، بينما يستخدم SS-OCT نطاق 1050 نانومتر. الطول الموجي 1050 نانومتر أقل تشتتًا بواسطة صبغة الميلانين وأكثر قدرة على اختراق ظهارة الشبكية الصبغية، لذلك يتفوق SS-OCT في مراقبة المشيمية والصلبة. كما أن سرعة التصوير في SS-OCT تفوق SD-OCT، مما يسهل المسح واسع الزاوية. من ناحية أخرى، الدقة المحورية لكليهما حوالي 5-7 ميكرومتر، ولا يوجد فرق كبير.
بفضل قدرة SS-OCT على المسح السريع واسع الزاوية باستخدام الطول الموجي 1050 نانومتر، يتقدم تقييم طيف أمراض المشيمية السميكة (pachychoroid disease spectrum). تحسنت دقة تقييم اعتلال المشيمية المصلي المركزي، واعتلال الأوعية المشيمية السليلي (PCV)، وتوسع الشعيرات الدموية المجاور للنقرة، مما يساهم في فهم الآليات المرضية. كما تتقدم محاولات تقييم التصوير المقطعي لمناطق واسعة تشمل الشبكية المحيطية في نفس التصوير مع البقعة.
تم تطوير أنظمة ذكاء اصطناعي للتشخيص التلقائي للجلوكوما والضمور البقعي المرتبط بالعمر والوذمة البقعية السكرية، وأُبلغ عن تحسن دقة التشخيص. من خلال تحليل صور OCT القائم على التعلم العميق، أصبح تحسين دقة التقسيم والتوليد التلقائي للتقارير قيد التطبيق العملي 6)7).
لإثبات فائدة OCT كأداة فحص ومراقبة في الأمراض العصبية التنكسية مثل مرض الزهايمر ومرض باركنسون، هناك حاجة لدراسات طولية 9). يُعتبر ترقق طبقة الألياف العصبية الشبكية وطبقة الخلايا العقدية والضفيرة الداخلية في مرضى اضطراب السلوك النومي بحركة العين السريعة علامة بديلة لمرحلة ما قبل ظهور مرض باركنسون 9).
American Academy of Ophthalmology Retina/Vitreous Panel. Idiopathic Macular Hole Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology Retina/Vitreous Panel. Idiopathic Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology Retina/Vitreous Panel. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.
American Academy of Ophthalmology Retina/Vitreous Panel. Retinal Vein Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
American Academy of Ophthalmology Retina/Vitreous Panel. Age-Related Macular Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern®. 2020.
Lo C, Vuong LN, Micieli JA. Recent advances and future directions on the use of optical coherence tomography in neuro-ophthalmology. Taiwan J Ophthalmol. 2021;11(2):107-131.