TD-OCT (1세대)
파장: 810nm
속도: 400 A-스캔/초
축방향 해상도: 약 10μm
가동 기준 거울로 광로 길이를 변화시켜 단층상을 획득하는 1세대 방식입니다. 현재는 거의 SD-OCT로 대체되었습니다.

광간섭단층촬영(Optical Coherence Tomography; OCT)은 근적외선의 간섭 현상을 이용하여 안저 및 전안부의 단층상을 비침습적으로 획득하는 진단 영상 장치입니다. 해상도는 약 2~5μm로 안과 초음파의 약 100배에 달합니다. 망막과 시신경의 미세 구조를 고해상도로 평가하여 다양한 안질환의 조기 발견과 모니터링에 도움을 줍니다.
1991년 Huang 등에 의해 도입된 후, OCT는 안과 영역에서 빠르게 보급되었습니다. 현재는 망막 질환, 녹내장, 전안부 질환, 신경안과 등 광범위한 영역에서 표준 검사로 자리 잡았습니다. 보험 점수는 안저 3차원 영상 분석으로 187점이 설정되어 있습니다.
OCT에는 주로 3세대 방식이 있습니다. 각 방식의 특성은 아래와 같습니다.
TD-OCT (1세대)
파장: 810nm
속도: 400 A-스캔/초
축방향 해상도: 약 10μm
가동 기준 거울로 광로 길이를 변화시켜 단층상을 획득하는 1세대 방식입니다. 현재는 거의 SD-OCT로 대체되었습니다.
SD-OCT (2세대)
파장: 840nm
속도: 40,000~100,000 A-스캔/초
축방향 해상도: 3~7μm
분광기와 푸리에 변환으로 깊이 정보를 일괄 획득하는 2세대 방식입니다. 현재 임상 표준입니다. 황반부와 시신경 유두의 정밀 평가에 대응합니다. 대표 기종: Cirrus (Carl Zeiss), Spectralis (Heidelberg), RS-3000 (Nidek), 3D-OCT (Topcon).
SS-OCT (3세대)
파장: 1050nm
속도: 100,000~400,000 A-스캔/초
축방향 해상도: 약 5μm
파장 스위프 레이저와 이중 밸런스 검출기를 사용하는 3세대 방식. 긴 파장으로 인해 맥락막 등 심부 구조의 시각화에 뛰어납니다. EDI-OCT가 필요하지 않은 것이 장점입니다.
OCT는 비침습적, 비접촉 검사로 통증이 전혀 없습니다. 산동제 점안이 필요한 경우가 있지만, 빛을 비출 뿐 각막이나 망막을 만지지 않습니다. 검사 시간은 보통 수분 정도입니다.
| 촬영 모드 | 특징/용도 |
|---|---|
| 교차 스캔 | 중심와를 통과하는 기본 스캔. 먼저 시행합니다. |
| 5라인 | 얇은 슬라이스로 미세 구조 확인 (황반원공 확인 등) |
| 방사형 스캔 | PCV 폴립 확인, 중심와 외 병변 평가 |
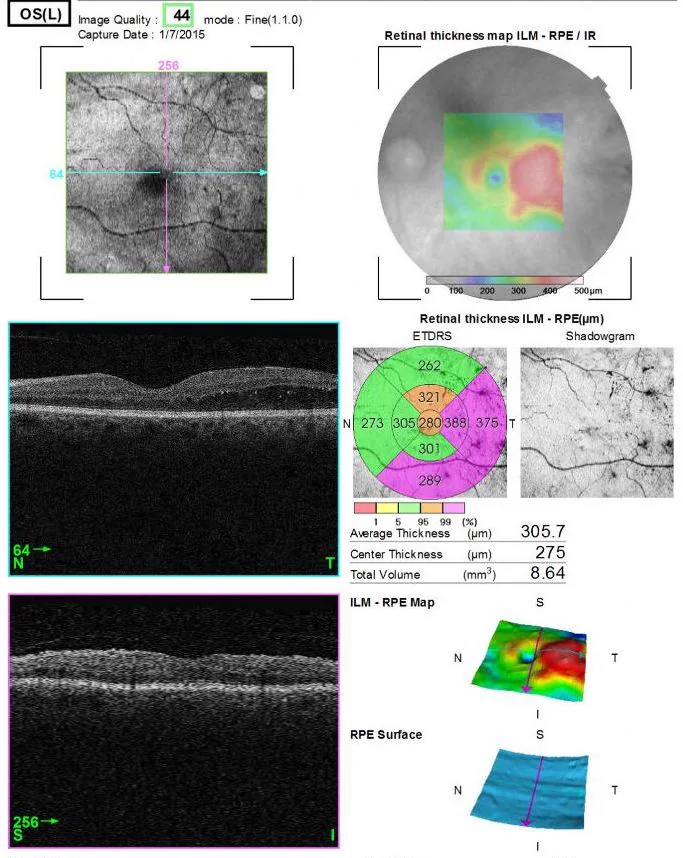
| 황반 지도 | 망막 두께 지도. 당뇨병성 황반 부종, RVO 치료 효과 판정 |
| 녹내장 분석 (cpRNFL/GCA) | RNFL 두께, GCL+IPL 두께. 녹내장 진단 및 진행 판정 |
관찰 부위는 후안부 OCT (황반부, 시신경 유두 주변, 주변부)와 전안부 OCT (AS-OCT; 각막, 전방, 전방각)로 크게 나뉩니다.
기본 촬영 순서는 다음과 같습니다.
중심와 스캔에서는 중심와 함몰이 있고 망막 내층이 보이지 않는 슬라이스의 묘사가 중요합니다. 황반 질환에서는 고정 불량으로 중심이 벗어날 수 있으며, 망막의 정상 구조를 이해하는 것이 검사 기술 및 진단 기술 향상으로 이어집니다.
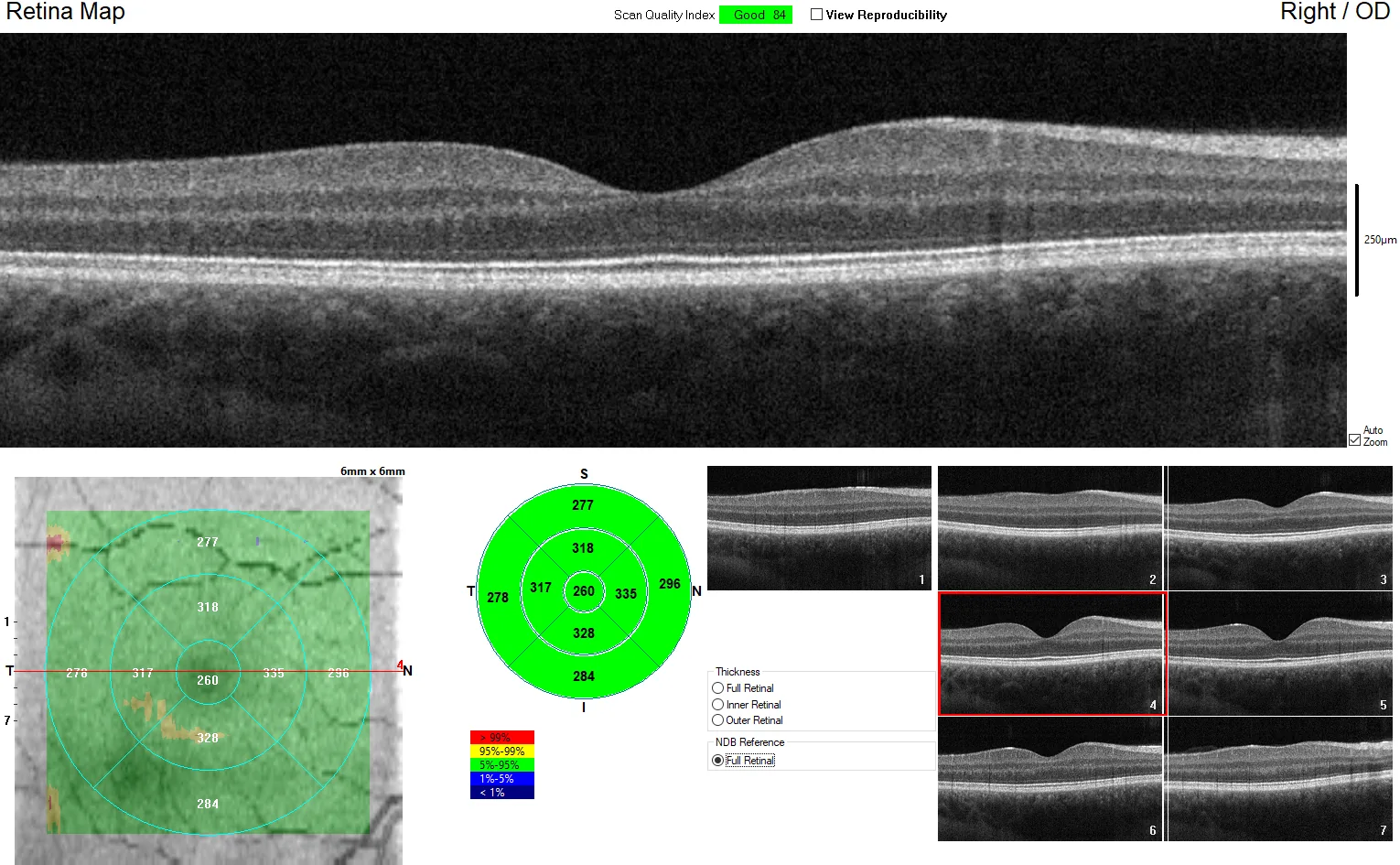
중심와 스캔에서의 정상 층 구조(내측에서 외측)는 다음 13층으로 구성됩니다.
유리체 → 내경계막(ILM) → 신경섬유층(RNFL) → 신경절세포층(GCL) → 내망상층(IPL) → 내과립층(INL) → 외망상층(OPL) → 외과립층(ONL) → 외경계막(ELM) → 타원체대(EZ) → 인터디지테이션대(IZ) → 망막색소상피(RPE) → 맥락막
각 층의 반사 특성이 병태를 반영하므로, 정확한 층 동정이 판독의 기본이 됩니다.
| 질환 | 대표적 OCT 소견 |
|---|---|
| 황반원공 | 망막 전층 결손 ± VMT |
| 황반전막 (ERM) | 내경계막 위의 고반사층 |
| 유리체황반견인 (VMT) | 후부유리체 부분박리와 황반견인 |
| 당뇨병성 황반부종 | 망막 비후, CME, DRIL, SRF |
| 망막정맥폐쇄 (RVO) | 낭포황반부종, 망막하액 |
| 연령관련 황반변성 (AMD) | CNV (1형/2형/3형), 색소상피박리 |
| 중심성 장액맥락망막병증 (CSC) | 신경감각망막박리, EDI-OCT에서 맥락막 비후 |
| RPE 열상 | RPE 및 외층 구조의 급격한 소실 |
황반원공은 망막 전층 결손으로 나타납니다. SD-OCT는 황반원공 진단에 가장 민감하고 특이적인 검사입니다1).
**황반전막(ERM)**은 내경계막 위의 고반사층으로 인식됩니다2). 수술 후 시력에 대해서는 80%의 증례가 유리체절제술 후 2줄 이상의 시력 개선을 얻는다고 보고되었습니다2).
당뇨병성 황반부종에서는 OCT에 의한 망막 두께의 정량 측정이 항VEGF 치료의 시작 및 재치료 판단의 지표가 됩니다3). DRIL(망막 내층의 구조적 장애)은 시력 예후 불량의 마커로서 중요합니다.
RVO에서는 OCT를 통해 황반부종의 정량 평가와 유리체망막 경계면 변화의 검출이 가능합니다4).
AMD에서는 RPE 박리를 장액성, 섬유혈관성, 드루젠양 색소상피박리로 분류하고, CNVM을 1형(RPE 아래), 2형(RPE 위), 3형(망막 내 신생혈관)으로 분류할 수 있습니다5).
촬영 조건에 기인
거울 인공물: 촬영 범위 설정 오류로 실제 영상이 반전되어 중복 표시됩니다.
비네팅: 주변부 신호 감쇠. 조명광의 입사각에 의존합니다.
범위 외 오류: 설정된 깊이 범위를 벗어난 구조가 접혀서 표시됩니다.
환자 요인
눈 깜빡임 인공물: 촬영 중 눈 깜빡임으로 인해 수평 방향 결손이 발생합니다.
안구 운동: 고정 불량으로 인해 영상의 위치 어긋남이나 왜곡이 발생합니다.
위치 어긋남: 스캔 중 머리 위치 변동에 기인합니다.
소프트웨어 요인
SD-OCT는 녹내장의 구조적 손상을 객관적으로 평가하는 비접촉·비침습 영상 진단 기술이며, 녹내장 진단에서 높은 유용성이 인정되고 있습니다6). 전시야 녹내장 진단에 특히 유용하며, 시야 결손 출현 전의 구조 변화를 포착할 수 있습니다6)7).
RNFL 두께
측정 원리: 내경계막(ILM)과 RNFL 경계 사이의 두께를 정량화합니다.
TSNIT 지도: 시신경 중심의 3.4mm 원 위의 RNFL 두께를 T(측두) → S(상) → N(비측) → I(하) → T(측두) 순서로 표시합니다.
정상 패턴: 상하 방향으로 이중 피크를 나타냅니다(궁상 신경 섬유 다발의 해부학적 분포 반영) 6).
녹내장 검출 능력: 평균 RNFL 두께의 민감도 83%, 특이도 88%(5% 수준). 1% 수준에서는 특이도 100%, 민감도 65%.
ONH 파라미터
시신경 유두 분석: 시신경 유두, 함몰, 유두 테두리를 자동 묘출합니다.
브루크막 기준: 유두의 테두리를 브루크막 종점으로 정의하고, ILM까지의 최단 거리를 산출합니다.
진단 능력이 높은 지표: 수직 테두리 두께, 테두리 면적, 수직 C/D 비가 가장 높은 진단 능력을 가집니다7).
BMO-MRW: 브루크막 개구부를 기준으로 한 시신경유두테 폭 평가로 재현성이 우수함6)
신경절세포 분석(GCA)
측정 대상: 황반 주위 신경절세포층(GCL)과 내망상층(IPL)의 복합체 두께
기종별 명칭: Cirrus는 GCIPL(GCL+IPL), Optovue는 GCC(RNFL+GCL+IPL)
유용한 매개변수: 최소값, 아래관자측 섹터, 평균값이 진단에 가장 유용함6)7)
바닥 효과와의 관계: 황반 매개변수는 RNFL 두께보다 바닥 효과 발현이 늦어 진행기 평가에 유용함6)
정상 데이터베이스와의 비교는 유용하지만, 다음 요인에 의한 위양성 및 위음성에 주의해야 합니다.
녹내장 진행 판정에는 사건 분석과 추세 분석의 두 가지 접근법이 있습니다.
Cirrus GPA는 두 접근법을 통합합니다7). 평균 RNFL 두께의 검사 간 허용 한계는 3.89 μm이며, 4 μm 이상의 재현성 있는 감소는 통계적으로 유의한 변화를 시사합니다.
진행기 녹내장에서는 RNFL 두께가 평탄화되며, 신경교 조직이나 혈관 등의 비신경 조직이 잔존하기 때문에 50 μm 미만으로 떨어지는 경우는 드뭅니다6)7). 이 “바닥 효과”로 인해 말기 단계에서는 SD-OCT의 임상적 유용성이 감소하여 시야 검사에 의한 진행 판정이 주가 됩니다. 황반 파라미터(GCIPL)는 RNFL 두께보다 바닥 효과 발현이 늦기 때문에 진행기에서도 일정한 유용성을 유지합니다6).
고도 근시안에서는 정상안 데이터베이스와의 비교에 한계가 있습니다. RNFL 다발이 이측으로 이동하기 때문에 정상안에서도 “얇아짐”으로 판정될 수 있습니다. 이러한 증례에서는 각 환자 자신의 기준선을 기반으로 한 종적 비교가 유효합니다. 일련의 SD-OCT 스캔에서 진행성 얇아짐을 평가합니다. 참고로 건강한 사람에서도 RNFL 두께는 노화로 인해 연간 약 0.52 μm 감소하므로, 이 자연 감소를 고려해야 합니다.
OCT는 신경안과 영역에서 응용이 급속히 확대되고 있습니다9). 유두주위 RNFL(cpRNFL) 두께와 황반부 GCIPL(신경절세포층+내망상층)이 주요 평가 파라미터이며, 명백한 임상 징후나 시기능 장애 발병에 앞서 변화를 검출할 수 있는 경우가 있습니다9).
| 질환 | 급성기 소견 | 만성기 소견 |
|---|---|---|
| 시신경염 | RNFL 두꺼워짐(축삭 부종) 또는 정상 | RNFL 및 GCIPL 얇아짐(발병 후 6개월까지) |
| 다발성 경화증 (MS) | 무증상에서도 cpRNFL 감소 | 진행형에서 RNFL 및 GCIPL 위축 속도 증가 |
| NMOSD | 유두 부종 | 심각한 RNFL 얇아짐 (<30μm), 미세낭성 황반 부종 (AQP4 양성에서 40%) 9) |
| 압박성 시신경병증 (예: 뇌하수체 선종) | GCIPL의 비측 이중 얇아짐 | 나비넥타이형 RNFL 위축 (양측 반맹 대응) |
| NAION | 유두 부종으로 RNFL 평가 어려움, GCIPL 얇아짐이 선행 | 수평 하비측 얇아짐 |
| 시신경 유두 드루젠 (ODD) | EDI-OCT가 검출의 표준 | ODD 부피가 크면 RNFL 얇아짐 및 시야 결손과 상관관계 |
| 울혈 유두 | cpRNFL 상승 | GCIPL >10μm 얇아짐 → 1년 후 시기능 불량9) |
시신경염 및 다발성 경화증(MS): RNFL 및 GCIPL 얇아짐은 확립된 바이오마커입니다9). 안구 증상이 없는 MS 환자에서도 cpRNFL 감소가 나타나며, 사후 조사에서 MS 환자의 99%에서 시신경 탈수초 병변이 확인되었습니다. cpRNFL 두께는 최대교정시력, 대비감도, 색각, 뇌 위축과 상관관계가 있습니다.
NMOSD는 심각한 시신경 위축을 특징으로 하며, 미세낭황반부종의 빈도가 MS(5%)보다 유의하게 높습니다(AQP4 양성 약 40%)9). MOG-IgG 관련 시신경염에서는 GCIPL이 상대적으로 보존되는 반면, AQP4-IgG 관련 시신경염에서는 현저히 소실됩니다9).
시신경유두 드루젠(ODD) 검출에는 EDI-OCT가 표준입니다9). ODD는 사상판 위에 위치한 저반사 구조로 고반사 경계를 가지며, 매몰형 드루젠 검출 능력이 B-스캔 초음파, 자가형광, CT보다 우수합니다. PHOMS(유두주위 고반사 난형 덩어리 구조)는 ODD와 다른 현상으로 구별해야 합니다9).
압박성 시신경병증에서는 수술 전 RNFL 두께 정상(≥70μm)이 수술 후 시력 및 시야 개선의 유의한 예측 인자로 알려져 있으며9), 수술 전 OCT 평가가 예후 예측에 활용됩니다.
기종 간 분할 알고리즘과 정상 데이터베이스가 다르므로, 다른 기종 간의 수치 비교는 불가능합니다. 경시적 평가에는 동일 기종 사용이 권장됩니다9).
OCT는 마이켈슨 간섭계의 원리에 기반합니다. 근적외선(파장 840~1050nm)을 측정광과 참조광으로 분할하여 각각 시료(안저)와 참조 거울에 조사합니다. 두 반사광을 재합성할 때 발생하는 간섭무늬(인터페로그램)로부터 각 깊이에서의 반사 강도를 계산합니다. 이 반사 강도 프로파일을 깊이 방향으로 배열한 것이 A-스캔, A-스캔을 가로 방향으로 배열한 것이 B-스캔(단층상)입니다.
녹내장 및 시신경 질환에서는 다음 세 가지 층이 우선적으로 평가됩니다9).
RGC 손상에 따라 RNFL이 소실됩니다. 전체 RGC의 약 50%는 황반부 중심 20° 영역에 집중되어 있으며, 조기 녹내장에서도 약 50%의 RGC가 소실된 경우가 있습니다6). SD-OCT는 RNFL 두께로 RGC 축삭 소실을, GCA로 세포체를 포함한 내층의 얇아짐을 평가합니다.
가장 큰 차이는 사용 파장과 심부 구조의 시각화 능력에 있습니다. SD-OCT는 840nm 대역, SS-OCT는 1050nm 대역을 사용합니다. 1050nm는 멜라닌 색소에 의한 산란이 적고 RPE를 투과하기 쉬우므로 SS-OCT는 맥락막과 공막 관찰에 뛰어납니다. 또한 촬영 속도는 SS-OCT가 SD-OCT를 능가하여 광각 스캔이 용이합니다. 한편, 축방향 해상도는 둘 다 약 5~7μm로 큰 차이는 없습니다.
SS-OCT의 1050nm 파장에 의한 고속·광각 스캔 능력으로 두꺼운 맥락막 질환 스펙트럼(pachychoroid disease spectrum)의 평가가 진행되고 있습니다. 맥락막 비후(pachydysm)를 포함한 중심성 장액성 맥락망막병증, 용종양 맥락막 혈관병증(PCV), 중심와 주변 모세혈관 확장증 등의 평가 정밀도가 향상되어 병태 해명에 기여하고 있습니다. 또한 주변부 망막을 포함한 광범위한 영역의 단층 촬영을 황반부와 동일한 촬영으로 평가하려는 시도가 진행되고 있습니다.
녹내장, AMD, DME에 대한 자동 진단 AI가 개발되었으며, 진단 정확도 향상이 보고되었습니다. 딥러닝 기반 OCT 이미지 분석을 통해 분할 정확도 향상 및 보고서 자동 생성이 실용화되고 있습니다6)7).
알츠하이머병, 파킨슨병과 같은 신경퇴행성 질환에서 OCT의 선별 및 모니터링 도구로서의 유용성을 확립하기 위해서는 종적 연구가 필요합니다9). REM 수면 행동 장애(RBD) 환자의 RNFL 및 GCIPL 얇아짐은 전구기 파킨슨병의 대체 표지자로 주목받고 있습니다9).
American Academy of Ophthalmology Retina/Vitreous Panel. Idiopathic Macular Hole Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology Retina/Vitreous Panel. Idiopathic Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology Retina/Vitreous Panel. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.
American Academy of Ophthalmology Retina/Vitreous Panel. Retinal Vein Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
American Academy of Ophthalmology Retina/Vitreous Panel. Age-Related Macular Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern®. 2020.
Lo C, Vuong LN, Micieli JA. Recent advances and future directions on the use of optical coherence tomography in neuro-ophthalmology. Taiwan J Ophthalmol. 2021;11(2):107-131.