TD-OCT(第1世代)
波長:810nm
速度:400 Aスキャン/秒
軸方向解像度:約10μm
可動参照ミラーで光路長を変化させて断層像を取得する第1世代方式。現在ではほぼSD-OCTに置き換わっている。

光干渉断層計(Optical Coherence Tomography; OCT)は、近赤外光の干渉現象を利用して眼底・前眼部の断層像を非侵襲的に取得する画像診断装置である。解像度は約2〜5μmで、眼科超音波の約100倍に達する。網膜や視神経の微細構造を高解像度で評価し、さまざまな眼疾患の早期発見とモニタリングに役立っている。
1991年にHuangらによって導入された後、眼科領域に急速に普及した。現在では網膜疾患・緑内障・前眼部疾患・神経眼科など幅広い領域で標準的な検査として位置づけられている。保険点数は眼底三次元画像解析として187点が設定されている。
OCTには主に3世代の方式がある。各方式の特性を以下に示す。
TD-OCT(第1世代)
波長:810nm
速度:400 Aスキャン/秒
軸方向解像度:約10μm
可動参照ミラーで光路長を変化させて断層像を取得する第1世代方式。現在ではほぼSD-OCTに置き換わっている。
SD-OCT(第2世代)
波長:840nm
速度:40,000〜100,000 Aスキャン/秒
軸方向解像度:3〜7μm
分光器とフーリエ変換で深度情報を一括取得する第2世代方式。現在の臨床標準。黄斑部・視神経乳頭の精密評価に対応する。代表機種: Cirrus(Carl Zeiss)、Spectralis(Heidelberg)、RS-3000(ニデック)、3D-OCT(トプコン)。
SS-OCT(第3世代)
波長:1050nm
速度:100,000〜400,000 Aスキャン/秒
軸方向解像度:約5μm
波長掃引レーザーとデュアルバランス検出器を用いる第3世代方式。長波長により脈絡膜など深部構造の可視化に優れる。EDI-OCTが不要な点が利点である。
OCTは非侵襲・非接触の検査であり、痛みは全くない。散瞳薬の点眼が必要な場合があるが、光を当てるだけで角膜や網膜を触ることはない。検査時間は通常数分程度である。
| 撮影モード | 特徴・用途 |
|---|---|
| クロススキャン | 中心窩を通る基本スキャン。最初に実施する |
| 5ライン | 薄いスライスで微細構造確認(黄斑円孔の確認など) |
| ラジアルスキャン | PCVのポリープ確認、中心外病巣の評価 |
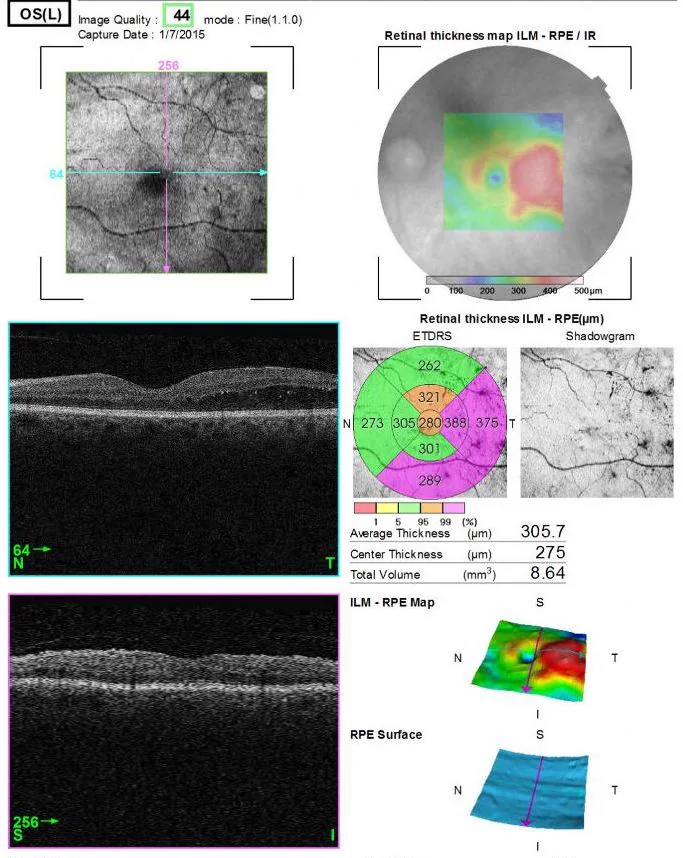
| 黄斑マップ | 網膜厚マップ。糖尿病黄斑浮腫・RVOの治療効果判定 |
| 緑内障解析(cpRNFL/GCA) | RNFL厚・GCL+IPL厚。緑内障診断・進行判定 |
観察部位は後眼部OCT(黄斑部・視神経乳頭周囲・周辺部)と前眼部OCT(AS-OCT; 角膜・前房・隅角)に大別される。
基本的な撮影手順は以下のとおりである。
中心窩スキャンでは中心窩陥凹があり網膜内層が認められないスライスの描出が重要である。黄斑疾患では固視不良のため中心がずれてしまうこともあり、網膜の正常構造を理解することが検査スキルおよび診断スキルの向上につながる。
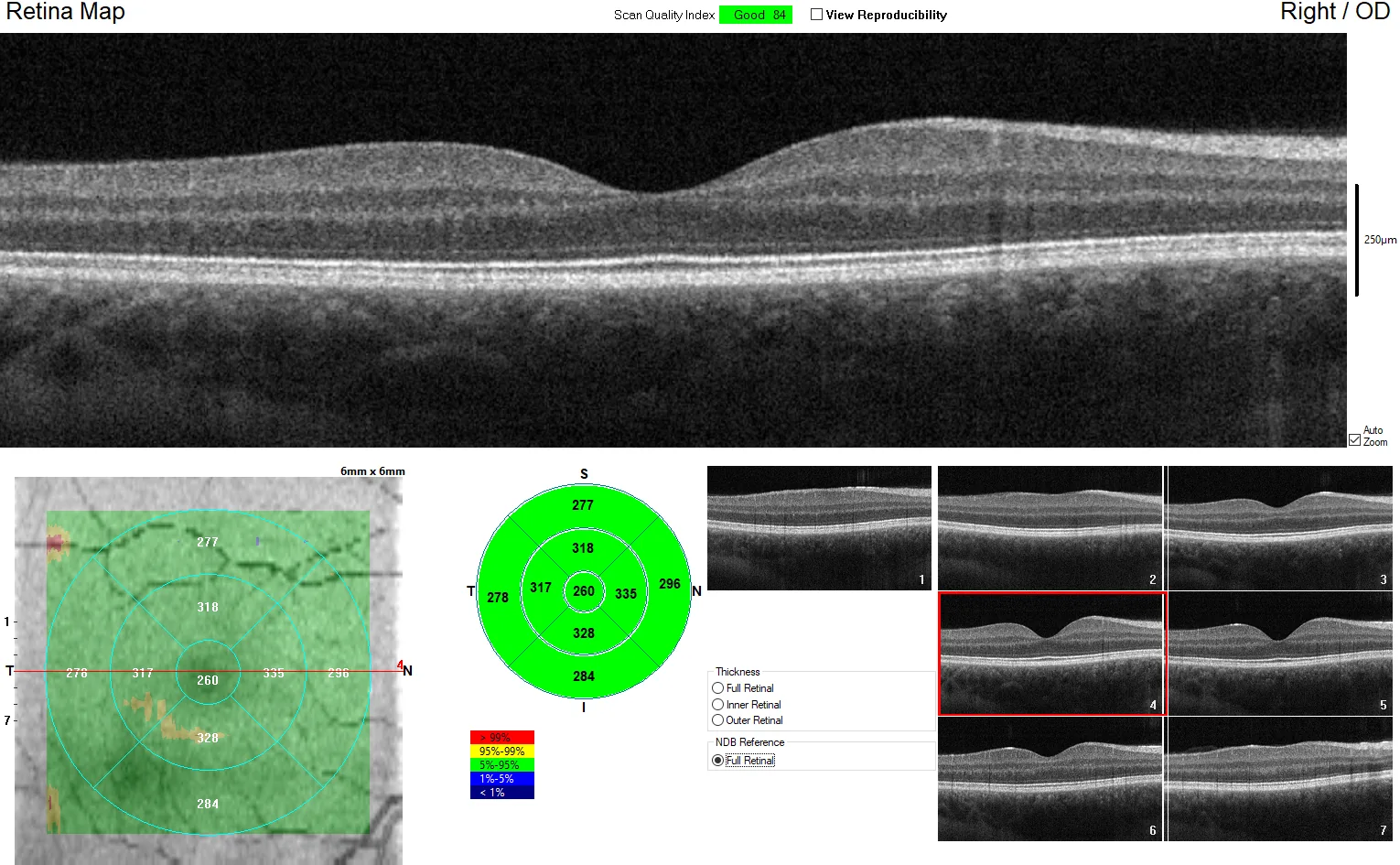
中心窩スキャンでの正常層構造(内側から外側)は以下の13層で構成される。
硝子体 → 内境界膜(ILM)→ 神経線維層(RNFL)→ 神経節細胞層(GCL)→ 内網状層(IPL)→ 内顆粒層(INL)→ 外網状層(OPL)→ 外顆粒層(ONL)→ 外境界膜(ELM)→ エリプソイドゾーン(EZ)→ インターディジテーションゾーン(IZ)→ 網膜色素上皮(RPE)→ 脈絡膜
各層の反射特性が病態を反映するため、正確な層同定が読影の基本となる。
| 疾患 | 代表的OCT所見 |
|---|---|
| 黄斑円孔 | 網膜全層欠損±VMT |
| 黄斑前膜(ERM) | 内境界膜上の高反射層 |
| 硝子体黄斑牽引(VMT) | 後部硝子体の部分的剥離と黄斑牽引 |
| 糖尿病黄斑浮腫 | 網膜肥厚・CME・DRIL・SRF |
| 網膜静脈閉塞症(RVO) | 嚢胞様黄斑浮腫・網膜下液 |
| 加齢黄斑変性(AMD) | CNV(1型/2型/3型)・色素上皮剥離 |
| 中心性漿液性脈絡膜症(CSC) | 神経感覚網膜剥離・EDI-OCTで脈絡膜肥厚 |
| RPE裂孔 | RPE・外層構造の急激な消失 |
黄斑円孔は網膜の全層にわたる欠損として描出される。SD-OCTは黄斑円孔の診断において最も感度が高く特異的な検査法である1)。
**黄斑前膜(ERM)**は内境界膜上の高反射層として認識される2)。術後視力については、80%の症例が硝子体手術後2段階以上の視力改善を得ると報告されている2)。
糖尿病黄斑浮腫ではOCTによる網膜厚の定量計測が抗VEGF療法の開始および再治療判断の指標となっている3)。DRIL(Disorganization of Retinal Inner Layers)は視力予後不良のマーカーとして重要である。
RVOではOCTにより黄斑浮腫の定量評価と硝子体網膜界面変化の検出が可能である4)。
AMDではRPE剥離を漿液性・線維血管性・ドルーゼノイド色素上皮剥離に分類し、CNVMを1型(RPE下)・2型(RPE上)・3型(網膜内新生血管)に分類できる5)。
撮影条件に起因
ミラーアーチファクト:撮影範囲設定の誤りにより、実際の像が反転して重複表示される。
ビニェッティング:周辺部の信号減弱。照射光の入射角に依存する。
範囲外エラー:設定した深度範囲から外れた構造が折り返して描出される。
患者要因
まばたきアーチファクト:撮影中のまばたきにより水平方向の欠損が生じる。
眼球運動:固視不良により画像の位置ずれや歪みが生じる。
位置ずれ:スキャン中の頭位変動に起因する。
ソフトウェア要因
セグメンテーションエラー:自動層分離アルゴリズムが網膜層を誤認識する。病変部や強い白内障・強度近視眼の際に頻発する。
手動補正や再スキャンにより対応する。信号強度指数(SS)が6未満の場合は再検査を検討する。
SD-OCTは緑内障の構造的損傷を客観的に評価する非接触・非侵襲の画像診断技術であり、緑内障診断において高い有用性が認識されている6)。前視野緑内障の診断において特に有用であり、視野欠損出現前の構造変化を捉えることができる6)7)。
RNFL厚
測定原理:内境界膜(ILM)とRNFL境界の間の厚さを定量化する
TSNITマップ:視神経中心の3.4mm円上のRNFL厚をT(耳側)→S(上側)→N(鼻側)→I(下側)→T(耳側)の順に表示する
正常パターン:上下方向に二峰性のピークを示す(弓状線維束の解剖学的分布を反映)6)
緑内障検出能:平均RNFL厚の感度83%・特異度88%(5%レベル)。1%レベルでは特異度100%・感度65%
ONHパラメータ
視神経乳頭解析:視神経乳頭・陥凹・乳頭縁を自動描出する
ブルッフ膜基準:乳頭の縁をブルッフ膜終点で定義し、ILMまでの最短距離を算出する
診断能の高い指標:垂直リム厚・リム面積・垂直C/D比が最も高い診断能を有する7)
BMO-MRW:ブルッフ膜開口部を基準としたリム幅評価で再現性に優れる6)
神経節細胞解析(GCA)
測定対象:黄斑周囲の神経節細胞層(GCL)と内網状層(IPL)の複合体厚
機種別呼称:CirrusはGCIPL(GCL+IPL)、OptovueはGCC(RNFL+GCL+IPL)
有用なパラメータ:最小値・耳下側セクター・平均値が診断上最も有用6)7)
フロア効果との関係:黄斑パラメータはRNFL厚よりフロア効果の発現が遅く、進行期評価に有用6)
正常眼データベースとの比較は有用だが、以下の要因による偽陽性・偽陰性に留意する必要がある。
緑内障の進行判定にはイベント解析とトレンド解析の2つのアプローチがある。
CirrusのGPAは両方のアプローチを統合している7)。平均RNFL厚の受診間許容限界は3.89μmであり、4μm以上の再現性のある減少は統計的に有意な変化を示唆する。
進行期緑内障ではRNFL厚が横ばいとなり、グリア組織や血管などの非神経組織が残存するため50μmを下回ることは稀である6)7)。この「フロア効果」により末期段階ではSD-OCTの臨床的有用性が低下し、視野検査による進行判定が主体となる。黄斑パラメータ(GCIPL)のほうがRNFL厚よりフロア効果の発現が遅いため、進行期でも一定の有用性を保つ6)。
強度近視眼では正常眼データベースとの比較に限界がある。RNFL束が耳側にシフトするため正常でも「菲薄化」と判定されうる。このような症例では、各患者自身をベースラインとした経時的比較が有効である。一連のSD-OCTスキャンで進行性菲薄化を評価する。なお健常者でもRNFL厚は加齢により年間約0.52μm減少するため、この自然減少を考慮する必要がある。
OCTは神経眼科領域での応用が急速に拡大している9)。乳頭周囲RNFL(cpRNFL)厚と黄斑部GCIPL(神経節細胞層+内網状層)が主要評価パラメータであり、明らかな臨床徴候や視機能障害の発症に先立って変化を検出できる場合がある9)。
| 疾患 | 急性期所見 | 慢性期所見 |
|---|---|---|
| 視神経炎 | RNFL肥厚(軸索浮腫)または正常 | RNFL・GCIPL菲薄化(発症〜6ヶ月後) |
| 多発性硬化症(MS) | 無症候性でもcpRNFL減少あり | 進行型でRNFL・GCIPL萎縮速度が増加 |
| NMOSD | 乳頭浮腫 | 重篤なRNFL菲薄化(<30μm)、微小嚢胞様黄斑浮腫(AQP4陽性では40%)9) |
| 圧迫性視神経症(下垂体腺腫等) | GCIPLの鼻側二重菲薄化 | 蝶ネクタイ型RNFL萎縮(両耳側半盲対応) |
| NAION | 乳頭浮腫でRNFL評価困難、GCIPL菲薄化が先行 | 水平下鼻側菲薄化 |
| 視神経乳頭ドルーゼン(ODD) | EDI-OCTが検出のゴールドスタンダード | ODD体積大→RNFL菲薄化・視野障害と相関 |
| うっ血乳頭 | cpRNFL上昇 | GCIPL >10μm菲薄化→1年後視機能不良9) |
**視神経炎・多発性硬化症(MS)**ではRNFL・GCIPL菲薄化が確立されたバイオマーカーである9)。眼症状のないMS患者でもcpRNFL減少がみられ、死後調査ではMS患者の99%に視神経脱髄病巣が確認されている。cpRNFL厚は最高矯正視力・コントラスト感度・色覚・脳萎縮と相関する。
NMOSDでは重篤な視神経萎縮を特徴とし、微小嚢胞様黄斑浮腫の頻度がMS(5%)より有意に高い(AQP4陽性では約40%)9)。MOG-IgG関連視神経炎ではGCIPLが相対的に保存されるのに対し、AQP4-IgG関連では著明に喪失する9)。
**視神経乳頭ドルーゼン(ODD)**の検出にはEDI-OCTがゴールドスタンダードとなっている9)。ODDは篩板より上方に位置する低反射構造で高反射縁を持ち、Bスキャン超音波・自発蛍光・CTより優れた埋没型検出能を有する。PHOMS(乳頭周囲高反射卵形塊様構造)はODDとは別の現象として区別すべきとされる9)。
圧迫性視神経症では術前RNFL厚正常(≧70μm)が術後視力・視野改善の有意な予測因子とされ9)、術前OCT評価が予後予測に活用される。
機種間でセグメンテーションアルゴリズムや正常データベースが異なるため、異なる機種間での数値比較はできない。経時的評価には同一機種の使用が推奨される9)。
OCTはマイケルソン干渉計の原理に基づく。近赤外光(波長840〜1050nm)を測定光と参照光に分割し、それぞれを試料(眼底)と参照ミラーに照射する。両者の反射光を再合成した際に生じる干渉縞(インターフェログラム)から各深度における反射強度を算出する。この反射強度プロファイルを深度方向に並べたものがAスキャン、Aスキャンを横方向に並べたものがBスキャン(断層像)となる。
緑内障・視神経疾患では以下の3層が優先的に評価される9)。
RGC障害に伴いRNFLが脱落する。全RGCの約50%は黄斑部の中心20°領域に集中しており、早期緑内障であっても約50%のRGCが消失している場合がある6)。SD-OCTはRNFL厚でRGC軸索の脱落を、GCAで細胞体を含む内層の菲薄化を評価する。
最大の違いは使用波長と深部構造の可視化能力にある。SD-OCTは840nm帯、SS-OCTは1050nm帯を使用する。1050nmはメラニン色素による散乱が少なくRPEを透過しやすいため、SS-OCTは脈絡膜や強膜の観察に優れる。また撮影速度はSS-OCTがSD-OCTを上回り、広角スキャンが容易である。一方、軸方向解像度は両者ともに5〜7μm程度であり大きな差はない。
SS-OCTの1050nm波長による高速・広角スキャン能力により、pachychoroid disease spectrumの評価が進んでいる。脈絡膜肥厚(pachydysm)を含む中心性漿液性脈絡膜症・ポリープ状脈絡膜血管症(PCV)・傍中心窩毛細血管拡張症などの評価精度が向上し、病態解明に寄与している。また周辺部網膜を含む広範な領域の断層撮影を黄斑部と同一撮影で評価する試みが進んでいる。
緑内障・AMD・DMEの自動診断AIが開発され、診断精度の向上が報告されている。深層学習ベースのOCT画像解析により、セグメンテーション精度の向上やレポート自動生成が実用化されつつある6)7)。
アルツハイマー病・パーキンソン病などの神経変性疾患におけるOCTのスクリーニング・モニタリングツールとしての有用性の確立には縦断研究が必要とされている9)。REM睡眠行動障害(RBD)患者でのRNFL・GCIPL菲薄化は前駆期パーキンソン病のサロゲートマーカーとして注目されている9)。
American Academy of Ophthalmology Retina/Vitreous Panel. Idiopathic Macular Hole Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology Retina/Vitreous Panel. Idiopathic Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology Retina/Vitreous Panel. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.
American Academy of Ophthalmology Retina/Vitreous Panel. Retinal Vein Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
American Academy of Ophthalmology Retina/Vitreous Panel. Age-Related Macular Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern®. 2020.
Lo C, Vuong LN, Micieli JA. Recent advances and future directions on the use of optical coherence tomography in neuro-ophthalmology. Taiwan J Ophthalmol. 2021;11(2):107-131.