半盲(hemianopsia)
耳側半盲:下垂体腺腫など視交叉正中の圧迫による両耳側半盲が代表的。鼻側の神経線維が交叉するため耳側視野が欠損する。
同名性半盲:視交叉後方(視放線・後頭葉)の病変による患側同名性の視野欠損。脳血管障害・脳腫瘍で生じる。

ゴールドマン動的視野計(Goldmann Perimeter: GP)は、一定の輝度と面積をもつ視標を視野の周辺から中心に向けて移動させ、被検者が初めて感知した境界点をつないでイソプタ(等感度曲線)を描出する視野検査法である。複数のイソプタを重ね合わせることで視野全体の感度分布を把握できる。
静的視野計(ハンフリー自動視野計:HFA等)が中心30°以内の局所異常の検出に鋭敏であるのに対し、GPは鼻側60°・耳側100°以上に及ぶ全視野の評価に優れる1)。また動的視野検査は定量的な進行評価が難しい反面、静的視野検査の施行が困難な患者層に適している1)。
GPが特に推奨される患者像は以下のとおりである。
| 項目 | ゴールドマン動的視野(GP) | 静的視野計(HFA等) |
|---|---|---|
| 測定原理 | 等感度曲線(イソプタ)を描出 | 固定点での閾値を測定 |
| 評価範囲 | 全視野(耳側100°以上) | 中心30°または60° |
| 局所異常検出 | 静的視野より劣る | 鋭敏(緑内障早期) |
| 疲労への対応 | 検者が臨機応変に調節可能 | 固定プログラムで調節困難 |
| 主な適応 | 進行緑内障・網膜疾患・神経眼科・小児 | 緑内障早期・視野欠損の定量評価 |
| 心因性視野障害 | 評価に有用 | 評価困難 |
GPの視標は「面積」と「輝度」の2つのパラメータで規定される。
6種類の面積が設定されており、大きい視標ほど感知しやすい(イソプタが外側に広がる)。
| 記号 | 面積(mm²) | 備考 |
|---|---|---|
| V | 64 | スクリーニングに使用 |
| IV | 16 | 補助的に使用 |
| III | 4 | 補助的に使用 |
| II | 1 | 補助的に使用 |
| I | 1/4 | 内イソプタの標準視標 |
| O | 1/64 | 高感度評価が必要な場合 |
0.5 logステップで4段階(明るいほうから4・3・2・1)が設定されている。さらに0.1 logステップの細分段階(e〜a: 5段階)も選択できる。
標準的な検査では以下の視標組み合わせを使用する。

検査の精度を担保するため、以下の輝度チェックを必ず実施する。前提条件が崩れていては視野の経過観察が不可能となる。
| 注意点 | 詳細 |
|---|---|
| 屈折矯正 | 老視・遠視・近視・乱視に対して矯正レンズを適切に設定する |
| 眼瞼挙上 | 上眼瞼のたるみは視野を遮蔽するためテーピングで対処する |
| 非検査眼の遮閉 | アイパッチを使用し、眼球を圧迫しないように注意する |
| 姿勢調整 | 苦しい姿勢は集中力の低下を招く。楽な姿勢で実施する |
| 声掛け | 固視点への注視を常に確認し、繰り返し声かけを行う |
| Bjerrum領域 | 中心30°以内・盲点から続く弓状領域の暗点に注意する |
まず検査前の輝度チェック(V/4e→1000 asb)を必ず行うことが基本である。検査中は固視確認を怠らず、マリオット盲点を最初に確認することで固視不良を早期に察知できる。眼瞼下垂や屈折異常の矯正漏れも測定結果に大きく影響するため、事前確認が重要である。また検者の経験によって精度が変わるため、視標移動速度の均一化と手順の標準化が求められる。
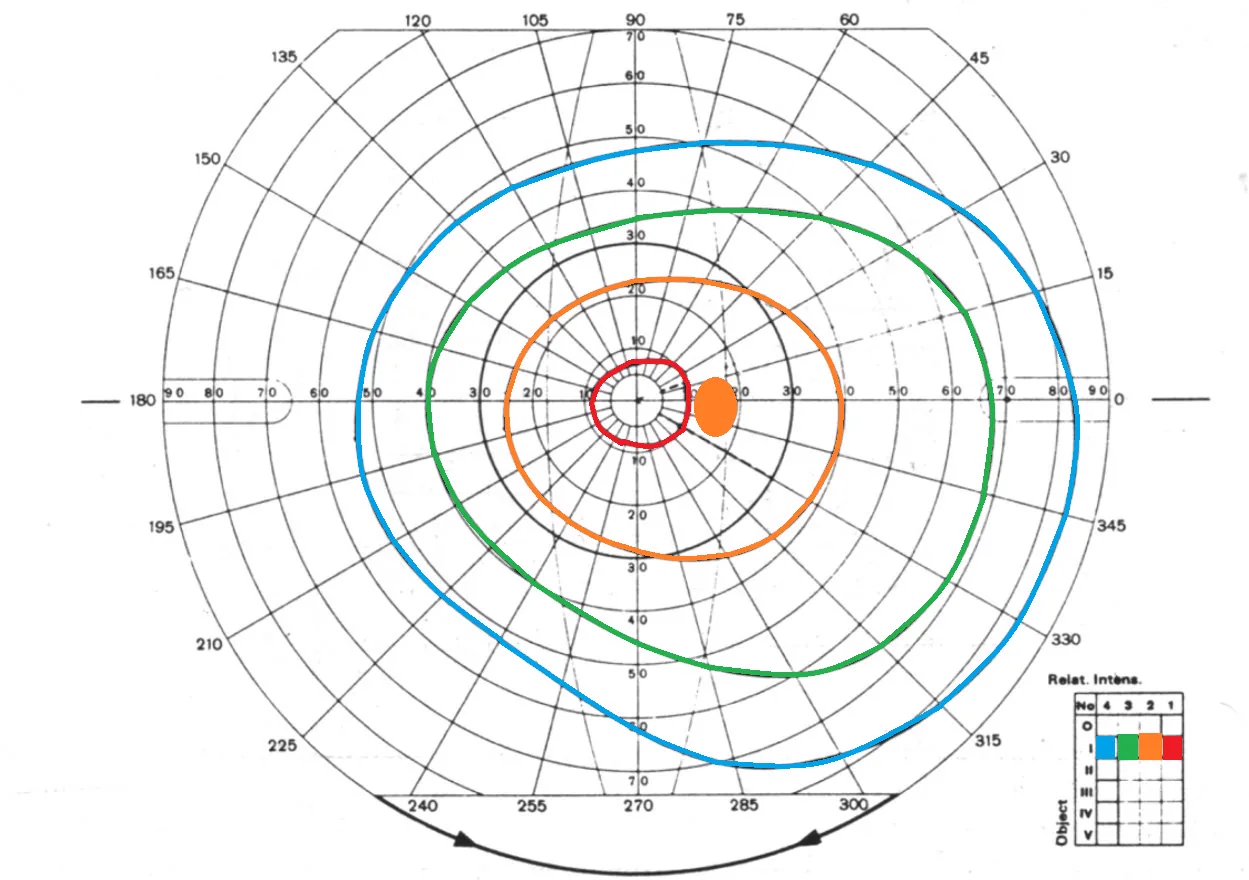
正常視野では中心ほど感度が高い「鐘状感度分布」を示す。各イソプタの間隔・形状・左右対称性を評価することで視野異常の部位と性状を特定できる。
スクリーニングの段階では特に以下の3パターンを見落とさないことが重要である:半盲・求心性視野狭窄・輪状暗点。
半盲(hemianopsia)
耳側半盲:下垂体腺腫など視交叉正中の圧迫による両耳側半盲が代表的。鼻側の神経線維が交叉するため耳側視野が欠損する。
同名性半盲:視交叉後方(視放線・後頭葉)の病変による患側同名性の視野欠損。脳血管障害・脳腫瘍で生じる。
求心性視野狭窄・輪状暗点
緑内障性視野欠損
傍中心暗点:Bjerrum領域(中心30°以内の弓状領域)に生じる暗点。盲点から始まり弓状に拡大する。
鼻側階段:鼻側視野に生じる水平の段差状欠損。早期〜中期緑内障で特徴的なパターン。
視神経・頭蓋内疾患
求心性視野狭窄は視野全周が同心円状に縮小するパターンで、網膜色素変性や末期緑内障に特徴的である。中心から周辺に向けて全方位で視野が失われる。一方、半盲は垂直または水平の境界線で視野が左右・上下どちらかに欠損するパターンで、視交叉・視放線・後頭葉の病変に起因する。GPでは両者のイソプタの形状が明確に異なるため鑑別が比較的容易である。
GPで検出された視野異常パターンに応じて、以下の臨床的対応を取る。
求心性視野狭窄(網膜色素変性)
半盲(脳腫瘍・脳梗塞疑い)
進行緑内障
心因性視野障害
動的視野測定(Kinetic Perimetry)では、一定の輝度・面積をもつ視標を視野の周辺から中心に向けて一定速度で移動させる。被検者が初めて視標を感知した点がイソプタ上の一点となる。複数の方向から同じ操作を繰り返すことで、一つのイソプタ(等感度曲線)が完成する。視標の輝度や面積を変えることで複数のイソプタを描出し、視野全体の感度マップを構築する。
静的視野計が固定した検査点での閾値を測定するのに対し、GPは等感度曲線そのものを直接描出する。静的視野計は局所的な閾値低下の検出に鋭敏だが、周辺視野の広範囲評価には限界がある。GPはその補完的役割を果たしており、中等度以上の進行緑内障では「GPのみで視野評価可能」な唯一の手段となる場合がある。
正常視野では中心ほど感度が高い鐘状感度分布(island of vision)を示す。視標が大きく・明るいほどイソプタが外側に広がり、視野の「高さ」を異なる切り口で測定できる。マリオット盲点(生理的盲点)は視神経乳頭に対応し、中心固視点から耳側約15°・やや下方に存在する絶対暗点として確認される。
| 特性 | GP(動的) | HFA(静的) |
|---|---|---|
| 測定対象 | 等感度曲線(イソプタ) | 各点の閾値(感度) |
| 視標の動き | 周辺→中心へ移動 | 固定点で点滅 |
| 得られる情報 | 視野全体の輪郭 | 中心30〜60°の感度マップ |
| 再現性 | 検者技術に依存 | 高い(自動化) |
| 適応範囲 | 全視野(進行例・神経眼科) | 中心視野(早期〜中期緑内障) |
Octopus 900などの自動視野計にはKinetic modeが搭載されており、コンピュータ制御による動的視野測定が可能である。検者の技術依存性を低減し、測定の標準化と再現性の向上が期待されている。ただし従来の手動GPと同等の臨床的価値が確立されるためには、さらなる臨床研究の蓄積が必要である。
RP患者の視野面積を定期的に計測・記録することで、進行速度の個別評価や遺伝子治療・薬物療法の効果判定への応用が研究されている。視野面積の標準化手法と測定値の統計的評価基準の確立が今後の課題である。
進行緑内障でHFA等の静的視野計が測定困難になった症例において、GPは視野評価の唯一の手段となりうる。末期緑内障の残存視野・中心固視保護の評価にGPを用いる臨床的意義は今後も高まると考えられる1)。
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
Barnes CS, Schuchard RA, Birch DG, Dagnelie G, Wood L, Koenekoop RK, et al. Reliability of Semiautomated Kinetic Perimetry (SKP) and Goldmann Kinetic Perimetry in Children and Adults With Retinal Dystrophies. Transl Vis Sci Technol. 2019;8(3):36. PMID: 31211001.