他覚屈折検査は患者の屈折 (球面・円柱・軸)を自動計測し,自覚屈折 検査の起点(スターティングポイント)として使用される
他覚屈折 値と自覚屈折 値の差は平均約0.4 D。+0.50 D球面加算で自覚値に近づく
器械近視 (調節介入)は小児・若年者で顕著であり,成人でも1 D程度生じうる
マイヤーリングの乱れを確認することで涙液破綻・角膜 状態・瞳孔 径の情報が得られる
頭位固定とアライメント不良は屈折 値の遠視 側シフト・乱視 変化を引き起こす
三歳児健診でのポータブルオートレフ使用は弱視 ・不同視 の早期発見率を向上させる
器械近視 が疑われる場合はサイプレジン®(1%シクロペントレート)点眼による調節麻痺下屈折 検査を実施する
Huvitzオートレフラクトメータ(他覚屈折検査機器)の外観 眼科外来で使用されるHuvitz製オートレフラクトケラトメータの外観。機器前面に顎台と額当てを備え、患者の頭部を固定して他覚屈折 値を自動計測する。本文「オートレフラクトメータ検査とは」の項で扱う他覚屈折検査機器に対応する。
他覚屈折検査は,患者の眼の屈折 を客観的・自動的に計測する検査である。自覚屈折 検査の時間短縮と客観的判断を目的とし,眼科外来で最も頻繁に実施される検査のひとつである。
オートレフラクトケラトメータは,眼の屈折 (球面屈折 力 S・円柱屈折 力 C・軸 A)を自動的に測定し,同時に角膜 曲率半径(H/V)を計測できる機器である。計測結果は自覚屈折 検査(視力検査 )の起点(スターティングポイント)として利用され,眼鏡処方 の最終値は自覚検査で確定される1) 。
屈折 異常(近視 ・遠視 ・乱視 )は疾患であり,屈折 矯正は医療行為である1) 。正確な屈折 検査は適切な眼鏡・コンタクトレンズ処方の根拠となり,視力 障害の予防と生活の質の向上に直結する。また,三歳児健診におけるポータブル型オートレフラクトメータの導入が,弱視 や高度屈折 異常の早期発見率を大幅に向上させている。
他覚屈折検査の種類は大きく2つに分類される。
オートレフラクトケラトメータ :固定型(テーブル型)とポータブル型(レチノマックス® 等)がある検影法 (スキアスコピー)検影法 (50 cm固定)と動的検影法 に分けられる
Q
オートレフの値はそのまま眼鏡の度数になりますか?
A
なりません。オートレフラクトメータの値は自覚屈折 検査の「出発点」であり,最終的な眼鏡度数は自覚屈折 検査によって確定します。オートレフ値と自覚屈折 値には平均約0.4 Dの差があり,調節介入(器械近視 )の影響を受けるため,特に小児や若年者ではオートレフ値をそのまま処方に用いることはできません。
屈折 力はジオプトリー(D)で表す。1 D = 焦点距離 1 m の逆数(1/焦点距離[m])である1) 。球面屈折 力(S),円柱屈折 力(C),軸(A)の3要素が眼の屈折 状態を規定する。角膜 曲率半径(H/V の平均値)から平均角膜 屈折 力(D)を算出することもできる。
測定結果を確認する際には,以下の項目を一括してチェックする。
球面屈折 力と円柱屈折 力の絶対値および軸の安定性
左右の屈折 差(不同視 の有無)
角膜 乱視 度数と眼球全体の円柱屈折 力の差(内眼乱視 の寄与)信頼係数(機器が提示する測定の確かさの指標)
調節力のある成人では他覚屈折 値と自覚屈折 値の差の平均は約0.4 Dである。オートレフの結果に +0.50 D の球面屈折 力を加えると自覚値に近づく。調節の影響をさらに広くカバーしたい場合は,標準偏差を踏まえてオートレフ値に +1.50 D を加算することでほぼカバーできる。
原因 内容 角膜 ・水晶体 の混濁透明性の低下で反射光の解析が困難になる 角膜 形状異常不正乱視 や円錐角膜 では測定値が不安定になる 上皮障害 涙液層の不均一で乱視 値が増加する 斜乱視 +平均K小(例:6.89 mm) 円錐角膜 を強く示唆するパターン涙液破綻 強い瞬きや瞬き間隔の延長で急激に乱視 値が変化する
Q
オートレフの値がばらつくのはなぜですか?
A
主な原因は4つです。①涙液の破綻(目が乾いている,瞬き後すぐに測定した等),②角膜 や水晶体 の混濁,③角膜 形状の異常(不正乱視 ・円錐角膜 など),④調節のタイミングのずれ(瞬きを我慢した直後に計測しないと調節が入り値が変動する)です。測定値がばらつく場合は涙液状態の評価と複数回計測の平均値の利用が推奨されます。
赤外光(波長850 nm前後)を眼底に投射し,網膜 からの反射光を複数のセンサーで受光して解析する。屈折 異常がある場合,反射光が焦点を結ぶ位置がずれるため,そのずれから球面屈折 力(S)・円柱屈折 力(C)・軸(A)を自動算出する。
現代の機器ではハルトマン-シャック波面センサー方式と従来の角膜 反射方式の2種類が主に用いられる。
ハルトマン-シャック波面センサー方式 :波面収差の空間分布を一括して解析する。高次収差の測定も可能角膜 反射方式角膜 前面にプラチドリングを投影し,角膜 曲率半径を同時計測する
測定と同時に角膜 曲率半径(H方向・V方向)を計測し,平均角膜 屈折 力(D)を算出できる。これが「ケラトメータ」機能として眼科外来で日常的に利用される。
オートレフでは調節の介入(器械近視 )が避けられない。小児・若年者ほど程度が強く,成人でも1 D程度の調節介入はまれではない。このため,オートレフの結果は自覚屈折 検査と照らし合わせる必要がある。
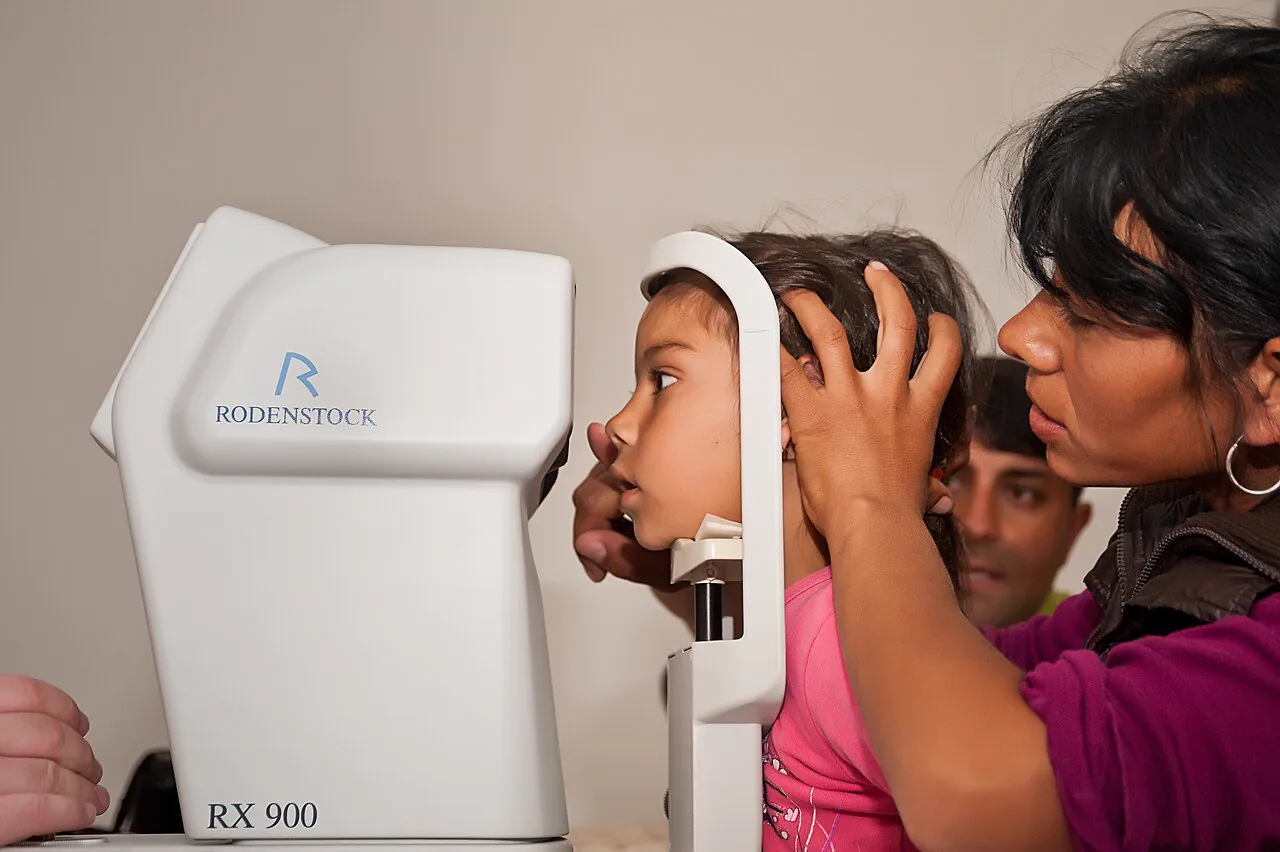
オートレフラクトメータによる患者の屈折検査の様子 Rodenstock RX900オートレフラクトメータを用いた小児患者の屈折 検査場面。患者が顎台に顔を当て、検者がアライメントを合わせて測定している。本文「検査方法と手順」の項で扱う頭位固定・アライメント・計測の手順に対応する。
オートレフラクトケラトメータの手順
1. 転倒防止と誘導 :患者が機器に近づく際に転倒しないよう注意深く誘導する。
2. 説明 :眼屈折 値を計測する旨を患者にわかりやすく説明する。
3. 頭位固定 :顎を奥までしっかり置き,頭位が傾かないよう固定する。
4. アライメント :正確な測定のため機器の中心合わせを行う。
5. マイヤーリング確認 :フォーカスをしっかり合わせてマイヤーリングがはっきり見えるようにする。
6. 瞬きの促しと計測 :数回軽い瞬きを促し,目を大きく開けてもらったまま瞬きを我慢させて計測する。
検影法(スキアスコピー)の概要
環境 :半暗室下で開散光を使用する。
検査距離 :50 cm固定(静的検影法 の標準)。
光影の判定 :同方向の移動(同行)は屈折 力 -2.00 D以上のプラス側を示す。逆方向の移動(逆行)は -2.00 D以下を示す。
中和点 :眼屈折 力 = 装用レンズ +(-2.00 D)の関係から屈折 力を算出する。
適応 :小児,心因性視能障害,自閉スペクトラム症 の患者で特に有用である。
頭位固定とアライメントが不十分な場合,屈折 値が遠視 側にシフトしたり,乱視 の増加や乱視 軸の変化が生じたりする。特に乱視 軸は測定不良によって容易に変化するため,測定毎の安定性確認が重要である。
力を入れた強い瞬きをしたり,計測のタイミングが遅れると,涙液の破綻が起こる。これによりデータの大きな変動,乱視 の増加,乱視 軸の変化が生じる。測定前に数回軽く瞬きを促し,直後に開瞼した状態で計測することが精度向上の鍵である。
マイヤーリングの乱れを確認することで,涙液の破綻の有無・角膜 の状態・瞳孔 径の大きさ・瞳孔 が正円か否かの情報を得ることができる。その後の視力 ・屈折 検査への影響を事前に推測し,検査計画を立てるうえで有用な情報源となる。
レチノマックス® に代表されるポータブル型機器は,健診現場・小児・移動困難な患者に対して有用である。三歳児視覚健診の二次健診において屈折 検査を実施することは,弱視 や高度屈折 異常の見落としを減らす大きな効果がある。
他覚屈折検査の後,以下の自覚屈折 検査を組み合わせて最終的な屈折 値を確定する。
レンズ交換法 :検眼枠と試験レンズを組み合わせて球面・円柱屈折 力を調整するクロスシリンダ法 :プラスとマイナスの直交する屈折 力をもつレンズを用い,乱視 軸と乱視 度数を精密決定する2色(赤緑)テスト :球面屈折 力の微調整(過矯正・低矯正の判別)に使用する
クロスシリンダレンズは,ある経線がプラスの屈折 力を,直交する方向にマイナスの屈折 力をもつレンズである。乱視 のある眼において,片方の焦線をプラス側にもう一方の焦線をマイナス側に動かすことができ,乱視 軸・乱視 度数の精密決定に用いられる。
器械近視 が疑われる場合や小児で調節の除外が必要な場合は,調節麻痺薬を点眼して屈折 検査を実施する1) 。サイプレジン®(1%シクロペントレート)を点眼して約1時間後に測定するのが標準的な手順である。
Q
小児の屈折検査で注意すべき点は何ですか?
A
主に3点あります。①器械近視 (調節介入)が成人より顕著に強く,オートレフ値がそのまま処方値には使えません。②高度の調節介入が疑われる場合や弱視 ・斜視 の評価が必要な場合は,サイプレジン® 1%点眼による調節麻痺下屈折 検査が必要です。③三歳児健診においてポータブル型オートレフを用いた屈折 検査が弱視 ・不同視 の早期発見に大きく寄与します。検査に協力できない幼児には検影法 が有用です。
屈折 検査の結果に応じた対応の流れを以下にまとめる。
器械近視 疑い(調節介入が大きい場合)
調節麻痺下屈折 検査(サイプレジン® 1%点眼 → 約1時間後に計測)を施行する
特に内斜視 ・遠視 ・乳幼児では積極的に実施する
円柱屈折 力が小さく軸がばらつく場合
不正乱視 ・ドライアイ ・角膜上皮 障害を疑う
自覚屈折 検査の結果を重視して処方値を決定する
高度屈折 異常(特に小児)
調節麻痺下検査で確認し,適切な眼鏡処方 を行う
弱視 合併の有無を評価し,必要であれば早期から弱視 治療を開始する
屈折 検査の定期実施頻度
弱視 治療中:3カ月毎に屈折 再評価近視 進行例:年2回の屈折 検査を推奨成長期の小児:年1回以上の定期検査
完全矯正(オートレフ値通りの度数)が必ずしも最適な眼鏡処方 とは限らない1) 。日常生活での使用状況(近見作業の多さ,装用時間等)を考慮した処方が快適な常用につながる。
オートレフの値はスターティングポイントです。自覚屈折 検査で最終的な処方値を決定してください
器械近視 が疑われる場合は,サイプレジン® 1%点眼(調節麻痺下検査)を実施してください
小児では特に器械近視 が強いため,オートレフ値をそのまま処方に用いないよう注意してください
赤外光(850 nm前後)を眼底に投射し,網膜 からの反射光をハルトマン-シャック波面センサーまたは角膜 反射センサーで受光する。センサー上の輝点分布のずれ(波面収差)を解析して球面屈折 力(S),円柱屈折 力(C),軸(A)を自動算出する仕組みである。
角膜 曲率半径の計測はプラチドリング(同心円状の光)を角膜 前面に投影し,反射像の曲率から平均角膜 屈折 力と経線ごとの曲率半径を算出する。角膜 乱視 の軸や大きさを客観的に把握できる。
検影法 は網膜 からの反射光が検者の目に届く際の光影の動きから屈折 力を算出する方法である。静的検影法 では半暗室下,検査距離50 cmで開散光を使用する。光影の動き(同行・逆行)と中和点を確認し,中和に要したレンズ度数から眼の屈折 力を算出する。動的検影法 では検者が距離を変えながら中和点を探す。両眼開放の状態で実施できるため,器械近視 の影響を受けにくい利点がある。
クロスシリンダレンズは,パワークロス表記においてある経線がプラスの屈折 力,直交する方向にマイナスの屈折 力をもつレンズである。このレンズのマイナス円柱レンズの軸と中間軸に注目しながら検査を行う。乱視 のある眼において片方の焦線をプラス側にもう一方の焦線をマイナス側に動かすことができ,乱視 軸の決定と乱視 度数の精密化に用いられる。
デジタルデバイスの普及に伴い,近視 の有病率が世界的に急増している1) 。屈折 矯正の重要性はますます高まっており,正確な屈折 検査の位置づけが再確認されている。
ハルトマン-シャック波面センサー方式の測定精度は継続的に向上しており,高次波面収差の評価が可能な機種も普及しつつある。AI(人工知能)を搭載したオートレフの開発も進んでおり,測定品質の自動判定や不規則角膜 での精度向上が期待されている。
一方で,角膜移植 後・屈折 矯正手術後(LASIK , PRK等)の眼では,角膜 形状の大きな変化によりオートレフラクトメータの測定精度が低下することが知られている。このような特殊な角膜 形状に対応した測定アルゴリズムの開発が課題となっている。また,強度近視 (-10 D以上)・強度遠視 (+10 D以上)では測定レンジの限界に達する場合があり,測定結果の解釈に注意が必要である。
成人視力検査 眼鏡処方 手引き作成委員会. 成人の視力検査 および眼鏡処方 に関する手引き. 日眼会誌. 2025;129(2):150-304.
Arslantürk Eren M, Nalcı Baytaroğlu H, Atilla H. Comparison of Spot Vision Screener and Tabletop Autorefractometer with Retinoscopy in the Pediatric Population. Turk J Ophthalmol. 2024;54(2):56-62. PMID: 38644780.
Demir MS , Muhafiz E. Performance of a photoscreener in detecting accommodation spasm. Clin Exp Optom. 2022;105(8):817-821. PMID: 34751084.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト)してください