眼鏡処方は単なる度数決定ではなく、装用感・両眼視機能・不等像視 ・フィッティングを含む包括的医療行為である。
成人眼鏡使用率は74.2%(常時装用+必要時装用+CL併用)であり、眼鏡は最も普及した屈折 矯正手段である。
視力 0.7が眼鏡(再)処方の検討目安。普通自動車運転免許の両眼視力 基準も0.7である。小児の屈折 検査では調節麻痺薬(1%シクロペントラート、重症例はアトロピン1%)が必須。
近視 管理用眼鏡(MiYOSMART®・Stellest®)は2年間で平均55〜59%の近視 進行抑制が確認されている。不等像視 は度数差1.5D以上で問題となり、4%(約3D相当)を超えると両眼視に悪影響が出る。弱視 ・斜視 ・先天白内障 術後の小児は眼鏡・CLの保険給付(約70%償還)が受けられる。 眼鏡処方(spectacle prescription)は、屈折 異常(近視 ・遠視 ・乱視 ・老視 )を矯正するために適切なレンズ度数・種類・フレームを選択し処方することである。単なる度数決定にとどまらず、装用感・両眼視機能・不等像視 への配慮を含む包括的な医療行為である。
屈折 異常は疾患であり、屈折 矯正は医療行為である1) 。眼鏡店での処方と異なり、眼科での処方は眼疾患の発見・除外にも直結する。
視力 0.7が眼鏡(再)処方の検討目安とされる。文部科学省の視力 判定区分では、視力 0.7以上あれば教室後方の座席から黒板の文字が読める。普通自動車運転免許の合格基準も両眼で0.7である。
判定区分 視力 判定の意味 A 1.0以上 後ろの席から黒板の文字がよく見える B 0.9〜0.7 後ろの席から黒板の文字がほとんど見える C 0.7〜0.3 後ろの席では黒板の文字が見えにくい D 0.3未満 前の席でも黒板の文字が十分見えない
成人の眼鏡使用率は74.2%(常時装用・必要時装用・CL併用を含む)であり、常時装用者は男性40.4%、女性21.8%と報告されている1) 。使用開始時期は中学〜高校が最多で、次に40〜50代(老視 による近用眼鏡の需要)が多い1) 。日本人の半数以上が近視 を有しており、眼鏡は最も普及した屈折 矯正手段である。
世界的には成人における屈折 異常有病率は24〜35%(米国・西ヨーロッパ・オーストラリア)と報告されており15) 、アジア諸国では特に近視 有病率が高い。日本では近視 進行が公衆衛生上の重要課題となっており、近視 管理用眼鏡ガイドラインの策定(2025年)により眼科における積極的な近視 対策が推進されている2) 。
Q
眼鏡処方はなぜ眼科で受けるべきか?
A
眼科での眼鏡処方では、屈折 矯正の適切な度数決定に加えて、白内障 ・緑内障 ・弱視 ・斜視 などの眼疾患の早期発見が同時に行われる。屈折 異常は疾患であり、その矯正は医療行為である1) 。眼鏡店の視力 測定では疾患の診断・除外はできないため、初回処方や度数変更時には眼科受診が推奨される。
適切な眼鏡処方がされていない場合、さまざまな自覚症状が出現する。
低矯正 :視力 不良・眼精疲労 ・頭痛・近見困難過矯正(近視 ) :過度な調節力の消費による眼精疲労 、特に近見作業時の疲れ遠視 の過矯正視力 不良乱視 軸のずれ
成人眼鏡処方では、完全矯正による最良視力 を基準としながらも、日常的に快適に常用できる度数を処方することが重要である。強い近視 や斜乱視 をそのまま完全矯正すると歪みが生じて装用困難なことがある1) 。
不等像視 (aniseikonia)は、左右眼でイメージサイズに差が生じる状態である。凸レンズは拡大、凹レンズは縮小効果をもたらすため、眼鏡での不同視 矯正時に生じやすい。
潜伏性遠視 は小児期に裸眼視力 が良好で見逃されやすい。加齢による調節力低下とともに代償不全が生じ、近見での視力 障害に始まり中間距離・遠距離へと広がる。症状は夕方から夜間にかけて悪化するのが特徴である。
Q
不等像視とは何か?
A
不等像視 は、左右の眼鏡レンズの度数差によって両眼間でイメージサイズに差が生じる状態である。不等像視 が4%(度数換算で約3D)を超えると両眼視に悪影響が現れる。眼鏡レンズの度数差は1.5D以内が望ましい。回転ドア感覚・スラント感覚などの特徴的な自覚症状を伴い、片眼を遮閉すると消失するため鑑別の手がかりとなる。
近視 網膜 前方に焦点を結ぶ。眼軸長 延長(軸性近視 )が主因。凹レンズで矯正する遠視 網膜 後方に焦点を結ぶ。調節力が不足すると遠方も近方も見えにくい。凸レンズで矯正する乱視 角膜 ・水晶体 の湾曲が経線方向で異なり、焦点が1点にまとまらない。円柱レンズで矯正する老視 水晶体 弾性低下で調節力が不足し、近方に焦点を合わせられない。加入度数(凸レンズ追加)で対応する不同視 屈折 度数の差が大きい。不等像視 ・弱視 のリスクがある
散瞳 下屈折 検査を省略した不正確な度数決定(特に小児・若年者)調節異常・斜視 ・器質的疾患の見落とし
使用環境(PCモニター距離・楽器演奏など)の聴取不足
フィッティング不良による頂間距離・傾斜角の変化
不等像視 への配慮不足
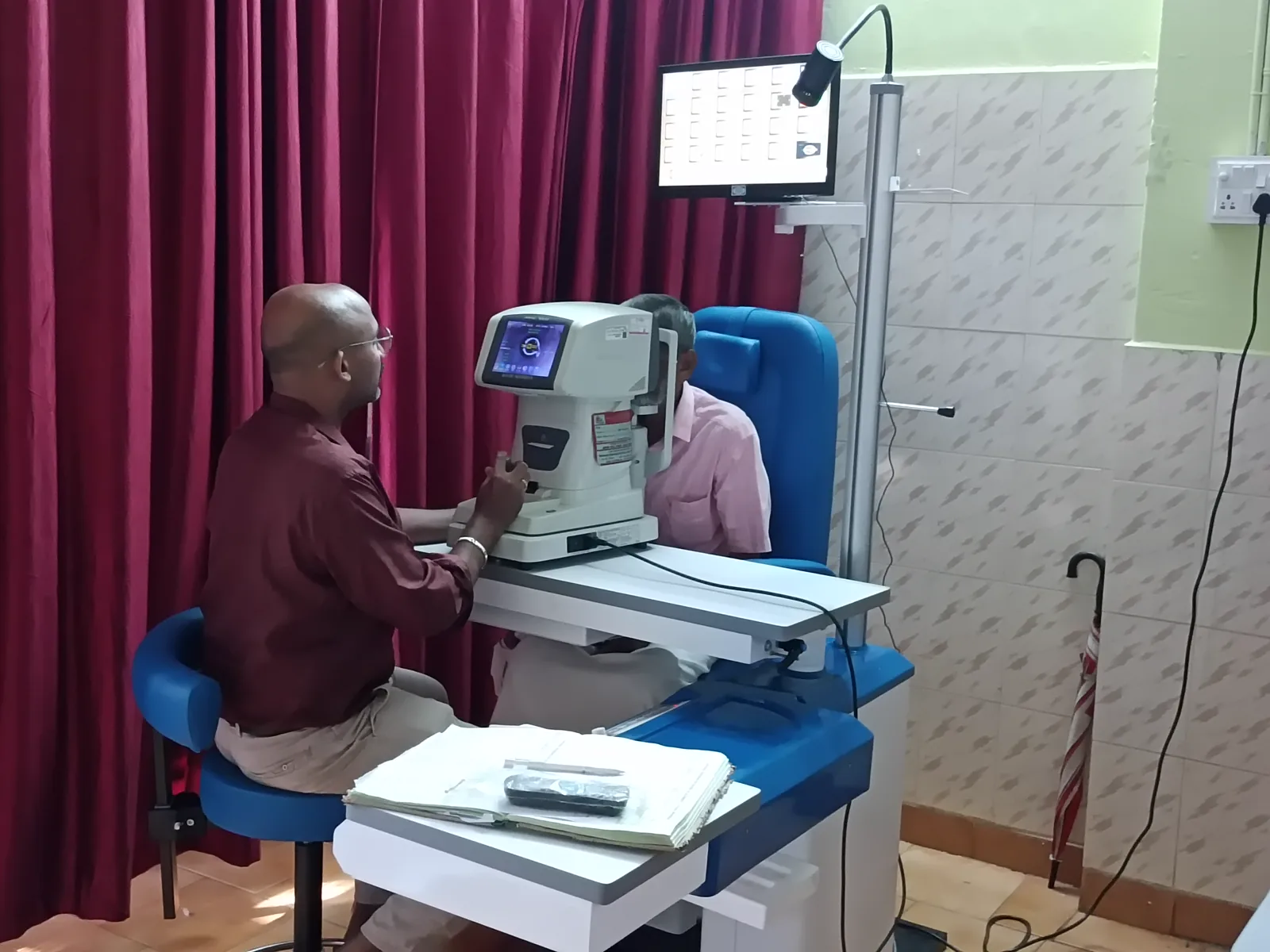
自動レフラクトメータによる他覚的屈折検査の様子 検者が自動レフラクトメータ(オートレフラクトメータ)を操作し、患者の屈折 状態を他覚的に測定している場面である。本文「4. 診断と検査方法」の項で扱う自動レフラクトメータによる他覚的屈折 測定に対応する。
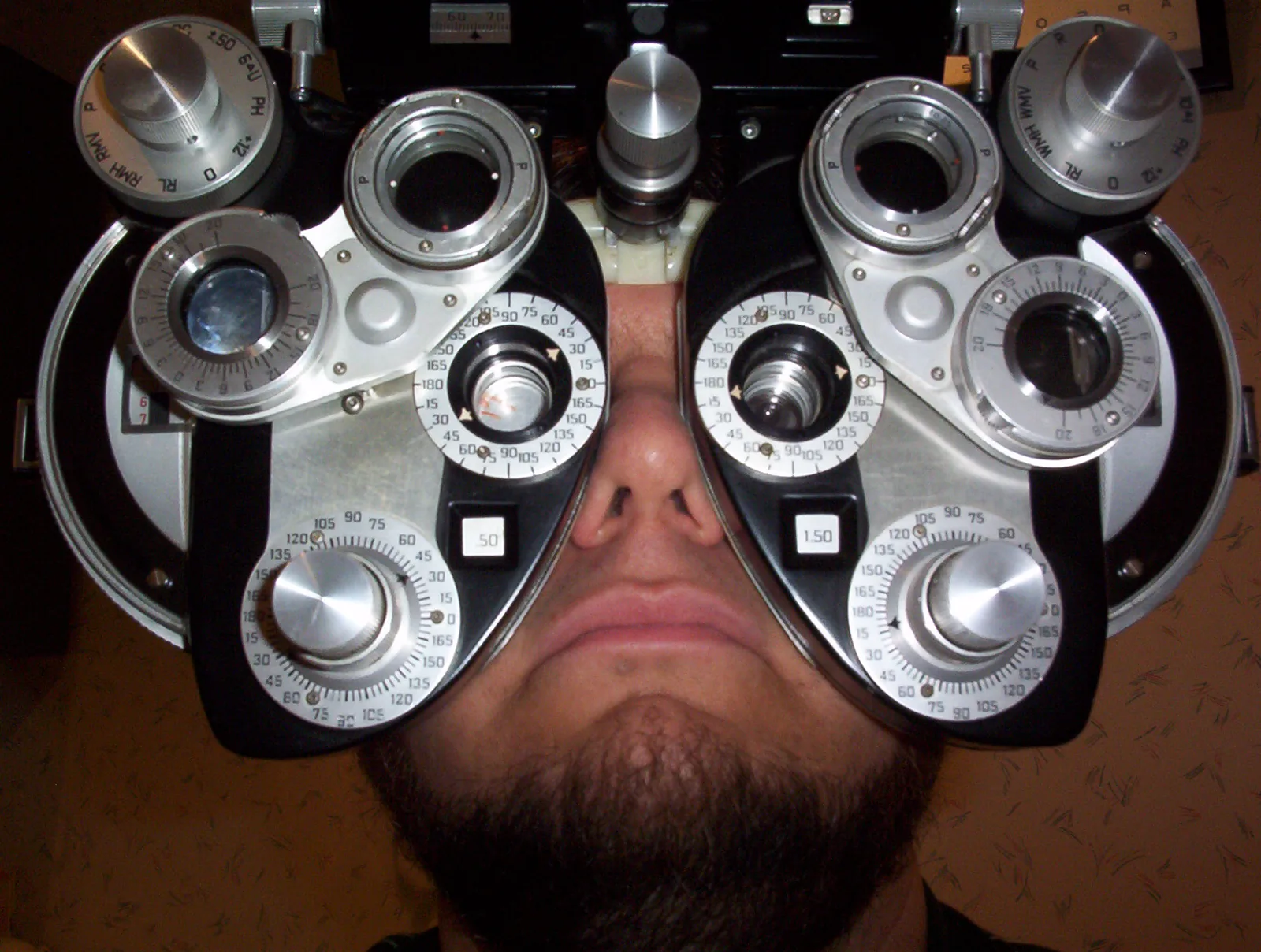
フォロプターを用いた自覚的屈折検査の様子 患者がフォロプター(総合屈折 検査装置)の接眼部に顔を当て、視標を確認しながら自覚的屈折 検査を受けている場面である。本文「4. 診断と検査方法」の項で扱う自覚的屈折 検査(自動レフラクトメータ他覚値測定後の主観的度数決定)に対応する。
成人の検査フロー
用途の聞き取り :運転・PC作業・楽器演奏・スポーツ等、使用場面と視距離を把握する。
所持眼鏡の確認 :レンズメータで現行眼鏡の度数を確認する。
屈折 検査
調節検査 :調節量を評価し、近用加入度数の算定に用いる。
PD測定 :瞳孔 間距離を測定し、眼鏡処方箋に記載する。
小児の検査フロー
調節麻痺下屈折 検査 :第一選択は1%シクロペントラート(サイプレジン®)を10分おきに2回点眼し、初回45〜60分後に屈折 検査を行う3) 。強い遠視 や治療抵抗例にはアトロピン1%液を1日2回×7日間使用する。
眼軸長 測定2) 。近視 進行のモニタリングに用いる。
両眼視機能評価 :遮閉試験 ・近見立体視 ・調節ラグを評価する。
眼底検査 弱視 ・器質的疾患の除外に必須である。
近視 管理用眼鏡(多分割レンズ)の処方前には以下の評価が必要である2) 。
屈折 矯正手術のガイドライン(第8版)では屈折 矯正を要する年齢・度数・禁忌が規定されており7) 、眼科医は眼鏡・コンタクトレンズ・手術的矯正を総合的に判断して処方方針を決定する。近視 管理として積極的な介入が求められる現代において、Jiangらの大規模RCTでは反復低レベル赤色光(RLRL )療法が近視 進行抑制に有効なことを報告している8) 。眼鏡と併用して複数のアプローチを組み合わせることが今後の標準的な近視 管理戦略となると考えられる。
Q
小児の眼鏡処方になぜ調節麻痺薬が必要か?
A
幼小児は遠方に正しく焦点を維持する集中力に欠けるため、屈折 検査には調節麻痺薬の点眼が欠かせない3) 。調節麻痺なしでは調節が入り込み、実際より近視 が過大・遠視 が過小に評価される誤差が生じる。第一選択は1%シクロペントラート点眼であるが、高度遠視 ・弱視 治療を要する場合はアトロピン1%点眼(1日2回×7日間)を用いる。
眼鏡処方に使用する試験フレーム(トライアルフレーム) 屈折 異常の矯正レンズを装着して視力 を確認するために使用する試験フレーム(トライアルフレーム)の外観である。本文「5. 標準的な治療法(眼鏡の種類と処方の実際)」の項で扱う自覚的屈折 検査・度数設定に対応する。
小児期は調節力10Dを超え、感覚的順応力も強い。屈折 異常は原則として完全矯正が可能である。ただし加齢とともに調節力が低下し、光学的配慮が必要になる。
近視 低矯正が適切な例外症例(成人)1) :
高度近視 で眼鏡倍率効果が大きく満足なvaultが得られない場合
老視 年齢で近視 が手元視力 の代償として機能している場合(−3D以内の近視 では老視 年齢でメリットがある)調節力が強く過矯正になりやすい若年者
正視眼での近用加入度数の年齢別目安を以下に示す。
年齢 加入度数の目安 52歳 +0.50D 56歳 +1.00D 60歳 +1.50D 64歳 +2.00D 68歳 +2.50D
既存の近視 度数がある場合は近視 度数を差し引いて加入度数を算定する(例: 56歳で−0.5Dの近視 では近用眼鏡度数は+1.00Dではなく+0.50D)。
単焦点レンズ
適応 :近視 ・遠視 ・乱視 矯正の基本。遠用・近用それぞれに処方する。
特長 :処方が単純で慣れやすい。遠用と近用を別々に作成することが多い。
材質 :超高屈折 率(1.74〜1.76)両面非球面レンズでは−20Dまで処方可能。
累進屈折力レンズ
適応 :老視 対応の標準的な多焦点眼鏡。
特長 :境界線がなくイメージの跳躍がない。ただし累進帯の両側に非点収差領域が生じる。
注意点 :加入度数が強いほど・累進帯長が短いほど非点収差の問題が顕著になる。
中近両用・近々両用
適応 :PC作業・手作業・楽器演奏など中間〜近距離専用の使用場面。
特長 :非点収差の少ない広い近用部を提供する。
近視管理用眼鏡(多分割レンズ)
適応 :5〜18歳、調節麻痺下で両眼−0.5D以上の近視 2) 。
製品 :MiYOSMART®(HOYA、5〜18歳)・Essilor® Stellest®(Nikon-Essilor、7〜18歳)。
効果 :2年間の平均近視 進行抑制率55〜59%2) 。
度数差1.5Dを超える場合は不等像視 対策が必要である。4%(約3D)を超えると両眼視に悪影響が生じる。
対処法は以下の3つが代表的である:
円柱度数を減らす : 最小錯乱円を一定に保つよう、円柱度数の半量を球面度数に加算する(例: −1.00D=−cyl2.50D A135°を −1.50D=−cyl1.50D A135°へ変更)軸をシフトする : 90°か180°方向へシフトさせることで剪断性視差が減少する。残余乱視 が増えるため軸シフトは15°以下にとどめる頂間距離を短くする : フレームを顔に近づけることで倍率効果が軽減する
斜視 ・複視 の矯正に用いる。組み込みプリズムは1眼につき10Δ(累進屈折 力レンズでは3〜6Δ)まで、フレネル膜プリズムは40Δまで処方できる。処方箋にはプリズムの種類・度数・基底方向を記載する。
強度近視 眼の眼鏡矯正ではイメージの縮小が生じる。コンタクトレンズ(CL)との比較では、ソフトCLでは高次収差が増え、ハードCLではレンズ運動で視力 が不安定になる。眼鏡には見かけの調節力やプリズム効果があり、特に中年以降で効果を奏する。
強度近視 (−6D以上)に対する眼鏡処方の注意点1) :
頂間距離効果 :眼鏡を前後させると実効度数が変化する。強度近視 ではわずかな頂間距離変化でも大きく影響するイメージの縮小 :強度凹レンズは像を縮小させ、物が小さく遠く見える。特に新しい眼鏡装用開始時に歩行・段差認識に注意が必要プリズム効果 :凹レンズは正面以外でのぞくとプリズム効果が生じる。眼鏡の正しいフィッティングが重要薄型レンズの選択 :超高屈折 率レンズ(1.74〜1.76)により厚みを減らし、外観・重量を改善できる
成人眼鏡処方手引き(2025年)では疾患眼への処方について詳述されている1) 。
角膜 疾患(円錐角膜 等)RGPレンズ で管理できない軽症例では球面眼鏡でも有用。不正乱視 は眼鏡では矯正できない偽水晶体 眼 :白内障 術後はIOL の度数設定により残余屈折 誤差が生じる場合がある。軸性遠視 ・近視 残余は単焦点眼鏡や累進レンズで対応調節障害(調節不全 ・調節痙攣) :適切な近用矯正と眼精疲労 対策が重要網膜 疾患(AMD ・RP 等)視力 眼への処方は視機能の最大化を目標とし、必要に応じて遮光眼鏡・拡大鏡との組み合わせを検討
弱視 ・斜視 ・先天白内障 術後の小児には、治療に必要な眼鏡・コンタクトレンズ代金の約70%が償還払いで給付される3) 。支給条件の更新間隔は以下のとおりである3) :
初回 :処方箋に基づき眼科医が治療上必要と認めた場合再支給 :5歳未満は1年以上経過後、5歳以上は2年以上経過後に著しい度数変化がある場合
支給申請には眼科医の処方箋・領収書・保険証が必要であり、加入している健康保険組合または市区町村に申請する。
ポリカーボネートやトライベックス素材は通常のプラスチックレンズに比べ耐衝撃性が10倍高い。弱視 ・斜視 やオンリーアイ症例では眼外傷による失明リスクを低減するため、耐衝撃性レンズの処方を説明・推奨することが望ましい。
成人の視力検査 および眼鏡処方に関する手引き(2025年)に基づく、外来での検査フロー1) 。
用途の聞き取り :運転、デスクPC(モニター距離40〜80cm)、スマートフォン(30〜40cm)、楽器演奏(譜面距離50〜70cm)、手元作業(30cm前後)など使用場面と視距離を詳細に把握する所持眼鏡の確認 :レンズメータで現行眼鏡の度数・プリズムを計測。装用状況・満足度・不満点を聴取他覚的屈折 検査 :自動レフラクトメータで球面・円柱度数・軸を測定。測定は3回以上行い再現性を確認する自覚的屈折 検査 :フォロプターまたはトライアルフレームで球面度数→円柱度数→軸の順に精密化。MPMVA(最大プラスで最高視力 )を目標とする調節検査 :調節量の評価。近用加入度数の算定に使用。調節ラグがある場合は近用追加を検討視力 測定矯正視力 を記録PD(瞳孔 間距離)測定 :遠用PD・近用PDを正確に計測。PDの誤差はプリズム誤差につながる処方箋の作成 :sphere・cylinder・axis・add・prism・PD・頂間距離を記載
小児・若年者・潜伏性遠視 の疑われる成人では調節麻痺薬が重要である3) 。
薬剤 濃度 点眼方法 特徴 シクロペントラート(サイプレジン®) 1% 10分おきに2回→45〜60分後に検査 第一選択。副作用比較的少ない アトロピン 1%液 1日2回×7日間→4〜5日後に検査 強力。高度遠視 ・弱視 治療に必要 トロピカミド(ミドリンM®) 0.5% 10分おきに2回→30分後 調節麻痺作用弱い。成人の散瞳 に使用
アトロピン使用時は発熱・頻脈・口渇・顔面紅潮(過敏・全身吸収)に注意。小児では涙嚢圧迫を徹底する3) 。
Q
近視管理用眼鏡で近視は治るのか?
A
近視 管理用眼鏡は近視 を「治癒」するものではなく、進行を「抑制」するものである。MiYOSMART®とEssilor® Stellest®は2年間の臨床試験で平均55〜59%の近視 進行抑制が確認されている2) 。装用を中止すると抑制効果は消失するため、近視 進行が落ち着く10代後半まで継続が推奨される。定期的な屈折 ・眼軸長 の測定による経過観察が必要である。
眼鏡レンズは角膜 頂点から離れた位置に置かれるため、度数に応じてイメージが拡大(凸レンズ)または縮小(凹レンズ)して見える。凸レンズは近方の物体を焦点距離以内に引き込み、遠視 眼では網膜 後方に形成されていた焦点を網膜 上へ移動させる。凹レンズは平行光線を発散させ、近視 眼で網膜 手前に形成されていた焦点を後方へ移動させ網膜 上に焦点を形成する。
屈折 度数に左右差がある場合、完全矯正眼鏡を処方すると両眼間でイメージサイズに差が生じる(不等像視 )。凸レンズは拡大、凹レンズは縮小効果をもたらし、頂間距離が大きいほど倍率効果が増大する。乱視 矯正の円柱レンズは経線方向によって倍率が異なる経線不等像視 を生じさせる。
老視 では水晶体 の弾性低下により調節力が不足し、近方に焦点を合わせることができなくなる。加入度数(add)は調節不足を近用部に加えた凸度数で補完するものであり、年齢とともに段階的に増加が必要となる。Pointerの研究では非優位眼への加入度数は優位眼よりわずかに多い傾向があることが示されており14) 、処方に際してこの点を考慮することがある。
調節は毛様体 筋の収縮→チン小帯 の弛緩→水晶体 の膨隆という経路で行われる。成人では年間約0.27Dずつ調節振幅が低下する。40歳で約6D、50歳で約3D、60歳で約1D程度になる(Duane調節表)。この生理的低下を加入度数で補う眼鏡が老視 眼鏡・累進屈折 力レンズである。
調節ラグとは、注視距離に対して実際の焦点が後方にある状態(Near Lag)であり、特に若年近視 者で問題となる。網膜 周辺部の遠視 性デフォーカスが眼軸長 延長のシグナルとなり、近視 進行を促進するとされる。近視 管理用眼鏡(多分割レンズ)はこの周辺デフォーカスを近視 性に変換することで眼軸長 延長を抑制する10) 。
近視 進行の主な機序は眼軸長 延長(軸性近視 )である。眼軸長 が1mm延長すると屈折 誤差が約−2.5〜−3.0D変化する。眼軸長 延長は主として強膜 の伸展によるものであり、網膜 のデフォーカス信号が眼球成長を調節すると考えられている11) 。Bullimoreらの研究では1Dの近視 進行抑制が将来の視力 障害・病的近視 リスクを有意に低減することが示されており9) 、少しの近視 進行抑制でも長期的に大きな意義を持つ。
近視 管理用眼鏡(多分割レンズ)は周辺部のデフォーカスを制御する光学設計を持つ。DIMS 技術(MiYOSMART®)やHALT技術(Stellest®)は、網膜 周辺部に近視 性デフォーカスを付与することで眼軸長 延長の抑制シグナルを送ると考えられている。中心視力 は完全矯正度数で良好に保ちながら、周辺視でのデフォーカス制御を同時に行う設計である2) 。
近視 管理用眼鏡の有効性エビデンス:
MiYOSMART®(HOYA、DIMS 技術):2年間RCTで球面等価度数進行を52%、眼軸長 延長を62%抑制5)
Essilor Stellest®(Nikon-Essilor、HALT技術):2年間RCTで球面等価度数進行を67%抑制(装用率≥12時間/日)6)
装用を中止するとリバウンド効果があり、近視 進行が落ち着く10代後半まで継続が推奨される(ガイドライン推奨)2)
眼鏡レンズにはコンタクトレンズと異なり涙液レンズが形成されない。このため不正乱視 は眼鏡では矯正できず、RGPレンズ や強膜 レンズが必要となる。
成人の視力検査 および眼鏡処方に関する手引き(2025年)では、眼鏡のフィッティングを処方の一部として重視している1) 。外来でのフィッティングチェックポイントとして以下が挙げられる。
頂間距離(BVD) :通常12〜14mm。短くするほど凸レンズは縮小・凹レンズは拡大効果が変化する前傾角 :フレームの垂直角度。前傾角が大きいほど乱視 度数が増える瞳孔 間距離(PD)とレンズ光心のずれ複視 ・眼精疲労 の原因になる鼻パッドの高さ・フレームの幅 :装用中のずれが度数効果を変える
眼鏡作製技能士(国家資格)との連携が推奨される。近視 管理用眼鏡については作製者として眼鏡作製技能士が望ましいとされている2) 。
世界の近視 人口は2000年の13億人から2050年には49億人(うち強度近視 9.4億人)に達すると予測されている4) 。現在ガイドラインで推奨されているのはMiYOSMART®とEssilor® Stellest®の2製品であり、MYOGEN®・MyoCare®・DOTレンズは今後の改訂時に再評価予定である2) 。Bullimoreらは1Dの近視 進行抑制が将来の視力 障害リスクを有意に低減することを示した9) 。
フレームフィッティングの標準化を目的として、眼鏡作製技能士(国家資格)制度が整備されている。近視 管理用眼鏡ガイドラインでは、近視 管理用眼鏡の作製者として眼鏡作製技能士が望ましいとされている2) 。
中学生における強度近視 有病率11.3%は成人の8.2%を超えており2) 、若年層での近視 重症化が公衆衛生上の課題となっている。近視 の自然歴については、IMI(国際近視 研究所)2023年のダイジェストが包括的にまとめている10) 。学齢期からの積極的な近視 管理が求められている。
成人における屈折 異常の有病率は国・民族によって大きく異なる。Kempenらの報告では米国・西ヨーロッパ・オーストラリアの成人における屈折 異常有病率は24〜35%であった15) 。屈折 異常は老視 を含めると成人のほぼ全員に関わる問題であり、眼鏡処方の重要性は今後も増大する。
レンズメーカー各社はHMD(ヘッドマウントディスプレイ)・スマートフォン向けの短中距離に特化した累進設計を開発している。波面収差を考慮した「個別設計」レンズでは、フレーム形状・頂間距離・装用傾斜角・瞳孔 高さを3Dスキャンで計測して最適化したレンズ設計が可能となっている。高度近視 ・高度乱視 での装用感改善に寄与している。不同視 眼鏡処方における不等像視 の対処法については、成人眼鏡処方手引きで詳述されている12) 。老視 眼への加入度数設定の生理的原則についても同手引きが詳しく解説している13) 。加入度数は通常40代半ばから始まり、+1.0Dを必要とする平均年齢は55〜60歳頃と報告されている14) 。
成人視力検査 眼鏡処方手引き作成委員会. 成人の視力検査 および眼鏡処方に関する手引き. 日眼会誌. 2025;129(2):150-260.
近視 管理用眼鏡ガイドライン作成委員会. 近視 管理用眼鏡(多分割レンズ)ガイドライン(第1版). 日眼会誌. 2025;129(10):855-860.小児眼鏡処方手引き作成委員会. 小児の眼鏡処方に関する手引き. 日眼会誌. 2024;128(10):730-800.
Holden BA, Fricke TR, Wilson DA, et al. Global prevalence of myopia and high myopia and temporal trends from 2000 through 2050. Ophthalmology. 2016;123(5):1036-1042.
Lam CSY, Tang WC, Tse DY, et al. Defocus incorporated multiple segments (DIMS ) spectacle lenses slow myopia progression: a 2-year randomised clinical trial. Br J Ophthalmol. 2020;104(3):363-368.
Bao J, Huang Y, Li X, et al. Spectacle lenses with aspherical lenslets for myopia control vs single-vision spectacle lenses: a randomized clinical trial. JAMA Ophthalmol. 2022;140(5):472-478.
日本眼科学会屈折 矯正委員会. 屈折 矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
Jiang Y, Zhu Z, Tan X, et al. Effect of repeated low-level red-light therapy for myopia control in children: a multicenter randomized controlled trial. Ophthalmology. 2022;129(5):509-519.
Bullimore MA, Brennan NA. Myopia control: why each diopter matters. Optom Vis Sci. 2019;96(6):463-465.
Sankaridurg P, Berntsen DA, Bullimore MA, et al. IMI 2023 digest. Invest Ophthalmol Vis Sci. 2023;64(6):7.
Troilo D, Smith EL 3rd, Nickla DL, et al. IMI - Report on experimental models of emmetropization and myopia . Invest Ophthalmol Vis Sci. 2019;60(3):M31-M88.
不二門尚ほか. 不同視 . In: 成人の視力検査 および眼鏡処方に関する手引き. 日眼会誌. 2025;129(2):193-198.
長谷部聡ほか. 老視 . In: 成人の視力検査 および眼鏡処方に関する手引き. 日眼会誌. 2025;129(2):207-213.
Pointer JS. The presbyopic add: the non-dominant eye’s fine time. Clin Exp Optom. 2007;90(2):100-107.
Kempen JH, Mitchell P, Lee KE, et al. The prevalence of refractive errors among adults in the United States, Western Europe, and Australia. Arch Ophthalmol. 2004;122(4):495-505.