眼精疲労(asthenopia)

眼精疲労(調節性・度数不適合によるもの)
1. 眼精疲労とは
Section titled “1. 眼精疲労とは”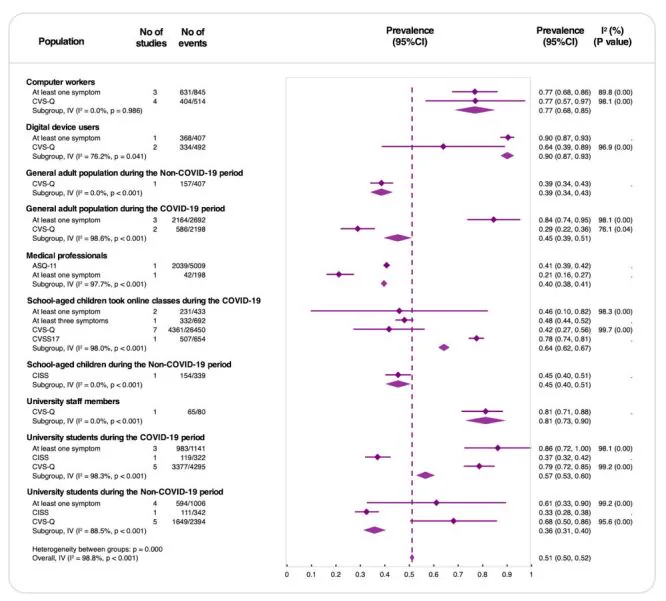
眼精疲労(asthenopia)とは、物を見ているだけで目の疲れや痛み、かすみを感じ、頭痛・吐気、時に嘔吐などを伴う一連の不定症候群を指す。単なる「疲れ目」とは異なり、休息をとっても症状が回復しない重篤な状態であり、器質的・機能的な眼部および全身の異常によって生じる。ICD-10コードはH53.1である。
デジタルデバイスが生活に不可欠となった現代では、コンピュータービジョン症候群(CVS)やデジタル眼精疲労(DES)と呼ばれる亜型が急増している。TFOS(Tear Film & Ocular Surface Society)は DES を「デジタルデバイス画面視聴に特異的に関連した再発性眼症状・所見の発症または悪化」と定義している5)。CVSは眼症状(疲れ目・かすみ・ドライアイ)から筋骨格系症状(頸部・肩痛)・神経症状(頭痛)まで多彩な症状群を指し7)、VDT作業中に生じる「テクノストレス眼症(IT眼症)」は、瞬目の減少によるドライアイと自律神経系の障害を主体とする特徴的な病態である。
有病率の動向:
Song らによる63研究・60,589名のシステマティックレビュー&メタ解析では、眼精疲労の全体有病率は51%(95%CI: 50–52%)と報告されている1)。デジタルデバイスユーザーでは90%、コンピュータ作業者では77%と高く、COVID-19パンデミック中には学齢児で45%から64%へ、大学生で36%から57%へ上昇した1)。デジタル眼精疲労としての有病率は世界的に約66%(95%CI: 59–74%)とされ、COVID-19下では74%(95%CI: 66–81%)に達した17)。
原因分類:
眼精疲労の原因を大別すると、調節性・光学的・筋性・神経性の4タイプに分類される。
| 分類 | 主な原因 |
|---|---|
| 調節性 | 屈折異常・老視による調節負荷、調節けいれん、調節衰弱 |
| 光学的 | 不適切な眼鏡矯正(低矯正・過矯正・不同視矯正不良) |
| 筋性 | 眼位異常(斜視・斜位)・輻輳不全 |
| 神経性 | 全身疾患・精神的要因・VDT作業による自律神経障害 |
「疲れ目」は休息によって症状が回復する一過性の状態を指す。眼精疲労は休息をとっても症状が改善しない重篤な状態であり、屈折異常・眼位異常・全身疾患などの背景疾患に基づく不定症候群として区別される。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”眼精疲労の自覚症状は眼部症状と全身症状の両方を含む多彩な訴えを示す。
メタ解析による症状頻度1):
Song ら(2026)の63研究・60,589名のメタ解析では、以下の症状が報告されている。
| 症状 | 分類 | 特記事項 |
|---|---|---|
| かすみ目・ピントのぼやけ | 眼部 | 最も頻度が高い主訴の一つ |
| 眼の疲れ・だるさ | 眼部 | 全デジタルデバイスユーザーで共通 |
| 眼の乾燥感 | 眼部(ドライアイ) | 瞬目率低下が主因 |
| 眼痛・不快感 | 眼部 | 持続的な鈍痛 |
| 頭痛(前頭部) | 全身 | 調節努力・輻湊努力が関与 |
| 頸部・肩こり | 全身(筋骨格系) | 不適切な姿勢・作業距離が誘因 |
| 複視 | 眼部 | 輻湊不全を伴う場合 |
| 光過敏 | 眼部 | 眼表面障害に関連 |
かすみ・ピントのぼやけ・乾燥感・眼の重い感じも頻繁に訴えられる。重症化すると眼瞼けいれんを生じることもある。眼精疲労の真の治療は原因を探り発症を予防することであり、単なる疲れ目との区別が重要である。
デジタル眼精疲労(DES)の4カテゴリ分類8):
ドライアイ関連症状
眼の乾燥感:瞬目率低下が主因である
異物感・灼熱感:涙液層破綻に起因する
流涙:反射性涙液分泌による
光過敏:眼表面障害に伴い出現する
既存眼疾患の増悪
筋骨格系症状
頸部・肩の痛み:不適切な姿勢が原因となる
腰背部痛:画面位置の不適切さに関連する
手関節・指の疼痛:長時間のキーボード操作で発生する
テクノストレス眼症の特徴的所見:
VDT業務中は瞬目(まばたき)の減少が明らかで、オフィスの乾燥も相まって機能的なドライアイを生じる。作業後はむしろ代償性に瞬目の増加をみる。また近見反応(調節・縮瞳・輻湊)は近方視時に3者同時に誘発されるが、VDT作業後はこの共同性が崩れ、3要素の同時誘発に不一致が生じる。
デジタルデバイスの長時間使用後に眼の乾燥・疲れ・かすみ・頭痛が繰り返し生じ、使用を中断すると改善する場合はデジタル眼精疲労の可能性が高い。CVS-Q(Computer Vision Syndrome Questionnaire、スコア6以上でDES)などの標準化された質問票で評価できる。症状が持続する場合は眼科を受診し、屈折異常・調節異常・ドライアイの有無を確認することが重要である。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”眼精疲労は多因子疾患であり、眼科的・全身的・環境的要因が複合して発症する。
眼科的要因:
- 屈折異常(遠視・乱視・不同視・不適切な眼鏡矯正):遠視・潜伏遠視・乱視は調節機能が阻害されるため長時間の近業に伴う愁訴が多い
- 眼位異常(斜視・斜位):角度の小さい潜在的な斜視でも眼精疲労・頭痛・肩こりの原因となる
- 調節異常(老視・調節けいれん・調節衰弱):老視(30歳代後半から)の初期愁訴は眼精疲労が大多数
- 輻湊・開散障害:調節不全を伴う輻湊不全では近見時の複視・眼精疲労を起こす
- ドライアイ:眼表面障害による刺激症状が眼精疲労の主原因となる
- 緑内障・高眼圧症:視神経乳頭所見・視野異常に伴うもの
全身的要因:
- 循環器障害(低血圧・貧血):しばしば眼の疲れを訴える
- 内分泌異常(甲状腺機能障害):眼精疲労の重要な要因
- 消化器疾患(胃下垂・肝障害):不定愁訴として眼精疲労が出現する
- 妊娠・生理異常・更年期:不定愁訴が生じやすい時期
- Barré-Liéou症候群(頸椎損傷後遺症):自律神経障害を伴い瞳孔・調節系の他覚的異常を示す
- 薬剤(向精神薬・抗ヒスタミン薬):調節機能を減弱させる薬物は多く、服薬は必ず確認すべきである
環境的要因:
- VDT作業(テクノストレス眼症・IT眼症):調節機能異常・眼位異常・涙液分泌機能異常が多い
- Sick building syndrome(シックビル症候群):換気不良ビルの化学的刺激(ホルムアルデヒド等)
- 照明(グレア・輝度差・画面位置)
- 空調(乾燥・直接送風):エアコン使用はOR 23.02と最大のリスク因子
- 作業環境(不適切な姿勢・画面距離・長時間のVDT作業)
メタ解析によるリスク因子と保護因子(OR値)1):
| 因子 | OR(95%CI) | 分類 |
|---|---|---|
| エアコン使用 | 23.02(4.94–107.18) | リスク |
| 既存眼疾患 | 2.59(1.43–4.69) | リスク |
| 不適切な座位姿勢 | 2.02(1.51–2.70) | リスク |
| 遠視 | 1.56(1.10–2.30) | リスク |
| 近視 | 1.51(1.27–1.81) | リスク |
| スクリーン時間(1時間増加ごと) | 1.15(1.09–1.21) | リスク |
| 定期休憩 | 0.21(0.09–0.51) | 保護 |
| 良質な睡眠 | 0.24(0.20–0.30) | 保護 |
| コンピュータ使用知識 | 0.20(0.13–0.30) | 保護 |
| アンチグレアフィルター | 0.34(0.19–0.64) | 保護 |
デジタル眼精疲労に特異的なリスク要因としては、短い画面距離(OR 4.24)、不適切なエルゴノミクス(OR 3.87)、休憩を取らないこと(OR 2.24)が挙げられる15)。画面が水平目線より高い位置にあると眼表面露出面積が増大しドライアイ症状が増悪する5)。コンピュータ作業者を対象としたメタ解析では、VDT使用時間・作業環境・眼鏡矯正状態が有病率の主要な決定因子として同定されている14)。
COVID-19感染後に遠視シフトと眼精疲労症状が出現した症例が報告されており、毛様体筋の調節維持能力の低下が示唆されている2)。
4. 診断と検査方法
Section titled “4. 診断と検査方法”眼精疲労の診断において最も重要なのは詳細な病歴聴取である。VDT使用時間・作業環境・自覚症状の出現タイミング・眼鏡の処方歴・向精神薬や抗アレルギー薬などの薬物服用状態を丁寧に確認する。
必須の眼科的検査:
| 検査 | 目的 | 要点 |
|---|---|---|
| 遠近視力検査 | 屈折異常の確認 | 5m・近見視力(30cm)・中間距離(50cm)すべて計測 |
| 屈折検査 | 適切な矯正値の確認 | オートレフ+自覚的屈折値。必要時サイプレジン点眼 |
| 調節機能検査 | 調節力・調節状態の評価 | 近点測定・反復測定・調節機能解析装置(HFC解析) |
| 眼位検査 | 斜視・斜位の評価 | 交互遮閉試験・プリズム遮閉試験 |
| 立体視検査 | 両眼視機能の評価 | TNO・Titmus |
| ドライアイ検査 | 眼表面障害の評価 | TBUT・シルマー試験・フルオレセイン染色 |
| 裂隙灯顕微鏡検査 | 前眼部疾患の除外 | マイボーム腺機能不全の評価も含む |
| 眼底検査 | 緑内障・眼底疾患の除外 | 視神経乳頭所見・視野異常の確認 |
涙液膜の不安定性が視覚疲労の主因となりうることが指摘されており3)、マイボーム腺機能不全の評価も重要である。
質問票による評価:
標準化された質問票として以下がある8)12)。
| 質問票 | 項目数 | 診断基準 |
|---|---|---|
| CVS-Q(Computer Vision Syndrome Questionnaire) | 16症状 | スコア6以上でDES |
| CVSS17(Computer Vision Symptom Scale) | 17項目 | Raschモデルに基づく |
| DESQ(Digital Eye Strain Questionnaire) | 複数項目 | デジタルデバイス全般に対応 |
客観的検査(研究・専門施設向け)5):
- 臨界フリッカー融合頻度(CFF):視覚疲労の定量化
- 瞬目解析(瞬目率・不完全瞬目の割合):DES診断の補助
- 瞳孔反応・調節微動解析(Fk-map):調節緊張・けいれんの評価
- 眼球運動記録・fixation disparity測定:輻湊不全の評価
除外すべき疾患:
閉塞隅角緑内障・ぶどう膜炎・視神経炎など、眼精疲労に類似した症状を呈する疾患の除外が必要である。特に以下の点に注意する。
- 緑内障・高眼圧症:視神経乳頭所見・視野所見が鑑別の要点
- ドライアイ(MGD含む):涙液膜不安定が眼精疲労の主因となりうる
- 全身疾患(甲状腺・血液・神経疾患):器質的疾患を見逃さない
- 薬剤性:向精神薬・抗ヒスタミン薬・抗コリン薬などによる調節障害
5. 標準的な治療法
Section titled “5. 標準的な治療法”眼精疲労の治療は原因に応じた多面的アプローチが基本である。最も重要なのは原因の解明・除去であり、単に対症療法のみでは再発を繰り返す。治療は以下の優先順位で行う:
- 眼科的原因の解消(屈折矯正・眼位治療・ドライアイ治療)
- 環境・行動の改善(VDT作業環境の最適化・休憩習慣)
- 薬物療法(点眼・栄養介入)
- 全身疾患・薬剤性の治療(原疾患管理・服薬調整)
屈折矯正・眼位矯正
VDT環境改善・行動変容
定期休憩:1時間ごとに10〜15分の休憩を取り、遠くを見るよう努める。
20-20-20ルール:20分ごとに20フィート(約6 m)先を20秒間見つめる13)。
モニター距離・位置:眼とコンピュータの距離は40〜70 cm。視線はやや下向きに画面位置を設定する。
照明・環境:直射日光を避け室内照明は十分に明るく。冷暖房の風は直接当たらないよう換気に注意。湿度管理も重要。
薬物療法・栄養療法
人工涙液:ソフトサンティア点眼液 1回2〜3滴 1日5〜6回
保湿点眼:ヒアレイン点眼液(0.1%)1回1滴 1日5〜6回 + ムコスタ点眼液UD(2%)またはジクアス点眼液(3%)1回1滴 1日5〜6回
調節けいれん治療:ミドリンM点眼液(0.4%)1日1回就寝前(毛様体筋の過緊張を緩和)
眼精疲労治療点眼:サンコバ点眼液(0.02%)1日3〜5回
omega-3脂肪酸補充:TFOSの系統的レビューで高質なエビデンスが示されている唯一の経口栄養介入6)
ブリンキングエクササイズ: 2秒閉眼×2回+2秒強閉瞼を1セットとして反復する11)。VDT作業中の意識的な瞬目練習として有効である。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”眼精疲労の発症機序は原因によって異なり、複数の機序が複合することも多い。
屈折異常・不適切矯正による機序:
未矯正の状態で眼を細めたり、不適正な屈折矯正では調節緊張や調節けいれん、逆に調節不全や調節麻痺を生じる可能性もある。これらの調節異常は眼精疲労の大きな原因であり、負のスパイラルへと進行する。
調節性機序(テクノストレス眼症):
VDT作業・スマートフォン長時間使用による調節緊張の機序は以下の通りである。近業継続によって毛様体筋が持続的に収縮・緊張し、弛緩が困難になる(調節緊張)。さらに重症化すると調節けいれんとなり、偽近視様の遠方視力低下が生じる。調節機能解析装置(Fk-map)では近方視標に対してHFC値が高い調節緊張〜けいれんパターンを示す。この状態では眼精疲労が慢性化しやすい。調節麻痺薬(ミドリンM)の就寝前点眼により毛様体筋を弛緩させることで改善が図られる。
輻輳・両眼視の機序:
調節不全を伴う輻輳不全では、調節性輻輳と融像性輻輳がともに不十分となり、近見時の複視・眼精疲労を引き起こす。デジタルデバイスの近距離使用は長時間の調節努力を要し、調節振幅の低下・近見輻輳点の後退・調節ラグの増大をもたらす9)10)。
瞬目異常と眼表面障害の機序:
デジタルデバイス使用中は瞬目率が低下し不完全瞬目が増加する5)8)。正常時の瞬目率は毎分15〜20回とされるが、画面注視中は有意に減少する。瞬目率の低下は涙液蒸発を促進して涙液浸透圧を上昇させ、眼表面の乾燥・炎症を惹起する。涙液膜の不安定性は視覚疲労の主因の一つである3)。
栄養学的・代謝的機序:
DHA(ドコサヘキサエン酸)は網膜光受容体のリン脂質の約50%を占め、omega-3系多価不飽和脂肪酸(PUFAs)の補給が網膜・眼表面の酸化ストレス軽減に有効であることが示唆されている4)。
COVID-19後の機序:
COVID-19感染後に副交感神経支配の低下が生じ、毛様体筋の緊張が低下することで遠視方向への屈折シフトが起こり、眼精疲労症状が出現することが報告されている2)。31歳女性、25歳男性、22歳男性の3症例のいずれも遠視シフトが認められ、適切な眼鏡処方によって症状が改善した。この機序はCOVID-19の神経系への後遺症として自律神経・副交感神経系が障害されることに起因すると考えられており、ロングCOVID患者の眼科的評価においても屈折状態の変化に注意が必要である。
眼精疲労と涙液膜安定性:
涙液膜の不安定性は視覚疲労の主因の一つである3)。正常な涙液膜がなければ光学的に均一な眼表面が保たれず、視力のゆらぎ・かすみが生じる。デジタルデバイス使用中の瞬目率低下はこの涙液膜不安定を引き起こす主要な機序となる。マイボーム腺機能不全(MGD)による蒸発亢進型ドライアイは、眼精疲労を悪化させる重要な併存状態であり、積極的な評価と治療が必要である。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”統一的な診断定義の提案:
眼精疲労には国際的に合意された診断定義がなく、研究間での比較が困難である。Song ら(2026)のメタ解析は、以下の統一的診断基準を提案している1)。
提案された定義:「主として視覚作業に起因し、眼または視覚に関連した1つ以上の症状(眼の疲れ、かすみ、痛みなど)を呈し、休息によって部分的または完全に軽減する症候群」。この定義が標準化されれば、今後の疫学研究・介入研究の質が向上すると期待される。
今後の治療・管理の方向性:
現在の眼精疲労治療は主に対症療法であるが、以下の方向への進化が期待されている:
- AIによる個別化管理:ウェアラブルデバイスを活用した瞬目率・スクリーンタイム・姿勢のリアルタイムモニタリングと個別フィードバック
- 涙液成分の精密評価:涙液中の炎症マーカー(IL-6、IL-8、ICAM-1等)の点眼ベース計測による診断精度向上
- VR環境での評価:VRヘッドセットを用いた標準化された両眼視機能評価プロトコルの開発
- 薬物療法の進展:ムチン産生促進点眼・抗炎症点眼による眼表面保護と視覚疲労軽減
- デジタルヘルス介入:スクリーン使用行動変容アプリ・定期休憩リマインダーシステムの有効性評価
有病率の世界的動向13)17):
| 集団 | 有病率 |
|---|---|
| 世界(通常時、DES) | 66%(95%CI: 59–74%) |
| COVID-19中(DES) | 74%(95%CI: 66–81%) |
| 非学生(COVID中) | 82% |
| 学生(COVID中) | 70% |
| 全年齢・眼精疲労全体 | 51%(95%CI: 50–52%) |
| デジタルデバイスユーザー | 90% |
| コンピュータ作業者 | 77% |
小児への影響:
DESは小児において「影のパンデミック」とも称されている16)。COVID-19流行前後で平均スクリーンタイムが1.9時間から3.9時間に倍増し、小児のDES有病率は50.2%に達した。14歳以上・男児・1日5時間超のデバイス使用がリスク要因として同定されている。
omega-3脂肪酸サプリメントの可能性:
omega-3系PUFAs の補給が眼表面の酸化ストレスを軽減し、涙液膜の安定化を通じて視覚疲労を改善する可能性がある4)。TFOSの系統的レビューでは、経口omega-3脂肪酸補充が最もエビデンスレベルの高い管理法として位置づけられている6)。
涙液膜安定性の客観的評価技術:
涙液膜の安定性を客観的に評価する手法の開発が進んでいる3)。この技術が臨床応用されれば、ドライアイ関連の眼精疲労を客観的に診断・モニタリングできるようになると考えられる。デジタルデバイス使用中の非侵襲的涙液膜評価(NIBUT:Non-Invasive Break-Up Time)が普及すれば、スクリーンタイム前後での眼表面の変化をリアルタイムに追跡できる可能性がある。
VRヘッドマウントディスプレイの影響:
VR(仮想現実)ヘッドマウントディスプレイは従来のスクリーンとは異なる近距離視覚負荷をもたらし、調節・輻輳機能への影響が懸念される。AIやウェアラブルデバイスを活用したDESモニタリング・予防システムの開発も進んでいる。
眼精疲労と医療経済:
眼精疲労は世界的にみて生産性低下・医療費増大と密接に関連している。COVID-19パンデミック以降のリモートワーク常態化により、職場における眼精疲労対策(エルゴノミクスの整備・定期休憩の制度化・定期眼科検診)の経済的意義が再評価されている。スクリーンタイム1時間増加あたりOR 1.15倍のリスク増加を考えると、職場環境整備への投資が長期的な医療費削減につながる可能性が高い1)。
眼精疲労の予防プログラム:
職場・学校での眼精疲労予防に向けた以下の取り組みが推奨される:
- 定期的な眼科検診:屈折異常・眼位異常・ドライアイの早期発見と治療
- エルゴノミクス評価:モニター高さ・距離・室内照明・椅子の高さ等
- 20-20-20ルールの制度化:ポモドーロテクニックに代表される定期休憩の仕組み化
- スクリーンタイム管理ツール:使用時間の記録と上限設定
- アンチグレアフィルターの導入:OR 0.34の保護因子として有効1)
8. 参考文献
Section titled “8. 参考文献”-
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
-
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection: Case reports from two continents. Indian J Ophthalmol. 2023;71:2592-2594.
-
Watanabe M, Hirota M, Takigawa R, et al. Objective evaluation of relationship between tear film stability and visual fatigue [Response to Letter]. Clin Optom. 2025;17:281-282.
-
Duan H, Song W, Zhao J, Yan W. Polyunsaturated fatty acids (PUFAs): sources, digestion, absorption, application and their potential adjunctive effects on visual fatigue. Nutrients. 2023;15:2633.
-
Wolffsohn JS, Flitcroft DI, Gifford KL, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
-
Downie LE, Craig JP, Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.
-
Kahal F, Al Darra A, Torbey A. Computer vision syndrome: a comprehensive literature review. Future Sci OA. 2025;11(1):2476923.
-
Pucker AD, Kerr AM, Sanderson J, Lievens C. Digital Eye Strain: Updated Perspectives. Clin Optom. 2024;16:249-261.
-
Barata MJ, Aguiar P, Grzybowski A, Moreira-Rosário A, Lança C. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes, and the Need for Objective Assessment. J Eye Mov Res. 2025.
-
Kaur K, Gurnani B, Nayak S, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
-
Pavel IA, Bogdanici CM, Donica VC, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
-
Mylona I, Glynatsis MN, Floros GD, Kandarakis S. Spotlight on Digital Eye Strain. Clin Optom. 2023;15:29-36.
-
León-Figueroa DA, Barboza JJ, Siddiq A, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic: a systematic review and meta-analysis. BMC Public Health. 2024;24:640.
-
Lema DW, Anbesu EW. Computer vision syndrome and its determinants: A systematic review and meta-analysis. SAGE Open Med. 2022;10:20503121221142400.
-
Lem DW, Gierhart DL, Davey PG. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
-
Bhattacharya S, Heidler P, Saleem SM, Marzo RR. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic in the Era of COVID-19: A Mini Review. Front Public Health. 2022;10:945082.
-
Anbesu EW, Lema DW. Prevalence of computer vision syndrome: a systematic review and meta-analysis. Sci Rep. 2023;13:1801.
