ภาวะตาล้า (asthenopia)
ตาล้าและหนัก: แย่ลงเมื่อทำงานระยะใกล้เป็นเวลานาน
ตามัว: อาจเกิดขึ้นได้ทั้งเวลามองไกลและมองใกล้
ปวดตาและไม่สบายตา: รู้สึกเป็นอาการปวดตื้อๆ ต่อเนื่อง
เห็นภาพซ้อน (พบน้อย): เกิดขึ้นเมื่อมีความผิดปกติของการทำงานของคอนเวอร์เจนซ์

อาการล้าตา (asthenopia) คือกลุ่มอาการไม่จำเพาะที่รวมถึงอาการเมื่อยล้าตา ปวดตาหรือตามัวเมื่อมองวัตถุ ร่วมกับปวดศีรษะ คลื่นไส้ และบางครั้งอาเจียน แตกต่างจาก “ตาเมื่อยล้า” ทั่วไป ตรงที่เป็นภาวะรุนแรงที่ไม่ดีขึ้นเมื่อพักผ่อน เกิดจากความผิดปกติทางโครงสร้างหรือหน้าที่ของตาหรือร่างกาย รหัส ICD-10 คือ H53.1
ในยุคสมัยใหม่ที่อุปกรณ์ดิจิทัลกลายเป็นสิ่งจำเป็นในชีวิต ชนิดย่อยเช่น กลุ่มอาการการมองเห็นจากคอมพิวเตอร์ (CVS) และอาการล้าตาดิจิทัล (DES) กำลังเพิ่มขึ้นอย่างรวดเร็ว TFOS (สมาคมฟิล์มน้ำตาและผิวตา) นิยาม DES ว่า “การเกิดหรือการแย่ลงของอาการและอาการแสดงทางตาที่เกิดขึ้นซ้ำซึ่งเกี่ยวข้องเฉพาะกับการดูหน้าจออุปกรณ์ดิจิทัล”5) CVS ครอบคลุมอาการหลากหลายตั้งแต่ทางตา (เมื่อยล้าตา ตามัว ตาแห้ง) ไปจนถึงทางกล้ามเนื้อและโครงกระดูก (ปวดคอ/ไหล่) และทางระบบประสาท (ปวดศีรษะ)7) และ “อาการล้าตาจากเทคโนโลยี (IT eye strain)” ที่เกิดขึ้นระหว่างการทำงาน VDT เป็นภาวะที่มีลักษณะเฉพาะคือตาแห้งจากการลดลงของอัตราการกระพริบตาและความผิดปกติของระบบประสาทอัตโนมัติ
แนวโน้มความชุก:
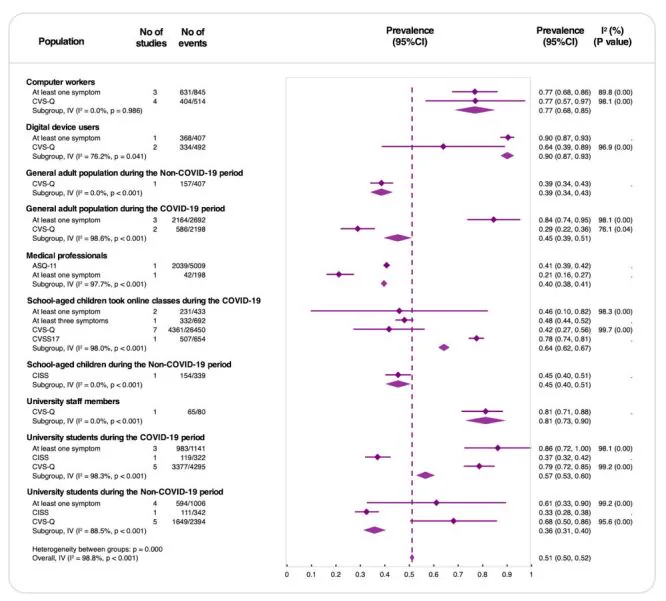
ในการทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมานโดย Song และคณะ จาก 63 การศึกษา จำนวน 60,589 คน ความชุกโดยรวมของอาการล้าตาคือ 51% (ช่วงความเชื่อมั่น 95%: 50–52%)1) สูงในผู้ใช้อุปกรณ์ดิจิทัล (90%) และผู้ใช้คอมพิวเตอร์ (77%) และในช่วงการระบาดของ COVID-19 เพิ่มขึ้นจาก 45% เป็น 64% ในเด็กวัยเรียน และจาก 36% เป็น 57% ในนักศึกษามหาวิทยาลัย1) ความชุกทั่วโลกของอาการล้าตาดิจิทัลประมาณ 66% (ช่วงความเชื่อมั่น 95%: 59–74%) และสูงถึง 74% (ช่วงความเชื่อมั่น 95%: 66–81%) ในช่วง COVID-1917)
การจำแนกสาเหตุ:
สาเหตุของอาการล้าตาสามารถจำแนกได้เป็นสี่ประเภทหลัก: การปรับตา, เชิงทัศนศาสตร์, กล้ามเนื้อ, และประสาท
| การจำแนก | สาเหตุหลัก |
|---|---|
| การปรับตา | ภาระการปรับตาเนื่องจากความผิดปกติของการหักเหแสงหรือสายตายาวตามอายุ, การเกร็งของการปรับตา, การอ่อนแรงของการปรับตา |
| เชิงทัศนศาสตร์ | การแก้ไขแว่นตาไม่เหมาะสม (แก้ไขน้อยเกินไป, แก้ไขมากเกินไป, แก้ไขสายตาต่างข้างไม่ดี) |
| กล้ามเนื้อ | ความผิดปกติของตำแหน่งตา (ตาเหล่, heterophoria), การทำงานของการลู่ตาไม่เพียงพอ |
| ทางระบบประสาท | โรคทางระบบ ปัจจัยทางจิตใจ ความผิดปกติของระบบประสาทอัตโนมัติจากการทำงานกับจอภาพ |
“ตาล้า” หมายถึงภาวะชั่วคราวที่อาการดีขึ้นเมื่อพักผ่อน ส่วนภาวะตาล้าเมื่อยล้าเป็นภาวะรุนแรงที่อาการไม่ดีขึ้นแม้พักผ่อน และถูกจำแนกเป็นกลุ่มอาการไม่จำเพาะที่มีสาเหตุจากโรคพื้นเดิม เช่น ความผิดปกติของการหักเหแสง ความผิดปกติของตำแหน่งตา และโรคทางระบบ
อาการทางความรู้สึกของภาวะตาล้าเมื่อยล้ารวมถึงข้อร้องเรียนที่หลากหลายทั้งอาการทางตาและทางระบบ
ความถี่ของอาการจากการวิเคราะห์อภิมาน1):
ในการวิเคราะห์อภิมานของ Song และคณะ (2026) จาก 63 การศึกษาและผู้เข้าร่วม 60,589 คน มีรายงานอาการดังต่อไปนี้
| อาการ | การจำแนก | หมายเหตุพิเศษ |
|---|---|---|
| ตามัวหรือโฟกัสไม่ชัด | ทางตา | หนึ่งในข้อร้องเรียนที่พบบ่อยที่สุด |
| ตาล้าหรือหนักตา | ทางตา | พบได้ทั่วไปในผู้ใช้อุปกรณ์ดิจิทัลทุกคน |
| ความรู้สึกตาแห้ง | ตา (ตาแห้ง) | อัตราการกระพริบตาลดลงเป็นสาเหตุหลัก |
| ปวดตาหรือรู้สึกไม่สบายตา | ตา | ปวดตื้อๆ ต่อเนื่อง |
| ปวดศีรษะ (บริเวณหน้าผาก) | ทั่วร่างกาย | เกิดจากความพยายามในการปรับโฟกัสและการหักเหของตา |
| คอและไหล่ตึง | ทั่วร่างกาย (ระบบกล้ามเนื้อและกระดูก) | ท่าทางหรือระยะการทำงานที่ไม่เหมาะสมเป็นปัจจัยกระตุ้น |
| เห็นภาพซ้อน | ตา | เมื่อมีภาวะการหักเหของตาไม่เพียงพอร่วมด้วย |
| กลัวแสง | ตา | เกี่ยวข้องกับความผิดปกติของผิวตา |
ผู้ป่วยมักบ่นว่ามองไม่ชัด โฟกัสไม่คม รู้สึกตาแห้ง และตาหนัก เมื่ออาการรุนแรงขึ้นอาจเกิดภาวะหนังตากระตุก การรักษาที่แท้จริงของภาวะตาล้าคือการหาสาเหตุและป้องกันการเกิด ซึ่งสำคัญที่จะแยกแยะจากอาการตาล้าธรรมดา
การจำแนกภาวะตาล้าจากดิจิทัล (DES) ออกเป็น 4 ประเภท8):
ภาวะตาล้า (asthenopia)
ตาล้าและหนัก: แย่ลงเมื่อทำงานระยะใกล้เป็นเวลานาน
ตามัว: อาจเกิดขึ้นได้ทั้งเวลามองไกลและมองใกล้
ปวดตาและไม่สบายตา: รู้สึกเป็นอาการปวดตื้อๆ ต่อเนื่อง
เห็นภาพซ้อน (พบน้อย): เกิดขึ้นเมื่อมีความผิดปกติของการทำงานของคอนเวอร์เจนซ์
อาการที่เกี่ยวข้องกับตาแห้ง
ความรู้สึกตาแห้ง: สาเหตุหลักคืออัตราการกระพริบตาลดลง
ความรู้สึกมีสิ่งแปลกปลอมและแสบร้อน: เนื่องจากการแตกของฟิล์มน้ำตา
น้ำตาไหล: เนื่องจากการหลั่งน้ำตาแบบสะท้อน
กลัวแสง: เกิดขึ้นร่วมกับความผิดปกติของผิวตา
การกำเริบของโรคตาที่มีอยู่เดิม
การปรากฏของค่าสายตาที่ไม่ได้แก้ไข: สายตาเอียงเล็กน้อยหรือสายตายาวตามวัยทำให้อาการรุนแรงขึ้น
ปวดศีรษะ: โดยเฉพาะบริเวณหน้าผาก
การโฟกัสลำบาก: ชัดเจนมากขึ้นในสายตายาวตามวัย
อาการทางระบบกล้ามเนื้อและโครงกระดูก
ปวดคอและไหล่: เกิดจากท่าทางที่ไม่เหมาะสม
ปวดหลังส่วนล่าง: เกี่ยวข้องกับตำแหน่งหน้าจอที่ไม่เหมาะสม
ปวดข้อมือและนิ้ว: เกิดจากการใช้แป้นพิมพ์เป็นเวลานาน
ลักษณะเฉพาะของภาวะเครียดทางตาจากเทคโนโลยี:
ระหว่างการทำงานกับ VDT การกระพริบตาลดลงอย่างชัดเจน และเมื่อรวมกับอากาศแห้งในสำนักงาน ทำให้เกิดภาวะตาแห้งจากการทำงาน หลังเลิกงานจะมีการกระพริบตาเพิ่มขึ้นแบบชดเชย นอกจากนี้ การตอบสนองของการมองใกล้ (การปรับโฟกัส, การหดตัวของรูม่านตา, การเบนเข้าหากัน) จะถูกกระตุ้นพร้อมกันเมื่อมองใกล้ แต่หลังการทำงานกับ VDT การทำงานร่วมกันนี้จะเสียไป และเกิดความไม่สอดคล้องกันในการกระตุ้นพร้อมกันขององค์ประกอบทั้งสาม
หากตาแห้ง เหนื่อยล้า ตาพร่ามัว และปวดศีรษะเกิดขึ้นซ้ำๆ หลังจากใช้อุปกรณ์ดิจิทัลเป็นเวลานาน และดีขึ้นเมื่อหยุดใช้ มีความเป็นไปได้สูงว่าเป็นอาการล้าตาจากดิจิทัล สามารถประเมินได้ด้วยแบบสอบถามมาตรฐาน เช่น CVS-Q (แบบสอบถามกลุ่มอาการทางสายตาจากคอมพิวเตอร์ คะแนน ≥6 บ่งชี้ DES) หากอาการยังคงอยู่ สิ่งสำคัญคือต้องไปพบจักษุแพทย์เพื่อตรวจสอบค่าสายตาผิดปกติ ความผิดปกติของการปรับโฟกัส หรือภาวะตาแห้ง
อาการล้าตาเป็นโรคที่มีหลายปัจจัย เกิดจากปัจจัยทางตา ปัจจัยทางระบบ และปัจจัยสิ่งแวดล้อมร่วมกัน
ปัจจัยทางตา:
ปัจจัยทางระบบ:
ปัจจัยด้านสิ่งแวดล้อม:
ปัจจัยเสี่ยงและปัจจัยป้องกันจากการวิเคราะห์อภิมาน (ค่า OR) 1):
| ปัจจัย | OR (95% CI) | การจำแนก |
|---|---|---|
| การใช้เครื่องปรับอากาศ | 23.02 (4.94–107.18) | ความเสี่ยง |
| โรคตาที่มีอยู่เดิม | 2.59 (1.43–4.69) | ความเสี่ยง |
| ท่าทางการนั่งที่ไม่เหมาะสม | 2.02 (1.51–2.70) | ความเสี่ยง |
| สายตายาว | 1.56 (1.10–2.30) | ความเสี่ยง |
| สายตาสั้น | 1.51 (1.27–1.81) | ความเสี่ยง |
| เวลาหน้าจอ (ต่อการเพิ่มขึ้น 1 ชั่วโมง) | 1.15 (1.09–1.21) | ความเสี่ยง |
| การพักเป็นระยะ | 0.21 (0.09–0.51) | การป้องกัน |
| การนอนหลับที่มีคุณภาพ | 0.24 (0.20–0.30) | การป้องกัน |
| ความรู้ในการใช้คอมพิวเตอร์ | 0.20 (0.13–0.30) | ป้องกัน |
| ฟิลเตอร์กันแสงสะท้อน | 0.34 (0.19–0.64) | ป้องกัน |
ปัจจัยเสี่ยงเฉพาะสำหรับอาการล้าตาจากดิจิทัล ได้แก่ ระยะห่างจากหน้าจอสั้น (OR 4.24) การยศาสตร์ที่ไม่เหมาะสม (OR 3.87) และการไม่พักสายตา (OR 2.24)15) เมื่อหน้าจออยู่สูงกว่าระดับสายตาแนวนอน พื้นที่ผิวตาที่สัมผัสจะเพิ่มขึ้นและอาการตาแห้งจะแย่ลง5) ในการวิเคราะห์อภิมานในผู้ทำงานคอมพิวเตอร์ เวลาใช้ VDT สภาพแวดล้อมการทำงาน และสถานะการแก้ไขสายตาด้วยแว่นตาถูกระบุว่าเป็นปัจจัยกำหนดหลักของความชุก14).
มีรายงานผู้ป่วยที่มีการเปลี่ยนแปลงไปทางสายตายาวและอาการล้าตาหลังการติดเชื้อ COVID-19 ซึ่งบ่งชี้ถึงความสามารถในการรักษาการปรับตาของกล้ามเนื้อปรับเลนส์ที่ลดลง2).
ความเสี่ยงของอาการล้าตาเพิ่มขึ้น OR 1.15 (95% CI: 1.09–1.21) ต่อชั่วโมงที่เพิ่มขึ้นของเวลาใช้หน้าจอ1) ในทางกลับกัน การพักสายตาเป็นประจำช่วยลดความเสี่ยงลงเหลือ OR 0.21 การจำกัดเวลาใช้หน้าจอร่วมกับการพักสายตาเป็นประจำเป็นสิ่งสำคัญ
สิ่งที่สำคัญที่สุดในการวินิจฉัยอาการล้าตาคือการซักประวัติอย่างละเอียด ต้องตรวจสอบเวลาใช้ VDT สภาพแวดล้อมการทำงาน ช่วงเวลาที่เกิดอาการตามประวัติ การสั่งจ่ายแว่นตา และการใช้ยา เช่น ยาออกฤทธิ์ต่อจิตประสาทและยาแก้แพ้ อย่างละเอียด
การตรวจทางจักษุวิทยาที่จำเป็น:
| การตรวจ | วัตถุประสงค์ | ประเด็นสำคัญ |
|---|---|---|
| ตรวจวัดสายตาระยะไกลและใกล้ | ยืนยันค่าสายตาผิดปกติ | วัดสายตาที่ 5 เมตร, ระยะใกล้ (30 ซม.) และระยะกลาง (50 ซม.) |
| ตรวจวัดค่าสายตา | ยืนยันค่าแก้ไขที่เหมาะสม | เครื่องวัดค่าสายตาอัตโนมัติ + ค่าสายตาจากการตรวจวัดแบบอัตนัย หากจำเป็น หยอดยาหยอดตาคลายกล้ามเนื้อปรับโฟกัส |
| ตรวจการทำงานของกล้ามเนื้อปรับโฟกัส | ประเมินกำลังและสถานะการปรับโฟกัส | วัดจุดใกล้, วัดซ้ำ, วิเคราะห์การทำงานของกล้ามเนื้อปรับโฟกัส (HFC analysis) |
| ตรวจตำแหน่งตา | ประเมินตาเหล่และตาเข | ทดสอบสลับปิดตา, ทดสอบปิดตาด้วยปริซึม |
| ตรวจการมองเห็นสามมิติ | ประเมินการมองเห็นด้วยสองตา | TNO, Titmus |
| การทดสอบตาแห้ง | การประเมินความเสียหายของผิวตา | TBUT, การทดสอบ Schirmer, การย้อมฟลูออเรสซีน |
| การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด | การแยกโรคของส่วนหน้าตา | รวมถึงการประเมินความผิดปกติของต่อมไมโบเมียน |
| การตรวจอวัยวะภายในตา | การแยกโรคต้อหินและโรคอวัยวะภายในตา | การยืนยันลักษณะของจานประสาทตาและความบกพร่องของลานสายตา |
มีการชี้ให้เห็นว่าความไม่เสถียรของฟิล์มน้ำตาสามารถเป็นสาเหตุหลักของความล้าทางสายตา3) และการประเมินความผิดปกติของต่อมไมโบเมียนก็มีความสำคัญเช่นกัน
การประเมินด้วยแบบสอบถาม:
แบบสอบถามมาตรฐานมีดังนี้8)12)
| แบบสอบถาม | จำนวนข้อ | เกณฑ์การวินิจฉัย |
|---|---|---|
| CVS-Q (แบบสอบถามกลุ่มอาการการมองเห็นจากคอมพิวเตอร์) | 16 อาการ | คะแนน ≥6 บ่งชี้ DES |
| CVSS17 (มาตรวัดอาการการมองเห็นจากคอมพิวเตอร์) | 17 ข้อ | อิงตามแบบจำลอง Rasch |
| DESQ (แบบสอบถามอาการล้าตาจากดิจิทัล) | หลายข้อ | ครอบคลุมอุปกรณ์ดิจิทัลทั้งหมด |
การตรวจวัดเชิงวัตถุ (สำหรับการวิจัยและสถานพยาบาลเฉพาะทาง)5):
โรคที่ควรแยกออก:
จำเป็นต้องแยกโรคที่มีอาการคล้ายกับอาการล้าของตา เช่น โรคต้อหินมุมปิด ม่านตาอักเสบ และประสาทตาอักเสบ โดยเฉพาะอย่างยิ่งควรสังเกตประเด็นต่อไปนี้
การรักษาอาการล้าของตานั้นโดยพื้นฐานแล้วเป็นแนวทางหลายด้านตามสาเหตุ สิ่งสำคัญที่สุดคือการค้นหาและกำจัดสาเหตุ การรักษาตามอาการเพียงอย่างเดียวจะทำให้เกิดการกลับเป็นซ้ำ การรักษาจะดำเนินการตามลำดับความสำคัญดังนี้:
การแก้ไขสายตาผิดปกติและการแก้ไขตำแหน่งตา
การสั่งแว่นตาที่เหมาะสม: วิธีการที่สำคัญที่สุดในการรักษาอาการล้าของตา แก้ไขสายตายาว สายตาเอียง และสายตาต่างข้างอย่างแม่นยำ ทั้งการแก้ไขน้อยเกินไปและมากเกินไปอาจทำให้เกิดอาการล้าของตาได้
การสั่งคอนแทคเลนส์: ในกรณีที่สายตาต่างข้างมาก คอนแทคเลนส์มีประสิทธิภาพมากกว่าแว่นตาในการลดภาพขนาดต่างกัน
แว่นปริซึม: สำหรับภาวะตาเหล่แฝงประมาณ 10 ไดออปเตอร์ปริซึม (Δ) แว่นปริซึมมีประสิทธิภาพ ในความผิดปกติของตำแหน่งตาแนวตั้ง แม้มุมเล็กก็มีพื้นที่การรวมภาพแคบ ดังนั้นควรพิจารณาการรักษาอย่างจริงจัง
การฝึกการมองเห็น: การฝึกสำหรับภาวะการเหล่ไม่พอและความผิดปกติของการมองเห็นสองตา การผ่าตัดเหมาะสำหรับความผิดปกติของแนวตาที่มีมุมมาก
การปรับปรุงสภาพแวดล้อม VDT และการปรับเปลี่ยนพฤติกรรม
การพักเป็นระยะ: พัก 10-15 นาทีทุกชั่วโมง และพยายามมองไกล
กฎ 20-20-20: ทุก 20 นาที ให้มองสิ่งที่อยู่ห่าง 20 ฟุต (ประมาณ 6 เมตร) เป็นเวลา 20 วินาที13)
ระยะห่างและตำแหน่งจอภาพ: รักษาระยะห่างระหว่างตากับคอมพิวเตอร์ 40-70 ซม. วางตำแหน่งหน้าจอให้ต่ำกว่าแนวสายตาเล็กน้อย
แสงสว่างและสภาพแวดล้อม: หลีกเลี่ยงแสงแดดโดยตรง ตรวจสอบให้แน่ใจว่าแสงในห้องเพียงพอ หลีกเลี่ยงลมจากเครื่องปรับอากาศหรือเครื่องทำความร้อนโดยตรง ใส่ใจการระบายอากาศ การควบคุมความชื้นก็สำคัญ
การรักษาด้วยยาและโภชนาการ
น้ำตาเทียม: ยาหยอดตา Soft Santear ครั้งละ 2-3 หยด วันละ 5-6 ครั้ง
ยาหยอดตาชุ่มชื้น: Hyalein (0.1%) 1 หยด วันละ 5-6 ครั้ง + Mucosta (2%) หรือ Diquas (3%) 1 หยด วันละ 5-6 ครั้ง
การรักษาภาวะเกร็งของกล้ามเนื้อปรับตา: Mydrin M (0.4%) วันละ 1 ครั้งก่อนนอน (เพื่อคลายความตึงเครียดของกล้ามเนื้อซิลิอารี)
ยาหยอดตารักษาอาการล้าตา: Sancoba (0.02%) วันละ 3-5 ครั้ง
การเสริมกรดไขมันโอเมก้า-3: การแทรกแซงทางโภชนาการทางปากเพียงอย่างเดียวที่มีหลักฐานคุณภาพสูงตามการทบทวนอย่างเป็นระบบของ TFOS6)
การฝึกกระพริบตา: หลับตา 2 วินาที 2 ครั้ง + หลับตาแน่น 2 วินาทีเป็น 1 เซ็ต ทำซ้ำ11) มีประสิทธิภาพในการฝึกกระพริบตาอย่างมีสติขณะทำงาน VDT
ในการทดลองแบบสุ่มและมีกลุ่มควบคุมในปัจจุบัน ยังไม่ได้รับการยืนยันหลักฐานว่าเลนส์ตัดแสงสีฟ้าช่วยลดอาการปวดล้าตาได้อย่างมีนัยสำคัญ 5) สาเหตุหลักของอาการปวดล้าตาคือความล้าของการปรับโฟกัส ความผิดปกติของการกระพริบตา และปัจจัยแวดล้อม ไม่ใช่ลักษณะความยาวคลื่นของแสง เพื่อการป้องกัน แนะนำให้ให้ความสำคัญกับกฎ 20-20-20 การแก้ไขสายตาที่เหมาะสม และการปรับสภาพแวดล้อมการทำงานให้เหมาะสม
กลไกการเกิดอาการปวดล้าตาแตกต่างกันไปตามสาเหตุ และมักมีหลายกลไกร่วมกัน
กลไกจากความผิดปกติของการหักเหแสงและการแก้ไขที่ไม่เหมาะสม:
ในสภาวะที่ไม่ได้รับการแก้ไข การหรี่ตาหรือการแก้ไขการหักเหแสงที่ไม่เหมาะสมอาจทำให้เกิดความตึงตัวของการปรับโฟกัส การหดเกร็งของการปรับโฟกัส หรือในทางกลับกัน การปรับโฟกัสไม่พอหรืออัมพาตของการปรับโฟกัส ความผิดปกติของการปรับโฟกัสเหล่านี้เป็นสาเหตุสำคัญของอาการปวดล้าตาและสามารถพัฒนาเป็นวงจรอุบาทว์ได้
กลไกการปรับโฟกัส (ภาวะเครียดทางตาจากเทคโนโลยี):
กลไกความตึงตัวของการปรับโฟกัสจากการทำงานกับจอภาพและการใช้สมาร์ทโฟนเป็นเวลานานมีดังนี้ การทำงานระยะใกล้อย่างต่อเนื่องทำให้กล้ามเนื้อปรับโฟกัสหดตัวและตึงตัวอย่างต่อเนื่อง ทำให้ผ่อนคลายได้ยาก (ความตึงตัวของการปรับโฟกัส) เมื่อรุนแรงขึ้นจะเกิดการหดเกร็งของการปรับโฟกัส ทำให้การมองเห็นระยะไกลลดลงคล้ายสายตาสั้นเทียม เครื่องวิเคราะห์การทำงานของการปรับโฟกัส (Fk-map) แสดงรูปแบบความตึงตัวถึงการหดเกร็งของการปรับโฟกัสโดยมีค่า HFC สูงสำหรับเป้าหมายใกล้ ในภาวะนี้ อาการปวดล้าตามักกลายเป็นเรื้อรัง การปรับปรุงสามารถทำได้โดยการใช้ยาหยอดตาคลายกล้ามเนื้อปรับโฟกัส (Mydrin M) ก่อนนอนเพื่อผ่อนคลายกล้ามเนื้อปรับโฟกัส
กลไกการหุบตาและการมองเห็นสองตา:
ในภาวะการหุบตาไม่พอร่วมกับการปรับโฟกัสไม่พอ ทั้งการหุบตาแบบปรับโฟกัสและการหุบตาแบบผสานภาพไม่เพียงพอ ทำให้เกิดภาพซ้อนระยะใกล้และปวดล้าตา การใช้อุปกรณ์ดิจิทัลในระยะใกล้ต้องใช้ความพยายามในการปรับโฟกัสเป็นเวลานาน ทำให้แอมพลิจูดของการปรับโฟกัสลดลง จุดหุบตาใกล้ถอยออก และค่าแล็กของการปรับโฟกัสเพิ่มขึ้น 9)10)
กลไกความผิดปกติของการกระพริบตาและความผิดปกติของผิวตา:
ระหว่างการใช้อุปกรณ์ดิจิทัล อัตราการกระพริบตาลดลงและการกระพริบตาไม่สมบูรณ์เพิ่มขึ้น 5)8) อัตราการกระพริบตาปกติคือ 15-20 ครั้งต่อนาที แต่ลดลงอย่างมีนัยสำคัญเมื่อจ้องหน้าจอ การลดลงของอัตราการกระพริบตาทำให้การระเหยของน้ำตาเพิ่มขึ้นและความเข้มข้นของน้ำตาเพิ่มขึ้น ทำให้ผิวตาแห้งและอักเสบ ความไม่เสถียรของฟิล์มน้ำตาเป็นสาเหตุหลักประการหนึ่งของความล้าทางสายตา 3)
กลไกทางโภชนาการและเมแทบอลิซึม:
DHA (กรดโดโคซาเฮกซาอีโนอิก) คิดเป็นประมาณ 50% ของฟอสโฟลิปิดในเซลล์รับแสงของจอประสาทตา และมีการเสนอว่าการเสริมกรดไขมันไม่อิ่มตัวเชิงซ้อน (PUFAs) กลุ่มโอเมก้า-3 มีประสิทธิภาพในการลดความเครียดออกซิเดชันที่จอประสาทตาและผิวตา 4)
กลไกหลังโควิด-19:
มีรายงานว่าหลังการติดเชื้อโควิด-19 เกิดการลดลงของการควบคุมของระบบประสาทพาราซิมพาเทติก ส่งผลให้กล้ามเนื้อซิลิอารีตึงตัวน้อยลง เกิดการเลื่อนของค่าสายตาไปทางสายตายาว และมีอาการล้าตาปรากฏขึ้น 2) ในสามกรณี (หญิงอายุ 31 ปี ชายอายุ 25 ปี ชายอายุ 22 ปี) ทุกรายพบการเลื่อนไปทางสายตายาว และอาการดีขึ้นหลังได้รับการแก้ไขสายตาด้วยแว่นตาที่เหมาะสม กลไกนี้เชื่อว่าเกิดจากความเสียหายต่อระบบประสาทอัตโนมัติ/พาราซิมพาเทติกซึ่งเป็นผลกระทบระยะยาวทางระบบประสาทของโควิด-19 ดังนั้นในการประเมินทางจักษุวิทยาของผู้ป่วยลองโควิดจึงควรให้ความสำคัญกับการเปลี่ยนแปลงของค่าสายตา
อาการล้าตาและความคงตัวของฟิล์มน้ำตา:
ความไม่คงตัวของฟิล์มน้ำตาเป็นสาเหตุหลักประการหนึ่งของความล้าทางสายตา 3) หากไม่มีฟิล์มน้ำตาที่ปกติ ผิวตาจะไม่สามารถคงความสม่ำเสมอทางแสงได้ ทำให้เกิดการแกว่งและความพร่ามัวของการมองเห็น อัตราการกระพริบตาที่ลดลงระหว่างการใช้อุปกรณ์ดิจิทัลเป็นกลไกหลักที่ทำให้เกิดความไม่คงตัวของฟิล์มน้ำตา ภาวะตาแห้งแบบระเหยเพิ่มขึ้นจากความผิดปกติของต่อมไมโบเมียน (MGD) เป็นภาวะโรคร่วมที่สำคัญซึ่งทำให้อาการล้าตาแย่ลง และจำเป็นต้องได้รับการประเมินและรักษาอย่างจริงจัง
มีรายงานกรณีที่หลังการติดเชื้อโควิด-19 เกิดการเลื่อนของสายตาไปทางสายตายาวและอาการล้าตา และเชื่อว่าความสามารถในการรักษาการปรับตาของกล้ามเนื้อซิลิอารีที่ลดลงมีส่วนเกี่ยวข้อง 2) การแก้ไขค่าสายตาที่เหมาะสมอาจทำให้อาการดีขึ้นในบางกรณี
ข้อเสนอคำจำกัดความการวินิจฉัยที่เป็นหนึ่งเดียว:
ปัจจุบันยังไม่มีคำจำกัดความการวินิจฉัยที่เป็นที่ยอมรับในระดับสากลสำหรับอาการล้าตา ทำให้ยากต่อการเปรียบเทียบระหว่างการศึกษา การวิเคราะห์อภิมานโดย Song และคณะ (2026) เสนอเกณฑ์การวินิจฉัยที่เป็นหนึ่งเดียว ดังนี้ 1)
คำจำกัดความที่เสนอ: “กลุ่มอาการที่เกิดจากกิจกรรมทางการมองเห็นเป็นหลัก โดยมีอาการอย่างน้อยหนึ่งอาการที่เกี่ยวข้องกับตาหรือการมองเห็น (เช่น ตาล้า ตาพร่า ปวด) ซึ่งทุเลาลงบางส่วนหรือทั้งหมดเมื่อพัก” หากคำจำกัดความนี้ได้รับการทำให้เป็นมาตรฐาน คาดว่าคุณภาพของการศึกษาทางระบาดวิทยาและการศึกษาแทรกแซงในอนาคตจะดีขึ้น
ทิศทางการรักษาและการจัดการในอนาคต:
การรักษาอาการล้าตาในปัจจุบันส่วนใหญ่เป็นการรักษาตามอาการ แต่คาดว่าจะพัฒนาไปในทิศทางต่อไปนี้:
แนวโน้มความชุกทั่วโลก13)17):
| ประชากร | ความชุก |
|---|---|
| โลก (ภาวะปกติ, DES) | 66% (ช่วงความเชื่อมั่น 95%: 59–74%) |
| ระหว่างโควิด-19 (DES) | 74% (ช่วงความเชื่อมั่น 95%: 66–81%) |
| ไม่ใช่นักเรียน (ระหว่างโควิด) | 82% |
| นักเรียน (ระหว่างโควิด) | 70% |
| ทุกวัยและอาการล้าตาโดยรวม | 51% (ช่วงความเชื่อมั่น 95%: 50–52%) |
| ผู้ใช้อุปกรณ์ดิจิทัล | 90% |
| ผู้ทำงานกับคอมพิวเตอร์ | 77% |
ผลกระทบต่อเด็ก:
DES ในเด็กถูกเรียกว่า “การระบาดใหญ่ที่ซ่อนเร้น” 16) เวลาใช้หน้าจอเฉลี่ยเพิ่มขึ้นสองเท่าจาก 1.9 ชั่วโมงเป็น 3.9 ชั่วโมงก่อนและหลังการระบาดของ COVID-19 และความชุกของ DES ในเด็กสูงถึง 50.2% อายุ ≥14 ปี เพศชาย และการใช้อุปกรณ์มากกว่า 5 ชั่วโมงต่อวันถูกระบุว่าเป็นปัจจัยเสี่ยง
ศักยภาพของอาหารเสริมกรดไขมันโอเมก้า-3:
การเสริม PUFA โอเมก้า-3 อาจลดความเครียดออกซิเดชันบนผิวตาและปรับปรุงอาการล้าตาผ่านการทำให้ฟิล์มน้ำตาคงที่ 4) ในการทบทวนอย่างเป็นระบบของ TFOS การเสริมกรดไขมันโอเมก้า-3 ทางปากถูกจัดให้เป็นวิธีการจัดการที่มีระดับหลักฐานสูงที่สุด 6)
เทคนิคการประเมินความคงตัวของฟิล์มน้ำตาอย่างเป็นกลาง:
วิธีการประเมินความคงตัวของฟิล์มน้ำตาอย่างเป็นกลางกำลังได้รับการพัฒนา 3) หากเทคนิคนี้ถูกนำไปใช้ทางคลินิก อาการล้าตาที่เกี่ยวข้องกับตาแห้งจะสามารถวินิจฉัยและติดตามได้อย่างเป็นกลาง หากการประเมินฟิล์มน้ำตาแบบไม่รุกล้ำ (NIBUT) ระหว่างการใช้อุปกรณ์ดิจิทัลแพร่หลาย การเปลี่ยนแปลงของผิวตาก่อนและหลังการใช้หน้าจอจะสามารถติดตามได้แบบเรียลไทม์
ผลกระทบของชุดแสดงผลสวมศีรษะ VR:
ชุดแสดงผลสวมศีรษะเสมือนจริง (VR) ทำให้เกิดภาระทางการมองเห็นในระยะใกล้ที่แตกต่างจากหน้าจอทั่วไป ทำให้เกิดความกังวลเกี่ยวกับผลกระทบต่อการทำงานของการปรับตาและการหันตาเข้าหากัน การพัฒนาระบบติดตามและป้องกัน DES โดยใช้ AI และอุปกรณ์สวมใส่ก็กำลังดำเนินการอยู่เช่นกัน
อาการล้าตาและเศรษฐศาสตร์สาธารณสุข:
อาการปวดเมื่อยล้าดวงตา (Asthenopia) มีความสัมพันธ์อย่างใกล้ชิดกับประสิทธิภาพการทำงานที่ลดลงและค่าใช้จ่ายทางการแพทย์ที่เพิ่มขึ้นในระดับโลก หลังจากการแพร่ระบาดของ COVID-19 การทำงานทางไกลกลายเป็นเรื่องปกติ ทำให้ความสำคัญทางเศรษฐกิจของมาตรการป้องกันอาการปวดเมื่อยล้าดวงตาในสถานที่ทำงาน (การปรับปรุงการยศาสตร์ การกำหนดให้มีการพักเป็นระยะ การตรวจตาเป็นประจำ) ได้รับการประเมินใหม่ เมื่อพิจารณาถึงความเสี่ยงที่เพิ่มขึ้น 1.15 เท่าต่อชั่วโมงที่เพิ่มขึ้นของเวลาหน้าจอ การลงทุนในการปรับปรุงสภาพแวดล้อมในการทำงานมีแนวโน้มที่จะนำไปสู่การลดค่าใช้จ่ายทางการแพทย์ในระยะยาว1)
โปรแกรมป้องกันอาการปวดเมื่อยล้าดวงตา:
แนะนำให้ดำเนินการดังต่อไปนี้เพื่อป้องกันอาการปวดเมื่อยล้าดวงตาในสถานที่ทำงานและโรงเรียน:
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection: Case reports from two continents. Indian J Ophthalmol. 2023;71:2592-2594.
Watanabe M, Hirota M, Takigawa R, et al. Objective evaluation of relationship between tear film stability and visual fatigue [Response to Letter]. Clin Optom. 2025;17:281-282.
Duan H, Song W, Zhao J, Yan W. Polyunsaturated fatty acids (PUFAs): sources, digestion, absorption, application and their potential adjunctive effects on visual fatigue. Nutrients. 2023;15:2633.
Wolffsohn JS, Flitcroft DI, Gifford KL, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
Downie LE, Craig JP, Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.
Kahal F, Al Darra A, Torbey A. Computer vision syndrome: a comprehensive literature review. Future Sci OA. 2025;11(1):2476923.
Pucker AD, Kerr AM, Sanderson J, Lievens C. Digital Eye Strain: Updated Perspectives. Clin Optom. 2024;16:249-261.
Barata MJ, Aguiar P, Grzybowski A, Moreira-Rosário A, Lança C. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes, and the Need for Objective Assessment. J Eye Mov Res. 2025.
Kaur K, Gurnani B, Nayak S, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
Pavel IA, Bogdanici CM, Donica VC, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
Mylona I, Glynatsis MN, Floros GD, Kandarakis S. Spotlight on Digital Eye Strain. Clin Optom. 2023;15:29-36.
León-Figueroa DA, Barboza JJ, Siddiq A, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic: a systematic review and meta-analysis. BMC Public Health. 2024;24:640.
Lema DW, Anbesu EW. Computer vision syndrome and its determinants: A systematic review and meta-analysis. SAGE Open Med. 2022;10:20503121221142400.
Lem DW, Gierhart DL, Davey PG. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
Bhattacharya S, Heidler P, Saleem SM, Marzo RR. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic in the Era of COVID-19: A Mini Review. Front Public Health. 2022;10:945082.
Anbesu EW, Lema DW. Prevalence of computer vision syndrome: a systematic review and meta-analysis. Sci Rep. 2023;13:1801.