สายตาต่างกันเป็นปัญหาทางคลินิกเมื่อค่าสายตาผิดปกติระหว่างสองตาแตกต่างกัน ≥1.5-2.0 D ประมาณหนึ่งในสามถึง 50% ของตามัวทั้งหมดเป็นตามัวจากสายตาต่างกัน
สายตาต่างกันแบบสายตายาว แม้เพียง 1 D ก็มีความเสี่ยงต่อการเกิดตามัว ซึ่งมีความเสี่ยงสูงที่สุด สายตาต่างกันแบบสายตาสั้น มักไม่ทำให้เกิดตามัว
ขั้นตอนแรกของการรักษาคือการสวมแว่นตาแก้ไขเต็มที่อย่างต่อเนื่อง 27% หายจากตามัวด้วยการแก้ไขด้วยแว่นตาเพียงอย่างเดียว หากไม่เพียงพอ ให้เพิ่มการปิดตาข้างดี
สายตาต่างกันแบบแกนตา → แว่นตาดีกว่า (กฎของ Knapp), สายตาต่างกันแบบค่าสายตา → คอนแทคเลนส์ดีกว่า (ลดภาพไม่เท่ากัน)
สายตาต่างกัน (anisometropia) คือภาวะที่ระดับความผิดปกติของการหักเหแสงของตาทั้งสองข้างแตกต่างกัน ความแตกต่างเล็กน้อยถือเป็นภาวะปกติทางสรีรวิทยา โดยทั่วไปความแตกต่างของค่าสายตาที่ ≥1.5-2.0 D ถือเป็นสายตาต่างกัน สายตาต่างกันแบบเอียงจะเปรียบเทียบโดยใช้กำลังทรงกลมเทียบเท่า
สายตาต่างกันจำแนกตามลักษณะและตำแหน่งดังนี้:
การจำแนก เนื้อหา สายตาต่างกันแบบต่างชนิด ตาข้างหนึ่งสั้น อีกข้างปกติหรือยาว สายตาต่างกันชนิดเดียวกัน ตาทั้งสองข้างมีสายตายาว หรือสายตาสั้น แต่ระดับต่างกัน (เด็กมักเป็นสายตายาว ผู้ใหญ่มักเป็นสายตาสั้น ) สายตาต่างกันตามแนวแกน ไม่มีความแตกต่างในกำลังหักเหของระบบแสงตา แต่มีความแตกต่างในความยาวแกนลูกตา สายตาต่างกันเชิงหักเห เกิดจากความแตกต่างของกำลังหักเห เช่น ในตาข้างที่ไม่มีเลนส์แก้วตา
ภาวะตาขี้เกียจ จากสายตาต่างกันเป็นสาเหตุที่พบบ่อยที่สุดของภาวะตาขี้เกียจ รายงานระบุว่าคิดเป็นประมาณหนึ่งในสามถึง 50% ของภาวะตาขี้เกียจ ทั้งหมด มักพบในการตรวจสุขภาพเด็กอายุ 3 ปีหรือก่อนเข้าเรียน ในเด็ก สายตาต่างกันแบบสายตายาว เป็นหลัก ในผู้ใหญ่ สายตาต่างกันแบบสายตาสั้น จะพบบ่อยกว่า
ความชุกของภาวะตาขี้เกียจ รายงานอยู่ที่ 2-4% 1) เด็กประมาณหนึ่งในสามที่มีสายตาต่างกัน ≥2D มีภาวะตาขี้เกียจ และแม้แต่สายตาต่างกันแบบทรงกลมเทียบเท่า 1-2D ก็เพิ่มโอกาสเกิดภาวะตาขี้เกียจ 4.5 เท่า 1)
การศึกษาในประชากรเกี่ยวกับความชุกของสายตาต่างกัน ประมาณว่าประมาณ 2-5% ของผู้ใหญ่มีสายตาต่างกัน ≥1D ในเด็ก การใช้อุปกรณ์คัดกรองด้วยแสง (Spot Vision Screener) ช่วยเพิ่มการตรวจพบสายตาต่างกันที่มีปัจจัยเสี่ยงต่อภาวะตาขี้เกียจ และการตรวจพบเร็วก่อนอายุ 3 ปีกำลังเป็นมาตรฐานมากขึ้น 9)
อุบัติการณ์ของภาวะตาขี้เกียจ จากสายตาต่างกันแตกต่างกันตามชนิดของความผิดปกติของการหักเห สายตาต่างกันแบบสายตายาว ถือว่ามีความเสี่ยงตั้งแต่ประมาณ 1D ในขณะที่สายตาต่างกันแบบสายตาสั้น มักแสดงความเสี่ยงเมื่อ ≥3D ใน Amblyopia PPP (ปรับปรุง 2022) สายตาต่างกันแบบสายตายาว ≥+4.5D (ร่วมกับตาเหล่ ) หรือ ≥+6D (ไม่มีตาเหล่ ) ถือว่ามีความเสี่ยงสูง 1)
Q
สายตาต่างกันไม่น่ามีปัญหาเพราะตาข้างหนึ่งมองเห็นดีใช่ไหม?
A
สายตาต่างกันเพียงอย่างเดียวมักไม่มีอาการ แต่แฝงความเสี่ยงหลายประการ ประการแรก ในเด็ก ภาวะตาขี้เกียจ อาจเกิดขึ้นในตาที่มีความผิดปกติของการหักเหมากกว่าในช่วงระยะที่ไวต่อการมองเห็น ประการที่สอง ภาพไม่เท่ากัน (ความแตกต่างของขนาดภาพระหว่างสองตา) อาจทำให้เกิดอาการล้าตา ประการที่สาม การมองเห็น สองตาและการมองเห็นสามมิติ บกพร่อง เนื่องจากสายตาต่างกันสังเกตได้ยากจากภายนอก การคัดกรองการหักเหในการตรวจสุขภาพประจำจึงมีความสำคัญ
ภาวะสายตาสองข้างต่างกันเพียงอย่างเดียวมักไม่มีอาการหรือมีเพียงอาการล้าตา เล็กน้อย หากมีภาวะตาขี้เกียจ ร่วมด้วย การมองเห็น ที่ลดลงในตาที่มีความผิดปกติของค่าสายตามากกว่าจะปรากฏชัดเจน
ภาวะภาพไม่เท่ากัน (aniseikonia) คือภาวะที่ขนาดของภาพที่เห็นจากตาทั้งสองข้างแตกต่างกัน ภาวะภาพไม่เท่ากัน ที่มากกว่า 5% เป็นสาเหตุของอาการล้าตา ภาวะภาพไม่เท่ากัน ที่มากกว่า 7% ทำให้การมองเห็น ด้วยสองตาและการรวมภาพเป็นไปไม่ได้ ยิ่งค่าสายตาสองข้างต่างกันมากเท่าใด ความเสี่ยงของภาวะภาพไม่เท่ากัน ก็ยิ่งสูงขึ้น
เกณฑ์การวินิจฉัยภาวะตาขี้เกียจ แสดงไว้ด้านล่าง1)
อายุ ตาขี้เกียจ ข้างเดียวตาขี้เกียจ สองข้าง3–4 ปี ค่าต่างระหว่างสองตา ≥2 แถว ทั้งสองตา ≤20/50 ≥5 ปี ค่าต่างระหว่างสองตา ≥2 แถว ทั้งสองตา ≤20/40
โดยทั่วไป ค่าความต่างของสายตาตั้งแต่ 2D ขึ้นไปอาจทำให้เกิดภาวะตาขี้เกียจ ได้ ภาวะตาขี้เกียจ เกิดขึ้นได้ง่ายเมื่อสายตายาว ตั้งแต่ 3D ขึ้นไป หรือสายตาเอียง ตั้งแต่ 1.5D ขึ้นไป ระดับความเสี่ยงแตกต่างกันไปตามชนิดของความผิดปกติของการหักเหแสง
สายตาต่างข้างแบบสายตายาว
ความเสี่ยงต่อภาวะตาขี้เกียจ : สามารถเกิดขึ้นได้เมื่อค่าความต่างระหว่างตาทั้งสองข้างตั้งแต่ 1–1.5D ขึ้นไป
ลักษณะเฉพาะ : ตาที่มีสายตายาว มากกว่าจะไม่ได้รับภาพบนจอประสาทตา ที่ชัดเจนทั้งในระยะไกลและระยะใกล้ ทำให้เสี่ยงต่อภาวะตาขี้เกียจ พบบ่อยที่สุดและมีความสำคัญทางคลินิกมากที่สุด
สายตาต่างข้างแบบสายตาสั้น
ความเสี่ยงต่อภาวะตาขี้เกียจ : สามารถเกิดขึ้นได้เมื่อค่าความต่างตั้งแต่ 3D ขึ้นไประหว่างตาทั้งสองข้าง
ลักษณะเฉพาะ : ในระยะใกล้ ตาที่มีสายตาสั้น มากกว่าจะได้ภาพที่ชัดเจนกว่า จึงมีโอกาสเกิดภาวะตาขี้เกียจ น้อยกว่า ความเสี่ยงต่ำกว่าเมื่อเทียบกับแบบสายตายาว
สายตาต่างข้างแบบสายตาเอียง
ความเสี่ยงต่อภาวะตาขี้เกียจ : สามารถเกิดขึ้นได้เมื่อค่าความต่างตั้งแต่ 1.5D ขึ้นไประหว่างตาทั้งสองข้าง
ลักษณะเฉพาะ : ทิศทางของแนวแกนมีผลต่อพัฒนาการด้านการมองเห็น ประเมินโดยเปรียบเทียบโดยใช้กำลังหักเหเทียบเท่าทรงกลม
ในกรณีสายตาต่างข้าง ตาที่ใกล้เคียงกับสายตาปกติมากกว่าจะกลายเป็นตาข้างถนัด ตาที่มีความผิดปกติของการหักเหแสงมากกว่าจะถูกกดการทำงานในศูนย์การมองเห็น ทำให้การพัฒนาของเซลล์ประสาทที่เกี่ยวข้องบกพร่อง ในสายตาต่างข้างแบบสายตายาว ตาที่มีสายตายาว มากกว่าจะไม่ได้รับภาพที่ชัดเจนทั้งในระยะไกลและระยะใกล้ ดังนั้นความเสี่ยงในการเกิดภาวะตาขี้เกียจ จึงสูงเป็นพิเศษ1)
สายตาต่างข้างสังเกตได้ยากจากภายนอก ดังนั้นการตรวจคัดกรองสายตา ในการตรวจสุขภาพเด็กอายุ 3 ปีและก่อนเข้าเรียนจึงมีความสำคัญ อุปกรณ์คัดกรองด้วยภาพถ่าย (เช่น เครื่อง spot vision screener) มีประสิทธิภาพในการตรวจพบสายตาต่างข้างและภาวะตาขี้เกียจ ในทารกและเด็กเล็กได้ตั้งแต่ระยะแรก9) หากพบพฤติกรรม เช่น หรี่ตาข้างเดียว เข้าใกล้โทรทัศน์ หรือหลีกเลี่ยงการอ่านหนังสือ ควรพาไปพบจักษุแพทย์โดยเร็ว
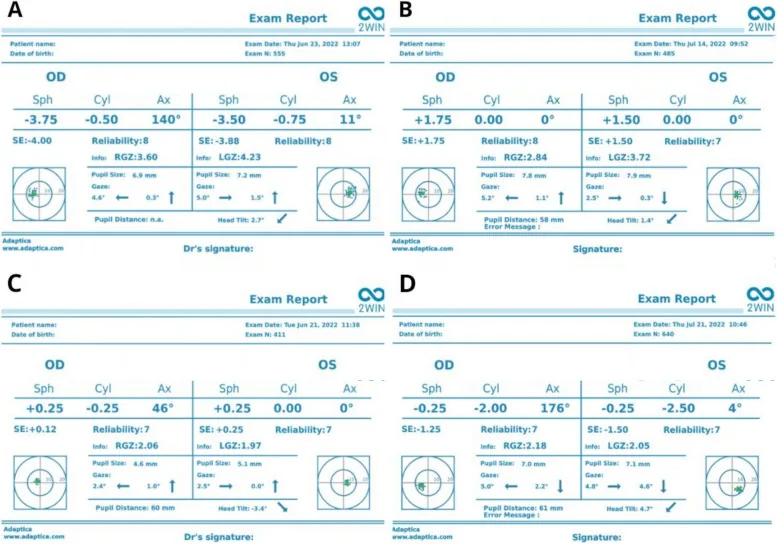
รายงานการตรวจด้วยเครื่องวัดค่าสายตาอัตโนมัติ (แสดงค่าสายตาเอียง กำลังทรงกระบอก แกน และค่าสายตาเฉลี่ยของตาขวาและตาซ้าย) Kanclerz P, Przewłócka K, Arnold RW. Agreement in non-cycloplegic and cycloplegic refraction between a photoscreener and a calibrated autorefractor. BMC Ophthalmol. 2024;24:130. Figure 2. PM
CI D: PMC10962162. License: CC BY 4.0.
รายงานการตรวจวัดค่าสายตาอัตโนมัติที่ออกโดยเครื่อง 2WIN โฟโตสกรีนเนอร์ (แสดงรายการค่า
สายตาเอียง กำลังทรงกระบอก แกน ค่าสายตาเฉลี่ย และคะแนนความเชื่อมั่นของตาขวาและตาซ้าย) ในการวินิจฉัยภาวะสายตาสองข้างไม่เท่ากัน จะเปรียบเทียบค่าสายตาของทั้งสองข้าง ซึ่งสอดคล้องกับการตรวจวัดค่าสายตาด้วยเครื่องวัดค่าสายตาอัตโนมัติภายใต้การหยอดยาหยุดการปรับตาในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
การวินิจฉัยภาวะตาขี้เกียจ จากสายตาสองข้างไม่เท่ากันเป็นการวินิจฉัยแบบแยกโรคหลังจากแยกโรคทางกายและตาเหล่ออก ไปแล้ว การวินิจฉัยจะทำเมื่อเข้าเงื่อนไขดังต่อไปนี้
การตรวจวัดค่าสายตาภายใต้การหยุดการปรับตา เป็นสิ่งจำเป็น เด็กมีความสามารถในการปรับตาได้มาก การตรวจแบบอัตนัยหรือเครื่องวัดค่าสายตาอัตโนมัติทั่วไปไม่สามารถวัดระดับสายตาสองข้างไม่เท่ากันได้อย่างแม่นยำ การตรวจวัดค่าสายตาแบบภววิสัยจะทำหลังจากหยอดยาหยุดการปรับตา (อะโทรพีนหรือไซโคลเพนโทเลต) ควรสังเกตว่าระดับสายตาสองข้างไม่เท่ากันแตกต่างกันอย่างมากขึ้นอยู่กับวิธีการวัด (เครื่องวัดค่าสายตาอัตโนมัติ วิธีการเปลี่ยนเลนส์ การมีหรือไม่มีการหยุดการปรับตา)
ใช้วิธีการตรวจวัดสายตา ที่เหมาะสมกับอายุ การตรวจวัดสายตา ด้วยแผนภูมิตัวอักษร (optotype VA) เป็นวิธีที่พบบ่อยที่สุดในการตรวจหาตาขี้เกียจ ในตาขี้เกียจ สายตาเมื่ออ่านแถวตัวอักษรจะลดลงมากกว่าการอ่านตัวอักษรเดี่ยว (ปรากฏการณ์การเบียด)
ทำการตรวจการมองเห็นสามมิติ (แบบทดสอบ Titmus stereopsis, แบบทดสอบ TNO ฯลฯ) การวัดขอบเขตการรวมภาพ และแบบทดสอบ Worth 4 จุด ในตาขี้เกียจ จากสายตาสองข้างไม่เท่ากัน การกดการมองเห็น ระหว่างตาจากตาข้างดีมีส่วนเกี่ยวข้อง ดังนั้นการประเมินการทำงานของสายตาสองข้างจึงมีประโยชน์ในการกำหนดแผนการรักษา 1) ความไวต่อความแตกต่าง ของความสว่างลดลงในช่วงความถี่เชิงพื้นที่ปานกลางถึงสูง และการลดลงนี้ครอบคลุมทั้งบริเวณกลางและรอบนอก ซึ่งแตกต่างจากตาขี้เกียจ จากตาเหล่
การตรวจนี้จำเป็นเพื่อแยกโรคทางกายที่เป็นสาเหตุของตาขี้เกียจ ทำการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด และตรวจจอประสาทตา ภายใต้การขยายม่านตา
เมื่อสายตาสองข้างไม่เท่ากันถึง 1.5 D ขึ้นไป ภาพขนาดไม่เท่ากัน (ความแตกต่างของขนาดภาพระหว่างสองตา) จะเกิดขึ้นได้ง่าย ระดับของภาพขนาดไม่เท่ากันจากการแก้ไขด้วยแว่นตาแตกต่างกันอย่างมากขึ้นอยู่กับวิธีการแก้ไข (แว่นตา คอนแทคเลนส์) ดังนั้นการวัดภาพขนาดไม่เท่ากัน (เช่น แบบทดสอบ New Aniseikonia Tests) จึงมีประโยชน์ในการกำหนดแผนการรักษา สิ่งสำคัญคือต้องพิจารณากฎของ Knapp ซึ่งระบุว่าการแก้ไขด้วยแว่นตาได้เปรียบกว่าในสายตาสองข้างไม่เท่ากันแบบแกนตา ในขณะที่คอนแทคเลนส์ได้เปรียบกว่าในสายตาสองข้างไม่เท่ากันแบบค่าสายตา 1)
จากการศึกษาเปรียบเทียบระหว่างเครื่องวัดค่าสายตาอัตโนมัติและเครื่องคัดกรองด้วยแสงชนิดต่างๆ ค่าสัมประสิทธิ์สหสัมพันธ์ภายในชั้น (ICC) ระหว่างเครื่องคัดกรองด้วยแสง 2WIN และเครื่องวัดค่าสายตาอัตโนมัติที่ปรับเทียบแล้วในการวัดโดยไม่ขยายม่านตา แสดงความสอดคล้องสูง โดยอยู่ระหว่าง 0.88 ถึง 0.97 สำหรับกำลังทรงกลม กำลังทรงกระบอก และกำลังทรงกลมสมมูล 9) ความแตกต่างระหว่างการวัดโดยขยายและไม่ขยายม่านตา (คือปริมาณสายตายาว แฝง) มีแนวโน้มน้อยในตาสั้นและมากในตายาว และความสำคัญของการตรวจภายใต้ฤทธิ์หยุดการปรับตาสำหรับการคัดกรองสายตาสองข้างต่างกันได้รับการยืนยันอีกครั้ง 9)
Q
ทำไมจึงต้องใช้ยาหยุดการปรับตาในการตรวจสายตาสองข้างต่างกัน?
A
เด็กมีความสามารถในการปรับตาได้อย่างมาก ไม่สามารถได้ค่าสายตาที่แม่นยำจากการตรวจแบบอัตนัยหรือเครื่องวัดค่าสายตาอัตโนมัติโดยไม่หยุดการปรับตา โดยเฉพาะในตายาว ค่าสายตามักถูกประเมินต่ำเกินไปเนื่องจากการปรับตา และระดับของสายตาสองข้างต่างกันอาจแตกต่างกันอย่างมาก โดยการทำให้การปรับตาเป็นอัมพาตอย่างสมบูรณ์ด้วยอะโทรพีน (1%) หรือไซโคลเพนโทเลต (1%) จะสามารถทราบค่าสายตาที่แท้จริงได้ การตรวจวัดค่าสายตาภายใต้ฤทธิ์หยุดการปรับตาเป็นสิ่งจำเป็นสำหรับการวินิจฉัยและกำหนดแผนการรักษาสายตาสองข้างต่างกัน
เป้าหมายของการรักษาภาวะตาขี้เกียจ จากสายตาสองข้างต่างกันคือการทำให้การมองเห็น ของทั้งสองตาเท่ากันมากที่สุด 1) การเลือกวิธีการรักษาขึ้นอยู่กับอายุของผู้ป่วย การมองเห็น และความร่วมมือในการรักษา
ขั้นตอนแรกของการรักษาคือ การสวมแว่นตาแก้ไขเต็มที่อย่างต่อเนื่อง โดยอาศัยการตรวจวัดค่าสายตาภายใต้ฤทธิ์หยุดการปรับตา เพียงแค่สวมแว่นตาอย่างต่อเนื่อง การมองเห็น ของตาขี้เกียจ จะดีขึ้นในระดับหนึ่ง หากค่าสายตาสองข้างต่างกันประมาณ 2D การรักษาด้วยแว่นตาเพียงอย่างเดียวมักจะเพียงพอ
ในการศึกษาไปข้างหน้าของ PED IG เด็กอายุ 3–6 ปีที่มีภาวะตาขี้เกียจ จากสายตาสองข้างต่างกัน 27% หายขาดด้วยการแก้ไขด้วยแว่นตาเพียงอย่างเดียว ได้ค่าการมองเห็น ดีขึ้นเฉลี่ย 0.29 logMAR และ 77% มีการมองเห็น ดีขึ้น 0.2 logMAR ขึ้นไป 3) หลังจากจ่ายแว่นตา มาตรฐานปัจจุบันคือการติดตามผลด้วยการแก้ไขค่าสายตาเพียงอย่างเดียวจนกว่าการมองเห็น จะคงที่ 5) เวลาที่การตอบสนองต่อการรักษาถึงจุด plateau (สูงสุด 30 สัปดาห์) จะได้รับการยืนยันก่อนเริ่มการปิดตา
อัตราความสำเร็จของการรักษาภาวะตาขี้เกียจ ขึ้นอยู่กับอายุ การศึกษาการติดตามปริมาณการปิดตาแบบอิเล็กทรอนิกส์แสดงให้เห็นว่าเวลาปิดตาที่จำเป็นเพื่อให้การมองเห็น ดีขึ้นหนึ่งบรรทัดคือ 170 ชั่วโมงในเด็กอายุ 4 ปี 236 ชั่วโมงในเด็กอายุ 6 ปี และ 490 ชั่วโมงในเด็กอายุ 8 ปี 3) การแทรกแซงการรักษาในอายุน้อยเป็นกุญแจสำคัญในการปรับปรุงผลลัพธ์ และแนะนำอย่างยิ่งให้คัดกรองตั้งแต่เนิ่นๆ ก่อนอายุ 3 ปี 1)
หากค่าสายตาสองข้างต่างกัน 3D ขึ้นไป การมองเห็น ที่ดีขึ้นของตาขี้เกียจ มักมีจำกัดเมื่อใช้แว่นตาเพียงอย่างเดียว ในกรณีนั้น จะทำการตรวจวัดค่าสายตาซ้ำ และหากแว่นตาเหมาะสม จะเริ่มปิดตาข้างดี
หากการมองเห็น ไม่ดีขึ้นเพียงพอด้วยแว่นตาเพียงอย่างเดียว จะเพิ่ม การปิดตาข้างดี (แผ่นปิด) โดยติดแผ่นปิดแบบมีกาวโดยตรงบนตาข้างดีเพื่อบังคับให้ใช้ตาขี้เกียจ
ในระหว่างการปิดตา สิ่งสำคัญคือต้องส่งเสริมให้ใช้ตาข้างที่ขี้เกียจอย่างจริงจัง โดยเน้นกิจกรรมระยะใกล้ เช่น การอ่านหนังสือและการระบายสี ในภาวะตามัวระดับปานกลาง การปิดตา 2 ชั่วโมงต่อวันมีประสิทธิภาพเทียบเท่ากับ 6 ชั่วโมง6) ในภาวะตามัวระดับรุนแรง การปิดตา 6 ชั่วโมงต่อวันมีประสิทธิภาพเกือบเทียบเท่ากับการปิดตาทั้งวัน7) การเริ่มใส่แว่นสายตาเต็มที่และการปิดตาข้างดีพร้อมกันอาจทำให้ผู้ป่วยเครียดมาก ดังนั้นควรให้ผู้ป่วยคุ้นเคยกับการใส่แว่นก่อน แล้วจึงแนะนำให้ปิดตา
เป็นวิธีการหยอดอะโทรพีน 1% เข้าตาข้างดี ทำให้เกิดอัมพาตของการปรับตา ทำให้การมองเห็น ระยะใกล้ของตาข้างดีพร่ามัว กระตุ้นให้ใช้ตาข้างที่ขี้เกียจ7) ในภาวะตามัวระดับปานกลาง มีประสิทธิภาพเกือบเทียบเท่าการปิดตา7)
เป็นวิธีการติดฟิลเตอร์ Bangerter (กึ่งโปร่งแสง) บนเลนส์แว่นตาของตาข้างดี การศึกษา PED IG พบว่าความแตกต่างในการพัฒนาการมองเห็น ระหว่างวิธีนี้กับการปิดตาหลังการรักษา 24 สัปดาห์น้อยกว่า 0.5 บรรทัด1) มีประโยชน์เป็นทางเลือกในกรณีที่การปฏิบัติตามการปิดตาไม่ดี
การเลือกวิธีการแก้ไขแตกต่างกันไปตามสาเหตุของสายตาต่างกัน
สายตาต่างกันแบบแกนตา (เกิดจากความแตกต่างของความยาวแกน)
ตามกฎของ Knapp ระยะยอดแว่น (ปกติ 12 มม.) ใกล้กับโฟกัสหน้าของตา ดังนั้นการแก้ไขด้วยแว่นตาจะขจัดความแตกต่างของกำลังขยายภาพบนจอประสาทตา ได้เกือบหมด ในสายตาต่างกันแบบแกนตา การแก้ไขด้วยแว่นตาจึงได้เปรียบ
สายตาต่างกันแบบหักเห (เกิดจากความแตกต่างของกำลังหักเหของกระจกตา /เลนส์ตา เช่น ตาไม่มีเลนส์ หลังผ่าตัดต้อกระจก )
เนื่องจากคอนแทคเลนส์แก้ไขใกล้ผิวกระจกตา จึงอยู่นอกเงื่อนไขของกฎ Knapp และมักจะลดความแตกต่างของภาพได้ดีกว่าแว่นตา ในสายตาต่างกันแบบหักเหระดับสูง เช่น ตาไม่มีเลนส์ข้างเดียว คอนแทคเลนส์เป็นตัวเลือกแรก
ในผู้ใหญ่ ปัญหาภาวะตามัวพบได้น้อย แต่อาจเกิดปัญหาเช่น ปวดตา เนื่องจากภาพไม่เท่ากัน หรือความผิดปกติของการมองเห็น สองตา เมื่อความแตกต่างของสายตาต่างกันเกิน 1.5D ภาพไม่เท่ากันมักจะชัดเจนขึ้น ควรพิจารณาเปลี่ยนไปใช้คอนแทคเลนส์แทนแว่นตา หรือสั่งแว่นตาแบบมองเห็นข้างเดียว การผ่าตัดแก้ไขสายตา (เช่น LASIK ) ในผู้ใหญ่อาจมีประสิทธิภาพในการปรับปรุงสายตาต่างกันและลดภาพไม่เท่ากัน10)
แนวทางการผ่าตัดแก้ไขสายตา (ฉบับที่ 8) ระบุว่าข้อบ่งชี้ของ LASIK , SMILE และ ICL สำหรับผู้ใหญ่ที่มีภาวะสายตาสั้น ต่างกัน (anisometropia) จะถูกประเมินเช่นเดียวกับความผิดปกติของการหักเหของแสง อื่นๆ แต่เนื่องจากการผ่าตัดตาเพียงข้างเดียวมีความเสี่ยงต่อภาวะภาพไม่เท่ากัน หลังผ่าตัด การประเมินภาวะภาพไม่เท่ากัน และการอธิบายให้ผู้ป่วยทราบก่อนผ่าตัดจึงเป็นสิ่งจำเป็น 10)
ฟิลเตอร์ Bangerter (กึ่งโปร่งแสง) เป็นวิธีการติดบนเลนส์แว่นตาของตาข้างที่ดีเพื่อกระตุ้นให้ใช้ตาขี้เกียจ การศึกษา PED IG พบว่าความแตกต่างของการพัฒนาการมองเห็น หลังจาก 24 สัปดาห์เมื่อเทียบกับการปิดตาน้อยกว่า 0.5 บรรทัด และเป็นทางเลือกที่มีประโยชน์ในกรณีที่การปฏิบัติตามการปิดตาไม่ดี 1)
การรักษาแบบดิจิทัล Dichoptic เป็นการรักษาที่มีเป้าหมายเพื่อขจัดการกดระหว่างตาโดยการแสดงภาพที่มีความคมชัดต่างกันให้ตาขี้เกียจ และตาข้างที่ดี โดยใช้ชุดหูฟัง VR หรือแท็บเล็ต 3) การศึกษาที่ใช้ชุดหูฟัง Luminopia (72 ชั่วโมงในเด็ก) พบว่าการมองเห็น ดีขึ้น 0.15 logMAR 3) อย่างไรก็ตาม ในปัจจุบันยังไม่มีหลักฐานที่เหนือกว่าการรักษาแบบปิดตาแบบดั้งเดิม 1)
แนวทางปฏิบัติจริงสำหรับการรักษาแบบปิดตา
ระยะเวลาการปิดตาในแต่ละวันขึ้นอยู่กับความรุนแรงของภาวะตาขี้เกียจ 1)
ความรุนแรงของภาวะตาขี้เกียจ ระยะเวลาการปิดตาที่แนะนำ หลักฐานสนับสนุน ภาวะตาขี้เกียจ ปานกลาง (20/40 ถึง 20/80) วันละ 2 ชั่วโมง PED IG ATS 2B: 2 ชั่วโมง = ผลเท่ากับ 6 ชั่วโมง (I+ คำแนะนำที่แข็งแกร่ง)ภาวะตาขี้เกียจ รุนแรง (20/100 หรือแย่กว่า) วันละ 6 ชั่วโมง PED IG ATS 2A: 6 ชั่วโมง ≈ ผลเท่ากับการปิดตาตลอดเวลา (I+ คำแนะนำที่แข็งแกร่ง)กรณีที่ตอบสนองต่อการรักษาไม่ดี เพิ่มขนาด (2→6 ชั่วโมง) PED IG ATS 15: การปรับปรุงเพิ่มเติมเมื่อเพิ่มขนาด (I+)
การรักษามาตรฐานด้วยการปิดตา คือการติดแผ่นแปะทึบแสงลงบนตาข้างที่ดีโดยตรง ไม่แนะนำให้ใช้ผ้าคลุมแว่นตาเพราะโปร่งแสงและได้ผลน้อยกว่า การทำกิจกรรมที่ให้ใช้ตาข้างที่มัวอย่างกระตือรือร้น (อ่านหนังสือ ระบายสี งานระยะใกล้) ระหว่างปิดตาจะช่วยเพิ่มประสิทธิภาพ 1)
Q
ควรเริ่มการรักษาภาวะตามัวจากสายตาต่างกันเมื่อใด?
A
ช่วงระยะเวลาที่ไวต่อการมองเห็น โดยทั่วไปคือจนถึงอายุประมาณ 8 ปี และการเริ่มรักษาภายในช่วงเวลานี้จะช่วยให้ฟื้นฟูการมองเห็น ได้ดี อย่างไรก็ตาม ไม่ควรละทิ้งการรักษาเนื่องจากอายุ เพราะบางกรณียังตอบสนองต่อการรักษาได้บ้างแม้หลังช่วงเวลาที่ไวต่อการมองเห็น หากตรวจพบช้า สายตาต่างกันมาก หรือการปฏิบัติตามการรักษา ไม่ดี อาจไม่ได้รับการพัฒนาการมองเห็น ที่ดี การตรวจพบแต่เนิ่นๆ และการรักษาแต่เนิ่นๆ เป็นหลักการที่สำคัญที่สุด
การปรับตาของทั้งสองตาเกิดขึ้นในปริมาณที่เท่ากัน (กฎของเฮริง) จุดเริ่มต้นของการปรับตาคือค่าสายตาของทั้งสองตาภายใต้ฤทธิ์ยาหยอดตาที่ทำให้กล้ามเนื้อปรับตาหยุดทำงาน ในกรณีสายตาต่างกัน ตาข้างหนึ่งจะไม่ได้รับโฟกัสที่เหมาะสมที่สุดเสมอ ในสายตาต่างกันแบบสายตายาว ตาที่มีสายตายาว มากกว่าจะไม่สามารถโฟกัสได้ทั้งไกลและใกล้ ทำให้ไม่ได้รับภาพที่ชัดเจนตลอดช่วงการเจริญเติบโต
กฎของเฮริงเกี่ยวกับการปรับตาที่เท่ากันหมายความว่าตาทั้งสองข้างแสดงการตอบสนองการปรับตาในปริมาณที่เท่ากันต่อสิ่งเร้าการปรับตาร่วมกันเพียงอย่างเดียว ในตาที่มีสายตาต่างกัน เมื่อการปรับตาถูกกำหนดไว้ที่ระยะที่ตาข้างเด่น (ใกล้เคียงกับสายตาปกติมากกว่า) สามารถปรับได้อย่างสบาย ตาข้างที่มัวจะสร้างภาพบนจอประสาทตา ที่อยู่นอกโฟกัสที่เหมาะสมที่สุดอย่างต่อเนื่อง การเสื่อมคุณภาพของภาพบนจอประสาทตา อย่างต่อเนื่องนี้ขัดขวางพัฒนาการทางการมองเห็น และกลายเป็นพื้นฐานทางพยาธิวิทยาของภาวะตามัว 3)
สายตาต่างกันแบบแกนตา เกิดจากความแตกต่างของความยาวแกนลูกตา ในขณะที่สายตาต่างกันแบบกำลังหักเหเกิดจากความแตกต่างของกำลังหักเหของกระจกตา หรือเลนส์แก้วตา ความแตกต่างนี้ส่งผลโดยตรงต่อการเลือกวิธีการแก้ไขสายตา
ตามกฎของแนปป์ ในสายตาต่างกันแบบแกนตา หากสวมแว่นตาโดยให้จุดหลักที่สองของเลนส์ตรงกับตำแหน่งโฟกัสหน้าของตา ขนาดของภาพบนจอประสาทตา จะเท่ากับตาปกติ ในทางกลับกัน ในสายตาต่างกันแบบกำลังหักเห ภาวะภาพขนาดต่าง (aniseikonia) มักจะยังคงอยู่เมื่อแก้ไขด้วยแว่นตา ดังนั้นคอนแทคเลนส์จึงเหมาะสมกว่า
การแยกแยะชนิดของสายตาต่างกันในทางปฏิบัติทางคลินิกทำได้โดยวิธีการดังต่อไปนี้:
การตรวจชีวมาตร (การวัดความยาวแกนตา ) : วัดความยาวแกนตา ของทั้งสองข้างด้วย IOL Master หรือ Lenstar และตรวจสอบความแตกต่าง (โดยปกติความแตกต่าง 1 มม. เทียบเท่ากับค่าสายตาต่างกันประมาณ 3 D)การวัดกำลังการหักเหของกระจกตา : ประเมินความแตกต่างของความโค้งกระจกตา ระหว่างสองตาโดยใช้เครื่องวัดความโค้งกระจกตา และการวิเคราะห์รูปทรงกระจกตา การแยกความแตกต่างของกำลังการหักเห : แยกค่าสายตาต่างทั้งหมดออกเป็นปัจจัยจากกระจกตา เลนส์แก้วตา และความยาวแกนตา เพื่อระบุปัจจัยหลักการวัดเปรียบเทียบภาพไม่เท่ากันระหว่างแว่นตาและคอนแทคเลนส์ : วัดภาพไม่เท่ากันภายใต้เงื่อนไขการแก้ไขสายตาที่แตกต่างกันโดยใช้การทดสอบ เช่น New Aniseikonia Tests
การแยกความแตกต่างระหว่างสายตาต่างแบบแกนตา และแบบหักเหมีความสำคัญในการรักษาภาวะตาขี้เกียจ เช่นกัน ในสายตาต่างแบบแกนตา การแก้ไขด้วยแว่นตาจะใช้กฎของ Knapp ซึ่งช่วยลดภาพไม่เท่ากันให้เหลือน้อยที่สุด ทำให้การรักษาภาวะตาขี้เกียจ ด้วยแว่นตาสามารถคงการแก้ไขเต็มที่ได้ง่าย ส่งผลให้ผู้ป่วยปฏิบัติตามการรักษาได้ดีขึ้น
หากภาพบนจอประสาทตา ของตาข้างหนึ่งไม่ชัดเจนในช่วงระยะเวลาที่ไวต่อการพัฒนาการมองเห็น การพัฒนาของเซลล์ประสาทในคอร์เทกซ์การเห็นที่สอดคล้องกับตานั้นจะถูกขัดขวาง
ในพยาธิสรีรวิทยาของภาวะตาขี้เกียจ จากสายตาต่าง นอกเหนือจากผลกระทบโดยตรงจากภาพบนจอประสาทตา ที่ไม่ชัดเจนแล้ว ยังมีการกดสัญญาณระหว่างตา (interocular suppression) จากตาที่ดีเข้ามาเกี่ยวข้องด้วย 1) ความไวต่อความเปรียบต่างลดลงในช่วงความถี่เชิงพื้นที่ปานกลางถึงสูง และการลดลงนี้ครอบคลุมทั้งการมองเห็น ส่วนกลางและส่วนรอบข้าง ซึ่งแตกต่างจากภาวะตาขี้เกียจ จากตาเหล่ ที่แสดงความบกพร่องเฉพาะในการมองเห็น ส่วนกลาง
ภาวะตาขี้เกียจ จากสายตาต่างคิดเป็นร้อยละ 46-79 ของภาวะตาขี้เกียจ ทั้งหมด โดยมีค่าผิดปกติของการหักเหแสงเป็นสาเหตุ และร้อยละ 19-50 เป็นชนิดผสมที่มีตาเหล่ ร่วมด้วย 1) ระดับของการกดสัญญาณระหว่างตาสามารถวัดปริมาณได้จากขนาดและความลึกของจุดบอดจากการกดสัญญาณ ซึ่งมีประโยชน์ในการติดตามประสิทธิภาพของการรักษาภาวะตาขี้เกียจ (การปลดการกดสัญญาณและการฟื้นฟูความไวต่อความเปรียบต่าง)
หากยังคงได้รับภาพบนจอประสาทตา ที่ไม่ชัดเจนอย่างต่อเนื่องในช่วงระยะเวลาที่ไวต่อการมองเห็น (ช่วงวิกฤต) คอลัมน์ในคอร์เทกซ์การเห็นปฐมภูมิ (V1) ที่สอดคล้องกับตาขี้เกียจ จะหดตัวลง ในขณะที่บริเวณคอร์เทกซ์ที่ถูกครอบงำโดยตาที่ดีจะขยายตัวขึ้น การเปลี่ยนแปลงนี้ได้รับการยืนยันในการทดลองในสัตว์ และได้รับการยืนยันในมนุษย์โดยใช้ fMRI 3) การรักษา (การปิดตา หรือการใช้ยาอะโทรพีน) ได้แสดงให้เห็นว่าสามารถย้อนกลับการเปลี่ยนแปลงพลาสติกในคอลัมน์การครอบงำของตา และฟื้นฟูการแสดงผลในคอร์เทกซ์ของตาขี้เกียจ ได้ ความเป็นพลาสติกของระบบประสาทนี้ยังคงมีอยู่ในระดับหนึ่งในผู้ใหญ่ ซึ่งเป็นพื้นฐานทางชีววิทยาสำหรับการแทรกแซงการรักษาภาวะตาขี้เกียจ ในผู้ใหญ่ 3)
Mukit และคณะ (2023) รายงานกรณีของเด็กหญิงอายุ 6 ปีที่มีภาวะตาขี้เกียจ จากสายตาต่างอย่างรุนแรง (-17.50D) เนื่องจากตาโตข้างเดียวที่เกี่ยวข้องกับโรคนิวโรไฟโบรมาทอซิสชนิดที่ 1 (NF1 ) 2) ความยาวแกนตา แตกต่างกันอย่างมาก (22 มม. และ 27 มม.) และเนื่องจากไม่ได้รับการส่งต่อไปยังจักษุแพทย์ตั้งแต่เนิ่นๆ การมองเห็น ของตาขี้เกียจ จึงลดลงเหลือเพียงการรับรู้แสง และการมองเห็นสามมิติ ก็หายไปโดยสิ้นเชิง
เป็นวิธีการรักษาที่นำเสนอภาพที่มีความคมชัดหรือเนื้อหาต่างกันให้แต่ละตา เพื่อกระตุ้นให้ใช้ตาขี้เกียจ 3) มีการทดลองใช้เกมและการดูวิดีโอผ่านชุดหูฟัง VR หรือแท็บเล็ต
Halicka และคณะ (2021) รายงานว่าการมองเห็นที่แก้ไขแล้ว ของตาขี้เกียจ ดีขึ้นจาก 0.05 เป็น 0.5 หลังจากการฝึกแบบสองตาในสภาพแวดล้อม VR เป็นเวลา 44 ชั่วโมงในผู้ใหญ่ อายุ 22 ปี ที่มีภาวะตามัวจากสายตาต่างกัน 4) นอกจากนี้ การมองเห็นสามมิติ ค่อยๆ ได้รับผ่านการฝึก และ fMRI แสดงการเปลี่ยนแปลงในรูปแบบกิจกรรมในคอร์เทกซ์การมองเห็น การมองเห็น 0.4 ยังคงอยู่หนึ่งปีหลังการฝึกสิ้นสุด
ในรายงานของ Xiao (Luminopia) และคณะ ได้รับการปรับปรุงการมองเห็น 0.15 logMAR หลังจากใช้ชุดหูฟัง 72 ชั่วโมงในเด็ก 3) ในผู้ใหญ่ที่มีภาวะตามัวจากสายตาต่างกัน ก็มีการรายงานการปรับปรุงการมองเห็น 0.15 logMAR (ปรับปรุงหนึ่งบรรทัดต่อ 27 ชั่วโมง) ในกลุ่มการรักษาแบบสองตา 3)
ยังไม่ชัดเจนว่าการรักษาแบบสองตาดีกว่าการปิดตาทั่วไปหรือไม่ 3) ในรายงานของ Halicka และคณะ การฝึกแบบสองตาในสภาพแวดล้อม VR เป็นเวลา 44 ชั่วโมงในผู้ใหญ่ อายุ 22 ปี ที่มีภาวะตามัวจากสายตาต่างกัน ส่งผลให้การมองเห็นที่แก้ไขแล้ว ของตาขี้เกียจ ดีขึ้นจาก 0.05 เป็น 0.5 และค่อยๆ ได้รับการมองเห็นสามมิติ 4)
ตามธรรมเนียมแล้ว ภาวะตามัวในผู้ใหญ่ที่พ้นช่วงวิกฤตทางการมองเห็น ถือว่ารักษายาก อย่างไรก็ตาม การศึกษาในสัตว์และมนุษย์แสดงให้เห็นว่าความยืดหยุ่นของเส้นทางการมองเห็น ยังคงมีอยู่ในระดับหนึ่งแม้หลังจากช่วงวิกฤต 4)
การเรียนรู้เชิงการรับรู้ การฝึกต่อต้านการกด และการฝึกแบบสองตาในสภาพแวดล้อม VR ได้ถูกทดลองสำหรับภาวะตามัวในผู้ใหญ่ และมีการรายงานการปรับปรุงการมองเห็น และการมองเห็นสามมิติ 3) 4) ความคงที่ของผลในระยะยาวและการเปรียบเทียบกับการรักษาที่มีอยู่จำเป็นต้องมีการวิจัยเพิ่มเติม
Halicka และคณะ (2021) รายงานว่าการมองเห็นที่แก้ไขแล้ว ของตาขี้เกียจ ดีขึ้นจาก 0.05 เป็น 0.5 หลังจากการฝึกแบบสองตาในสภาพแวดล้อม VR เป็นเวลา 44 ชั่วโมงในผู้ใหญ่ อายุ 22 ปี ที่มีภาวะตามัวจากสายตาต่างกัน 4) นอกจากนี้ การมองเห็นสามมิติ ค่อยๆ ได้รับผ่านการฝึก และ fMRI แสดงการเปลี่ยนแปลงในรูปแบบกิจกรรมในคอร์เทกซ์การมองเห็น การมองเห็น 0.4 ยังคงอยู่หนึ่งปีหลังการฝึกสิ้นสุด 4)
มีความพยายามในการเพิ่มประสิทธิภาพการรักษาภาวะตามัวโดยการใช้เลโวโดปา (สารตั้งต้นของโดปามีน) ร่วมกับการปิดตา มีการทดลองแบบสุ่มที่มีกลุ่มควบคุมแบบหลายศูนย์โดย PED IG กำลังดำเนินการอยู่
ในการศึกษา PED IG (ATS 3) เด็กอายุ 7-17 ปีที่ไม่เคยได้รับการรักษามาก่อน ร้อยละ 25-23 มีการมองเห็น ดีขึ้น 0.2 logMAR หรือมากกว่าหลังจาก 24 สัปดาห์โดยใช้เพียงแว่นตาแก้ไข 8) เมื่อเพิ่มการปิดตา 2-6 ชั่วโมง เด็กกลุ่มอายุ 7-12 ปีร้อยละ 53 มีการมองเห็น ดีขึ้น 0.2 logMAR หรือมากกว่า ผลลัพธ์นี้หักล้างความเชื่อเดิมที่ว่าการรักษาจำกัดเฉพาะช่วงไวต่อการพัฒนา (จนถึงอายุ 8 ปี) และแสดงให้เห็นว่าไม่ควรละทิ้งการรักษาเนื่องจากอายุ 1)
มาตรฐานสมัยใหม่แนะนำให้รักษาเชิงรุกแม้ในกรณีที่พบภาวะตามัวหลังวัยเรียน (อายุ 8-12 ปี) และข้อมูลจากการศึกษา PED IG เป็นพื้นฐาน 1)
ความร่วมมือในการรักษาภาวะตามัว (เวลาปิดตาจริง ÷ เวลาปิดตาที่กำหนด) รายงานโดยเฉลี่ยน้อยกว่า 50% และยิ่งขนาดยาที่กำหนดสูง ความร่วมมือยิ่งต่ำ โดยเฉพาะการปิดตานานกว่า 6 ชั่วโมงส่งผลกระทบอย่างมากต่อชีวิตประจำวันของเด็ก ดังนั้นความร่วมมือของครอบครัวและการจัดระบบสนับสนุนจึงเป็นกุญแจสู่ความสำเร็จในการรักษา 3)
มาตรการเชิงปฏิบัติเพื่อปรับปรุงความร่วมมือ ได้แก่:
การสร้างแรงจูงใจ : การมองเห็น เป้าหมายการปรับปรุงการมองเห็น (บัตรบันทึกการมองเห็น /กราฟ)แผนกิจกรรม : ระบุกิจกรรมที่ใช้ตาข้างที่ตามัวอย่างกระตือรือร้นระหว่างปิดตา (อ่านหนังสือ เล่นเกม งานประดิษฐ์)การแนะนำแบบค่อยเป็นค่อยไป : เริ่มต้นด้วย 1 ชั่วโมง แล้วเพิ่มเวลาตามการปรับตัวการติดตามทางอิเล็กทรอนิกส์ : เซ็นเซอร์วัดปริมาณการปิดตา (dose-monitor) สำหรับการวิจัย แต่การบันทึกปฏิทินที่บ้านมีประโยชน์เป็นทางเลือกการตรวจตามนัด : ตรวจการมองเห็น ทุก 2-3 เดือนและปรับขนาดยา หลังการมองเห็น คงที่ ให้ค่อยๆ หยุด 1)
การรักษาภาวะตามัวมักต้องใช้เวลานาน (หลายเดือนถึงหลายปี) และการให้การศึกษาและการสนับสนุนอย่างต่อเนื่องแก่ผู้ป่วยและผู้ปกครองเป็นสิ่งสำคัญเพื่อเตรียมรับมือกับการหยุดชะงักของการรักษาหรือการกลับเป็นซ้ำหลังหยุดรักษา อัตราการกลับเป็นซ้ำของภาวะตามัวรายงานประมาณร้อยละ 24 ภายในหนึ่งปีหลังหยุดรักษา 3) และแนะนำให้ตรวจการมองเห็น ทุก 3-6 เดือนอย่างน้อยหนึ่งปีหลังสิ้นสุดการรักษา 1) หากกลับเป็นซ้ำ การตอบสนองต่อการรักษาซ้ำมักดี ดังนั้นการตรวจพบเร็วและการแทรกแซงซ้ำเร็วช่วยให้พยากรณ์โรคดีขึ้น
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
Mukit FA , Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.
Meier K, Tarczy-Hornoch K. Recent treatment advances in amblyopia. Annu Rev Vis Sci. 2022.
Halicka J, Bittsansky M, Sivak S, et al. Virtual reality visual training in an adult patient with anisometropic amblyopia: visual and functional magnetic resonance outcomes. Vision. 2021;5(2):22.
Pediatric Eye Disease Investigator Group. Treatment of anisometropic amblyopia in children with refractive correction. Ophthalmology. 2006;113:895-903.
Pediatric Eye Disease Investigator Group. A randomized trial of prescribed patching regimens for treatment of severe amblyopia in children. Ophthalmology. 2003;110:2075-2087.
Pediatric Eye Disease Investigator Group. A randomized trial of atropine vs. patching for treatment of moderate amblyopia in children. Arch Ophthalmol. 2002;120:268-278.
Pediatric Eye Disease Investigator Group. Randomized trial of treatment of amblyopia in children aged 7 to 17 years. Arch Ophthalmol. 2005;123:437-447.
Kanclerz P, Przewłócka K, Arnold RW. Agreement in non-cycloplegic and cycloplegic refraction between a photoscreener and a calibrated autorefractor. BMC Ophthalmol. 2024;24:130. doi:10.1186/s12886-024-03394-0
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-139.