วิธีมองภาพเดี่ยวแก้ไขตาข้างหนึ่งสำหรับมองไกล และอีกข้างสำหรับมองใกล้ ครอบคลุมระยะทั้งสองด้วยการมองเห็น ข้างเดียวของแต่ละตา
มีข้อเสียที่สำคัญคือขัดขวางการมองเห็นสามมิติ แบบสองตา (การรับรู้ความลึก) และไม่ใช่วิธีที่สามารถแนะนำได้อย่างจริงจัง
ไม่ประสบความสำเร็จในทุกกรณี และอาจยากเป็นพิเศษในตาที่มีสายตาเท่ากัน
ก่อนการผ่าตัด ควรทดลองใส่คอนแทคเลนส์เป็นเวลา 1-2 สัปดาห์เพื่อตรวจสอบการปรับตัวในชีวิตจริงก่อนพิจารณาผ่าตัด
หลักการพื้นฐานคือกำหนดตาข้างถนัดสำหรับมองไกล และตาที่ไม่ถนัดสำหรับมองใกล้
วิธีมองภาพเดี่ยว (monovision technique) เป็นวิธีการแก้ไขโดยปรับตาข้างหนึ่งสำหรับมองไกล และอีกข้างสำหรับมองใกล้ และครอบคลุมการมองเห็น ระยะไกลและใกล้ผ่านการมองเห็น ข้างเดียวของแต่ละตา
เดิมที “การมองภาพเดี่ยว” ส่วนใหญ่คาดว่าเกิดขึ้นเมื่อตาข้างหนึ่งมีสายตาปกติ (หรือตาข้างถนัดใกล้ปกติ) และอีกข้างมีสายตาสั้น ปานกลาง (ตาที่ไม่ถนัด) ซึ่งไม่ได้รับการแก้ไขในระหว่างการเจริญเติบโต ส่งผลให้การทำงานของการมองเห็น สองตาปกติบกพร่อง การประยุกต์ใช้ในการแก้ไขสายตายาวตามอายุ เป็นการเลียนแบบสภาวะทางสรีรวิทยานี้โดยเจตนา
เป็นทางเลือกสำหรับผู้ป่วยที่ทุกข์ทรมานจากสายตายาวตามอายุ สามารถทำได้สามวิธี: คอนแทคเลนส์ การผ่าตัดแก้ไขสายตา และเลนส์แก้วตาเทียม (IOL ) นอกจากนี้ หลังการผ่าตัดแก้ไขสายตาหรือในวัยสายตายาวตามอายุ สิ่งสำคัญคือต้องพิจารณาการมองเห็น ระยะกลางและใกล้ นอกเหนือจากการมองเห็น ระยะไกล และเลือกการแก้ไขที่อ่อนกว่าหรือการมองภาพเดี่ยว
ภูมิหลังทางประวัติศาสตร์และตำแหน่งของวิธีมองภาพเดี่ยว:
วิธีการมองเห็น แบบโมโนวิชัน (Monovision) ได้รับการพัฒนาในช่วงปี 1970-1980 เพื่อแก้ไขสายตายาวตามอายุ ด้วยคอนแทคเลนส์ แนวคิดนี้ได้แรงบันดาลใจจากการสังเกตว่าผู้ที่มีสายตาต่างกัน (anisometropia) โดยบังเอิญมีการมองเห็น แบบสองระยะแม้ขณะใส่คอนแทคเลนส์ ต่อมาจึงถูกนำมาใช้ในการผ่าตัดแก้ไขสายตา เช่น เลสิก และ PRK ในการออกแบบกำลังเลนส์แก้วตาเทียม ระหว่างการผ่าตัดต้อกระจก วิธีนี้ยังเป็นทางเลือกสำหรับผู้ป่วยที่ไม่ต้องการหรือไม่เหมาะกับเลนส์หลายระยะ การแก้ไขเกินที่ทำให้เกิดสายตายาว อาจทำให้ปวดตา ขณะทำงานระยะใกล้ ดังนั้นจึงต้องให้ความสนใจเป็นพิเศษในการออกแบบการแก้ไขในวัยสายตายาวตามอายุ
การพยายามประยุกต์วิธีนี้เพื่อแก้ไขสายตายาวตามอายุ อาจไม่ประสบความสำเร็จในทุกกรณี อาจทำได้ยากในตาที่มีสายตาเท่ากัน (isometropia) นอกจากนี้ยังมีข้อเสียที่สำคัญคือการรบกวนการมองเห็นสามมิติ แบบสองตา ดังนั้นควรพิจารณาอย่างรอบคอบในการประยุกต์ใช้กับผู้ป่วยที่ต้องการการรับรู้ความลึกในการทำงานหรือมีปัญหาการมองเห็น แบบสองตา
Q
วิธีการมองเห็นแบบโมโนวิชันคือวิธีการแก้ไขแบบใด?
A
เป็นวิธีการที่กำหนดให้ตาข้างหนึ่งใช้สำหรับมองไกล (สายตาปกติหรือแก้ไขระยะไกล) และอีกข้างหนึ่งใช้สำหรับมองใกล้ (มีสายตาสั้น เหลืออยู่หรือเพิ่มระยะใกล้) โดยตาแต่ละข้างจะครอบคลุมระยะการมองเห็น ผ่านการมองเห็น แบบตาข้างเดียว จุดประสงค์คือเพื่อให้ได้การมองเห็น ที่ชัดเจนทั้งไกลและใกล้โดยไม่ต้องใช้แว่นตา อย่างไรก็ตาม การมองเห็นสามมิติ แบบสองตาจะลดลง จึงเสียเปรียบในงานที่ต้องการการรับรู้ความลึก
ผู้ป่วยที่มีลักษณะดังต่อไปนี้เป็นผู้ที่มีแนวโน้มเหมาะสมกับวิธีการมองเห็น แบบโมโนวิชัน
มีประสบการณ์สายตาต่างกันก่อนการผ่าตัด (เช่น เคยมีสายตาสั้น ข้างเดียวโดยไม่ได้รับการแก้ไขเป็นเวลานาน)
สามารถระบุตาข้างถนัดได้อย่างชัดเจน
การทำงานของสายตาสองตา (การมองเห็นสามมิติ ) ยังคงดีพอสมควร
ไม่มีอาชีพหรือกิจกรรมที่ต้องการการรับรู้ความลึก
แสดงการปรับตัวต่อโมโนวิชันระหว่างการทดลองใช้คอนแทคเลนส์
ไม่ได้ทำงานระยะใกล้ที่ต้องการความแม่นยำ (เช่น งานฝีมือหรือเครื่องมือแม่นยำ) เป็นประจำ
ในกรณีต่อไปนี้ วิธีการมองเห็น แบบโมโนวิชันอาจไม่เหมาะสมหรือต้องประเมินข้อบ่งชี้อย่างรอบคอบ
การทำงานของการมองเห็นสามมิติ ไม่ดี
อาชีพที่ต้องการการรับรู้ความลึก (เช่น นักบินเครื่องบิน พนักงานขับรถ งานก่อสร้าง)
การปรับตัวไม่ดีระหว่างการทดลองใช้คอนแทคเลนส์
ตาทั้งสองข้างเท่ากัน (ไม่สามารถระบุตาข้างเด่นได้)
ผู้ป่วยที่ทำงานที่ต้องใช้ความแม่นยำสูงเป็นประจำทุกวัน
ผู้ป่วยที่ไม่ต้องการผ่าตัดซ้ำหากความไม่พอใจหลังผ่าตัดรุนแรง
กลไกความสำเร็จของโมโนวิชันคือ คอร์เทกซ์การมองเห็น ของสมองคุ้นเคยกับความแตกต่างของโฟกัสระหว่างตาทั้งสองข้าง และใช้ตาที่เหมาะสมตามระยะการมองเห็น หากไม่เกิดการแข่งขันระหว่างสองตา (binocular rivalry) จะเกิดโมโนวิชันตามธรรมชาติ
กุญแจสู่ความสำเร็จคือ “การประสานงานของสองตาและความสามารถในการปรับตัวของสมอง” ประสบการณ์เกี่ยวกับสายตาต่างกันก่อนผ่าตัด ความชัดเจนของตาข้างเด่น และการคงไว้ซึ่งการทำงานของการมองเห็น สองตามีผลต่อการพยากรณ์โรค
ในการมองเห็น สองตาปกติ ความแตกต่างเล็กน้อยระหว่างสองตา (disparity ของสองตา) ถูกใช้เพื่อรับรู้ความลึก (การมองเห็นสามมิติ ) ในวิธีโมโนวิชัน ตาข้างหนึ่งถูกทำให้เบลอโดยเจตนา ทำให้ข้อมูล disparity ของสองตาไม่สมบูรณ์ และการทำงานของการมองเห็นสามมิติ ลดลง
มินิโมโนวิชัน (การเพิ่ม +0.75 ถึง +1.00 D) เป็นการตั้งค่าแบบประนีประนอมที่ลดผลกระทบต่อการมองเห็นสามมิติ ให้น้อยที่สุด ขณะที่ยังคงการมองเห็น ระยะใกล้ในระดับหนึ่ง เป็นทางเลือกสำหรับผู้ป่วยที่ต้องการรักษาการมองเห็นสามมิติ เป็นพิเศษ (เช่น ผู้ที่ชื่นชอบกีฬา)
โมโนวิชันเต็มรูปแบบ (การเพิ่ม +1.50 ถึง +2.00 D) ช่วยปรับปรุงการมองเห็น ระยะใกล้ได้ดี แต่ทำให้การมองเห็นสามมิติ ลดลงอย่างชัดเจน
ตาข้างเด่น (dominant eye) มีบทบาทสำคัญในการประมวลผลข้อมูลทางการมองเห็น การตั้งค่าตาข้างเด่นสำหรับการมองไกลทำให้การประมวลผลข้อมูลขณะมองไกลมีความเสถียร และเพิ่มการยอมรับในชีวิตประจำวันต่อการมองเห็น แบบ monovision
สำหรับตาสั้น ปัญหา aniseikonia สามารถแก้ไขได้โดยการแก้ไขสายตาข้างหนึ่งด้วยกำลังที่น้อยกว่า (แว่นตา monovision) ในกรณีที่มี anisometropia ควรให้ความแตกต่างของกำลังทรงกลมระหว่างสองตาไม่เกิน 1.5 D หากเกินกว่านั้น การแก้ไขด้วยคอนแทคเลนส์หรือการตั้งค่า monovision โดยเจตนาอาจมีประโยชน์ในการลด aniseikonia
ต่อไปนี้เป็นขั้นตอนมาตรฐานในการประเมินข้อบ่งชี้ของวิธี monovision
① การกำหนดตาข้างเด่น
การตั้งค่าโดยให้ตาข้างเด่นใช้สำหรับมองไกลและตาข้างไม่เด่นใช้สำหรับมองใกล้มีแนวโน้มที่จะประสบความสำเร็จมากกว่า
การทดสอบรูในการ์ด (Hole-in-card test) : มองเป้าหมายไกลผ่านรูเล็กๆ ตรงกลางการ์ด และตรวจสอบว่าตาข้างใดกำลังมองการทดสอบชี้ (Pointing test) : ชี้ไปที่เป้าหมายไกล จากนั้นปิดตาข้างหนึ่ง ตาข้างที่ไม่เบี่ยงเบนจากเป้าหมายถือเป็นตาข้างเด่น
② การตรวจการมองเห็นสามมิติ
ประเมินปริมาณการทำงานของการมองเห็นสามมิติ แบบสองตาด้วย TNO (วิธีจุดสุ่ม) หรือ Titmus (วิธีโพลารอยด์) การทำงานของการมองเห็นสามมิติ ก่อนผ่าตัดสัมพันธ์กับระดับการลดลงของการมองเห็นสามมิติ หลังทำ monovision
③ การตรวจวัดสายตา และการกำหนดกำลังบวก
การกำหนดกำลังบวกตามหลักการของ Sloan (เหลือครึ่งหนึ่งของปริมาณการปรับตาที่มีอยู่เป็นสำรอง)
④ การทดลองใส่คอนแทคเลนส์ (CL trial)
ก่อนการผ่าตัด จะจำลองการมองเห็น แบบ monovision ด้วยคอนแทคเลนส์เป็นเวลา 1-2 สัปดาห์ ตรวจสอบการยอมรับตามอัตวิสัยในชีวิตประจำวันจริง (การขับรถ การอ่านหนังสือ การทำงานกับจอภาพ) ก่อนตัดสินใจเรื่องข้อบ่งชี้ในการผ่าตัด การทดลองใช้คอนแทคเลนส์แบบใช้แล้วทิ้งรายวันทำได้ง่าย
รายการตรวจ วัตถุประสงค์ เกณฑ์การประเมิน การกำหนดตาข้างเด่น การกำหนดตาสำหรับการมองไกล Hole-in-card / pointing test การตรวจการมองเห็นสามมิติ การประเมินการมองเห็น สองตา TNO / Titmus การทดลองใส่คอนแทคเลนส์ ยืนยันการปรับตัวในชีวิตจริง ใช้ทุกวันเป็นเวลา 1-2 สัปดาห์ การตรวจวัดค่าสายตา การกำหนดกำลังเสริม หลักการของ Sloan
Q
ควรตรวจสอบอะไรก่อนลองใช้วิธีมองภาพเดียว (monovision)?
A
แนะนำให้ทดลองใส่คอนแทคเลนส์ (1-2 สัปดาห์) ก่อนการผ่าตัด สัมผัสประสบการณ์การมองเห็น แบบ monovision ในชีวิตประจำวันจริง (ขับรถ อ่านหนังสือ ทำงานคอมพิวเตอร์) หากยอมรับได้จึงถือว่าเหมาะสมสำหรับการผ่าตัด นอกจากนี้ยังต้องตรวจตาข้างเด่นและทดสอบการมองเห็นสามมิติ ก่อนการผ่าตัดด้วย
มีสามวิธีหลักในการทำ monovision
นี่เป็นวิธีย้อนกลับได้มากที่สุด และใช้สำหรับการทดลองครั้งแรกด้วย
ค่ามาตรฐานการตั้งค่า:
ตาข้างเด่น: ±0D (แก้ไขสายตาระยะไกลเต็มที่)
ตาข้างไม่เด่น: +1.5 ถึง +2.0D (เพิ่มสำหรับระยะใกล้)
หลักการจ่ายเลนส์:
เมื่อจ่ายคอนแทคเลนส์มัลติโฟกัล มักจะดีกว่าถ้าระบุตาข้างเด่นและไม่เด่น และปรับตาข้างเด่นสำหรับระยะไกล ตาข้างไม่เด่นสำหรับระยะใกล้
มักจะดีกว่าถ้าเริ่มด้วยค่าบวกต่ำ โดยไม่คำนึงถึงอายุหรือค่าบวก
หากมองไกลยาก ให้ปรับกำลังทรงกลมของตาข้างเด่นไปทางไกล หากมองใกล้ยาก ให้ปรับตาข้างไม่เด่นไปทางใกล้
ในที่มืด ความไวต่อคอนทราสต์ลดลง ดังนั้นต้องระมัดระวังในการขับรถตอนกลางคืน
วิธีการที่ทำให้ตาข้างหนึ่งมีสายตาสั้น โดยเจตนาผ่าน LASIK /PRK เป็นต้น ผู้ป่วยเป้าหมายหลักคือผู้ป่วยวัยกลางคนขึ้นไปที่มีสายตายาวตามอายุ
การตั้งค่ามาตรฐานของค่าสายตาที่ต้องการ:
ตาข้างถนัด: 0D (สายตาปกติ)
ตาข้างไม่ถนัด: -1.25 ถึง -1.50D (สายตาสั้น ที่เหลือโดยเจตนา)
ประเด็นการประเมินก่อนผ่าตัด:
เงื่อนไขเบื้องต้นคือการทดลองใช้คอนแทคเลนส์ก่อนผ่าตัดประสบความสำเร็จ
ควรอธิบายความเป็นไปได้ในการผ่าตัดเสริม (enhancement) หากไม่พอใจหลังผ่าตัดก่อนการผ่าตัด
เนื่องจากผู้ป่วยส่วนใหญ่เป็นสายตาสั้น ควรระลึกไว้ว่าการแก้ไขมากเกินไปจนทำให้เกิดสายตายาว อาจทำให้ปวดตา ขณะทำงานระยะใกล้
การดูแลหลังผ่าตัด:
ประเมินการมองเห็น 1-3 เดือนหลังผ่าตัด
ตรวจสอบว่าตาระยะไกลและตาระยะใกล้ให้ความพึงพอใจในระยะการมองเห็น ที่ต้องการ
วิธีการวางแผนโดยให้ตาข้างหนึ่งใช้ IOL สำหรับระยะไกล และอีกข้างใช้ IOL สำหรับระยะใกล้ (หรือตั้งค่าสายตาสั้น ที่เหลือ) ระหว่างการผ่าตัดต้อกระจก
หลักการตั้งค่า:
ตาข้างถนัด: 0D (สำหรับระยะไกล)
ตาข้างที่ไม่ถนัด: -1.50 ถึง -2.00 D (ตั้งค่าสำหรับระยะใกล้)
พิจารณาเป็นทางเลือกสำหรับผู้ป่วยที่ไม่ต้องการเลนส์แก้วตาเทียม แบบหลายระยะ หรือไม่เหมาะสมกับเลนส์ชนิดนี้ (เช่น มีความคลาดเคลื่อนสูง ภาวะตาแห้ง รุนแรง) เลนส์แก้วตาเทียม ที่ปรับค่าได้ด้วยแสงก็เป็นทางเลือกหนึ่งในการแก้ไขค่าสายตาที่คลาดเคลื่อนหลังผ่าตัด
การมองเห็นแบบโมโนวิชันด้วยคอนแทคเลนส์
การย้อนกลับได้ : สูง (กลับสู่ปกติเมื่อถอดคอนแทคเลนส์)
ตาข้างที่ถนัด : ±0 D (แก้ไขสายตาระยะไกลเต็มที่)
ตาข้างที่ไม่ถนัด : +1.5 ถึง +2.0 D (เพิ่มเติมสำหรับระยะใกล้)
ลักษณะเด่น : เหมาะสำหรับการทดลองใช้ ปรับเปลี่ยนได้ง่าย
การมองเห็นแบบโมโนวิชันด้วยการผ่าตัด (LASIK/PRK)
การย้อนกลับได้ : ต่ำ (ต้องผ่าตัดซ้ำ)
ตาข้างที่ถนัด : 0 D (สายตาปกติ)
ตาข้างที่ไม่ถนัด : -1.25 ถึง -1.50 D (สายตาสั้น ตกค้างโดยเจตนา)
ลักษณะเด่น : ไม่ต้องใช้คอนแทคเลนส์ เงื่อนไขเบื้องต้น: การทดลองใช้คอนแทคเลนส์สำเร็จ
การมองเห็นแบบโมโนวิชันด้วยเลนส์แก้วตาเทียม (ผ่าตัดต้อกระจก)
การย้อนกลับได้ : ต่ำ (ต้องเปลี่ยนเลนส์แก้วตาเทียม )
ตาข้างที่ถนัด : 0 D (สำหรับระยะไกล)
ตาข้างที่ไม่ถนัด : -1.50 ถึง -2.00 D (ตั้งค่าสำหรับระยะใกล้)
ลักษณะเด่น : ทางเลือกสำหรับกรณีที่ไม่เหมาะกับเลนส์แก้วตาเทียม แบบหลายระยะ
นอกจากวิธีมองเห็นเดี่ยว (monovision) เป็นพื้นฐานแล้ว การเพิ่มแว่นอ่านหนังสือสำหรับงานระยะใกล้ที่ละเอียดก็เป็นทางเลือกหนึ่งเช่นกัน แว่นมองเห็นเดี่ยวที่ใช้ตาสั้นสำหรับระยะใกล้ร่วมกับแว่นแก้ไขระยะไกลก็เป็นทางเลือกที่ใช้งานได้จริง
หลังผ่าตัดต้อกระจก ด้วยการตั้งค่าแบบมองเห็นเดี่ยว ควรสังเกตประเด็นต่อไปนี้:
สิ่งที่ต้องตรวจสอบหลังผ่าตัด:
ตรวจสอบความชัดเจนในการมองเห็น ระยะไกล ใกล้ และระยะกลางของแต่ละตา
ตรวจสอบความชัดเจนและความเปรียบต่างเมื่อลืมตาทั้งสองข้าง
ประเมินการมองเห็นสามมิติ (เปรียบเทียบกับก่อนผ่าตัด)
ความพึงพอใจตามความรู้สึกของผู้ป่วยต่อการมองเห็น ในระยะที่ต้องการ
การจัดการกับค่าสายตาที่คลาดเคลื่อนหลังผ่าตัด:
หากค่าเบี่ยงเบนจากค่าสายตาที่ตั้งใจไว้เล็กน้อย สามารถแก้ไขด้วยแว่นตา
หากเบี่ยงเบนมาก การเปลี่ยนเป็นเลนส์แก้วตาเทียม ที่ปรับค่าได้ด้วยแสง (LAL ) ก็เป็นทางเลือก
ควรพิจารณาการผ่าตัดซ้ำ (เปลี่ยนเลนส์แก้วตาเทียม หรือการทำ LASIK เพิ่มเติม) อย่างรอบคอบ
ความสัมพันธ์กับการใช้สมาร์ทโฟน/VDT:
ในผู้ป่วยที่ได้รับการผ่าตัดโมโนวิชันหลังผ่าตัด แม้ว่าจะไม่มีภาระในการปรับโฟกัสเมื่อใช้สมาร์ทโฟน แต่อาจเกิดความล้าจากการหักเหของตาเนื่องจากการทำงานระยะใกล้เป็นเวลานาน การแนะนำสภาพแวดล้อมการทำงานเมื่อใช้อุปกรณ์ดิจิทัลเป็นส่วนหนึ่งของการดูแลหลังผ่าตัด
ขั้นตอนมาตรฐานเมื่อทำการทดลองใช้โมโนวิชันด้วยคอนแทคเลนส์ (CL):
การประเมินเบื้องต้น : การกำหนดตาข้างเด่น การตรวจการมองเห็นสามมิติ การยืนยันค่าสายตาที่แก้ไขเต็มที่ใบสั่งทดลอง CL : เริ่มต้นด้วย ±0D ที่ตาข้างเด่น และ +1.50D ที่ตาข้างไม่เด่น (CL แบบใช้แล้วทิ้งรายวัน)ติดตามผล 1-2 สัปดาห์ : ยืนยันความพึงพอใจในชีวิตประจำวัน (ขับรถ อ่านหนังสือ ทำงานคอมพิวเตอร์)การปรับ : หากไม่พอใจ ให้ปรับกำลังบวกเพิ่มเป็นหน่วย ±0.25Dการตัดสินใจขั้นสุดท้าย : หากการทดลองสำเร็จ ให้พิจารณาผ่าตัดการยืนยันก่อนผ่าตัดครั้งสุดท้าย : ยืนยันกับผู้ป่วยอีกครั้งเกี่ยวกับการไม่สามารถย้อนกลับของการผ่าตัด การมองเห็นสามมิติ ที่ลดลง ผลกระทบต่อการมองเห็น เชิงลึก
ความสำเร็จของการทดลอง CL เป็นตัวทำนายที่ดีที่สุดสำหรับความพึงพอใจหลังผ่าตัด1) หากการทดลองไม่เป็นที่น่าพอใจ อย่าดำเนินการผ่าตัด ให้พิจารณาทางเลือกอื่นในการแก้ไขสายตายาวตามอายุ (เช่น CL แบบหลายระยะ เลนส์โปรเกรสซีฟ)
ตารางการติดตามผลที่แนะนำหลังการผ่าตัดโมโนวิชัน:
1 สัปดาห์หลังผ่าตัด : ตรวจสอบสภาพกระจกตา และภายในตา วัดค่าการมองเห็นที่แก้ไขแล้ว ตามอัตนัย1 เดือนหลังผ่าตัด : ยืนยันความคงที่ของค่าสายตา ประเมินความพึงพอใจของผู้ป่วย3 เดือนหลังผ่าตัด : กำหนดค่าสายตาขั้นสุดท้าย พิจารณาการเสริมถ้าจำเป็น6 เดือนและ 1 ปีหลังผ่าตัด : ติดตามผลระยะยาว ประเมินการมองเห็น แบบสามมิติ จัดการกับข้อร้องเรียนทุก 2-3 ปี : ทบทวนกำลังบวก (ปรับตามความก้าวหน้าของสายตายาวตามอายุ )
หากมีการมองเห็น แบบสามมิติลดลงหรือไม่พอใจอย่างมากหลังผ่าตัด ควรลองปรับแก้ด้วยคอนแทคเลนส์ (เปลี่ยนกำลังบวกหรือเปลี่ยนเป็นคอนแทคเลนส์หลายระยะ) ก่อนพิจารณาผ่าตัดซ้ำ การเลือกผู้ป่วยที่เหมาะสมและการให้คำปรึกษาก่อนผ่าตัดอย่างละเอียดเป็นสิ่งจำเป็นเพื่อเพิ่มความพึงพอใจหลังผ่าตัดสูงสุด
ต้องใช้ความระมัดระวังเป็นพิเศษสำหรับอาชีพที่ต้องการการมองเห็น เชิงลึกและการมองเห็น แบบสามมิติ:
อาชีพ ข้อสังเกต แนวทาง พนักงานขับรถยนต์/รถไฟ อาจส่งผลต่อการสอบผ่านการทดสอบการมองเห็น เชิงลึก ตรวจสอบข้อบังคับการทำงาน พิจารณา monovision ขนาดเล็ก นักบิน (การบิน) มีข้อกำหนดการมองเห็น เชิงลึก วิธี monovision อาจถูกห้าม ต้องตรวจสอบมาตรฐานการตรวจร่างกายทางการบินล่วงหน้า คนงานก่อสร้าง / ทำงานบนที่สูง การรับรู้เชิงลึกลดลงส่งผลต่อความปลอดภัย ตรวจสอบรายละเอียดงาน พิจารณาวิธีการอื่น ศัลยแพทย์ / ทันตแพทย์ ความต้องการการมองเห็นสามมิติ ในงานที่ต้องความแม่นยำ ทางเลือกในการเพิ่มแว่นอ่านหนังสือระหว่างการผ่าตัด นักกีฬา การรับรู้ความลึกลดลงในกีฬาลูกบอลและกีฬาต่อสู้ พิจารณา mini-monovision และประเมินเป็นรายบุคคล
การทดสอบการมองเห็น เชิงลึก (ใบขับขี่ / คุณสมบัติบางอย่าง) ประเมินการมองเห็นสามมิติ แบบสองตา ดังนั้นอาจส่งผลต่อผลการทดสอบหลังการทำ monovision หากมีความเสี่ยงที่เกี่ยวข้องกับอาชีพ ควรให้คำอธิบายและขอความยินยอมอย่างเพียงพอก่อนการทำหัตถการ
กำลังบวกที่จำเป็นสำหรับการแก้ไขสายตายาวตามอายุ เปลี่ยนแปลงไปตามอายุ เมื่อกำลังบวกเพิ่มขึ้น การมองเห็นสามมิติ ที่ลดลงจะเด่นชัดขึ้น ดังนั้นจึงจำเป็นต้องประเมินซ้ำเป็นระยะตามอายุ
อายุ กำลังการปรับตาที่เหลืออยู่ (ประมาณ) กำลังบวก monovision (ประมาณ) ลักษณะ 40-45 ปี 3-5 D +1.00 ถึง +1.50 D สามารถจัดการได้ด้วยกำลังบวกเล็กน้อย 45-50 ปี 2-3D +1.50 ถึง +1.75D พิจารณาระยะกลางด้วย 50-55 ปี 1-2D +1.75 ถึง +2.00D จำเป็นต้องใช้โมโนวิชันแบบเต็ม มากกว่า 55 ปี 0-1D +2.00 ถึง +2.50D อาจต้องใช้แว่นอ่านหนังสือเพิ่มเติม
แนะนำให้ประเมินและปรับวิธีการมองเห็น เดี่ยวทุก 2-3 ปี เนื่องจากการมองเห็นสามมิติ ลดลงมากขึ้นเมื่อค่าเพิ่มขึ้น จึงเป็นสิ่งสำคัญที่จะพิจารณาเปลี่ยนไปใช้วิธีอื่น (เช่น เลนส์โปรเกรสซีฟ) ตั้งแต่เนิ่นๆ ในผู้ป่วยที่อาชีพต้องการการมองเห็น เชิงลึก
การทำความเข้าใจปัจจัยที่มีผลต่อความพึงพอใจของผู้ป่วยช่วยปรับปรุงการเลือกผู้ป่วยที่เหมาะสมและคุณภาพของการให้คำปรึกษาก่อนการผ่าตัด
ปัจจัยที่เกี่ยวข้องกับความพึงพอใจที่เพิ่มขึ้น:
ความสำเร็จของการทดลองใช้คอนแทคเลนส์ก่อนผ่าตัด
ประสบการณ์ก่อนหน้าของภาวะสายตาต่าง (ประวัติสายตาสั้น ข้างเดียวที่ไม่ได้รับการแก้ไข)
ความสามารถในการระบุตาข้างถนัดได้อย่างชัดเจน
ความถี่ในการขับขี่ตอนกลางคืนต่ำ
ความต้องการต่ำสำหรับงานที่ต้องใช้ความแม่นยำและกีฬา
ความคาดหวังของผู้ป่วยเป็นจริง (ไม่มีความคาดหวังเกินจริง เช่น “ไม่ต้องใช้แว่นตาเลย”)
ปัจจัยที่เกี่ยวข้องกับความไม่พึงพอใจ:
ความไวต่อคอนทราสต์ลดลงในเวลากลางคืน
ความรู้สึกว่าการมองเห็นสามมิติ ลดลงเมื่อทำงานที่ต้องใช้ความแม่นยำ
มีความไม่พึงพอใจเล็กน้อยระหว่างการทดลองใช้คอนแทคเลนส์
ตาทั้งสองข้างเท่ากัน (ตาข้างถนัดไม่ชัดเจน)
ความคลาดเคลื่อนของการหักเหแสงหลังผ่าตัด (เบี่ยงเบนจากค่าเป้าหมาย)
ในการให้คำปรึกษาก่อนผ่าตัด ต้องเน้นว่าเป้าหมายคือ “การมองเห็น ในชีวิตประจำวันที่ใช้งานได้จริงโดยไม่ต้องใช้แว่น” ไม่ใช่ “การมองเห็น ที่สมบูรณ์แบบ” และการสร้างความคาดหวังที่เป็นจริงเป็นสิ่งจำเป็นสำหรับการรักษาความพึงพอใจหลังผ่าตัด
ตำแหน่งของวิธีมองภาพเดียว (monovision) ในภาพรวมของการแก้ไขสายตายาวตามอายุ มีดังนี้
วิธีการแก้ไข ข้อดีหลัก ข้อเสียหลัก ข้อบ่งชี้ เลนส์โปรเกรสซีฟ มองเห็นได้ทุกระยะและคงการมองเห็นสามมิติ ความคลาดเคลื่อนรอบนอกและต้องใช้เวลาในการปรับตัว ผู้ป่วยกลุ่มกว้างที่สุด คอนแทคเลนส์มัลติโฟกัส ไม่ต้องใส่แว่นตา คุณภาพการมองเห็น ด้อยกว่าเล็กน้อย ผู้ใส่คอนแทคเลนส์ วิธีมองภาพเดียว (คอนแทคเลนส์/การผ่าตัด) ไม่ต้องใส่แว่นตาและคงความคมชัด การมองเห็นสามมิติ ลดลงและการปรับตัวแตกต่างกันในแต่ละบุคคลกรณีที่ทดลองใช้คอนแทคเลนส์สำเร็จ เลนส์แก้วตาเทียม หลายระยะทุกระยะ ไม่พึ่งแว่นตา ปรากฏการณ์ทางแสง ค่าใช้จ่ายสูง ขณะผ่าตัดต้อกระจก มินิโมโนวิชัน ผลกระทบต่อการมองเห็นสามมิติ น้อยที่สุด การมองเห็น ระยะใกล้ดีขึ้นอย่างจำกัดผู้ป่วยที่ให้ความสำคัญกับการมองเห็นสามมิติ
วิธีการมองเห็น เดี่ยวมีบทบาทสำคัญในฐานะ “ทางเลือกกลางที่ใช้งานได้จริง” สำหรับผู้ป่วยที่มีอาการไม่สบายทางแสงอย่างรุนแรงจากเลนส์โปรเกรสซีฟ ผู้ป่วยที่ไม่ต้องการใส่แว่นตา หรือผู้ป่วยที่ไม่เหมาะกับเลนส์แก้วตาเทียม หลายระยะ อย่าลืมว่าการคัดเลือกผู้ป่วยอย่างระมัดระวังโดยใช้การทดลองใส่คอนแทคเลนส์เป็นกุญแจสู่ความสำเร็จ
รายละเอียดพยาธิสรีรวิทยาได้อธิบายไว้ในหัวข้อ “3. ภูมิหลังทางพยาธิสรีรวิทยา” ด้านล่างนี้เป็นข้อมูลเพิ่มเติม
ในวิธีการมองเห็น เดี่ยว ย่อมเกิดความแตกต่างของค่าสายตาระหว่างสองตา (anisometropia) อย่างหลีกเลี่ยงไม่ได้ เมื่อความแตกต่างของกำลังทรงกลมระหว่างตาซ้ายและขวาเกิน 1.5 D ภาวะภาพไม่เท่ากัน (aniseikonia) มักกลายเป็นปัญหา ภาวะภาพไม่เท่ากัน จะรับรู้ได้ว่าเป็นความผิดปกติของความรู้สึกเชิงพื้นที่ (ความรู้สึกเอียงหรือบิดเบี้ยว)
เนื่องจากผลของภาวะภาพไม่เท่ากัน (aniseikonia) จากการแก้ไขด้วยคอนแทคเลนส์มีน้อยกว่าเมื่อเทียบกับแว่นตา การทดลองใช้การมองเห็น แบบโมโนวิชัน (monovision) ด้วยคอนแทคเลนส์จึงมีประโยชน์ในการทำนายความสำเร็จของการผ่าตัดด้วย
คอนแทคเลนส์สองระยะก็เป็นทางเลือกหนึ่งสำหรับการแก้ไขสายตายาวตามอายุ แต่แตกต่างจากวิธีโมโนวิชันในประเด็นต่อไปนี้:
หัวข้อ วิธีโมโนวิชัน คอนแทคเลนส์สองระยะ กลไกการออกฤทธิ์ การมองเห็น ด้วยตาข้างเดียว (ตาข้างหนึ่งสำหรับระยะไกล อีกข้างสำหรับระยะใกล้)การมองเห็น พร้อมกัน (ศูนย์กลางสำหรับระยะใกล้ รอบนอกสำหรับระยะไกล ฯลฯ)ความคมชัดของภาพ คมชัดในแต่ละระยะ ด้อยกว่าคอนแทคเลนส์ระยะเดียว การมองเห็นสามมิติ ลดลง คงไว้ค่อนข้างดี ข้อบ่งชี้ หลังจากยืนยันในการทดลองใช้คอนแทคเลนส์ เปรียบเทียบการลองสวม ที่มืด การลดลงของคอนทราสต์ชัดเจนในคอนแทคเลนส์สองระยะ มีความไวต่อคอนทราสต์ลดลง
หากคอนแทคเลนส์สองระยะไม่เหมาะสม การตั้งค่าโมโนวิชัน (ตาข้างถนัดสำหรับระยะไกล ตาข้างไม่ถนัดสำหรับระยะใกล้) ด้วยคอนแทคเลนส์เดี่ยวร่วมกับแว่นอ่านหนังสือก็เป็นทางเลือกหนึ่ง
ด้วยกำลังเสริมเล็กน้อย (+1.00 ถึง +1.25 D) ผลกระทบต่อการมองเห็นสามมิติ น้อย แต่การปรับปรุงการมองเห็น ระยะใกล้มีจำกัด ส่วนกำลังเสริมมาก (+1.75 ถึง +2.00 D) การมองเห็น ระยะใกล้ดีขึ้น แต่การมองเห็นสามมิติ ลดลงอย่างชัดเจน 2)
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัย หรือได้รับการอนุมัติเฉพาะในบางภูมิภาคเท่านั้น และไม่ใช่การรักษามาตรฐานที่โดยทั่วไปมีให้ในญี่ปุ่น เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
เมื่อทำการทดลองโมโนวิชันด้วยคอนแทคเลนส์ล่วงหน้า มีรายงานว่าอัตราความพึงพอใจของผู้ป่วยหลังการผ่าตัดมีแนวโน้มสูง ปัจจัยทำนายความสำเร็จของการทดลอง ได้แก่ ประสบการณ์ภาวะสายตาต่างกันก่อนผ่าตัด ความชัดเจนของตาข้างถนัด และการคงไว้ซึ่งการมองเห็น สองตา 1)
การกำหนดค่าเพิ่มกำลังใกล้ที่เหมาะสมเป็นกุญแจสำคัญต่อความพึงพอใจของผู้ป่วย ค่าเพิ่มกำลังเล็ก (+1.00 ถึง +1.25D) มีผลเล็กน้อยต่อการมองเห็นสามมิติ แต่การปรับปรุงการมองเห็น ใกล้มีจำกัด ในขณะที่ค่าเพิ่มกำลังใหญ่ (+1.75 ถึง +2.00D) ปรับปรุงการมองเห็น ใกล้ แต่ทำให้การมองเห็นสามมิติ ลดลงอย่างชัดเจน มีการแลกเปลี่ยนกัน 2) .
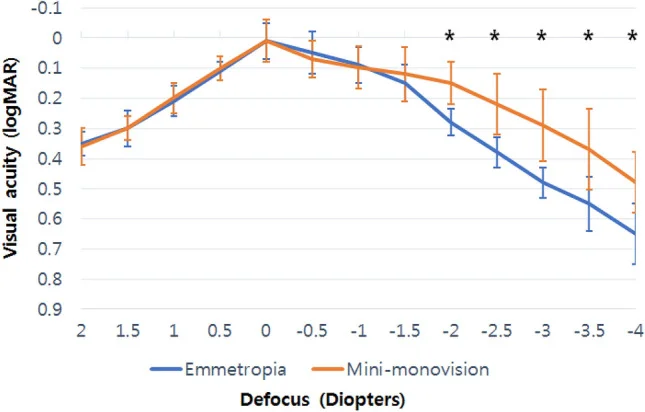
มินิโมโนวิชัน (ค่าเพิ่มกำลัง +0.75 ถึง +1.25D) เป็นการประนีประนอมที่รักษาการทำงานสามมิติได้ค่อนข้างดีในขณะที่ชดเชยสายตายาว ตามวัย หลักฐานกำลังสะสม โดยเฉพาะในการตั้งค่าเลนส์แก้วตาเทียม ระหว่างการผ่าตัดต้อกระจก 3) รายงานมินิโมโนวิชันโดยใช้เลนส์แก้วตาเทียมชนิดโฟกัสเดียว รุ่นใหม่ (Eyhance ICB00) แสดงให้เห็นว่าการมองเห็น ระยะกลางถึงใกล้ (−2.0 ถึง −4.0D) ดีกว่าอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มสายตาปกติ 5) .
การเปรียบเทียบกราฟดีโฟกัสสองตาระหว่างกลุ่มสายตาปกติและกลุ่มมินิโมโนวิชัน (เลนส์แก้วตาเทียม Eyhance ICB00) Shimizu K, Ito M, Igarashi S, et al. Visual outcomes and spectacle independence of pseudophakic mini-monovision using a new monofocal intraocular lens. Sci Rep. 2022;12(1):22384. Figure 2. PM
CI D: PMC9755282. License: CC BY 4.0.
แสดงกราฟดีโฟกัสสองตาของกลุ่มสายตาปกติหลังผ่าตัด
ต้อกระจก (เส้นสีน้ำเงิน) และกลุ่มมินิโมโนวิชัน (เส้นสีส้ม) โดยกลุ่มมินิโมโนวิชันคง
การมองเห็น ที่ดีกว่าอย่างมีนัยสำคัญในช่วงระยะกลางถึงใกล้ (−2.0 ถึง −4.0D) ซึ่งสอดคล้องกับผลการขยายระยะ
การมองเห็น ของมินิโมโนวิชันที่กล่าวถึงในหัวข้อ “งานวิจัยล่าสุดและแนวโน้มในอนาคต”
ด้วยการใช้สมาร์ทโฟนและแท็บเล็ตที่เพิ่มขึ้น การมองเห็น ในระยะกลาง (50–80 ซม.) จึงมีความสำคัญ แตกต่างจากโมโนวิชันแบบดั้งเดิม (ไกล + ใกล้) กำลังมีการศึกษาแนวทางไมโครโมโนวิชันที่ให้ความสำคัญกับการมองเห็น ไกล + กลาง 4) ในการจัดการอาการล้าตาจากดิจิทัล (DES) จำเป็นต้องพิจารณาผู้ป่วยโมโนวิชัน และ TFOS (สมาคมฟิล์มน้ำตาและพื้นผิวตา) ได้สรุปผลกระทบของสภาพแวดล้อมดิจิทัลต่อพื้นผิวตาอย่างครอบคลุม 7) .
ในการศึกษาที่เปรียบเทียบเลนส์แก้วตาเทียม หลายระยะกับโมโนวิชันโดยใช้เลนส์แก้วตาเทียมชนิดโฟกัสเดียว เลนส์หลายระยะมีความเหนือกว่าในการมองเห็น ทุกระยะ แต่มีความถี่ของปรากฏการณ์ทางแสง เช่น รัศมีและแสงจ้า สูงกว่า การเลือกตามลำดับความสำคัญในชีวิตของผู้ป่วยเป็นสิ่งสำคัญ 3) การวิเคราะห์อภิมานจาก 22 การศึกษาและ 2,200 ตาที่เปรียบเทียบเลนส์สามระยะและเลนส์ EDOF แสดงให้เห็นว่าเลนส์สามระยะเหนือกว่าในการมองเห็น ใกล้และการไม่พึ่งแว่นตา 6) ซึ่งเป็นข้อมูลอ้างอิงเมื่อพิจารณาเลนส์หลายระยะเป็นทางเลือกแทนโมโนวิชัน
แนวทางการเลือก: เลนส์แก้วตาเทียม หลายระยะ vs โมโนวิชัน (เลนส์แก้วตาเทียมชนิดโฟกัสเดียว ):
มุมมอง เลนส์แก้วตาเทียม หลายระยะโมโนวิชัน (เลนส์แก้วตาเทียมชนิดโฟกัสเดียว ) การมองเห็น ทุกระยะดีเยี่ยม (ไกลถึงใกล้) เฉพาะทางไกลหรือใกล้ การมองเห็นสามมิติ คงที่ค่อนข้างดี ลดลง ปรากฏการณ์ทางแสง (รัศมี, แสงจ้า) มาก น้อย การมองเห็น ตอนกลางคืนมีความเสี่ยงลดลง ค่อนข้างดี การไม่พึ่งแว่นตา สูง ปานกลาง ค่าใช้จ่าย (การรักษาแบบเลือก / ค่าใช้จ่ายส่วนตัว) สูง ค่อนข้างถูก ข้อบ่งชี้ ความต้องการการมองเห็น ที่กระฉับกระเฉงและหลายระยะ ขับรถกลางคืนบ่อย / ทนรัศมีไม่ได้
ในผู้ป่วยที่มีภาวะตาแห้ง รุนแรง ความคลาดเคลื่อนสูง หรือสงสัยว่าความไวคอนทราสต์ลดลง การมองเห็น เดี่ยวด้วยเลนส์แก้วตาเทียม แบบโฟกัสเดี่ยวมักจะเหมาะสมกว่าเลนส์แก้วตาเทียม แบบหลายโฟกัส
ในยุคอุปกรณ์ดิจิทัล เวลาหน้าจอเพิ่มขึ้นทั่วโลก 8) 9) และผู้ป่วยที่ได้รับการผ่าตัดแบบมองเห็นเดี่ยวจำเป็นต้องใส่ใจกับการทำงานของการมองเห็น ระยะกลาง โดยเฉพาะในผู้ป่วยที่มีเวลาหน้าจอนาน ภาวะล้าของการปรับตาอาจเกิดขึ้นได้ง่าย 10) 11) และนอกจากการตั้งค่าการมองเห็น เดี่ยวแล้ว การปรับสภาพแวดล้อมการทำงานให้เหมาะสมก็มีความสำคัญ 12) ผลกระทบของการเพิ่มเวลาหน้าจอยังมีรายงานในเด็กและวัยรุ่น 14) และการประเมินการใช้อุปกรณ์ดิจิทัลเป็นสิ่งจำเป็นสำหรับทุกกลุ่มอายุที่ได้รับการแก้ไขสายตายาวตามอายุ 13) 15) 16) 17)
Greenbaum S. Monovision pseudophakia. J Cataract Refract Surg. 2002;28(8):1439-1443.
Jain S, Arora I, Azar DT. Success of monovision in presbyopes: review of the literature and potential applications to refractive surgery. Surv Ophthalmol. 1996;40(6):491-499.
Zhang F, Sugar A, Jacobsen G, Collins M. Visual function and patient satisfaction: comparison between bilateral diffractive multifocal intraocular lenses and monovision pseudophakia. J Cataract Refract Surg. 2011;37(3):446-453.
Evans BJ. Monovision: a review. Ophthalmic Physiol Opt. 2007;27(5):417-439.
Shimizu K, Ito M, Igarashi S, et al. Visual outcomes and spectacle independence of pseudophakic mini-monovision using a new monofocal intraocular lens. Sci Rep. 2022;12(1):22384.
Karam M, Alkhowaiter N, Alkhabbaz A, et al. Extended depth of focus versus trifocal for intraocular lens implantation: an updated systematic review and meta-analysis. Am J Ophthalmol. 2024;267:92-113.
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection. Indian J Ophthalmol. 2023;71:2592-2594.
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.