CL द्वारा मोनोविज़न
प्रतिवर्तीता : उच्च (CL हटाने पर वापस सामान्य)
प्रमुख आँख : ±0 D (पूर्ण दूर दृष्टि सुधार)
गैर-प्रमुख आँख : +1.5 से +2.0 D (निकट जोड़)
विशेषताएँ : परीक्षण के लिए सर्वोत्तम। समायोजन आसान।

मोनोविज़न विधि (monovision technique) एक सुधार विधि है जिसमें एक आँख को दूर की दृष्टि के लिए और दूसरी को निकट की दृष्टि के लिए सुधारा जाता है, और प्रत्येक आँख की एकल दृष्टि द्वारा दूर और निकट दृष्टि को कवर करने का प्रयास किया जाता है।
मूल रूप से, ‘मोनोविज़न’ एक ऐसी स्थिति है जहाँ एक आँख एमेट्रोपिक (या एमेट्रोपिया के करीब, प्रमुख आँख) होती है और दूसरी मध्यम मायोपिक (गैर-प्रमुख आँख) होती है, जो विकास के दौरान बिना सुधार के रहने पर सामान्य द्विनेत्री दृष्टि को बाधित करती है। प्रेस्बायोपिया सुधार में इसका अनुप्रयोग इस शारीरिक स्थिति की जानबूझकर नकल है।
प्रेस्बायोपिया से पीड़ित रोगियों के लिए, यह विधि तीन माध्यमों से लागू की जा सकती है: कॉन्टैक्ट लेंस, अपवर्तक सर्जरी, और इंट्राओकुलर लेंस (IOL)। इसके अलावा, अपवर्तक सर्जरी के बाद या प्रेस्बायोपिया की उम्र में, केवल दूर दृष्टि ही नहीं बल्कि मध्य और निकट दृष्टि को भी ध्यान में रखते हुए कमजोर सुधार या मोनोविज़न का चयन करना महत्वपूर्ण है।
मोनोविज़न विधि का ऐतिहासिक पृष्ठभूमि और स्थान:
मोनोविज़न विधि 1970-80 के दशक में कॉन्टैक्ट लेंस द्वारा प्रेस्बायोपिया सुधार के रूप में विकसित हुई। यह इस अवलोकन से प्रेरित थी कि एनिसोमेट्रोपिया वाले लोग कॉन्टैक्ट लेंस पहनने पर दूर और निकट दोनों की दृष्टि का अनुभव करते हैं, और बाद में LASIK, PRK जैसी अपवर्तक सर्जरी में भी अपनाई गई। मोतियाबिंद सर्जरी के दौरान IOL शक्ति डिजाइन में भी, यह उन रोगियों के लिए एक विकल्प के रूप में स्थापित है जो मल्टीफोकल IOL नहीं चाहते या उनके लिए उपयुक्त नहीं हैं। अतिसुधार के कारण हाइपरोपिया निकट कार्य के दौरान आंखों की थकान का कारण बन सकता है, इसलिए प्रेस्बायोपिक आयु में सुधार डिजाइन करते समय विशेष ध्यान देने की आवश्यकता है।
यह एक ऐसी विधि है जिसमें एक आँख को दूर दृष्टि के लिए (एमेट्रोपिया या दूर सुधार) और दूसरी आँख को निकट दृष्टि के लिए (अवशिष्ट मायोपिया या निकट जोड़) सेट किया जाता है, और प्रत्येक आँख की एककोशीय दृष्टि द्वारा दूर और निकट दृष्टि को कवर किया जाता है। इसका उद्देश्य बिना चश्मे के दूर और निकट दोनों की दृष्टि प्राप्त करना है। हालांकि, द्विनेत्री स्टीरियोप्सिस कम हो जाता है, जिससे गहरी दृष्टि की आवश्यकता वाले कार्यों में यह नुकसानदेह होता है।
निम्नलिखित विशेषताओं वाले रोगी मोनोविज़न विधि के अच्छे उपयुक्त उम्मीदवार हैं।
निम्नलिखित मामलों में मोनोविज़न विधि उपयुक्त नहीं है या सावधानीपूर्वक मूल्यांकन की आवश्यकता है।
मोनोविज़न का तंत्र यह है कि मस्तिष्क का दृश्य प्रांतस्था दोनों आँखों के फोकस अंतर के लिए अभ्यस्त हो जाता है और देखने की दूरी के अनुसार उपयुक्त आँख को प्राथमिकता से उपयोग करता है। यदि द्विनेत्री प्रतिस्पर्धा (binocular rivalry) नहीं होती है, तो प्राकृतिक मोनोविज़न प्राप्त होता है।
सफलता की कुंजी ‘द्विनेत्री समन्वय और मस्तिष्क की अनुकूलन क्षमता’ है। पूर्व-शल्य चिकित्सा में एनिसोमेट्रोपिया का अनुभव, प्रभावी आँख की स्पष्टता, और द्विनेत्री दृष्टि कार्य का संरक्षण पूर्वानुमान को प्रभावित करता है।
सामान्य द्विनेत्री दृष्टि में, दोनों आँखों के सूक्ष्म विषमता (द्विनेत्री विषमता) का उपयोग करके गहराई (दूरी) का बोध होता है (स्टीरियोस्कोपिक दृष्टि)। मोनोविज़न विधि में एक आँख जानबूझकर डीफोकस की जाती है, इसलिए यह द्विनेत्री विषमता जानकारी अपूर्ण हो जाती है और स्टीरियोस्कोपिक दृष्टि कार्य कम हो जाता है।
मिनी-मोनोविज़न (एडिशन +0.75 से +1.00 D) एक समझौता है जो स्टीरियोस्कोपिक दृष्टि पर प्रभाव को कम करते हुए कुछ हद तक निकट दृष्टि सुनिश्चित करता है। यह उन रोगियों के लिए एक विकल्प है जिनके लिए स्टीरियोस्कोपिक दृष्टि का रखरखाव विशेष रूप से महत्वपूर्ण है (जैसे खेल प्रेमी)।
पूर्ण मोनोविज़न (एडिशन +1.50 से +2.00 D) निकट दृष्टि में अधिक सुधार करता है, लेकिन स्टीरियोस्कोपिक दृष्टि में कमी अधिक स्पष्ट होती है।
प्रमुख आँख (dominant eye) दृश्य सूचना प्रसंस्करण में केंद्रीय भूमिका निभाती है। प्रमुख आँख को दूर दृष्टि के लिए सेट करने से दूर दृष्टि के दौरान सूचना प्रसंस्करण स्थिर होता है और मोनोविज़न की दैनिक स्वीकार्यता बढ़ जाती है।
यदि निकट दृष्टि दोष है, तो एक आँख को कम सुधार करके एनिसेइकोनिया की समस्या को हल किया जा सकता है (मोनोविज़न चश्मा)। एनिसोमेट्रोपिया के मामले में, गोलाकार शक्ति में बाएँ-दाएँ का अंतर 1.5D से अधिक नहीं होना चाहिए; यदि इससे अधिक है, तो कॉन्टैक्ट लेंस सुधार या जानबूझकर मोनोविज़न सेटिंग एनिसेइकोनिया को कम करने में उपयोगी हो सकती है।
मोनोविज़न विधि की अनुकूलता का मूल्यांकन करने के लिए मानक प्रक्रिया नीचे दी गई है।
① प्रमुख आँख का निर्धारण
प्रमुख आँख को दूर दृष्टि और गैर-प्रमुख आँख को निकट दृष्टि के लिए सेट करना अधिक सफल होता है।
TNO (रैंडम डॉट विधि) या Titmus (पोलरॉइड विधि) से द्विनेत्री स्टीरियोस्कोपिक दृष्टि कार्य का मात्रात्मक मूल्यांकन करें। पूर्व-ऑपरेटिव स्टीरियोप्सिस कार्य मोनोविज़न के बाद स्टीरियोप्सिस में कमी की डिग्री से संबंधित है।
③ अपवर्तन परीक्षण और अतिरिक्त शक्ति का निर्धारण
स्लोअन के सिद्धांत (उपलब्ध समायोजन क्षमता का आधा रिजर्व के रूप में छोड़ना) के आधार पर अतिरिक्त शक्ति निर्धारित करें।
④ परीक्षण पहनावा (CL ट्रायल)
सर्जरी से पहले 1-2 सप्ताह तक CL से मोनोविज़न का अनुकरण करें। वास्तविक दैनिक जीवन (ड्राइविंग, पढ़ना, VDT कार्य) में व्यक्तिपरक स्वीकार्यता की पुष्टि करने के बाद सर्जरी की उपयुक्तता तय करें। डिस्पोजेबल CL का उपयोग करके ट्रायल करना आसान है।
| जांच आइटम | उद्देश्य | निर्णय मानदंड |
|---|---|---|
| प्रमुख आंख का निर्धारण | दूर दृष्टि के लिए आंख का चयन | hole-in-card / pointing test |
| स्टीरियोप्सिस परीक्षण | द्विनेत्री दृष्टि मूल्यांकन | TNO / Titmus |
| CL ट्रायल | वास्तविक जीवन में अनुकूलन की पुष्टि | 1-2 सप्ताह का दैनिक उपयोग |
| अपवर्तन परीक्षण | एडिशन सेटिंग | स्लोअन का सिद्धांत |
सर्जरी से पहले कॉन्टैक्ट लेंस के साथ परीक्षण पहनने (1-2 सप्ताह) की सिफारिश की जाती है। वास्तविक दैनिक जीवन (ड्राइविंग, पढ़ना, कंप्यूटर कार्य) में मोनोविज़न के दृश्य अनुभव का अनुभव करें, और यदि इसे स्वीकार्य माना जाता है तो सर्जरी के लिए संकेत दिया जाता है। इसके अलावा, प्रमुख आँख की पुष्टि और स्टीरियोस्कोपिक दृष्टि परीक्षण हमेशा सर्जरी से पहले किया जाता है।
मोनोविज़न विधि में तीन मुख्य कार्यान्वयन साधन हैं।
यह सबसे प्रतिवर्ती विधि है और प्रारंभिक परीक्षण के लिए भी उपयोग की जाती है।
सेटिंग के मानक मान:
नुस्खे के सिद्धांत:
LASIK/PRK आदि द्वारा जानबूझकर एक आँख में निकट दृष्टि दोष (मायोपिया) छोड़ने की विधि। मुख्य रूप से मध्यम आयु वर्ग और उससे अधिक उम्र के रोगी जिन्हें प्रेस्बायोपिया (जरा दूर दृष्टि) हो, इसके लक्षित होते हैं।
लक्ष्य अपवर्तन मान का मानक निर्धारण:
पूर्व-शल्य चिकित्सा मूल्यांकन के बिंदु:
शल्य चिकित्सा के बाद प्रबंधन:
मोतियाबिंद शल्य चिकित्सा के दौरान एक आँख में दूर दृष्टि के लिए IOL और दूसरी आँख में निकट दृष्टि के लिए IOL (या निकट दृष्टि दोष छोड़ने का सेटिंग) लगाने की योजना बनाने की विधि।
सेटिंग का सिद्धांत:
यह उन रोगियों के लिए वैकल्पिक विकल्प के रूप में विचार किया जाता है जो मल्टीफोकल IOL नहीं चाहते हैं या जिनमें मल्टीफोकल IOL अनुपयुक्त है (उच्च क्रम विपथन, गंभीर ड्राई आई आदि)। पोस्टऑपरेटिव अपवर्तक त्रुटि के सुधार के लिए फोटो-एडजस्टेबल IOL भी एक विकल्प हो सकता है।
CL द्वारा मोनोविज़न
प्रतिवर्तीता : उच्च (CL हटाने पर वापस सामान्य)
प्रमुख आँख : ±0 D (पूर्ण दूर दृष्टि सुधार)
गैर-प्रमुख आँख : +1.5 से +2.0 D (निकट जोड़)
विशेषताएँ : परीक्षण के लिए सर्वोत्तम। समायोजन आसान।
सर्जरी (LASIK/PRK) द्वारा मोनोविज़न
प्रतिवर्तीता : कम (पुनः सर्जरी आवश्यक)
प्रमुख आँख : 0 D (सामान्य दृष्टि)
गैर-प्रमुख आँख : -1.25 से -1.50 D (जानबूझकर शेष निकट दृष्टि)
विशेषताएँ : CL की आवश्यकता नहीं। CL परीक्षण की सफलता पूर्व शर्त है।
IOL (मोतियाबिंद सर्जरी) द्वारा मोनोविज़न
प्रतिवर्तीता : कम (पुनः प्रतिस्थापन आवश्यक)
प्रमुख आँख : 0 D (दूर दृष्टि)
गैर-प्रमुख आँख : -1.50 से -2.00 D (निकट दृष्टि सेटिंग)
विशेषता : मल्टीफोकल IOL के अनुपयुक्त मामलों के लिए वैकल्पिक विकल्प
मोनोविज़न विधि को आधार बनाते हुए, सटीक निकट कार्य के लिए पढ़ने के चश्मे का अतिरिक्त उपयोग भी एक विकल्प है। निकट दृष्टि वाली आँख में, दूर दृष्टि चश्मे के तहत कम सुधार वाले पक्ष को निकट दृष्टि के रूप में उपयोग करने वाला ‘मोनोविज़न चश्मा’ भी एक व्यावहारिक विकल्प है।
मोनोविज़न सेटिंग के साथ मोतियाबिंद सर्जरी के बाद, निम्नलिखित बिंदुओं पर ध्यान दें:
सर्जरी के बाद पुष्टि के बिंदु:
सर्जरी के बाद अपवर्तक त्रुटि से निपटना:
स्मार्टफोन और VDT उपयोग से संबंध: पोस्टऑपरेटिव मोनोविज़न रोगियों में, स्मार्टफोन उपयोग के दौरान कोई समायोजन भार नहीं होता, लेकिन लंबे समय तक निकट कार्य से अभिसरण थकान हो सकती है। डिजिटल उपकरणों के उपयोग के दौरान कार्य वातावरण का मार्गदर्शन पोस्टऑपरेटिव प्रबंधन का हिस्सा है।
CL द्वारा मोनोविज़न परीक्षण करने की मानक प्रक्रिया:
CL परीक्षण की सफलता पोस्टऑपरेटिव संतुष्टि का सबसे अच्छा पूर्वानुमानक है1)। यदि परीक्षण असंतोषजनक है, तो सर्जरी पर आगे न बढ़ें और अन्य प्रेस्बायोपिया सुधार विकल्पों (मल्टीफोकल CL, प्रगतिशील लेंस आदि) पर विचार करें।
मोनोविज़न सर्जरी के बाद अनुशंसित फॉलो-अप कार्यक्रम:
यदि सर्जरी के बाद स्टीरियो दृष्टि में कमी या असंतोष गंभीर है, तो पुन: सर्जरी पर विचार करने से पहले कॉन्टैक्ट लेंस (एडिशन बदलना या प्रोग्रेसिव लेंस में बदलना) से सुधार का प्रयास करना सुरक्षित है। उपयुक्त रोगी चयन और सावधानीपूर्वक प्री-ऑपरेटिव काउंसलिंग पोस्ट-ऑपरेटिव संतुष्टि को अधिकतम करने के लिए आवश्यक है।
गहरी दृष्टि और स्टीरियो दृष्टि की आवश्यकता वाले व्यवसायों में विशेष ध्यान देने की आवश्यकता है:
| व्यवसाय | सावधानियाँ | समाधान |
|---|---|---|
| कार या ट्रेन चालक | गहरी दृष्टि परीक्षा में उत्तीर्ण होने को प्रभावित कर सकता है | रोजगार नियमों की जाँच करें, मिनी-मोनोविज़न पर विचार करें |
| पायलट (विमानन) | गहरी दृष्टि की आवश्यकता। मोनोविज़न विधि प्रतिबंधित हो सकती है | वैमानिक चिकित्सा परीक्षा मानकों की पूर्व जाँच अनिवार्य |
| निर्माण श्रमिक, ऊँचाई पर काम | गहराई बोध में कमी सुरक्षा को प्रभावित करती है | कार्य सामग्री की विस्तृत जाँच, वैकल्पिक विधियों पर विचार |
| सर्जन/दंत चिकित्सक | सटीक कार्यों में त्रिविम दृष्टि की आवश्यकता | शल्यक्रिया के दौरान पढ़ने के चश्मे जोड़ने का विकल्प |
| खिलाड़ी | गेंद के खेल और मार्शल आर्ट में गहराई बोध में कमी | मिनी-मोनोविज़न पर विचार और व्यक्तिगत मूल्यांकन |
गहराई दृष्टि परीक्षण (ड्राइविंग लाइसेंस/कुछ प्रमाणपत्र) द्विनेत्री दृष्टि का मूल्यांकन करता है, इसलिए मोनोविज़न के बाद परीक्षा परिणाम प्रभावित हो सकता है। यदि व्यावसायिक जोखिम है, तो प्रक्रिया से पहले पर्याप्त स्पष्टीकरण और सहमति लें।
प्रेस्बायोपिया सुधार के लिए आवश्यक एडिशन उम्र के साथ बदलता है। जैसे-जैसे एडिशन बढ़ता है, त्रिविम दृष्टि में कमी भी अधिक स्पष्ट होती है, इसलिए उम्र के अनुसार नियमित पुनर्मूल्यांकन आवश्यक है।
| उम्र | समायोजन क्षमता (अनुमान) | मोनोविज़न एडिशन (अनुमान) | विशेषताएँ |
|---|---|---|---|
| 40–45 वर्ष | 3–5 D | +1.00 से +1.50 D | हल्के एडिशन से संभव सुधार |
| 45-50 वर्ष | 2-3 D | +1.50 से +1.75 D | मध्य दूरी पर भी विचार करें |
| 50-55 वर्ष | 1-2 D | +1.75 से +2.00 D | पूर्ण मोनोविज़न आवश्यक |
| 55 वर्ष और अधिक | 0-1 D | +2.00 से +2.50 D | अतिरिक्त निकट दृष्टि चश्मे की आवश्यकता हो सकती है |
मोनोविज़न विधि का पुनर्मूल्यांकन और समायोजन हर 2-3 वर्ष में करने की सिफारिश की जाती है। जैसे-जैसे अतिरिक्त डायोप्टर बढ़ता है, स्टीरियोप्सिस में कमी की मात्रा भी बढ़ती है, इसलिए गहरी दृष्टि की आवश्यकता वाले व्यवसायों के रोगियों में जल्दी से वैकल्पिक विधि (जैसे प्रगतिशील शक्ति लेंस) पर स्विच करने पर विचार करना महत्वपूर्ण है।
रोगी संतुष्टि को प्रभावित करने वाले कारकों को समझने से उपयुक्त रोगी चयन और प्रीऑपरेटिव परामर्श की गुणवत्ता में सुधार होता है।
संतुष्टि में सुधार से संबंधित कारक:
असंतोष से संबंधित कारक:
शल्य-पूर्व परामर्श में इस बात पर जोर देना आवश्यक है कि लक्ष्य ‘पूर्ण दृष्टि’ नहीं बल्कि ‘बिना सुधार के व्यावहारिक दैनिक दृष्टि’ है, और यथार्थवादी अपेक्षाएँ बनाना शल्य-पश्चात संतुष्टि बनाए रखने के लिए अनिवार्य है।
प्रेस्बायोपिया सुधार विधियों के समग्र परिदृश्य में मोनोविज़न विधि की स्थिति निम्नलिखित है।
| सुधार विधि | मुख्य लाभ | मुख्य नुकसान | उपयुक्तता |
|---|---|---|---|
| प्रगतिशील शक्ति लेंस | सभी दूरियों पर दृष्टि, स्टीरियो दृष्टि बनी रहती है | परिधीय विपथन, अनुकूलन की आवश्यकता | सबसे व्यापक जनसंख्या |
| बाइफोकल/मल्टीफोकल कॉन्टैक्ट लेंस | चश्मे की आवश्यकता नहीं | दृश्य गुणवत्ता थोड़ी कम | कॉन्टैक्ट लेंस उपयोगकर्ता |
| मोनोविज़न विधि (कॉन्टैक्ट लेंस/सर्जरी) | चश्मे की आवश्यकता नहीं, स्पष्टता बनी रहती है | स्टीरियो दृष्टि में कमी, अनुकूलन में व्यक्तिगत भिन्नता | कॉन्टैक्ट लेंस परीक्षण में सफल मामले |
| मल्टीफोकल IOL | सभी दूरियाँ, चश्मे से स्वतंत्रता | ऑप्टिकल घटनाएँ, उच्च लागत | मोतियाबिंद सर्जरी के समय |
| मिनी-मोनोविज़न | स्टीरियो दृष्टि पर न्यूनतम प्रभाव | निकट दृष्टि में सीमित सुधार | स्टीरियो दृष्टि को प्राथमिकता देने वाले रोगी |
मोनोविज़न विधि उन रोगियों के लिए एक ‘व्यावहारिक मध्यवर्ती विकल्प’ के रूप में महत्वपूर्ण भूमिका निभाती है जिन्हें प्रगतिशील लेंस से गंभीर ऑप्टिकल असुविधा होती है, जो चश्मा नहीं पहनना चाहते हैं, या जिनके लिए मल्टीफोकल IOL अनुपयुक्त है। यह नहीं भूलना चाहिए कि CL परीक्षण के साथ सावधानीपूर्वक रोगी चयन सफलता की कुंजी है।
विस्तृत पैथोफिज़ियोलॉजी ‘3. पैथोफिज़ियोलॉजिकल पृष्ठभूमि’ अनुभाग में वर्णित है। नीचे अतिरिक्त जानकारी दी गई है।
मोनोविज़न विधि में अनिवार्य रूप से दोनों आँखों के बीच अपवर्तन में अंतर (एनिसोमेट्रोपिया) होता है। जब गोलाकार शक्ति में अंतर 1.5 D से अधिक हो जाता है, तो एनिसेकोनिया (aniseikonia) समस्या बन जाता है। एनिसेकोनिया को स्थानिक धारणा की असामान्यता (झुकाव या विकृति की अनुभूति) के रूप में महसूस किया जाता है।
कॉन्टैक्ट लेंस से सुधार में चश्मे की तुलना में एनिसेइकोनिया का प्रभाव कम होता है, इसलिए मोनोविज़न CL परीक्षण सर्जरी की सफलता की भविष्यवाणी में भी उपयोगी है।
दूर-निकट CL भी प्रेस्बायोपिया सुधार का एक विकल्प है, लेकिन यह मोनोविज़न विधि से निम्नलिखित बिंदुओं में भिन्न है:
| विषय | मोनोविज़न विधि | दूर-निकट CL |
|---|---|---|
| कार्यप्रणाली | एकाक्षी दृष्टि (एक आँख दूर के लिए, एक आँख निकट के लिए) | एक साथ दृष्टि (केंद्र निकट के लिए, परिधि दूर के लिए, आदि) |
| प्रतिबिंब की स्पष्टता | प्रत्येक दूरी पर स्पष्ट | एकल फोकस CL से कम |
| त्रिविम दृष्टि | कम हो जाती है | अपेक्षाकृत बनी रहती है |
| संकेत | CL परीक्षण के बाद पुष्टि | पहनकर तुलना |
| अंधेरे में | दूर-निकट दोनों के लिए CL में कंट्रास्ट में कमी स्पष्ट है | कंट्रास्ट संवेदनशीलता में कमी है |
यदि दूर-निकट दोनों के लिए CL उपयुक्त नहीं है, तो एकल-फोकस CL के साथ मोनोविज़न सेटिंग (प्रमुख आँख दूर के लिए, गैर-प्रमुख आँख निकट के लिए) अपनाकर पढ़ने के चश्मे का संयोजन भी एक विकल्प है।
छोटे जोड़ (+1.00 से +1.25 D) में स्टीरियोप्सिस पर प्रभाव मामूली होता है लेकिन निकट दृष्टि में सुधार सीमित होता है, जबकि बड़े जोड़ (+1.75 से +2.00 D) में निकट दृष्टि में सुधार होता है लेकिन स्टीरियोप्सिस में कमी स्पष्ट होती है, यह एक समझौता है2)।
यदि सर्जरी से पहले CL के साथ मोनोविज़न परीक्षण किया जाता है, तो सर्जरी के बाद रोगी संतुष्टि दर उच्च होने की सूचना है। परीक्षण की सफलता के पूर्वानुमान कारकों में प्रीऑपरेटिव एनिसोमेट्रोपिया का अनुभव, प्रमुख आँख की स्पष्टता और द्विनेत्री दृष्टि का संरक्षण शामिल हैं1)।
उपयुक्त निकट जोड़ (एडिशन) का निर्धारण रोगी संतुष्टि की कुंजी है। छोटा जोड़ (+1.00 से +1.25 D) स्टीरियोप्सिस (गहराई बोध) को कम प्रभावित करता है लेकिन निकट दृष्टि में सीमित सुधार देता है, जबकि बड़ा जोड़ (+1.75 से +2.00 D) निकट दृष्टि में सुधार करता है लेकिन स्टीरियोप्सिस में उल्लेखनीय कमी लाता है, जो एक व्यापार-बंद है 2)।
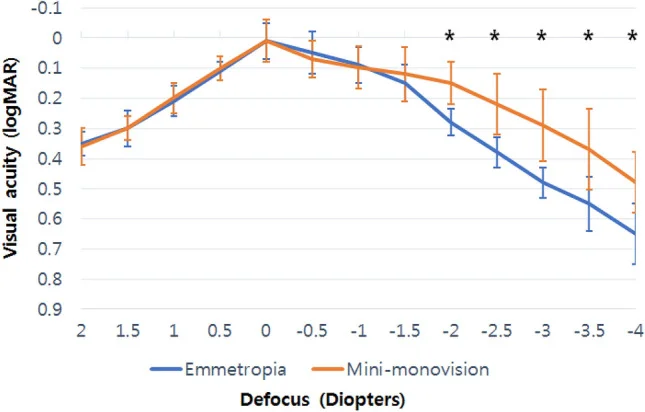
मिनी मोनोविज़न (जोड़ +0.75 से +1.25 D) एक समझौता समाधान के रूप में ध्यान आकर्षित कर रहा है जो स्टीरियोप्सिस को अपेक्षाकृत बनाए रखते हुए प्रेस्बायोपिया (बुढ़ापा दूरदृष्टि) की भरपाई करता है। विशेष रूप से मोतियाबिंद सर्जरी के दौरान IOL सेटिंग में साक्ष्य संचित हो रहे हैं 3)। नई पीढ़ी के मोनोफोकल IOL (Eyhance ICB00) के साथ मिनी मोनोविज़न की रिपोर्ट में दिखाया गया है कि एमेट्रोपिक (सामान्य दृष्टि) समूह की तुलना में मध्य से निकट दृष्टि सीमा (−2.0 से −4.0 D) में काफी बेहतर दृष्टि बनी रहती है 5)।
स्मार्टफोन, टैबलेट आदि के बढ़ते उपयोग के कारण मध्य दूरी (50-80 सेमी) पर दृष्टि महत्वपूर्ण हो गई है। पारंपरिक मोनोविज़न (दूर + निकट) के विपरीत, दूर + मध्य दृष्टि को प्राथमिकता देने वाला माइक्रो मोनोविज़न दृष्टिकोण भी शोध किया जा रहा है 4)। डिजिटल आँख थकान (DES) के प्रबंधन में भी मोनोविज़न रोगियों पर ध्यान देने की आवश्यकता है, और TFOS (टियर फिल्म एंड ओकुलर सरफेस सोसाइटी) ने डिजिटल वातावरण के नेत्र सतह पर प्रभाव को व्यापक रूप से संक्षेपित किया है 7)।
मल्टीफोकल IOL और मोनोफोकल IOL मोनोविज़न की तुलना करने वाले अध्ययनों में, मल्टीफोकल IOL सभी दूरियों पर बेहतर दृष्टि प्रदान करते हैं, जबकि हेलो, ग्लेयर जैसी ऑप्टिकल घटनाओं की आवृत्ति अधिक होती है। रोगी की जीवन प्राथमिकताओं के अनुसार चयन महत्वपूर्ण है 3)। ट्राइफोकल IOL और EDOF IOL की तुलना करने वाले 22 अध्ययनों, 2,200 आँखों के मेटा-विश्लेषण में दिखाया गया है कि ट्राइफोकल IOL निकट दृष्टि और चश्मा-स्वतंत्रता में बेहतर हैं 6), जो मोनोविज़न के विकल्प के रूप में मल्टीफोकल IOL पर विचार करते समय संदर्भ प्रदान करता है।
मल्टीफोकल IOL बनाम मोनोविज़न (मोनोफोकल IOL) चयन मार्गदर्शिका:
| पहलू | मल्टीफोकल IOL | मोनोविज़न (मोनोफोकल IOL) |
|---|---|---|
| सभी दूरियों पर दृष्टि | बेहतर (दूर से निकट) | दूर या निकट में विशेषज्ञ |
| त्रिदर्शन (स्टीरियोस्कोपिक दृष्टि) | अपेक्षाकृत बना रहता है | कम हो जाता है |
| प्रकाशीय घटनाएँ (हेलो, चकाचौंध) | अधिक | कम |
| रात्रि दृष्टि | कम होने का जोखिम | अपेक्षाकृत अच्छी |
| चश्मे पर निर्भरता न होना | उच्च | मध्यम |
| लागत (चयनित चिकित्सा/स्व-भुगतान) | उच्च | अपेक्षाकृत सस्ता |
| अनुकूलता | सक्रिय एवं बहु-दूरी दृष्टि आवश्यकताएँ | रात में अधिक गाड़ी चलाना, हेलो अस्वीकार्य |
गंभीर ड्राई आई, उच्च-क्रम विपथन, या कंट्रास्ट संवेदनशीलता में कमी वाले रोगियों में, मल्टीफोकल IOL की तुलना में मोनोफोकल IOL मोनोविज़न अधिक उपयुक्त होता है।
डिजिटल उपकरणों के युग में स्क्रीन टाइम में वैश्विक वृद्धि हो रही है 8)9), और मोनोविज़न प्रक्रिया से गुज़रे रोगियों में भी मध्य दूरी की दृश्य कार्यक्षमता पर ध्यान देना आवश्यक है। विशेष रूप से लंबे स्क्रीन टाइम वाले रोगियों में समायोजन थकान आसानी से होती है 10)11), और मोनोविज़न सेटिंग के साथ-साथ कार्य वातावरण का अनुकूलन महत्वपूर्ण है 12)। बच्चों और युवा वयस्कों में भी स्क्रीन टाइम बढ़ने के प्रभाव बताए गए हैं 14), और प्रेस्बायोपिया सुधार कराने वाले सभी आयु वर्गों में डिजिटल उपकरण उपयोग का मूल्यांकन आवश्यक है 13)15)16)17)।
Greenbaum S. Monovision pseudophakia. J Cataract Refract Surg. 2002;28(8):1439-1443.
Jain S, Arora I, Azar DT. Success of monovision in presbyopes: review of the literature and potential applications to refractive surgery. Surv Ophthalmol. 1996;40(6):491-499.
Zhang F, Sugar A, Jacobsen G, Collins M. Visual function and patient satisfaction: comparison between bilateral diffractive multifocal intraocular lenses and monovision pseudophakia. J Cataract Refract Surg. 2011;37(3):446-453.
Evans BJ. Monovision: a review. Ophthalmic Physiol Opt. 2007;27(5):417-439.
Shimizu K, Ito M, Igarashi S, et al. Visual outcomes and spectacle independence of pseudophakic mini-monovision using a new monofocal intraocular lens. Sci Rep. 2022;12(1):22384.
Karam M, Alkhowaiter N, Alkhabbaz A, et al. Extended depth of focus versus trifocal for intraocular lens implantation: an updated systematic review and meta-analysis. Am J Ophthalmol. 2024;267:92-113.
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection. Indian J Ophthalmol. 2023;71:2592-2594.
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.