CLによるモノビジョン
リバーシビリティ:高い(CLを外せば元に戻る)
優位眼:±0D(完全遠用矯正)
非優位眼:+1.5〜+2.0D(近用加入)
特徴:トライアルに最適。調整が容易

モノビジョン法(monovision technique)は、片眼を遠用、他眼を近用に矯正し、それぞれの単眼視によって遠方・近方視をカバーしようとする矯正法である。
本来「モノビジョン」は、片眼が正視(または正視に近い優位眼)で他眼が中等度の近視(非優位眼)という不同視眼が、成長過程において未矯正のまま処理され、結果的に正常な両眼視機能が障害されて発症するものが大部分と推定される。老視矯正への応用はこの生理的状態を意図的に模倣したものである。
老視に悩む患者への選択肢として、コンタクトレンズ・屈折矯正手術・眼内レンズ(IOL)の3手段で実施できる。また、屈折矯正手術後や老視年齢においては遠方視力のみならず中間から近方視力を考慮して弱めの矯正やモノビジョンを選択することも重要である。
モノビジョン法の歴史的背景と位置づけ:
モノビジョン法は1970〜80年代にコンタクトレンズの老視矯正として発展した。偶然に不同視眼がCL装用下でも遠近両用視を経験していることから着想を得て、その後LASIK・PRK等の屈折矯正手術でも採用された。白内障手術時のIOL度数設計においても、多焦点IOLを希望しない・適応でない患者への代替選択肢として確立している。過矯正による遠視化は近業作業時の眼精疲労の原因となるため、老視年齢での矯正設計には特別な注意が必要である。
以下の特徴を持つ患者はモノビジョン法の良好な適応候補である。
以下の場合はモノビジョン法が適さないか慎重な適応評価が必要である。
脳の視覚皮質が左右眼の焦点差に慣れ、視距離に応じて適切な眼を優先的に使用することがモノビジョンの成立機序である。両眼競合(binocular rivalry)が生じなければ、自然なモノビジョンが実現する。
成功の鍵は「両眼の協調と脳の適応能力」であり、術前の不同視経験・優位眼の明確さ・両眼視機能の保持が予後を左右する。
通常の両眼視では、左右眼の微小な視差(両眼視差)を利用して奥行き(深さ)を知覚する(立体視)。モノビジョン法では片眼が意図的にデフォーカスされるため、この両眼視差情報が不完全となり立体視機能が低下する。
ミニモノビジョン(加入度+0.75〜+1.00D)は立体視への影響を最小限に抑えながら、ある程度の近方視力を確保する折衷的な設定である。立体視の維持が特に重要な患者(スポーツ愛好者など)では選択肢となる。
フルモノビジョン(加入度+1.50〜+2.00D)は近方視力の改善効果が高い反面、立体視低下が顕著になる。
優位眼(dominant eye)は視覚情報処理において中心的な役割を担う。優位眼を遠用に設定することで、遠方視時の情報処理が安定し、モノビジョンの日常的な受容性が高まる。
近視眼であれば一眼を低矯正とすれば不等像視の問題を解決できる(モノビジョン眼鏡)。不同視がある場合に球面度数の左右差が1.5Dを超えないことが望ましく、それを超える場合はコンタクトレンズ矯正や意図的なモノビジョン設定が不等像視軽減に有用なこともある。
モノビジョン法の適応を評価するための標準的な手順を以下に示す。
① 優位眼判定
優位眼側を遠用、非優位眼側を近用に設定した方が成功しやすい。
② 立体視検査
TNO(ランダムドット法)・Titmus(ポラロイド法)などで両眼立体視機能を定量評価する。術前の立体視機能はモノビジョン後の立体視低下の程度に関連する。
③ 屈折検査と加入度の設定
Sloanの原則(保有調節量の半分を予備として残す)に基づいて加入度を設定する。
④ 試験装用(CLトライアル)
手術前にCLでモノビジョンを1〜2週間シミュレートする。実際の日常生活(運転・読書・VDT作業)での自覚的受容を確認してから手術適応を判断する。1日使い捨てCLを用いたトライアルが実施しやすい。
| 検査項目 | 目的 | 判定基準 |
|---|---|---|
| 優位眼判定 | 遠用眼の決定 | hole-in-card / pointing test |
| 立体視検査 | 両眼視機能評価 | TNO / Titmus |
| CLトライアル | 実生活での適応確認 | 1〜2週間の日常生活使用 |
| 屈折検査 | 加入度設定 | Sloan の原則 |
手術前にコンタクトレンズを用いた試験装用(1〜2週間)を行うことが推奨されます。実際の日常生活(運転・読書・パソコン作業)でモノビジョンの見え方を体験し、受け入れられると判断した場合に手術の適応とします。また優位眼の確認と立体視検査も術前に必ず行います。
モノビジョン法には3つの主要な実施手段がある。
最もリバーシブルな方法であり、初回トライアルにも用いられる。
設定の標準値:
処方の原則:
LASIK・PRK等で意図的に片眼に近視を残留させる方法。老視を伴う中年以降の患者が主な対象である。
目標屈折値の標準設定:
術前評価のポイント:
術後管理:
白内障手術時に片眼を遠用IOL、他眼を近用IOL(または近視残留設定)で計画する方法。
設定の考え方:
多焦点IOLを希望しない患者や、多焦点IOLが不適応(高次収差が大きい・ドライアイが重篤等)の患者への代替選択として検討される。術後屈折誤差の補正には光調整型IOLも選択肢となりうる。
CLによるモノビジョン
リバーシビリティ:高い(CLを外せば元に戻る)
優位眼:±0D(完全遠用矯正)
非優位眼:+1.5〜+2.0D(近用加入)
特徴:トライアルに最適。調整が容易
手術(LASIK/PRK)によるモノビジョン
IOL(白内障手術)によるモノビジョン
モノビジョン法を基本としつつ、精密な近方作業時には読書眼鏡を追加併用することも選択肢となる。近視眼では遠用眼鏡矯正下で低矯正側を近用として利用する「モノビジョン眼鏡」も実用的な選択肢である。
モノビジョン設定で白内障手術を行った後、以下の点に注意する:
術後確認事項:
術後屈折誤差への対処:
スマートフォン・VDT使用との関係: 術後モノビジョン患者では、スマートフォン使用時の調節負荷が生じないものの、長時間の近業による輻湊疲労は生じうる。デジタルデバイス使用時の作業環境指導は術後管理の一環として行う。
CLによるモノビジョントライアルを行う際の標準的なフロー:
CLトライアルの成功が手術後の満足度の最良の予測因子となる1)。トライアルで不満足だった場合は手術には移行せず、他の老視矯正オプション(遠近両用CL・累進屈折力レンズなど)を検討する。
モノビジョン手術後の推奨フォローアップスケジュール:
術後に立体視低下や不満足感が強い場合、CLでの矯正調整(加入度変更・遠近両用CLへの変更)を最初に試みてから再手術を検討することが安全である。適切な患者選択と丁寧な術前カウンセリングが術後満足度の最大化に不可欠である。
深視力・立体視を必要とする職業への適用には特に注意が必要である:
| 職業 | 注意点 | 対応策 |
|---|---|---|
| 自動車・電車運転士 | 深視力試験の合否に影響する可能性 | 就業規定の確認・ミニモノビジョン検討 |
| パイロット(航空) | 深視力要件あり。モノビジョン法が禁止される場合も | 航空身体検査基準の事前確認必須 |
| 建設作業員・高所作業 | 奥行き知覚の低下が安全に影響 | 作業内容の詳細確認・代替法の検討 |
| 外科医・歯科医 | 精密作業での立体視要求 | 術中は読書眼鏡追加の選択肢 |
| スポーツ選手 | 球技・格闘技での奥行き知覚低下 | ミニモノビジョン検討・個別評価 |
深視力試験(運転免許・一部資格)では両眼立体視が評価されるため、モノビジョン法施行後に試験合否に影響する可能性がある。職業に関わるリスクがある場合は、施術前に十分な説明と同意を行う。
老視矯正に必要な加入度数は年齢とともに変化する。加入度数が大きくなるにつれて立体視低下も顕著になるため、年齢による定期的な再評価が必要となる。
| 年齢 | 保有調節力(目安) | モノビジョン加入度(目安) | 特徴 |
|---|---|---|---|
| 40〜45歳 | 3〜5D | +1.00〜+1.50D | 軽度加入で対応可能 |
| 45〜50歳 | 2〜3D | +1.50〜+1.75D | 中間距離も考慮する |
| 50〜55歳 | 1〜2D | +1.75〜+2.00D | フルモノビジョンが必要 |
| 55歳以上 | 0〜1D | +2.00〜+2.50D | 追加の近用眼鏡が必要なことも |
モノビジョン法の再評価・調整は2〜3年ごとに行うことが推奨される。加入度が増えるにつれて立体視低下の程度も増すため、深視力要求職業の患者では早期から代替法(累進屈折力レンズ等)への切り替えを検討することが重要である。
患者満足度に影響する要因を理解することで、適切な患者選択と術前カウンセリングの質が向上する。
満足度向上に関連する要因:
不満足に関連する要因:
術前カウンセリングでは「完璧な視力」ではなく「矯正なしでの実用的な日常視力」を目指すものであることを強調し、現実的な期待値を形成することが術後満足度の維持に不可欠である。
老視矯正法の全体像の中でモノビジョン法を位置づけると以下のようになる。
| 矯正法 | 主なメリット | 主なデメリット | 適応 |
|---|---|---|---|
| 累進屈折力レンズ | 全距離対応・立体視維持 | 周辺収差・慣れが必要 | 最も広い対象 |
| 遠近両用CL | 眼鏡不要 | 視質がやや劣る | CL装用者 |
| モノビジョン法(CL/手術) | 眼鏡不要・鮮明度維持 | 立体視低下・適応に個人差 | CLトライアル成功例 |
| 多焦点IOL | 全距離・眼鏡非依存 | 光学現象・高費用 | 白内障手術時 |
| ミニモノビジョン | 立体視の影響最小 | 近方視力改善は限定的 | 立体視重視患者 |
モノビジョン法は累進屈折力レンズの光学的不快感が強い患者、眼鏡を使いたくない患者、多焦点IOLが不適応な患者への「実用的な中間的選択肢」として重要な役割を担っている。CLトライアルを用いた慎重な患者選択が成功の鍵であることを忘れてはならない。
詳細な病態生理は「3. 病態生理学的背景」の項に記述した。以下では追加情報を示す。
モノビジョン法では必然的に両眼間に屈折差(不同視)が生じる。球面度数の左右差が1.5Dを超えると不等像視(aniseikonia)が問題になりやすい。不等像視は空間感覚の異常(傾き・ゆがみ感)として自覚される。
コンタクトレンズによる矯正では眼鏡に比べて不等像視の影響が小さいため、モノビジョンのCLトライアルは手術の成功予測にも有用である。
遠近両用CLも老視矯正の選択肢であるが、モノビジョン法と以下の点で異なる:
| 項目 | モノビジョン法 | 遠近両用CL |
|---|---|---|
| 作用機序 | 単眼視(片眼遠用・片眼近用) | 同時視(中心近用・周辺遠用等) |
| 像の鮮明度 | 各距離では鮮明 | 単焦点CLより劣る |
| 立体視 | 低下する | 比較的維持 |
| 適応 | CLトライアルで確認後 | 試着比較 |
| 暗所 | コントラスト低下は遠近両用CLで顕著 | コントラスト感度低下あり |
遠近両用CLになじまない場合は、単焦点CLにモノビジョン設定(優位眼遠用・非優位眼近用)を採用し読書眼鏡を組み合わせることも選択肢となる。
小さい加入度(+1.00〜+1.25D)では立体視への影響が軽微だが近方視力の改善が限られ、大きい加入度(+1.75〜+2.00D)では近方視力は改善するが立体視低下が顕著になるトレードオフが存在する2)。
CLによるモノビジョントライアルを事前に行った場合、手術後の患者満足率は高い傾向が報告されている。トライアルの成功予測因子として、術前の不同視経験・優位眼の明確さ・両眼視機能の保持が指摘されている1)。
適切な近用加入度の決定は患者満足度の鍵となる。小さい加入度(+1.00〜+1.25D)では立体視への影響が軽微だが近方視力の改善が限られ、大きい加入度(+1.75〜+2.00D)では近方視力は改善するが立体視低下が顕著になるトレードオフが存在する2)。
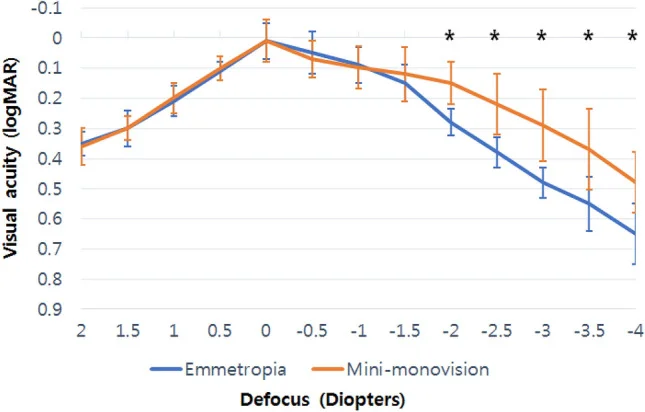
ミニモノビジョン(加入度+0.75〜+1.25D)は立体視機能を比較的維持しながら老視を補う折衷案として注目されている。特に白内障手術時のIOL設定においてエビデンスが蓄積されつつある3)。新型単焦点IOL(Eyhance ICB00)を用いたミニモノビジョンの報告では、正視群と比較して中間〜近方視力域(−2.0〜−4.0D)で有意に良好な視力が維持されることが示されている5)。
スマートフォン・タブレット等の使用増加により、中間距離(50〜80cm)での視力が重要視されるようになっている。従来のモノビジョン(遠方+近方)に対し、遠方+中間視力を優先するマイクロモノビジョン的アプローチも研究されている4)。デジタル眼精疲労(DES)の管理においてもモノビジョン患者への配慮が必要であり、TFOS(Tear Film & Ocular Surface Society)はデジタル環境が眼表面に与える影響を包括的にまとめている7)。
多焦点IOLと単焦点IOLモノビジョンを比較した研究では、多焦点IOLは全距離での視力が優れる一方、ハロー・グレアなど光学現象の発生頻度が高い。患者の生活優先度に応じた選択が重要である3)。3焦点IOLとEDOF IOLを比較した22試験・2,200眼のメタ解析では3焦点IOLが近方視力・眼鏡非依存性に優れることが示されており6)、モノビジョン法の代替として多焦点IOLを検討する際の参考となる。
多焦点IOL vs モノビジョン(単焦点IOL)の選択指針:
| 観点 | 多焦点IOL | モノビジョン(単焦点IOL) |
|---|---|---|
| 全距離視力 | 優れる(遠〜近) | 遠方または近方に特化 |
| 立体視 | 比較的維持 | 低下する |
| 光学現象(ハロー・グレア) | 多い | 少ない |
| 夜間視力 | 低下リスクあり | 比較的良好 |
| 眼鏡非依存 | 高い | 中程度 |
| 費用(選定療養・自費) | 高額 | 比較的安価 |
| 適応 | 活動的・多視距離ニーズ | 夜間運転多い・ハロー不可 |
ドライアイが重篤・高次収差が大きい・コントラスト感度低下が懸念される患者では、多焦点IOLより単焦点IOLモノビジョンの方が適していることが多い。
デジタルデバイス時代においてスクリーンタイムの増加が世界的に進んでおり8)9)、モノビジョン法を受けた患者でも中間距離の視機能への注意が必要である。特にスクリーンタイムが長い患者では調節疲労が生じやすく10)11)、モノビジョン設定に加えて作業環境の最適化が重要となる12)。小児・若年成人においてもスクリーンタイム増加の影響が報告されており14)、老視矯正を行う全年齢層でデジタルデバイス使用状況の評価が欠かせない13)15)16)17)。
Greenbaum S. Monovision pseudophakia. J Cataract Refract Surg. 2002;28(8):1439-1443.
Jain S, Arora I, Azar DT. Success of monovision in presbyopes: review of the literature and potential applications to refractive surgery. Surv Ophthalmol. 1996;40(6):491-499.
Zhang F, Sugar A, Jacobsen G, Collins M. Visual function and patient satisfaction: comparison between bilateral diffractive multifocal intraocular lenses and monovision pseudophakia. J Cataract Refract Surg. 2011;37(3):446-453.
Evans BJ. Monovision: a review. Ophthalmic Physiol Opt. 2007;27(5):417-439.
Shimizu K, Ito M, Igarashi S, et al. Visual outcomes and spectacle independence of pseudophakic mini-monovision using a new monofocal intraocular lens. Sci Rep. 2022;12(1):22384.
Karam M, Alkhowaiter N, Alkhabbaz A, et al. Extended depth of focus versus trifocal for intraocular lens implantation: an updated systematic review and meta-analysis. Am J Ophthalmol. 2024;267:92-113.
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection. Indian J Ophthalmol. 2023;71:2592-2594.
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.