屈折性因子による不等像視

不等像視
1. 不等像視とは
Section titled “1. 不等像視とは”不等像視(aniseikonia)は、両眼で物を見たとき、各眼に見える像の大きさや形が異なる状態である。
視空間に認知される像は、各眼の角膜や水晶体の各面の屈折度・前房深度・結点の位置などの複雑な屈折性因子や眼軸長などにより規定され、網膜上に結像する網膜像(retinal image)が主体となる。その像が投影された網膜部分に分布する視細胞の数などの解剖学的因子や、輻湊その他の複雑な神経機構の関与を受けて、視覚中枢において認知され、視空間に投影される像(ocular image)として把握される。
従来から5%を超える不等像視は両眼融像の障害を起こして眼精疲労の原因となり、さらに強くなれば立体視が破られるといわれている5)。両眼視機能に障害が出ると、眼精疲労・頭痛の原因となる。
疫学・発生状況
Section titled “疫学・発生状況”不等像視は単独で生じることは少なく、不同視(両眼間の屈折度差)に伴って生じることが多い。特に以下の状況で問題となりやすい。
- 片眼白内障手術後:高度の屈折性不同視が生じる代表的な病態
- 不同視弱視の治療後:完全矯正眼鏡装用時に不等像視が顕在化
- 屈折矯正手術後:両眼間の屈折差が生じた場合
- 眼内レンズ挿入後:術後の屈折差が不等像視の原因となる
- 網膜前膜・黄斑浮腫:網膜変形による局所的な不等像視(変視症)
眼鏡レンズは角膜頂点から通常12 mm前方に置かれるため、倍率効果がみられる。左右で異なる屈折度(不同視)を完全矯正しようとすると、眼鏡レンズを通してみるイメージの左右差(不等像視)により、眼精疲労・頭痛・複視・異常空間感覚などの症状が起こる。ただし小児では強力な感覚的順応がみられるため、完全矯正できる場合が多い。
不等像視の定量
Section titled “不等像視の定量”不等像視は百分率(%)で表す。両眼で見る像の大きさ(面積)の差に基づいて算出する。縦経線の差を縦不等像視(vertical aniseikonia)、横経線の差を横不等像視(horizontal aniseikonia)と呼び、各経線方向を個別に評価することが重要である。等方性不等像視(isomagnification)は全経線均等の倍率差を示し、経線不等像視(meridional aniseikonia)は特定の経線方向にのみ倍率差が生じるものを指す8)。
眼鏡レンズの倍率(spectacle magnification: SM)は次の2つの因子の積として表される8)。
- 形状因子(shape factor):レンズの中心厚・屈折率・前面曲率半径による倍率
- パワー因子(power factor):レンズ頂点距離とバックバーテックスパワーによる倍率
この2因子を調整することで、眼鏡処方において不等像視を最小化する設計が可能となる。コンタクトレンズはパワー因子がほぼ1となるため、眼鏡と比べて像倍率への影響が小さい6)。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”不等像視の症状は、不等像視の程度(%)に応じて段階的に現れる。
重症度と症状の対応
Section titled “重症度と症状の対応”| 不等像視の程度 | 主な症状 |
|---|---|
| 5%以下 | 症状なし(生理的範囲内) |
| 5%超〜7%未満 | 眼精疲労・頭痛・複視・融像障害 |
| 7%以上 | 両眼視・融像不能、立体視の破綻 |
不等像視は自覚症状が曖昧なことも多く、患者自身が「見えにくい」というよりも「目が疲れる」「頭痛がする」と訴えることがある。眼精疲労を主訴として受診した患者の精査時に初めて発見されるケースも少なくない。
主な自覚症状は以下のとおりである。
- 眼精疲労:近見作業・読書時の易疲労性
- 頭痛:眼周囲から側頭部にかけての鈍痛
- 複視・異常空間感覚:5〜7%以上で生じやすい
- 立体視障害:高度の不等像視では深度感覚が失われる
- 悪心・嘔吐:高度の不等像視に伴う場合がある
経線不等像視による特異症状
Section titled “経線不等像視による特異症状”円柱レンズによる矯正では、経線不等像視による異常空間感覚が起こる場合がある。床面の傾斜感・物体の傾き感・空間の歪み感という2種類の異常空間感覚が混在してみられることがある。水平方向の経線不等像では床面が傾いて見え、垂直方向の経線不等像では物体や空間が傾いて見える。これらは円柱レンズの度数調整や軸の変更で対処する。
症状の他覚的評価と患者QOL
Section titled “症状の他覚的評価と患者QOL”不等像視に特異的な症状スコアは確立されていないが、臨床的には読書困難・立体感の消失・乗り物酔い様感覚を含む複数の症状が患者QOLに影響する。白内障術後に発症した不等像視では、手術前後の比較が可能であるため患者の自覚的負担が顕在化しやすい10)。特に高齢者では処方変更への順応が遅く、症状固定化のリスクが高い。眼精疲労スコア(Convergence Insufficiency Symptom Survey改変版など)を用いた症状定量化も試みられているが9)、不等像視専用の検証済みスコアは現時点では整備されていない。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”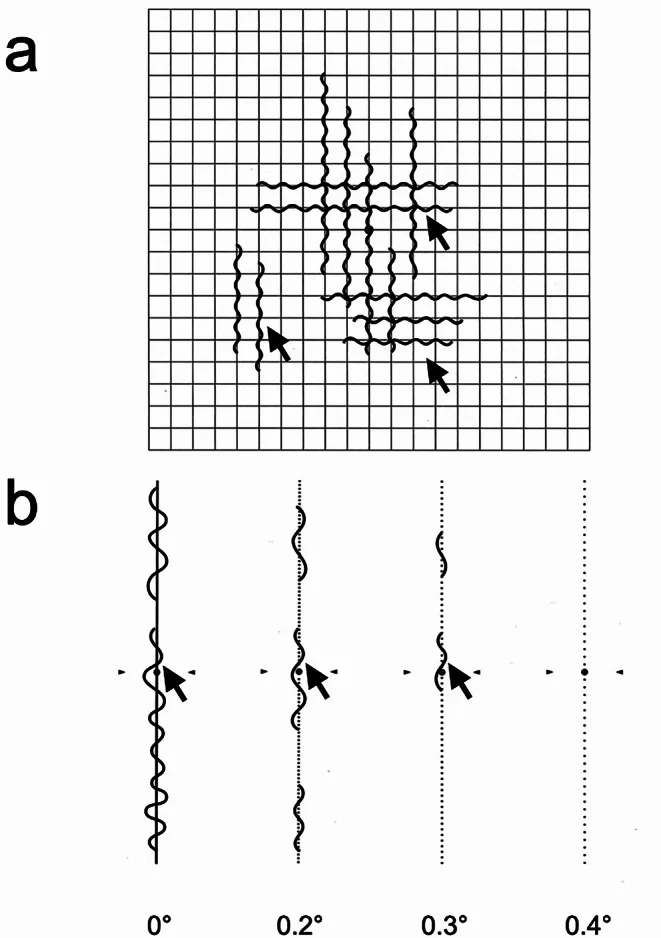
不等像視の原因は、屈折性因子・解剖学的因子・神経機構の3つに大別される。
光学的・解剖学的要因
Section titled “光学的・解剖学的要因”軸性因子による不等像視
臨床的原因(不同視の種類による分類)
Section titled “臨床的原因(不同視の種類による分類)”| 分類 | 原因 | 矯正方法の選択 |
|---|---|---|
| 軸性不同視 | 眼軸長の左右差(先天性・加齢など) | 眼鏡矯正が有利 |
| 屈折性不同視 | 角膜・水晶体の屈折力差(無水晶体、白内障術後など) | CL・屈折矯正手術が有利 |
| 混合性不同視 | 軸性・屈折性が混在 | 個別評価が必要 |
| 網膜性(局所性) | 網膜前膜・黄斑浮腫・中心性漿液性網脈絡膜症など | 原疾患の治療が優先 |
不等像視の疫学
Section titled “不等像視の疫学”不等像視の正確な有病率に関するデータは限られている。眼鏡完全矯正を行った成人集団では、臨床的に問題となる不等像視(一般に3〜5%以上)の出現率は数%程度と推計されている。白内障手術後患者を対象とした研究では、術後に不等像視を自覚する患者が有意に増加することが報告されており10)、特に片眼手術後に残余不同視が大きい場合にリスクが高まる。網膜前膜を有する患者の約80%に変視症が生じ、その相当部分が局所的な不等像視を伴う11)。
片眼白内障手術後に健眼との屈折差が1.5Dを超える場合に不等像視が問題になりやすい。トーリックIOLの術後軸ずれ(30度以上)は矯正効果消失だけでなく経線不等像視の増大を招くこともある1)。屈折矯正手術(LASIK・SMILE等)後においても、片眼手術または両眼の矯正量に差がある場合に不等像視が顕在化しうる8)。
4. 診断と検査方法
Section titled “4. 診断と検査方法”不等像視の診断には、像の大きさの左右差を定量的に測定する専用の検査法が必要である。以下の4つの主要な測定法がある。
| 検査法 | 原理・方法 | 特徴 |
|---|---|---|
| Pola test | 偏光フィルタで左右各眼の像を分離。互いに向き合ったコの字型の図形を見せて大きさを比較する | 簡便。偏光眼鏡使用。1幅が3.5%の不等像視を示し、2幅以上は両眼視に支障をきたす |
| 大型弱視鏡による方法 | 不等像視を測定しつつ、同時視・融像幅・立体視などの検査も行える | 両眼視機能の包括的評価が可能 |
| Phase difference haploscope(位相差ハプロスコープ) | 各眼に半月像を直線部を向き合わせて前方スクリーンに投影し、左右の半月像の大きさを比較する | 半月像を用いた精密測定。日常視に近い状態での評価が可能 |
| New Aniseikonia Tests | 赤緑眼鏡で左右眼を分離。No.0〜24(1′〜24′)の半月図形を用いて1〜24%の不等像視を定量的に測定する(No.1′〜24′では緑の半月が1〜24%順次大きくなる) | 測定範囲が広く(1〜24%)、定量精度が高い。臨床で広く普及 |
検査の手順と留意点
Section titled “検査の手順と留意点”不等像視の測定は、まず適切な屈折矯正(眼鏡またはコンタクトレンズ)を行った上で実施するのが原則である。矯正状態により不等像視の程度が変わるため、眼鏡装用時とコンタクトレンズ装用時で別々に測定することが診断・治療方針の決定に有益である。
また、不等像視の診断と同時に、両眼視機能(同時視・融像幅・立体視)を評価することで、症状との関連を総合的に把握できる5)。位相差ハプロスコープでは日常視の状態に近い斜視角・網膜対応・抑制・融像・立体視・不等像視を同時に評価できる利点がある5)。
New Aniseikonia Tests では明室・検査距離40 cmで実施する。屈折矯正を行ったうえで、屈折異常の大きいほうの眼に赤フィルター、小さいほうの眼に緑フィルターを装用する。赤と緑の半月図形の大きさが同じに見えたときのNo.の数字が不等像視のパーセント値であり、1%刻みで測定可能である。
変視症の定量(Mチャート)
Section titled “変視症の定量(Mチャート)”網膜前膜・黄斑変性などによる局所性不等像視(変視症)の定量にはMチャートが有用である。0.2°〜2.0°の点間隔を持つ19本の点線から構成され、患者が「直線に見える」最小点間隔を変視症スコアとして記録する定量的検査法である11)。アムスラーチャートが定性的(波打ちや歪みの有無を判断)であるのに対し、Mチャートは縦・横各方向のスコアを数値化できる点が特徴であり、術前後の経過観察や治療効果評価に活用される。
眼鏡度数設計における不等像視の算出
Section titled “眼鏡度数設計における不等像視の算出”眼鏡処方時の不等像視の予測計算は以下の手順で実施できる。
- 各眼の矯正度数・頂点距離・レンズ設計パラメータ(前面曲率・中心厚・屈折率)を確認する
- 形状因子とパワー因子を各眼について算出し、それぞれの倍率を求める
- 両眼間の倍率差をパーセントで算出する
- 算出値が5%を超える場合は矯正方法の変更(CLへの切り替えや頂点距離の調整)を検討する
この計算はトーリックレンズを用いる場合はより複雑になり、経線ごとの個別計算が必要である8)。
不等像視の主な測定法は4種類ある。①Pola test(偏光フィルタでコの字型図形の大きさを比較)、②大型弱視鏡(不等像視測定と両眼視機能評価を同時実施)、③Phase difference haploscope(位相差ハプロスコープ:半月像の大きさ比較、日常視に近い評価が可能)、④New Aniseikonia Tests(赤緑眼鏡で1〜24%を1%刻みで定量)がある。いずれも両眼の像を光学的に分離して左右の大きさを比較する原理に基づく。New Aniseikonia Tests は測定範囲が広く、臨床で最も広く用いられている。矯正状態(眼鏡・CL)によって結果が変わるため、それぞれの状態で測定することが重要である。
5. 標準的な治療法
Section titled “5. 標準的な治療法”不等像視の根治的治療法は現時点では確立されていない。治療の目標は、屈折矯正方法の選択によって不等像視を許容限界内(5%以下)に収めることである。
等像レンズについて
Section titled “等像レンズについて”等像レンズとは、縮小している一方の眼の像を拡大することで不等像視を光学的に補正するレンズである。等像レンズは拡大率にも限界があることや、レンズが極端に厚く実用性に乏しいため製品化されていない。したがって、屈折矯正において不等像視を最小限に、あるいは許容限界内に収めるように留意することが重要である。
矯正方法の選択(不同視の種類に応じた最適化)
Section titled “矯正方法の選択(不同視の種類に応じた最適化)”不等像視の最小化には、不同視の種類(軸性か屈折性か)に応じた矯正方法の選択が重要である。
軸性不同視(眼軸長差が主因)
眼鏡矯正が有利である。Knappの法則によれば、後焦点(眼の前焦点)に矯正レンズを置くと像倍率の差がほぼ解消される。眼鏡の頂点距離は通常Knappの法則の条件に近いため、軸性不同視では眼鏡矯正によって不等像視を小さくできる6)。
屈折性不同視(角膜・水晶体の屈折力差が主因)
コンタクトレンズや屈折矯正手術による矯正が有利である。コンタクトレンズは眼の前焦点よりも角膜に近い位置で矯正するため、眼鏡と比べて像倍率差を小さくできる6)。片眼白内障術後など屈折性不同視が高度な場合は、コンタクトレンズが第一選択となることが多い。
また、不等像視が問題になる症例では、コンタクトレンズ矯正に切り替えたり、モノビジョン眼鏡(近視度数の弱い眼または遠視度数の強い眼に合わせて僚眼の度数を決め、僚眼近視を残す)を処方することも選択肢となる。
経線不等像視への対応
円柱レンズによる矯正で経線不等像視が問題になる場合は、以下の対策をとる。
- 円柱レンズの度数を下げる(残余乱視の増大により視力が犠牲になる)
- 円柱レンズの軸を180度または90度方向にシフト(15度以内が好ましい)させる
- 頂間距離を短く設定する
これらの①②では残余乱視の増大により眼鏡視力が犠牲になるため、視力と装用感のトレードオフ関係を考えながら、症例ごとに加減する。
白内障術後不等像視の管理プロトコル
Section titled “白内障術後不等像視の管理プロトコル”片眼白内障手術後に不等像視が問題になる場合の対処順序を以下に示す10)4)。
| ステップ | 対処内容 |
|---|---|
| ①術後屈折の評価 | 3〜4週後に屈折測定。残余不同視1.5D以下なら眼鏡矯正を試みる |
| ②眼鏡矯正の試行 | 軸性不同視成分は眼鏡で代償可。不等像視5%以下なら眼鏡継続 |
| ③CLへの切り替え | 屈折性不同視成分が大きい場合はCLが有利。眼鏡より不等像視を軽減 |
| ④僚眼白内障手術 | 僚眼にも白内障がある場合は対眼手術を検討し、屈折差を解消 |
| ⑤度数調整・IOL交換 | 術後不等像視が高度で矯正不能な場合はIOL度数変更手術を検討 |
白内障術後不等像視の予防には術前の両眼屈折評価と目標屈折の設定が重要である。成人白内障PPPでは片眼手術時の残余屈折目標を健眼の屈折に合わせて設定することを推奨している4)。
治療方針のまとめ
Section titled “治療方針のまとめ”| 不同視の種類 | 推奨される矯正方法 | 備考 |
|---|---|---|
| 軸性不同視 | 眼鏡矯正 | Knappの法則により倍率差が解消される |
| 屈折性不同視(軽度) | CL矯正または眼鏡 | 頂点距離の調整も有効 |
| 屈折性不同視(高度:白内障術後等) | CLが第一選択 | 眼鏡では不等像視が増大する |
| 網膜性不等像視 | 原疾患(黄斑前膜等)の治療 | 完全には解消しないことが多い |
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”網膜像の左右差が生じるメカニズム
Section titled “網膜像の左右差が生じるメカニズム”不等像視の根本原因は、両眼間での網膜像(retinal image)の大きさ・形の差である。この差が生じる要因は以下のように整理できる。
屈折性因子
角膜曲率・水晶体各面の屈折度・前房深度・結点位置の左右差が、網膜上に結像する像の倍率に直接影響する。屈折力が強い眼ほど網膜像が小さくなる(縮小)傾向がある。眼鏡レンズによる矯正では、レンズと眼の相対位置(頂点距離)によって像倍率が変化するため、眼鏡矯正そのものが不等像視を増大または減少させる要因となりうる。
眼軸性因子(Knappの法則)
眼軸長が長い眼は網膜が引き伸ばされており、同じ大きさの網膜像でも視細胞がより広い範囲をカバーするため、認知される像は大きくなる。逆に眼軸長が短い眼では像が小さく認知される。
Knappの法則は、眼の前焦点位置にレンズを置いた場合には矯正レンズの倍率効果がゼロになるという光学法則である。眼鏡レンズの位置はほぼこの条件を満たすため、眼鏡矯正は軸性不同視による網膜像の倍率差に影響せず、軸性不同視に起因する不等像視は眼鏡装用時にほぼ解消される。
解剖学的因子
網膜の視細胞密度は均一ではなく、同一の網膜像面積でも動員される視細胞数が左右で異なる場合、視覚中枢で認知される像の大きさに差が生じる。網膜前膜・黄斑浮腫による網膜の変形は、視細胞の局所的な密度変化をもたらし、局所性の不等像視(変視症)を引き起こす。
神経機構
両眼融像は視覚中枢での複雑な情報統合を必要とする。左右の像が大きく異なると、中枢での融像処理が破綻し、眼精疲労・複視・立体視障害が生じる。5%超で融像障害が始まり、7%以上では融像そのものが不能となる。
屈折性不同視での眼鏡装用が不等像視を悪化させる理由
Section titled “屈折性不同視での眼鏡装用が不等像視を悪化させる理由”コンタクトレンズは眼の前焦点よりも角膜面に近い位置で矯正を行う。この場合、Knappの法則の条件から外れるため、屈折性不同視でも像倍率への影響が生じ、眼鏡よりも不等像視を小さくできることが多い。これが「屈折性不同視にはCLが有利」とされる光学的根拠である。
一方、軸性不同視においてコンタクトレンズを使用すると、Knappの法則の条件が成立しなくなり、眼鏡装用時よりも不等像視が増大する可能性がある。このため、軸性・屈折性を正確に鑑別することが最適な矯正方法の選択に直結する。
小児では両眼視発達の感受性期間中に不等像視に対する感覚的順応が起こりやすく、高度の不同視がある場合でも完全矯正が受け入れられることが多い。一方、成人では感覚的順応の能力が低下しており、急激に不等像視が生じた場合(白内障手術後など)に症状が顕在化しやすい。
融像メカニズムと不等像視の閾値
Section titled “融像メカニズムと不等像視の閾値”両眼融像を維持するためには、両眼の網膜像が大きさ・形・コントラストにおいて一定の類似性を保つ必要がある。不等像視が増大すると、視覚野での両眼対応ニューロンの双眼応答が低下し、眼間抑制(interocular suppression)が優位となって融像が破綻する。
5%という閾値は歴史的に提唱されたものの、実際には個人差が大きく、2〜3%程度でも眼精疲労を訴える患者から、8%でも症状を訴えない患者まで幅がある8)。融像維持の容量は調節の余力・輻湊振幅・立体視能力にも依存し、これらの機能が低下している状態(疲労・老視など)では不等像視への耐性が低下する傾向がある。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”不等像視の分野では、以下のような研究・開発が進んでいる。
コンピュータベースの不等像視測定法
Section titled “コンピュータベースの不等像視測定法”従来の検査器具(New Aniseikonia Tests 等)はアナログ的な視標を使用するが、コンピュータやデジタルスクリーンを利用した定量的測定システムの開発が進んでいる。タブレット端末を用いた不等像視定量法は、従来法と良好な相関を示すとの報告があり、外来での簡便な検査ツールとして実用化が期待される。
LASIK・ICLでの不等像視管理
Section titled “LASIK・ICLでの不等像視管理”LASIK・ICL等の屈折矯正手術では、術前の不同視が大きい患者で術後に不等像視が問題となる場合がある。術前に不等像視を評価し、術後の両眼間屈折差を最小化するよう手術計画を立てることの重要性が認識されている1)。特に片眼手術の場合は、術後の不等像視を予測した上でのインフォームドコンセントが重要である。フェムトセカンドレーザー弧状切開(FLACS-AK)の5年成績では術前乱視が術後0.55 Dで安定することが示されている3)。
白内障術後のIOL度数最適化アルゴリズム
Section titled “白内障術後のIOL度数最適化アルゴリズム”高度の不同視を有する白内障患者では、健眼の屈折状態と術後の目標屈折度を連動させたIOL度数最適化アルゴリズムの研究が進んでいる。不等像視を考慮した術後屈折目標の設定が視機能・QOLの改善に寄与することが示唆されている。
光学系デジタル補正技術
Section titled “光学系デジタル補正技術”拡張現実(AR)技術や電子的な画像補正技術を利用して、双眼の映像サイズをリアルタイムに補正する試みも研究段階にある。将来的には等像レンズの代替として機能する可能性が議論されているが、現時点では臨床応用に至っていない。
網膜性不等像視に対する外科的介入
Section titled “網膜性不等像視に対する外科的介入”黄斑前膜・黄斑円孔・黄斑浮腫に起因する網膜性不等像視に対して、硝子体手術による膜剥離や治療が実施されている。膜剥離によって変視症・不等像視が改善する例がある一方で、改善が不完全であったり、手術後に新たな症状が生じることもあり、患者への説明が重要である2)。
8. 参考文献
Section titled “8. 参考文献”-
Mallareddy V, Daigavane S. Innovations and outcomes in astigmatism correction during cataract surgery: a comprehensive review. Cureus. 2024;16(8):e67828. doi:10.7759/cureus.67828
-
Matoba R, Morizane Y. Epiretinal membrane: an overview and update. Jpn J Ophthalmol. 2024;68(6):603-613. doi:10.1007/s10384-024-01091-x
-
Pham TMK, Nguyen XH, Pham TTT, Hoang TT. Five years follow-up outcomes of femtosecond laser-assisted cataract surgery on patients with preexisting corneal astigmatism. Int Med Case Rep J. 2025;18:373-379.
-
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
-
American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. Ophthalmology. 2023.
-
Jin T, Yu L, Li J, Zhou Y. Refractive outcomes of toric intra-ocular lens implantation in cases of high posterior corneal astigmatism. Indian J Ophthalmol. 2023;71(8):2967-71. doi:10.4103/IJO.IJO_3385_22
-
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
-
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2025. doi:10.1016/j.ophtha.2025.
-
Scheiman M, Kulp MT, Cotter SA, et al. Interventions for convergence insufficiency: A network meta-analysis. Cochrane Database Syst Rev. 2020;12:CD006768.
-
Venter JA, Pelouskova M, Collins BM, Schallhorn SC, Hannan SJ. Visual outcomes and patient satisfaction in 9366 eyes using a refractive segmented multifocal intraocular lens. J Cataract Refract Surg. 2013;39(10):1477-1484. doi:10.1016/j.jcrs.2013.03.035
-
Mukit FA, Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.
