屈光性因素導致的像不等

不等像視
1. 什麼是不等像視?
Section titled “1. 什麼是不等像視?”不等像視是指用雙眼看物體時,每隻眼睛所看到的像的大小或形狀不同的狀態。
視覺空間感知到的像主要由視網膜像決定,而視網膜像受角膜和晶狀體各面的屈光力、前房深度、結點位置等複雜屈光因素以及眼軸長度的影響。該像投射到的視網膜區域分佈的感光細胞數量等解剖因素,以及輻輳等複雜神經機制的參與,在視覺中樞被感知,並作為投影到視覺空間的像(眼像)被把握。
傳統上認為,超過5%的影像不等會導致雙眼融像障礙,引起眼睛疲勞,若程度加重,立體視覺會被破壞5)。雙眼視覺功能受損時,會引起眼睛疲勞和頭痛。
流行病學與發生狀況
Section titled “流行病學與發生狀況”影像不等很少單獨發生,常伴隨屈光參差(兩眼屈光度差異)出現。尤其在以下情況容易成為問題:
- 單眼白內障手術後:引起高度屈光參差的典型情況
- 屈光參差性弱視治療後:佩戴完全矯正眼鏡時影像不等變得明顯
- 屈光矯正手術後:當兩眼間出現屈光差異時
- 眼內透鏡植入後:術後屈光差異導致影像不等
- 視網膜前膜和黃斑水腫:視網膜變形引起的局部影像不等(視物變形)
眼鏡片通常放置在角膜頂點前方12毫米處,因此會產生放大效應。當試圖完全矯正兩眼不同的屈光度(屈光參差)時,通過眼鏡片看到的影像大小差異(影像不等)會引起眼睛疲勞、頭痛、複視和空間感知異常等症狀。但在兒童中,由於存在強烈的感覺適應,通常可以完全矯正。
影像不等的定量
Section titled “影像不等的定量”影像不等以百分比(%)表示。根據兩眼所見影像大小(面積)的差異計算。垂直經線的差異稱為垂直影像不等,水平經線的差異稱為水平影像不等,分別評估各經線方向很重要。等向性影像不等指所有經線均勻的放大率差異,而經線性影像不等指僅在特定經線方向出現放大率差異8)。
眼鏡放大率(SM)表示為以下兩個因子的乘積8):
- 形狀因子:由鏡片中心厚度、折射率和前表面曲率半徑決定的放大率
- 屈光力因子:由鏡片頂點距離和後頂點屈光力決定的放大率
通過調整這兩個因子,可以在眼鏡處方中設計最小化影像不等的方案。隱形眼鏡的屈光力因子接近1,因此與眼鏡相比,對影像放大率的影響較小6)。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”不等像視的症狀根據不等像視的程度(%)分階段出現。
嚴重程度與症狀的對應
Section titled “嚴重程度與症狀的對應”| 不等像視的程度 | 主要症狀 |
|---|---|
| 5%以下 | 無症狀(生理範圍內) |
| 超過5%至低於7% | 眼睛疲勞、頭痛、複視、融合障礙 |
| 7%以上 | 雙眼視覺與融合不能,立體視覺破壞 |
不等像視的主觀症狀往往模糊,患者可能主訴「眼睛疲勞」或「頭痛」而非「看不清楚」。不少病例是在以眼睛疲勞為主訴就診的患者進行詳細檢查時首次發現的。
主要自覺症狀如下。
- 眼疲勞:近距離工作和閱讀時易疲勞
- 頭痛:眼周及顳部的鈍痛
- 複視和異常空間感:5%~7%以上易發生
- 立體視覺障礙:高度不等像視時深度感喪失
- 噁心和嘔吐:可能伴隨高度不等像視
經線不等像視引起的特異症狀
Section titled “經線不等像視引起的特異症狀”使用柱面透鏡矯正時,可能因經線不等像視引起異常空間感。可能出現地面傾斜感、物體傾斜感和空間扭曲感這兩種異常空間感混合存在的情況。水平方向的經線不等像視使地面看起來傾斜,垂直方向的經線不等像視使物體或空間看起來傾斜。這些可通過調整柱面透鏡的度數或軸位來處理。
症狀的客觀評估與患者QOL
Section titled “症狀的客觀評估與患者QOL”尚未建立不等像視特有的症狀評分,但臨床上,包括閱讀困難、立體感消失和暈車樣感覺在內的多種症狀會影響患者QOL。白內障術後發生的不等像視,由於可進行術前術後比較,患者的主觀負擔更容易顯現10)。尤其是老年人,對處方變更的適應較慢,症狀固定的風險較高。也曾嘗試使用眼疲勞評分(如改良的集合不足症狀調查表)進行症狀量化9),但目前尚未建立經過驗證的不等像視專用評分。
3. 原因與風險因素
Section titled “3. 原因與風險因素”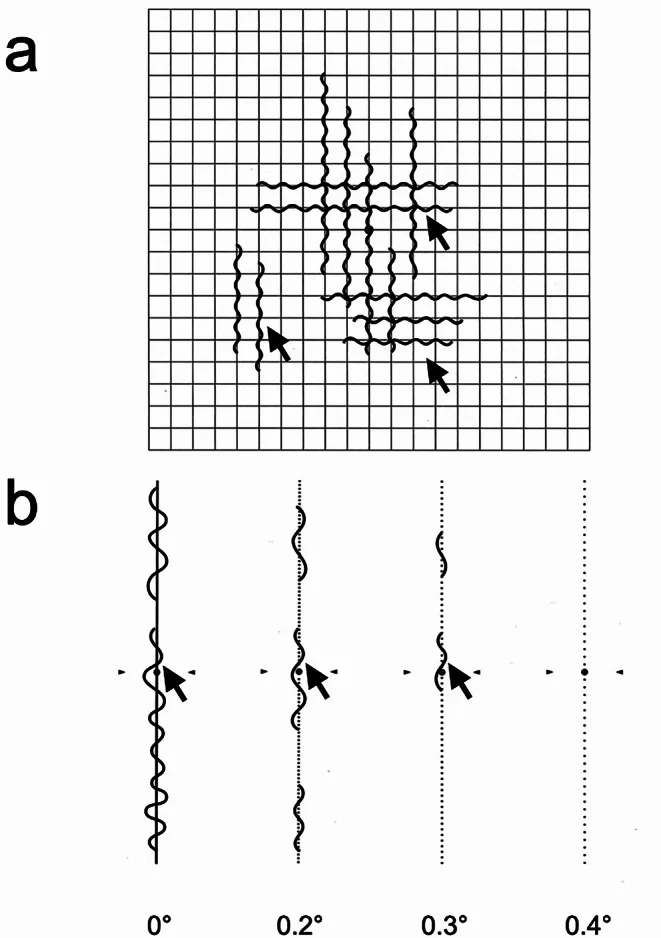
不等像視的原因大致分為三類:屈光性因素、解剖學因素和神經機制。
光學和解剖學因素
Section titled “光學和解剖學因素”軸性因素導致的像不等
臨床原因(按屈光參差類型分類)
Section titled “臨床原因(按屈光參差類型分類)”| 分類 | 原因 | 矯正方法的選擇 |
|---|---|---|
| 軸性屈光參差 | 眼軸長度左右差異(先天性、老化等) | 眼鏡矯正有利 |
| 屈光性屈光參差 | 角膜/水晶體屈光力差異(無水晶體、白內障術後等) | 隱形眼鏡或屈光手術有利 |
| 混合性不等視 | 軸性與屈光性混合 | 需個別評估 |
| 視網膜性(局部性) | 視網膜前膜、黃斑水腫、中心性漿液性脈絡膜視網膜病變等 | 優先治療原發病 |
不等像視的流行病學
Section titled “不等像視的流行病學”關於不等像視確切盛行率的數據有限。在完全矯正眼鏡的成人族群中,臨床上有意義的不等像視(通常為3-5%以上)的發生率估計為百分之幾。針對白內障術後患者的研究報告指出,術後自覺不等像視的患者顯著增加10),尤其是在單眼手術後殘餘不等視較大時風險更高。約80%的視網膜前膜患者出現視物變形,其中相當一部分伴有局部不等像視11)。
單眼白內障術後,當手術眼與對側眼的屈光差超過1.5D時,不等像視容易成為問題。Toric IOL術後軸位偏移(30度以上)不僅會喪失矯正效果,還會導致經線性不等像視增大1)。屈光矯正手術(LASIK、SMILE等)後,如果單眼手術或雙眼矯正量存在差異,也可能出現不等像視8)。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”不等像視的診斷需要專門檢查來定量測量雙眼影像大小的差異。有以下四種主要測量方法。
| 檢查方法 | 原理/方法 | 特點 |
|---|---|---|
| Pola test | 用偏振濾光片分離左右眼影像。顯示相互面對的U形圖形,比較大小。 | 簡便。使用偏振眼鏡。1級表示3.5%的影像不等,2級以上會干擾雙眼視覺。 |
| 大型弱視鏡法 | 在測量影像不等的同時,還可進行同時視、融合範圍、立體視等檢查。 | 可全面評估雙眼視覺功能。 |
| 相位差 haploscope(相位差視軸計) | 將半月形影像以直線部分相對的方式投射到前方螢幕上,比較左右半月形的大小。 | 使用半月形影像進行精確測量。可在接近日常視覺的狀態下進行評估。 |
| New Aniseikonia Tests | 用紅綠眼鏡分離左右眼。使用No.0~24(1′~24′)的半月形圖形,定量測量1%~24%的影像不等(No.1′~24′中綠色半月依次增大1%~24%)。 | 測量範圍廣(1%~24%),定量精度高。臨床廣泛普及。 |
檢查步驟與注意事項
Section titled “檢查步驟與注意事項”影像不等的測量原則上應在進行適當的屈光矯正(眼鏡或隱形眼鏡)後進行。由於矯正狀態會影響影像不等的程度,分別測量戴眼鏡和戴隱形眼鏡時的數值有助於確定診斷和治療方案。
此外,在診斷影像不等的同時評估雙眼視覺功能(同時視、融合範圍、立體視),可以全面了解其與症狀的關係5)。相位差視軸計具有在接近日常視覺的狀態下同時評估斜視角、視網膜對應、抑制、融合、立體視和影像不等的優點5)。
New Aniseikonia Tests 在明室、檢查距離40公分下進行。屈光矯正後,屈光不正較大的眼睛佩戴紅色濾光片,較小的眼睛佩戴綠色濾光片。當紅色和綠色半月形圖形看起來大小相同時的編號數字即為不等像視的百分比值,可以1%為單位進行測量。
視物變形的定量(M-圖表)
Section titled “視物變形的定量(M-圖表)”對於由視網膜前膜、黃斑部病變等引起的局部性不等像視(視物變形),M-圖表非常有用。它由19條點線組成,點間距為0.2°至2.0°,患者認為「看起來是直線」的最小點間距記錄為視物變形評分,是一種定量檢查方法11)。與Amsler圖表定性(判斷是否存在波浪或扭曲)相比,M-圖表的特點是能夠將縱向和橫向的評分數值化,用於術前術後的追蹤和治療效果評估。
眼鏡度數設計中的不等像視計算
Section titled “眼鏡度數設計中的不等像視計算”眼鏡處方時不等像視的預測計算可按以下步驟進行:
- 確認每隻眼睛的矯正度數、頂點距離和鏡片設計參數(前表面曲率、中心厚度、折射率)。
- 計算每隻眼睛的形狀因子和功率因子,並求出各自的放大率。
- 計算雙眼之間的放大率差異百分比。
- 如果計算值超過5%,考慮更改矯正方法(改用隱形眼鏡或調整頂點距離)。
使用複曲面鏡片時,該計算變得更加複雜,需要針對每個子午線進行單獨計算8)。
不等像視的主要測量方法有四種:①Pola測試(用偏振濾光片比較U形圖形的大小)、②大型弱視鏡(同時測量不等像視和評估雙眼視功能)、③相位差 haploscope(比較半月形圖像的大小,可進行接近日常視力的評估)、④New Aniseikonia Tests(用紅綠眼鏡以1%的增量定量1-24%)。所有方法都基於光學分離雙眼圖像並比較左右大小的原理。New Aniseikonia Tests 測量範圍廣,在臨床中應用最廣泛。由於結果會因矯正狀態(眼鏡或隱形眼鏡)而變化,因此在每種狀態下進行測量很重要。
5. 標準治療方法
Section titled “5. 標準治療方法”目前尚未確立不等像視的根治性治療方法。治療的目標是透過選擇屈光矯正方法,將不等像視控制在允許限度內(5%以下)。
等像鏡是一種透過放大較小眼睛的影像來光學矯正不等像視的鏡片。然而,等像鏡的放大倍率有限,且鏡片會變得極厚而不實用,因此尚未商品化。因此,在屈光矯正中,注意將不等像視最小化或控制在可接受範圍內非常重要。
矯正方法的選擇(根據不等視類型優化)
Section titled “矯正方法的選擇(根據不等視類型優化)”為最小化不等像視,根據不等視的類型(軸性或屈光性)選擇矯正方法非常重要。
軸性不等視(主要由眼軸長度差異引起)
眼鏡矯正有利。根據Knapp定律,將矯正鏡片置於眼睛的前焦點處可幾乎消除像倍率差異。由於眼鏡的頂點距離通常接近Knapp定律的條件,因此軸性不等視可透過眼鏡矯正將不等像視降至最小6)。
屈光性不等視(主要由角膜或水晶體屈光力差異引起)
隱形眼鏡或屈光手術矯正有利。隱形眼鏡在比前焦點更靠近角膜的位置進行矯正,因此與眼鏡相比,可減小像倍率差異6)。在高度屈光性不等視(如單眼白內障術後)的情況下,隱形眼鏡通常是首選。
此外,在不等像視成為問題的病例中,可以改用隱形眼鏡矯正,或配戴單眼視眼鏡(根據近視度數較弱或遠視度數較強的眼睛決定另一隻眼睛的度數,使另一隻眼睛保持近視)。
經線不等像視的處理
當柱鏡矯正導致經線不等像視成為問題時,可採取以下措施:
- 降低柱鏡度數(殘餘散光增加可能導致視力下降)。
- 將柱鏡軸位移至180度或90度方向(最好在15度以內)。
- 設置較短的頂點距離。
上述①和②中,殘餘散光增加可能導致眼鏡視力下降,因此需在考慮視力與佩戴舒適度之間的權衡關係後,根據具體病例進行調整。
白內障術後不等像視的管理方案
Section titled “白內障術後不等像視的管理方案”以下為單眼白內障手術後出現不等像視時的處理順序10)4)。
| 步驟 | 處理內容 |
|---|---|
| ①術後屈光評估 | 3~4週後測量屈光。殘餘屈光參差≤1.5D時嘗試眼鏡矯正。 |
| ②嘗試眼鏡矯正 | 軸性屈光參差成分可透過眼鏡代償。不等像視≤5%時繼續戴鏡。 |
| ③改用隱形眼鏡 | 屈光性屈光參差成分較大時,隱形眼鏡更有利。比眼鏡更能減輕不等像視。 |
| ④對側眼白內障手術 | 若對側眼也有白內障,考慮對側眼手術以消除屈光差異。 |
| ⑤度數調整/IOL更換 | 若術後不等像視嚴重且無法矯正,考慮IOL度數更換手術。 |
預防白內障術後不等像視的關鍵在於術前雙眼屈光評估和目標屈光度的設定。成人白內障PPP建議單眼手術時將殘餘屈光目標設定為與健眼屈光度一致4)。
治療策略總結
Section titled “治療策略總結”| 不等視類型 | 建議矯正方法 | 備註 |
|---|---|---|
| 軸性不等視 | 眼鏡矯正 | 根據Knapp定律消除放大率差異 |
| 屈光性不等視(輕度) | 隱形眼鏡矯正或眼鏡 | 調整頂點距離也有效 |
| 屈光性不等視(高度:白內障術後等) | 隱形眼鏡為首選 | 眼鏡會加重不等像視 |
| 視網膜性不等像視 | 原發病(如黃斑前膜)的治療 | 通常無法完全消除 |
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”雙眼視網膜像差異的產生機制
Section titled “雙眼視網膜像差異的產生機制”不等像視的根本原因是雙眼視網膜像的大小和形狀差異。導致這種差異的因素可歸納如下。
屈光性因素
角膜曲率、水晶體各面的屈光力、前房深度、結點位置的雙眼差異,直接影響視網膜上成像的放大率。屈光力較強的眼睛,視網膜像往往較小(縮小)。在眼鏡矯正中,鏡片與眼睛的相對位置(頂點距離)會改變像的放大率,因此眼鏡矯正本身可能增加或減少不等像視。
軸性因素(Knapp定律)
眼軸較長的眼睛,視網膜被拉伸,即使視網膜像大小相同,感光細胞覆蓋的範圍更廣,因此感知到的像更大。反之,眼軸較短的眼睛,感知到的像更小。
Knapp定律指出,當矯正鏡片置於眼睛的前焦點位置時,鏡片的放大效應為零。眼鏡鏡片的位置大致滿足這一條件,因此眼鏡矯正不會影響軸性屈光參差引起的視網膜像放大率差異,由軸性屈光參導致的等像視在佩戴眼鏡時幾乎可以消除。
解剖學因素
視網膜感光細胞的密度並不均勻。即使視網膜像面積相同,如果雙眼動員的感光細胞數量不同,視覺中樞感知到的像大小也會產生差異。視網膜前膜或黃斑水腫引起的視網膜變形會導致感光細胞局部密度變化,從而引起局部不等像視(視物變形)。
神經機制
雙眼融合需要視覺中樞進行複雜的資訊整合。當雙眼像差異較大時,中樞的融合處理會失敗,導致眼疲勞、複視和立體視覺障礙。差異超過5%時開始出現融合障礙,超過7%時融合完全不可能。
屈光性屈光參差佩戴眼鏡會加重不等像視的原因
Section titled “屈光性屈光參差佩戴眼鏡會加重不等像視的原因”隱形眼鏡在眼睛前焦點更靠近角膜面的位置進行矯正。在這種情況下,由於不符合Knapp定律的條件,即使是屈光性屈光參差,也會對像倍率產生影響,與眼鏡相比,通常可以減小不等像視。這就是「屈光性屈光參差適合使用隱形眼鏡」的光學依據。
另一方面,在軸性屈光參差中使用隱形眼鏡時,Knapp定律的條件不再成立,與戴眼鏡時相比,不等像視可能會增大。因此,準確鑑別軸性和屈光性屈光參差直接關係到最佳矯正方法的選擇。
在兒童中,在雙眼視覺發育的敏感期內,容易發生對不等像視的感覺適應,即使存在高度屈光參差,也常常能接受完全矯正。而成人感覺適應的能力下降,當突然出現不等像視時(如白內障手術後),症狀容易顯現。
融合機制與不等像視閾值
Section titled “融合機制與不等像視閾值”為了維持雙眼融合,雙眼的視網膜像在大小、形狀和對比度上必須保持一定的相似性。當不等像視增大時,視覺皮層中雙眼對應神經元的雙眼反應下降,眼間抑制佔優勢,融合被破壞。
雖然歷史上提出了5%的閾值,但實際上個體差異很大,從2-3%就抱怨視疲勞的患者,到8%仍無症狀的患者都有8)。維持融合的能力也依賴於調節儲備、輻輳幅度和立體視覺能力,當這些功能下降時(如疲勞、老花眼),對不等像視的耐受性趨於降低。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”在不等像視領域,以下研究和開發正在推進。
基於電腦的不等像視測量法
Section titled “基於電腦的不等像視測量法”傳統的檢查器具(如New Aniseikonia Tests等)使用類比視標,但利用電腦或數位螢幕的定量測量系統正在開發中。有報告稱,使用平板電腦的不等像視定量法與常規方法具有良好的相關性,有望作為門診簡便檢查工具投入實用。
LASIK和ICL中的不等像視管理
Section titled “LASIK和ICL中的不等像視管理”在LASIK、ICL等屈光矯正手術中,術前屈光參差較大的患者術後可能出現不等像視問題。人們認識到術前評估不等像視並制定手術計畫以最小化術後雙眼屈光差的重要性1)。特別是單眼手術時,在預測術後不等像視的基礎上進行知情同意非常重要。飛秒雷射弧形切開(FLACS-AK)的5年結果顯示,術前散光術後穩定在0.55 D3)。
白內障術後IOL度數優化演算法
Section titled “白內障術後IOL度數優化演算法”對於高度屈光參差的白內障患者,將健眼屈光狀態與術後目標屈光度聯動的IOL度數優化演算法的研究正在進展中。提示考慮不等像視設定術後屈光目標有助於改善視功能和生活品質。
光學數位校正技術
Section titled “光學數位校正技術”利用擴增實境(AR)技術和電子影像校正技術即時調整雙眼影像大小的嘗試也處於研究階段。未來可能作為等像鏡的替代品,但目前尚未達到臨床應用。
視網膜性不等像視的外科介入
Section titled “視網膜性不等像視的外科介入”對於由視網膜前膜、黃斑裂孔、黃斑水腫引起的視網膜性不等像視,進行玻璃體手術剝離膜或治療。膜剝離可能改善視物變形和不等像視,但改善可能不完全或術後出現新症狀,因此對患者的解釋很重要2)。
8. 參考文獻
Section titled “8. 參考文獻”-
Mallareddy V, Daigavane S. Innovations and outcomes in astigmatism correction during cataract surgery: a comprehensive review. Cureus. 2024;16(8):e67828. doi:10.7759/cureus.67828
-
Matoba R, Morizane Y. Epiretinal membrane: an overview and update. Jpn J Ophthalmol. 2024;68(6):603-613. doi:10.1007/s10384-024-01091-x
-
Pham TMK, Nguyen XH, Pham TTT, Hoang TT. Five years follow-up outcomes of femtosecond laser-assisted cataract surgery on patients with preexisting corneal astigmatism. Int Med Case Rep J. 2025;18:373-379.
-
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
-
American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. Ophthalmology. 2023.
-
Jin T, Yu L, Li J, Zhou Y. Refractive outcomes of toric intra-ocular lens implantation in cases of high posterior corneal astigmatism. Indian J Ophthalmol. 2023;71(8):2967-71. doi:10.4103/IJO.IJO_3385_22
-
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
-
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2025. doi:10.1016/j.ophtha.2025.
-
Scheiman M, Kulp MT, Cotter SA, et al. Interventions for convergence insufficiency: A network meta-analysis. Cochrane Database Syst Rev. 2020;12:CD006768.
-
Venter JA, Pelouskova M, Collins BM, Schallhorn SC, Hannan SJ. Visual outcomes and patient satisfaction in 9366 eyes using a refractive segmented multifocal intraocular lens. J Cataract Refract Surg. 2013;39(10):1477-1484. doi:10.1016/j.jcrs.2013.03.035
-
Mukit FA, Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.
