活動期所見

角膜實質炎
一目瞭然的關鍵要點
Section titled “一目瞭然的關鍵要點”1. 什麼是角膜基質炎
Section titled “1. 什麼是角膜基質炎”角膜基質炎(interstitial keratitis,IK)是角膜基質的非潰瘍性、非化膿性炎症1)。不直接涉及上皮或內皮,以基質的淋巴球浸潤和新生血管形成為主。作為許多角膜疾病的共同終末表現出現,發炎和血管侵入導致基質瘢痕化和視力下降。
角膜實質炎的整體發生率罕見,僅佔美國所有角膜移植手術的3%。在美國,HSV(單純疱疹病毒)和梅毒佔病例的50%以上。
線狀角膜實質炎是IK極為罕見的亞型,以水平線狀實質浸潤為特徵1)。自1926年以來,文獻中僅有14例報告1)。病因不明,但推測與自體免疫機轉有關1)。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”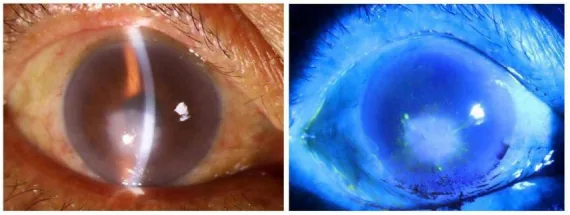
視力下降和視力模糊是最常見的主訴。明顯的畏光和疼痛是其特徵。也可能伴隨充血、異物感和流淚。
靜止期及合併所見
鬼影血管:活動期新生血管消退後以塌陷血管殘留。IK的特徵性所見。
角膜瘢痕:炎症平息後出現的較硬實質混濁,依程度分為雲翳、斑翳、白斑。
脂質性角膜病:繼發於深層新生血管的膽固醇和磷脂質沉積。有時表現為放射狀條紋(steel wool keratopathy)4)。
角膜知覺減低:在疱疹性IK中,角膜知覺減低作為輔助診斷具有重要意義4)8)。
3. 原因與風險因子
Section titled “3. 原因與風險因子”| 分類 | 主要病因 |
|---|---|
| 感染性 | HSV、水痘-帶狀皰疹病毒、梅毒、結核、萊姆病 |
| 免疫媒介性 | Cogan症候群、類肉瘤病、HS |
疱疹性角膜基質炎是已開發國家最常見的原因之一。這是宿主對HSV的免疫反應(延遲型過敏反應)發生在角膜基質的病理狀態8)。基本類型包括盤狀角膜炎和壞死性角膜炎8)。反覆發作會導致血管侵入和疤痕形成進展。
梅毒性角膜基質炎90%由先天梅毒引起,發病於十多歲前期。大多數為雙側性,若不治療,會在數月至數年內自然癒合,但會留下嚴重疤痕。在兒童先天梅毒病例中,類固醇誘發的眼壓升高是管理上的問題2)。
科根氏症候群是一種以角膜實質炎和前庭聽覺障礙為特徵的罕見自體免疫性血管炎6)。一篇55例兒童患者的文獻回顧顯示,62%出現IK,36%出現葡萄膜炎6)。16%合併主動脈炎,可能導致致命性心血管併發症6)。非典型科根氏症候群可能合併閉塞性視網膜血管炎7)。
化膿性汗腺炎(hidradenitis suppurativa:HS) 已被報告為IK的罕見原因3)。HS患者的眼部併發症發生率為13.89%,IK被認為與自體免疫機轉有關3)。部分病例伴有高力價c-ANCA陽性3)。HS相關IK中,已有進行性角膜變薄和擴張導致穿孔的重症病例被報告5)。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”角膜基質炎是一種基於非潰瘍性基質角膜炎伴深層基質新生血管的臨床表現而做出的臨床診斷。除全面的眼科檢查外,必須進行全身評估以確定基礎疾病。
梅毒血清學檢查(RPR/VDRL + FTA-ABS)應在所有角膜基質炎病例中進行。因為這是一個可治療的原因,且佔相當數量的病例。
疱疹性IK的確診依賴於病毒分離,但在實際操作中較為困難8)。需綜合角膜疱疹病史、復發性、角膜知覺減退以及PCR檢測病毒DNA等進行診斷8)。
前節OCT(AS-OCT)對於評估角膜基質炎很有價值。在非感染性角膜基質炎中,表現為邊界清晰的基質中層的局灶性強反射病變,其上下方可能伴有反映水腫的低反射區。治療後強反射區域變得更加緻密,後遺症為角膜變薄和深層基質強反射(疤痕)殘留。線性角膜基質炎顯示侷限於前部基質的強反射區域1)。共聚焦顯微鏡(IVCM)可見強反射的針狀結構,有助於評估基質炎症1)。
如果懷疑科根症候群,必須進行聽力檢查6)7)。顯影MRI可確認內耳迷路炎,有助於診斷6)。也建議透過心臟超音波評估主動脈炎6)。
| 疾病 | 鑑別要點 |
|---|---|
| 感染性角膜潰瘍 | 有上皮缺損,化膿性浸潤 |
| 角膜內皮疾病 | 繼發性實質水腫,內皮表現 |
| 外傷性角膜疤痕 | 外傷史,無發炎表現 |
5. 標準治療方法
Section titled “5. 標準治療方法”藥物治療
手術治療
角膜移植:適用於藥物治療無效的重度角膜疤痕殘留的情況。但由於既往發炎和新生血管,排斥反應的風險很高。
穿孔時的處理:在HS相關性IK發生角膜穿孔的病例中,若氰基丙烯酸酯黏合劑封閉不充分,則採用結膜瓣覆蓋5)。
基礎疾病的治療:梅毒必須進行全身性抗菌藥物治療,且應與角膜炎獨立地積極進行。Cogan症候群除全身類固醇外,還可考慮生物製劑6)。
疱疹性角膜實質炎除使用類固醇眼藥水抑制免疫反應外,還需合併使用阿昔洛韋眼藥膏。若僅使用類固醇眼藥水而不使用阿昔洛韋眼藥膏,則容易復發和再燃。8)
最重要的是找出並適當治療基礎疾病。疱疹性病例必須同時使用類固醇眼藥水與阿昔洛韋眼藥膏。單獨使用類固醇會增加復發風險。梅毒性病例必須進行全身性抗生素治療。長期使用類固醇時需監測眼壓升高與白內障,尤其是兒童病例須注意眼壓管理。科根症候群患者早期進行全身性治療對預防不可逆的聽力損失至關重要。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”角膜實質炎的病理生理因病因不同而有很大差異。
疱疹性角膜實質炎是宿主對HSV的免疫及發炎反應發生在角膜實質中的病變8)。與上皮型角膜炎不同之處在於免疫反應而非病毒增殖是主要驅動因素。盤狀角膜炎是由延遲型過敏反應導致的圓形實質混濁和水腫狀態8)。壞死性角膜炎是指在反覆發炎及血管侵入的角膜實質中,嗜中性球對病毒抗原與抗體複合物產生浸潤,導致更緻密的角膜混濁8)。組織學上可見不伴隨表層潰瘍形成的淋巴球層間浸潤及廣泛的新生血管。
梅毒性角膜實質炎被認為是角膜實質內對梅毒抗原的免疫反應。在先天性梅毒中,病原體侵入角膜,但炎症的主體是免疫反應而非活動性感染症狀。雖然對類固醇治療反應良好,但僅靠全身治療對角膜炎症的效果有限。
科根氏症候群的致病機轉被認為涉及DEP-1/CD148自體抗體6)。DEP-1/CD148存在於內皮細胞、神經/膠質細胞和內耳中,可解釋多器官受累6)。這些抗體與呼腸孤病毒III型結構蛋白產生交叉反應,暗示感染可能成為發病的誘因6)。在兒童科根氏症候群中,全身性類固醇治療使69%的眼部症狀獲得緩解,但56%的聽力障礙仍殘留為重度或完全性聽力損失6)。
在化膿性汗腺炎(HS)相關間質性角膜炎中,TNF-α和IFN-γ等發炎性細胞因子被認為可誘發角膜實質炎症5)。HS相關間質性角膜炎即使不伴隨角膜潰瘍,也可能出現進行性角膜擴張症(角膜膨隆),並可導致穿孔5)。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”線狀角膜實質炎的影像學表現在AS-OCT和IVCM中已被詳細描述1)。AS-OCT顯示侷限於前部實質的高反射區域,IVCM觀察到高反射的針狀結構遍布實質全層1)。病例中還包括首例有LASIK病史的患者報告,因此該病需要被認識為屈光手術後的鑑別診斷之一1)。
他克莫司滴眼液作為梅毒性IK的新治療選擇正受到關注2)。對於因類固醇誘導的眼壓升高而難以長期使用類固醇的兒童病例,他克莫司0.03%滴眼液在約3年的時間內有效防止復發並維持正常眼壓2)。有報告稱其治療效果優於環孢素滴眼液2)。
化膿性汗腺炎與IK的關聯已得到越來越多的認識3)5)。HS相關IK對包括阿達木單抗在內的全身免疫抑制治療有反應,但有復發傾向,需要長期管理5)。
在非典型Cogan症候群的閉塞性視網膜血管炎管理中,需要對非灌流區域進行視網膜光凝治療,但有報告指出使用模式掃描雷射時凝固效果不足,導致視網膜新生血管產生的病例7)。即使沒有自覺的聽覺症狀,如果IK伴隨全身性發炎,應懷疑Cogan症候群並進行聽力檢查7)。
Cogan症候群的眼部症狀和聽覺症狀之間常存在時間差。非典型病例的間隔可達2年以上,導致早期診斷困難。然而,由於聽力障礙的預後較差,如有懷疑應立即開始全身治療6)。
8. 參考文獻
Section titled “8. 參考文獻”- Barrientos LC, Wildes M. Linear Interstitial Keratitis: A Report of Two Cases and Review of Literature. Cureus. 2025;17(3):e80985.
- Martin J, Kopplin L, Costakos D. Syphilitic interstitial keratitis treated with topical tacrolimus. Am J Ophthalmol Case Rep. 2021;23:101175.
- Lyle K, Zimmer JL, Gillette WM, Recko MS. Interstitial keratitis presenting as the ocular manifestation of undiagnosed hidradenitis suppurativa. Proc (Bayl Univ Med Cent). 2024;37(3):479-481.
- Ullman MA, Martinez CE, Margolis TP. A “shining” example of interstitial keratitis. Am J Ophthalmol Case Rep. 2021;21:101006.
- Quigley C, Butler T, Murphy C, Power W. Perforation in interstitial keratitis associated with hidradenitis suppurativa: medical and surgical management. BMJ Case Rep. 2023;16:e251928.
- Rücklová K, von Kalle T, Koitschev A, et al. Paediatric Cogan’s syndrome - review of literature, case report and practical approach to diagnosis and management. Pediatr Rheumatol. 2023;21:54.
- Inokuchi C, Sato S, Terada M, Uematsu S, Shirai S. A Case of Bilateral Retinal Vasculitis in Atypical Cogan Syndrome. Cureus. 2024;16(8):e66984.
- 日本眼科学会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2013.
