第1、2期的眼部症狀

萊姆病(眼部併發症)
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是萊姆病?
Section titled “1. 什麼是萊姆病?”萊姆病是由疏螺旋體屬(主要是伯氏疏螺旋體)螺旋體引起的多器官感染。透過硬蜱屬蜱蟲叮咬傳播,引起皮膚、眼、神經、關節、心臟等症狀,是一種人畜共通傳染病。被歸類為傳染病法第四類傳染病。
病原體與媒介動物
伯氏疏螺旋體是長20~30 μm、寬0.2~0.3 μm的螺旋狀微生物,具有7~11根鞭毛,運動能力強。需要Barbour-Stoenner-Kelly(BSK II)培養基等複雜培養基。
蜱蟲壽命兩年,經歷幼蜱→若蜱→成蜱三個階段。若蜱是人類的主要感染源。動物宿主(儲存宿主)包括齧齒類、鹿、鳥類等。
日本流行病學與媒介種類
在日本,篦子硬蜱(Ixodes persulcatus)和卵形硬蜱(Ixodes ovatus)是萊姆病的傳播媒介。無症狀感染也很常見。主要流行區域是以北海道為中心的日本北部,這與篦子硬蜱的地理分布一致。本州也有報告病例,但大多數發病病例來自日本北部。
全球流行病學
在全球範圍內,萊姆病在歐洲和北美廣泛流行,歐洲每年報告約128,888例。愛沙尼亞、立陶宛、斯洛維尼亞和瑞士的發生率特別高,超過100例/10萬人/年1)。近年來的歐洲監測數據顯示,過去15年疾病負擔顯著增加,並且已記錄到向新地區的擴展1)。
在日本,攜帶疏螺旋體屬的篦子硬蜱(Ixodes persulcatus)和卵形硬蜱是傳播媒介,這些蜱的地理分布集中在以北海道為中心的日本北部是主要原因。本州也有報告,但大多數發病病例來自日本北部。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”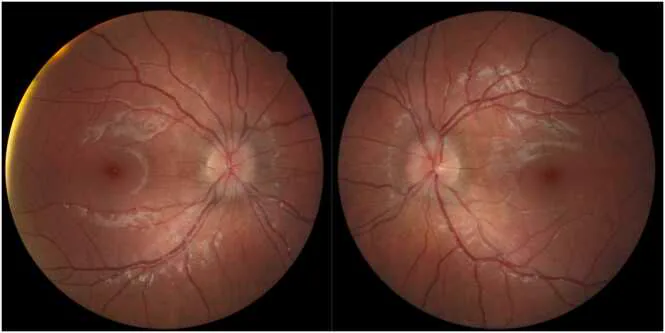
萊姆病的症狀根據病期明顯不同。
- 第1病期:發燒、肌肉疼痛、全身倦怠、遊走性紅斑。眼部症狀可能包括結膜炎。
- 第2病期:顏面神經麻痺、腦膜炎、神經根炎、心臟異常(如房室傳導阻滯)。眼部症狀包括視力下降、視物模糊、飛蚊症。
- 第3病期:慢性關節炎(尤其是膝關節)、腦脊髓炎、脫髓鞘等神經症狀。眼部症狀包括角膜實質炎、上鞏膜炎。
各病期的全身所見
Section titled “各病期的全身所見”| 病期 | 皮膚/全身症狀 | 神經/心臟表現 |
|---|---|---|
| 第1期 | 遊走性紅斑(感染後數天至1個月)、發燒、頭痛、淋巴結腫大 | 無 |
| 第2期 | 播散性紅斑、關節痛、倦怠 | 顏面神經麻痺、腦膜炎、神經根炎、房室傳導阻滯 |
| 第3期 | 皮膚病變消退 | 慢性關節炎、腦脊髓炎、脫髓鞘病變進展 |
遊走性紅斑最初表現為紅色丘疹,隨著擴大,形成外緣鮮紅、中心消退的「靶形」病變。約20%的患者不出現典型的靶形病變。蜱叮咬後的慢性紅斑是診斷的重要線索。
眼部症狀詳細說明
Section titled “眼部症狀詳細說明”神經眼科 / 第三期
第二期的中間葡萄膜炎是最常見的眼部表現。也可表現為前部、後部或全葡萄膜炎,但以玻璃體炎為主的中間葡萄膜炎是典型表現。在第三期,角膜基質炎是最常見的眼部症狀。
3. 病因與危險因素
Section titled “3. 病因與危險因素”感染途徑
受感染的蜱蟲附著於宿主(人類),透過唾液分泌物傳播螺旋體。微生物附著於宿主細胞蛋白聚醣後,經淋巴或血行播散至皮膚、肌肉骨骼系統、神經系統和眼睛等多器官4)。在蜱蟲附著後24-48小時內移除可顯著降低感染風險。
風險因素
- 暴露於蜱蟲(Ixodes屬)棲息的戶外環境(草叢、林間、山野)
- 在流行地區(北海道、北日本)的停留或旅行史
- 夏秋季(5月至10月)的戶外活動(露營、農作業、森林活動等)
- 戶外作業人員(林業、農業、畜牧業)
- 與齧齒動物、鹿等野生動物的接觸機會
日本的流行區域與感染風險
在北海道,全溝硬蜱密度高,疏螺旋體攜帶率也相對較高。長野、新潟、岩手等東北、北陸地區也有感染報告。城市地區感染風險較低,但隨著戶外休閒活動的普及,流行區域外的感染病例也有報告。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”遊走性紅斑具有很高的診斷價值,詢問流行地區暴露史和蜱蟲叮咬史非常重要。有蜱蟲叮咬史可作為診斷線索,但僅憑眼部表現難以診斷,必須進行血清學檢查。結合全身症狀(慢性紅斑、關節炎、神經症狀)是診斷的關鍵。
CDC推薦的兩步法2):
- 酵素免疫測定法(第一步):檢測IgM和IgG抗體。感染後第一個月內IgM達到高峰。感染最初幾週敏感性較低。
- 西方墨點法(第二步):在酵素免疫測定法結果為可疑陽性或陽性時進行。
西方墨點法的判定標準(CDC標準)2):
- IgM陽性:23、30、41 kDa三個條帶中存在兩個(注意23和41 kDa的組合可能為偽陽性)
- IgG陽性:18、23、28、30、39、41、45、58、66、93 kDa十個條帶中存在五個
ELISA法檢測針對疏螺旋體屬的抗體(IgM、IgG),但感染早期敏感性較低。合併神經症狀時需考慮腦脊髓液檢查。
- PCR法:從包括眼內液在內的組織中擴增基因組和質體DNA 4)。比培養法更敏感,用於眼萊姆病的確診。
- 培養:主要從紅斑病變中容易分離。使用BSK II培養基。
- 與梅毒的鑑別:萊姆病可能導致梅毒血清學檢查(FTA-ABS)偽陽性。
- 治療後抗體持續存在:抗生素治療後,IgG和IgM反應可能持續多年。不能單獨將陽性IgM反應解釋為近期感染或再感染的證據。
| 疾病 | 特徵性眼部症狀 | 主要鑑別點 |
|---|---|---|
| 梅毒 | 肉芽腫性葡萄膜炎、間質性角膜炎 | FTA-ABS陽性(注意偽陽性)、RPR |
| 類肉瘤病 | 肉芽腫性前葡萄膜炎、雪球狀玻璃體混濁 | 胸部X光、血管收縮素轉化酶值、鈣 |
| 巴貝氏蟲症 | 視網膜出血、乳頭炎 | 血小板減少、溶血性貧血、血液抹片 |
| Q熱 | 脈絡膜炎、視神經視網膜炎 | Coxiella burnetii抗體、職業史(接觸家畜) |
| 多發性硬化症 | 視神經炎 | 頭部MRI、誘發電位、IgG指數 |
其他鑑別診斷:需要與科羅拉多蜱熱、埃里希體症、落磯山斑疹熱、蜱傳回歸熱、兔熱病等其他伴有眼部症狀的蜱傳疾病進行鑑別。JIA相關葡萄膜炎和HLA-B27相關前葡萄膜炎也應排除。
Borrelia burgdorferi 屬於螺旋體科,與梅毒螺旋體同屬螺旋體目。由於兩者的抗原存在交叉反應,萊姆病患者可能在梅毒脂質抗原試驗(RPR、VDRL)和螢光螺旋體抗體吸收試驗(FTA-ABS)中出現偽陽性。鑑別時需要結合針對 T. pallidum 的特異性檢測。
5. 標準治療方法
Section titled “5. 標準治療方法”早期疾病、顏面神經麻痺(口服給藥)3)
選擇以下之一:
- 多西環素:100 mg 口服,每日2次,共10~21天(首選)
- 阿莫西林:500 mg 口服,每日3次,共14~21天(兒童和孕婦的替代選擇)
- 頭孢呋辛:500 mg 口服,每日2次,共14~21天
兒童劑量:阿莫西林 25~50 mg/kg/日(最大500 mg,每日3次),頭孢呋辛 30 mg/kg/日(最大500 mg,每日2次)3)。
腦膜炎、復發性關節炎、中樞或周邊神經系統疾病(靜脈給藥)3)
- 頭孢曲松:2 g/日,靜脈注射,每日1次,共14~28天
對於神經系統症狀(神經萊姆病)、高度房室傳導阻滯或重症關節炎,選擇靜脈治療。標準方案為頭孢曲松2 g每日一次,根據治療反應確定療程。
在全身性抗菌藥物治療開始後進行。
- 類固醇眼藥水:用於眼前段發炎(虹膜睫狀體炎、前葡萄膜炎)。
- 散瞳劑(睫狀肌麻痺劑):用於預防虹膜後粘連、緩解疼痛和畏光。
- 後葡萄膜炎和玻璃體炎:在繼續全身性抗菌藥物治療的同時觀察。若發炎嚴重,考慮全身性使用類固醇。
早期(第一期)抗菌藥物治療預後良好,多數病例可完全康復。進展至第二、三期後,神經和關節後遺症較易殘留。眼部症狀大多經抗菌藥物治療改善,但視神經炎時視力恢復可能不完全。據報告,形成脈絡膜新生血管膜(CNVM)的眼萊姆病病例視力預後不良5)。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”從感染到器官病變的過程
感染的蜱蟲唾液腺內螺旋體增殖,在吸血時注入宿主皮膚。蜱蟲附著後12-24小時開始感染,附著36-48小時以上感染風險顯著升高。
疏螺旋體通過表面糖胺聚糖(如核心蛋白聚糖結合蛋白)附著於宿主蛋白聚糖4)。附著後,細菌利用宿主細胞外基質成分侵入組織。隨後,細菌經由淋巴或血行途徑播散全身,尤其對以下組織具有親和性:
- 皮膚(遊走性紅斑:局部發炎反應)
- 關節滑膜(關節炎:免疫複合物沉積和CD4陽性T細胞浸潤)
- 周邊和中樞神經系統(神經萊姆病:腦實質、腦膜和神經根發炎)
- 心臟傳導系統(房室傳導阻滯:心肌炎、傳導路徑障礙)
- 眼組織(葡萄膜、角膜、視神經)
眼部病變的機轉
眼葡萄膜炎涉及直接細菌侵襲和宿主免疫反應兩方面 5)。兩種機轉共存:螺旋體直接侵入葡萄膜的「直接感染型」和感染引起的免疫應答導致的「免疫媒介型」。
第三期角膜實質炎對局部類固醇反應良好,表明**免疫反應(發炎)**是主要因素而非感染本身。雙側顏面神經麻痺是由Borrelia引起的腦神經炎的結果,是第二期播散性感染的特徵性表現。也有罕見的眼萊姆病病例形成脈絡膜新生血管膜(CNVM)的報導 5)。
神經萊姆病的眼部併發症
在神經萊姆病中,Borrelia穿過血腦屏障侵入中樞神經系統。這導致視神經炎、動眼神經麻痺和核上性眼球運動障礙。腦脊髓液中抗體檢測和細胞計數增多有助於診斷。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”萊姆病疫苗的開發
Section titled “萊姆病疫苗的開發”由Valneva和輝瑞聯合開發的萊姆病疫苗(VLA15)的第三期臨床試驗正在歐洲和北美進行。歐洲萊姆病疾病負擔研究也為其提供了基礎 1),從預防醫學的角度來看,它正進入一個新階段。目標年齡(5歲及以上)、接種方案和有效期限目前正在評估中。
歐洲的增長趨勢與流行病學動態
Section titled “歐洲的增長趨勢與流行病學動態”根據歐洲監測數據,過去15年中,萊姆病的疾病負擔在流行地區顯著增加,並且有向新地區擴展的報導 1)。這種流行病學變化與氣候變化導致的蜱蟲棲息地擴大以及戶外休閒人口的增加有關。
PCR及多重診斷技術的改良
Section titled “PCR及多重診斷技術的改良”針對包括眼內液樣本在內的多種檢體中Borrelia DNA檢測的PCR方法已獲得改良,其在血清學診斷困難病例中的應用正在研究中4)。利用次世代定序(NGS)進行檢體分析也有望提升診斷準確性。
兒童萊姆病的眼部併發症
Section titled “兒童萊姆病的眼部併發症”兒童萊姆病的眼部併發症發生模式可能與成人不同,評估其對長期視功能影響的研究正在持續進行中5)。兒童患者的面神經麻痺往往較早顯現,有時會成為眼科就診的契機。
8. 參考文獻
Section titled “8. 參考文獻”- Marques AR, Strle F, Wormser GP. Comparison of Lyme Disease in the United States and Europe. Emerg Infect Dis. 2021;27(8):2017-2024.
- Mead P, Petersen J, Hinckley A. Updated CDC Recommendation for Serologic Diagnosis of Lyme Disease. MMWR. 2019;68(32):703.
- Lantos PM, Rumbaugh J, Bockenstedt LK, et al. Clinical Practice Guidelines by the IDSA/AAN/ACR: 2020 Guidelines for the Prevention, Diagnosis, and Treatment of Lyme Disease. Clin Infect Dis. 2021;72(1):e1-e48.
- Radolf JD, Caimano MJ, Stevenson B, Hu LT. Of ticks, mice and men: understanding the dual-host lifestyle of Lyme disease spirochaetes. Nat Rev Microbiol. 2012;10(2):87-99.
- Krause PJ, Bockenstedt LK. Lyme Disease and the Heart. Circulation. 2013;127(7):e451-e454.
