偏盲(hemianopsia)
雙顳側偏盲:典型代表是垂體腺瘤等壓迫視交叉正中引起的雙顳側偏盲。由於鼻側神經纖維交叉,導致顳側視野缺損。
同向偏盲:視交叉後方(視放射、枕葉)病變引起的患側同向性視野缺損。見於腦血管疾病和腦腫瘤。

Goldmann動態視野計(Goldmann Perimeter: GP)是一種視野檢查法,將具有固定亮度和面積的視標從視野周邊向中心移動,連接患者首次感知到的邊界點,繪製等視線(等敏感度曲線)。通過疊加多條等視線,可以了解整個視野的敏感度分布。
靜態視野計(如Humphrey自動視野計:HFA)對中心30°以內的局部異常檢測敏感,而GP則擅長評估鼻側60°、顳側100°以上的全視野1)。此外,動態視野檢查雖不便於定量評估進展,但適用於難以進行靜態視野檢查的患者群體1)。
特別建議進行GP檢查的患者特徵如下。
| 項目 | Goldmann動態視野(GP) | 靜態視野計(如HFA) |
|---|---|---|
| 測量原理 | 描繪等敏感度曲線(等視線) | 測量固定點的閾值 |
| 評估範圍 | 全視野(顳側100°以上) | 中心30°或60° |
| 局部異常檢測 | 不如靜態視野檢查 | 敏感(早期青光眼) |
| 應對疲勞 | 檢查者可靈活調整 | 固定程式,難以調整 |
| 主要適應症 | 進展期青光眼、視網膜疾病、神經眼科、兒童 | 早期青光眼、視野缺損的定量評估 |
| 心因性視野障礙 | 評估有用 | 評估困難 |
GP視標由兩個參數定義:面積和亮度。
設有6種面積,視標越大越容易感知(等視線向外擴展)。
| 符號 | 面積(mm²) | 備註 |
|---|---|---|
| V | 64 | 用於篩檢 |
| IV | 16 | 輔助使用 |
| III | 4 | 輔助使用 |
| II | 1 | 輔助使用 |
| I | 1/4 | 內等視線標準視標 |
| O | 1/64 | 需要高靈敏度評估時 |
以0.5 log步階設定4個等級(從亮到暗為4、3、2、1)。另外可選擇0.1 log步階的細分等級(e至a:5個等級)。
標準檢查使用以下視標組合:

為確保檢查精度,必須執行以下亮度檢查。如果前提條件不成立,則無法進行視野的追蹤觀察。
| 注意事項 | 詳細說明 |
|---|---|
| 屈光矯正 | 針對老視、遠視、近視、散光適當設定矯正鏡片 |
| 眼瞼上提 | 上眼瞼下垂會遮擋視野,用膠帶處理 |
| 非檢查眼遮蓋 | 使用眼罩,注意不要壓迫眼球 |
| 姿勢調整 | 不舒適的姿勢會導致注意力下降。以舒適的姿勢進行 |
| 口頭提示 | 持續確認注視點,並反覆進行口頭提示 |
| Bjerrum區域 | 注意中心30°以內及從盲點延伸的弓形區域的暗點。 |
首先,檢查前必須進行亮度檢查(V/4e→1000 asb)。檢查過程中不要忽視固視監測,透過早期確認Mariotte盲點可以及時發現固視不良。眼瞼下垂和屈光不正矯正遺漏也會顯著影響測量結果,因此事先確認很重要。此外,由於精度隨檢查者經驗而變化,需要統一視標移動速度並標準化操作流程。
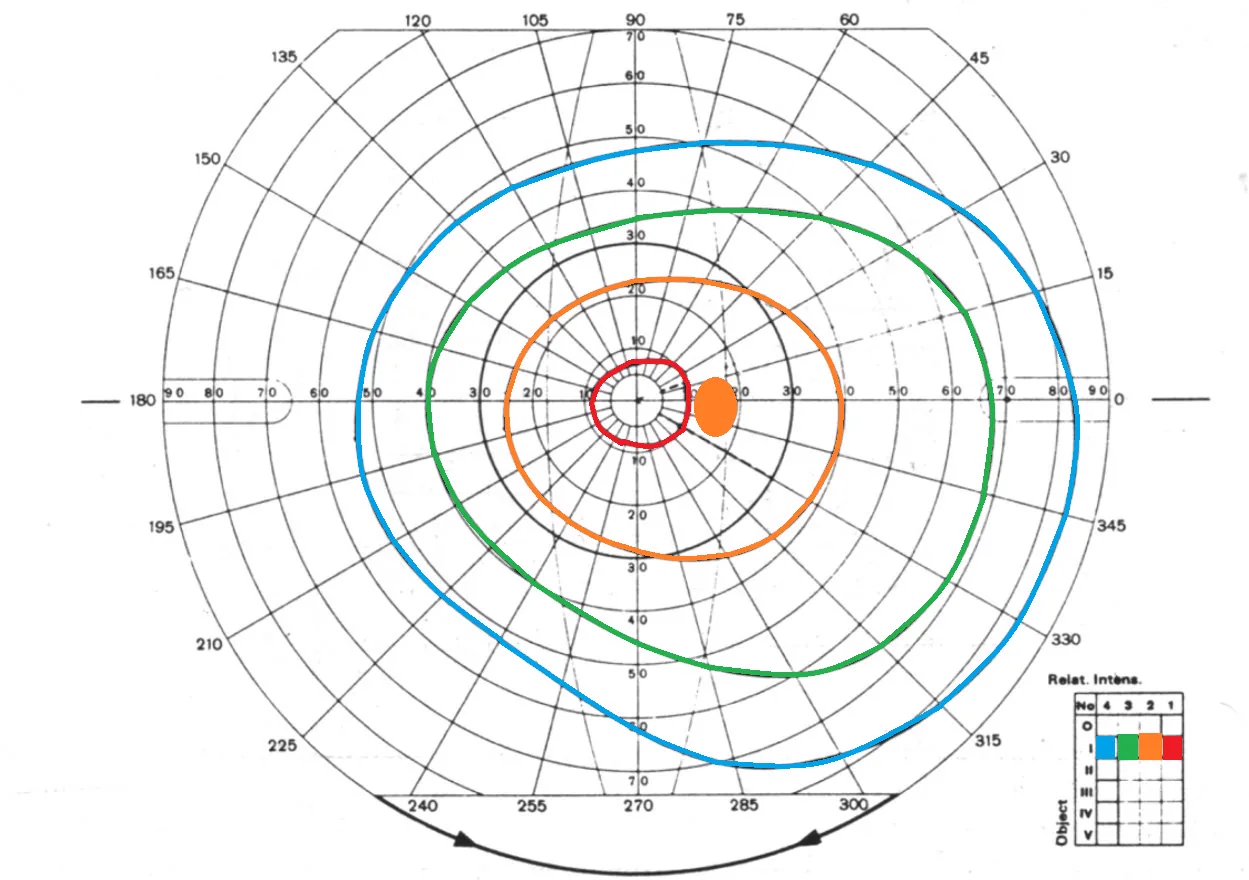
正常視野呈現中心敏感度最高的「鐘形敏感度分布」。透過評估各等視線的間距、形狀和左右對稱性,可以確定視野異常的部位和性質。
在篩查階段,尤其重要的是不要遺漏以下三種模式:偏盲、向心性視野狹窄、環狀暗點。
偏盲(hemianopsia)
雙顳側偏盲:典型代表是垂體腺瘤等壓迫視交叉正中引起的雙顳側偏盲。由於鼻側神經纖維交叉,導致顳側視野缺損。
同向偏盲:視交叉後方(視放射、枕葉)病變引起的患側同向性視野缺損。見於腦血管疾病和腦腫瘤。
向心性視野狹窄與環狀暗點
青光眼性視野缺損
旁中心暗點:發生在Bjerrum區域(中心30°以內的弓形區域)的暗點。從生理盲點開始,呈弓形擴大。
鼻側階梯:鼻側視野出現的水平階梯狀缺損。早期至中期青光眼的特徵性模式。
視神經及顱內疾病
中心暗點:見於視神經炎、中毒性視神經病變和Leber遺傳性視神經病變的中心暗點。當固視困難時,GP可作為靜態視野計的替代方法。
腦腫瘤和腦血管疾病:根據病灶部位出現多種視野模式。視交叉處為雙顳側偏盲,後方為同向偏盲。
根據GP檢測到的視野異常模式,採取以下臨床措施。
向心性視野狹窄(視網膜色素變性)
偏盲(疑似腦腫瘤、腦梗塞)
進行性青光眼
心因性視野缺損
動態視野測量(Kinetic Perimetry)是將固定亮度和面積的視標從視野周邊向中心以恆定速度移動。受檢者首次感知到視標的點即為等視線上的一點。透過從多個方向重複相同操作,完成一條等視線(等敏感度曲線)。改變視標的亮度或面積,可以描繪出多條等視線,建構整個視野的敏感度圖。
靜態視野計測量固定檢查點的閾值,而GP直接描繪等敏感度曲線本身。靜態視野計對局部閾值下降的檢測很敏感,但在周邊視野的廣泛評估方面存在局限。GP起到補充作用,在中度至重度進展性青光眼中,有時是唯一可進行視野評估的手段。
正常視野呈現中心敏感度最高的鐘形敏感度分布(island of vision)。視標越大、越亮,等視線向外擴展越廣,可以從不同層面測量視野的「高度」。馬里奧特盲點(生理盲點)對應視神經乳頭,位於中心固視點顳側約15°、稍下方,表現為絕對暗點。
| 特性 | GP(動態) | HFA(靜態) |
|---|---|---|
| 測量對象 | 等敏感度曲線(等視線) | 各點的閾值(敏感度) |
| 視標運動 | 從周邊向中心移動 | 在固定點閃爍 |
| 獲得的資訊 | 整個視野的輪廓 | 中心30–60°的敏感度圖 |
| 再現性 | 依賴檢查者技術 | 高(自動化) |
| 適用範圍 | 全視野(進展病例、神經眼科) | 中心視野(早期至中期青光眼) |
Octopus 900等自動視野計配備Kinetic模式,可實現電腦控制的動態視野測量。有望減少檢查者技術依賴性,提高標準化和再現性。但要確立與傳統手動GP同等的臨床價值,仍需累積更多臨床研究。
透過定期測量和記錄RP患者的視野面積,研究將其應用於個別評估進展速度以及基因治療和藥物治療的效果判定。視野面積測量方法的標準化和測量值統計評估標準的建立是未來的課題。
在進展性青光眼中,當HFA等靜態視野計難以測量時,GP可能成為視野評估的唯一手段。使用GP評估末期青光眼的殘餘視野和中心固視保護的臨床意義預計在未來將進一步提高1)。
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
Barnes CS, Schuchard RA, Birch DG, Dagnelie G, Wood L, Koenekoop RK, et al. Reliability of Semiautomated Kinetic Perimetry (SKP) and Goldmann Kinetic Perimetry in Children and Adults With Retinal Dystrophies. Transl Vis Sci Technol. 2019;8(3):36. PMID: 31211001.