正常眼壓性青光眼(NTG)是一種眼壓 保持在統計學正常範圍內卻發生青光眼 性視神經病變 的類型。
40歲以上族群的盛行率報告為3.6%(95%信賴區間2.9–4.3),約占原發性開放隅角青光眼 (廣義)的90%,占所有青光眼 的約70% 5) 。
它是原發性開放隅角青光眼 (廣義)的一個亞型,與原發性開放隅角青光眼 (狹義)被視為連續的疾病譜 5, 7) 。
雖然眼壓 是最大的可修正風險因子,但眼灌注壓降低、血管調節異常、篩板 結構脆弱等非眼壓 依賴性因子也被認為參與其中 5, 9) 。
協作性正常眼壓性青光眼研究(CNTGS)顯示,未經治療的眼壓 降低30%以上可顯著抑制視野缺損 的進展 5, 11) 。
正常眼壓性青光眼是原發性開放隅角青光眼 (廣義)的一個亞型,在青光眼 性視神經病變 的發生和進展過程中,眼壓 始終保持在統計學確定的正常範圍內 5) 。其必要條件包括:正常眼壓 、正常開放隅角 、裂隙燈顯微鏡檢查 正常、青光眼 性視神經 損害和青光眼 性視野缺損 。
日本成人眼壓 分佈在多治見研究中得到詳細分析,右眼眼壓 14.6±2.7 mmHg,左眼眼壓 14.5±2.7 mmHg 5) 。將正常範圍定義為平均值±2個標準差,日本人的正常上限為19.9–20.0 mmHg。基於這些流行病學數據,以眼壓 20 mmHg為界區分原發性開放隅角青光眼 (狹義)和正常眼壓性青光眼被認為是合理的 5) 。
原發性開放隅角青光眼 (廣義)是一種慢性進行性視神經病變 ,形態學特徵包括視盤凹陷 擴大、神經視網膜 邊緣變薄和視網膜神經纖維層 (RNFL )缺損 。原發性開放隅角青光眼 (廣義)可方便地分為高眼壓 組(原發性開放隅角青光眼 ,狹義)和正常眼壓 組(正常眼壓性青光眼),但兩者的治療策略相同,臨床上被視為連續的疾病譜 5, 7) 。
多治見研究報告,40歲以上日本人的青光眼 盛行率為5.0%,正常眼壓性青光眼的盛行率為3.6% 5) 。根據2016年人口統計推估,日本青光眼 患者約有465萬人。該研究也發現新發現率高達89%,顯示有許多未經治療的潛在青光眼 患者 5) 。
類型 男性 女性 總計(95%信賴區間) 原發性開放隅角青光眼 (廣義) 4.1% 3.7% 3.9%(3.2–4.6) 原發性開放隅角青光眼 (狹義) 0.3% 0.2% 0.3%(0.1–0.5) 正常眼壓性青光眼 3.7% 3.5% 3.6%(2.9–4.3) 原發性閉角型青光眼 0.3% 0.9% 0.6%(0.4~0.9) 續發性青光眼 0.6% 0.4% 0.5%(0.2~0.7) 所有青光眼 5.0% 5.0% 5.0%(4.2~5.8)
正常眼壓性青光眼是原發性開放角型青光眼 (廣義)中約佔90%、所有青光眼 中約佔70%的代表性類型。據計算,40歲以上的成人中約每28人就有1人患有正常眼壓性青光眼,絕非罕見疾病。
正常眼壓性青光眼由於在正常眼壓 水平下出現青光眼 性變化,容易被低估診斷7) 。有報告指出,約40%的原發性開放角型青光眼 患者在門診期間未顯示眼壓 升高8) ,因此僅憑初診眼壓 無法確診,這是一個臨床挑戰。眼壓 篩檢在青光眼 篩查中的局限性顯而易見,結合視神經 盤和視網膜神經纖維層 評估是早期發現的關鍵5) 。多治見研究中觀察到的89%的新發現率顯示存在大量未治療的潛在患者,這證實了篩檢體系和對高風險族群進行宣導的重要性5) 。
過去曾有人認為原發性開放隅角青光眼 (狹義)和正常眼壓性青光眼是獨立的疾病。然而,由於兩者在臨床表現、治療反應性和眼壓 相關病理生理方面的相似性,現在它們被歸類為廣義原發性開放隅角青光眼 這個上位概念下的連續疾病群5, 7) 。眼壓 20 mmHg的界限是基於日本人的統計學正常上限的方便分類,並不能僅憑眼壓 將病型截然分開。從高眼壓症 到原發性開放隅角青光眼 (狹義)、正常眼壓性青光眼,甚至眼壓 更低但視神經病變 仍進展的病例,都被視為一個譜系。
Q
正常眼壓性青光眼和原發性開放隅角青光眼(狹義)是不同的疾病嗎?
A
兩者都是廣義原發性開放隅角青光眼 的亞型,被視為連續的疾病群5, 7) 。由於治療方案相同,臨床上不應絕對區分。然而,正常眼壓性青光眼中,循環障礙等非眼壓 依賴性因素的貢獻相對較大,從病理生理角度常被分開討論。
早期常無自覺症狀。隨著病情進展,患者會自覺視野缺損 ,其特徵是旁中心暗點 相對較多。旁中心暗點 的存在意味著中心視覺功能(文字閱讀、臉部辨識)可能早期就受到影響。
有報告指出,存在Humphrey視野計24-2程式無法檢測到的中心10度以內的局部暗點,這些暗點可能首次透過10-2程式被識別1) 。在伴有旁中心暗點 的正常眼壓性青光眼病例中,僅憑24-2的結果不能掉以輕心。
眼壓 5) 。在不同時間測量眼壓 的日內波動是必需的檢查。眼壓 除日內波動外,還存在季節性波動,通常冬季較高、夏季較低,因此評估時也應考慮測量季節5) 。隅角 隅角 。通常比原發性開放隅角青光眼 (狹義)更典型。裂隙燈顯微鏡檢查 視神經 盤視網膜 邊緣變薄、視網膜神經纖維層 缺損 。由於形態學所見與原發性開放隅角青光眼 (狹義)相似,僅憑視神經 盤所見無法鑑別。視野 :可見旁中心暗點 和弓形暗點。視網膜神經纖維層 和視網膜神經節細胞 層光學同調斷層掃描 (OCT )顯示視網膜神經纖維層 變薄和黃斑部 視網膜神經節細胞 層(GCL)變薄。視神經 盤周圍萎縮(PPA)
已知兩種病型的視盤凹陷 存在量的差異。
表現 正常眼壓 青光眼 的特徵 視盤出血 比原發性開放隅角青光眼 (狹義)更常見 視盤凹陷 大小在具有相同程度視野異常的病例中更大 局部凹陷擴大 觀察到比例較高 視盤周圍萎縮(PPA β區) 頻繁觀察到
根據視盤表現,還提出了將正常眼壓 青光眼 分為局灶缺血型、近視 型、老年硬化型等的方法。這些類型被認為反映了潛在的病理生理學差異(局部循環障礙、近視 性結構變化、年齡相關性硬化)。
正常眼壓 青光眼 的視野缺損 除了弓形暗點、鼻側階梯、旁中心暗點 等典型青光眼 性變化外,其特徵是出現中心視野內的局部暗點。距中心凹10度以內的旁中心暗點 直接影響閱讀、臉部辨識等日常生活活動,因此容易作為進展的主觀症狀出現。視野檢查 時,表現為固視點附近的閾值降低。由於Humphrey視野計24-2程式在中心10度內的測量點相對稀疏,可能會漏診旁中心暗點 ,根據病例情況,使用10-2程式進行補充評估是有用的1) 。
靜態自動視野計的MD(平均偏差)斜率被用作青光眼 進展的客觀指標。正常眼壓性青光眼的MD斜率傾向比原發性開角型青光眼 (狹義)更平緩,但個體差異大,快速進展的病例也有一定頻率。反覆出現視盤出血、藥物遵從性差、伴有夜間低血壓的病例被認為進展加速,需要調整追蹤頻率5) 。OCT 測量的視網膜神經纖維層 厚度的縱向變化也有助於監測進展,有時在視野異常顯現之前就能檢測到結構變化。
即使在正常眼壓性青光眼中,眼壓 也是與發病和進展最密切相關的因素,臨床證據顯示降眼壓 治療可以抑制進展5, 11) 。即使眼壓 在統計學正常範圍內,每個視神經 都有其可耐受的眼壓 值,對個體視神經 造成過度負荷的眼壓 值參與了病理形成。
由於眼壓 的晝夜波動和季節波動,不能排除在就診時間之外出現高眼壓 的可能性。此外,視盤的壓力負荷不僅涉及眼壓 ,還涉及腦脊髓液壓力,因此即使眼壓 值相同,視盤的實際壓力負荷也可能因個體而異4) 。
作為非眼壓 依賴性機制,篩板 結構脆弱性、循環障礙、神經毒性因子、免疫因子和基因異常等已被提出。在2024年發表的統合分析傘狀回顧9) 中,整理了青光眼 整體風險因素的證據等級。與正常眼壓性青光眼病理理解相關的主要發現如下所示。
眼部局部風險因素
眼壓 9) 。即使在正常範圍內,較高值也促進發病和進展。
近視 9) 。特別是伴有視盤結構變化的高度近視 與發病密切相關。
角膜 滯後量(CH)9) 。角膜生物力學 特性降低與進展風險相關。
中央角膜 厚度 :角膜 薄是進展的風險因素5, 9) 。
視盤出血 :在正常眼壓性青光眼中常見。出現後視野缺損 進展加速5) 。
視盤周圍脈絡膜 視網膜 萎縮(PPA β區) :β區擴大與進展相關5) 。
全身性風險因素
眼灌注壓(OPP)降低 :提示性證據9) 。在青光眼 診療指南第5版中也明確列為進展危險因子5) 。
舒張壓和收縮壓降低 :包括夜間低血壓,與進展相關5) 。
阻塞性睡眠呼吸暫停症候群 :提示性證據(顯示勝算比增加的統合分析)9) 。夜間低氧和血流動力學波動影響視神經乳頭 灌注。
偏頭痛 9) 。被認為是原發性血管調節障礙的一種表現型。
怕冷症/雷諾現象 :原發性血管調節障礙的臨床表現,在正常眼壓性青光眼中頻繁出現。
第2型糖尿病和高血脂症 :被報告為進展危險因子5, 9) 。
眼灌注壓通過「舒張壓 − 眼壓 」簡單評估,眼灌注壓低提示視神經乳頭 循環不足。降壓治療相關的夜間低血壓會暫時降低眼灌注壓,因此全身血壓管理與眼壓 管理的一致性很重要。
正常眼壓性青光眼主要涉及4個基因。OPTN(視神經 蛋白)突變,特別是E50K變異,與早發性強烈相關。TBK1的拷貝數變異也與正常眼壓性青光眼相關,並導致視網膜神經節細胞 丟失。在家族性正常眼壓性青光眼病例中發現了METTL23突變。與原發性開放隅角青光眼 相關的MYOC也參與部分正常眼壓性青光眼病例。
篩板與經篩板壓力差
篩板 的結構脆弱性眼壓 的結構異常。
經篩板 壓力差增加 :可能是球後腦脊髓液壓力降低而非眼壓 升高導致經篩板 壓力差增加4) 。
腦脊髓液動力學障礙 :正常眼壓性青光眼患者腦脊髓液中L-PGDS濃度升高,提示全身性腦脊髓液動力學異常4) 。
類淋巴系統功能不全 :視神經 代謝廢物清除能力下降導致青光眼 性損傷的假說
年齡、家族史、近視
年齡 :年齡是發病和進展的獨立危險因子5)
家族史 :青光眼 家族史會增加發病風險5)
近視 高度近視 ,透過視盤結構變化與病理過程密切相關5, 9)
女性 :部分流行病學報告女性略多,但多治見研究顯示日本人性別差異不大5)
Q
睡眠呼吸中止症候群和雷諾現象與正常眼壓青光眼有關嗎?
A
是的,已有相關報導。2024年的一項統合分析傘狀綜述將阻塞性睡眠呼吸中止症候群和偏頭痛 均歸類為青光眼 的提示性證據風險因子9) 。包括怕冷和雷諾現象在內的原發性血管調節障礙在正常眼壓 青光眼 中常見,推測透過眼灌注壓波動影響視盤循環5) 。這些全身性疾病的管理在青光眼 診療指引中也被視為輔助性的進展抑制措施5) 。
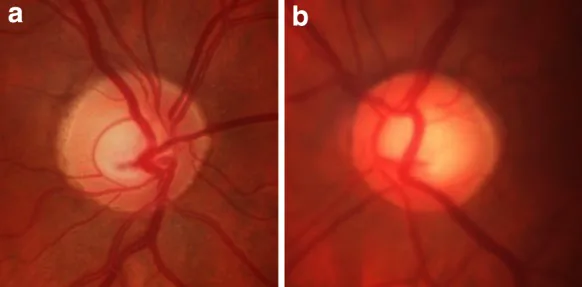
正常眼壓青光眼的眼底照片 Joanna Karaśkiewicz; Monika Drobek-Słowik; Wojciech Lubiński. Pattern electroretinogram (P
ERG ) in the early diagnosis of normal-tension preperimetric glaucoma: a case report. Doc Ophthalmol. 2014 Oct 19;128(1):53-58. Figure 1. PM
CI D: PMC3890055. License: CC BY.
左右眼底照片顯示視盤凹陷 擴大。這是解釋正常眼壓 青光眼 也會進展視神經 損傷時的典型視覺資料。
滿足以下6項條件即可診斷為正常眼壓 青光眼 5) 。
眼壓 始終在統計學正常範圍內正常開放隅角 (隅角鏡檢查 確認)裂隙燈顯微鏡檢查 正常青光眼 性視神經病變 視盤凹陷 擴大、邊緣變薄、視網膜神經纖維層 缺損 )青光眼 性視野缺損 排除其他視神經 疾病和繼發性眼壓 升高
在診斷正常眼壓性青光眼時,需要排除當前和過去任何眼壓 升高的原因,並排除眼壓 負荷以外的其他視神經 損傷原因。透過問診排除外傷史、類固醇 使用史和視神經炎 等發炎性疾病史,並透過隅角鏡檢查 確認有無提示既往眼壓 升高的發現(如窄隅角 、偽剝落、周邊虹膜前粘連 、異常色素沉著等)。
眼壓測量 Goldmann壓平眼壓計 是標準方法,準確性最高(證據等級1B)5) 。中央角膜 厚度520 μm時測量值最準確。眼壓 日間波動測量5) 。季節性波動評估 :考慮冬季較高、夏季較低的趨勢5) 。隅角鏡檢查 隅角 。視野檢查 中心暗點 1) 。光學同調斷層掃描 (OCT )視網膜神經纖維層 厚度和黃斑 區視網膜神經節細胞 層厚度。光學同調斷層掃描 血管成像(OCTA )眼底照相 :視盤凹陷 、出血、PPA的隨時間比較排除顱內病變 :為排除由顱內疾病(如腫瘤性病變)引起的視神經病變 ,必要時進行腦部MRI/MRA檢查2, 3)
正常眼壓性青光眼的診斷必須與高眼壓 性青光眼 及非青光眼 性視神經 疾病進行鑑別。
其他高眼壓性青光眼
燒盡型原發性開放隅角青光眼 :過去高眼壓 現已正常的病例
類固醇 青光眼 自然緩解類固醇 使用史懷疑
Posner-Schlossman症候群緩解期 :過去有眼壓 發作史
續發性開放隅角青光眼 :透過前節檢查排除剝落性青光眼 、色素性青光眼 等
非青光眼性視神經病變
顱內壓迫性病變 :垂體腺瘤 、內頸動脈瘤等可表現為青光眼 樣視盤凹陷 2, 3) 。與垂直子午線相關的視野缺損 提示壓迫性病變2)
上方節段性視神經發育不全 (SSOH)視網膜神經纖維層 缺損 、凹陷部及中心動靜脈起始部上移進行鑑別
先天性視盤形態異常 :生理性視盤凹陷 擴大、視盤缺損 、視盤小凹
視神經炎 後遺症視盤凹陷
當出現非典型病程(快速單眼進展、視力 下降、沿垂直子午線的視野缺損 )時,建議進行影像學檢查以排除顱內病變2, 3) 。
確診後的追蹤中,結合眼壓測量 、視野檢查 和OCT檢查 來評估進展。視野檢查 建議在初期以3至4個月的間隔進行多次,以建立可靠的基線5) 。OCT 測量的視網膜神經纖維層 厚度隨時間的變化,可以在視野異常顯現之前捕捉到結構性進展,為早期介入提供依據。眼底照相有助於逐年比較視盤所見,追蹤視盤出血的有無、視盤周圍萎縮的擴大以及視盤邊緣的變化5) 。建議整合結構檢查和功能檢查的結果,當其中一項出現變化時,重新考慮治療策略。
Q
診斷正常眼壓性青光眼是否需要腦部MRI?
A
不建議對所有正常眼壓性青光眼患者進行常規神經影像學檢查2) 。但如果出現非典型進展模式(快速單眼惡化、視力 下降、沿垂直子午線的視野缺損 ),則需要腦部MRI/MRA(磁共振血管造影)以排除壓迫性病變,如垂體腺瘤 2) 或內頸動脈瘤3) 。
在正常眼壓性青光眼中,唯一有實證依據的治療是降眼壓 治療5) 。其他介入措施(神經保護、改善血流)雖有前景,但與降眼壓 治療相比,證據有限。
協作性正常眼壓性青光眼研究(CNTGS) 5, 11) :這是一項針對正常眼壓性青光眼的代表性多中心研究。與未治療組相比,透過治療使眼壓 從基線下降30%或以上的組,視野損害進展得到顯著抑制。在CNTGS的追蹤分析中,剔除白內障 發生的影響後,治療組視野損害進展率為12%,對照組為35%(證據等級1B)。然而,為了實現30%以上的眼壓 下降,超過一半的病例進行了濾過手術 ,術後白內障 進展有時會導致視功能下降5) 。
早期顯性青光眼 試驗(EMGT) 6) :該試驗包括POAG 、NTG和剝落性青光眼 ,顯示將眼壓 降低約25%可使進展的相對風險降低50%。作為包含NTG的研究,其地位重要。
根據第5版青光眼 診療指引,正常眼壓性青光眼的藥物治療應參照原發性開放隅角青光眼 (狹義),推薦將前列腺素FP受體激動劑作為第一線治療(證據等級1B)5) 。
學名 濃度 用法 拉坦前列素 0.005% 每日一次點眼 曲伏前列素 0.004% 每日一次點眼 他氟前列素 0.0015% 每日一次點眼 比馬前列素 0.03% 每日一次點眼
FP受體激動劑主要通過增加葡萄膜鞏膜 途徑的房水 流出來降低眼壓 。已知副作用包括結膜 充血 、角膜上皮 損傷、睫毛和眼瞼多毛症、虹膜 和眼瞼色素沉著以及上眼瞼溝加深,統稱為前列腺素相關眼眶 周圍病變(PAP)5) 。
如果效果不佳或有禁忌,可添加或更換為β受體阻滯劑 (如馬來酸噻嗎洛爾0.5%)、碳酸酐酶抑制劑 (如鹽酸多佐胺 2%、鹽酸布林佐胺 1%)、α2腎上腺素受體激動劑(如酒石酸溴莫尼定0.2%)、Rho激酶抑制劑 或EP2受體激動劑(如奧米德內帕異丙酯0.002%)5) 。
設定目標眼壓 是青光眼 治療的基礎。基本目標是將未治療眼壓 降低20-30%,並根據疾病分期、危險因素、年齡、預期壽命和對側眼狀況綜合個體化決定5) 。
第5版青光眼 診療指南提出了按疾病分期的目標眼壓 示例:早期≤19 mmHg,中期≤16 mmHg,晚期≤14 mmHg5) 。在正常眼壓性青光眼中,基線眼壓 常在10-19 mmHg之間,降眼壓 治療可能有限。建議靈活設定目標,優先考慮患者的生活品質,而不是固守數值目標。
雷射小樑成形術 (ALT/SLT )的降眼壓 效果在正常眼壓性青光眼中被認為相對較小,因此不積極推薦5) 。但在藥物治療順從性不佳的情況下,可作為選項之一。
若點眼藥水無法充分降低眼壓 ,或病情進展迅速,應考慮濾過手術 5) 。標準術式為小樑切除術 (合併絲裂黴素C),近年來微創青光眼手術 (MIGS )也成為選項。在CNTGS中,超過半數病例為達到目標眼壓 而接受了濾過手術 ,但術後白內障 進展導致視功能下降的情況有一定發生率,因此手術適應症的判斷需謹慎5) 。
除了降眼壓 治療外,改善視神經 血流和神經保護治療也已被研究5) 。
低眼壓 性青光眼 治療研究(LoGTS)5, 6, 10) :這是一項多中心、雙盲、隨機試驗,納入178名眼壓 ≤21 mmHg的青光眼 患者,比較酒石酸溴莫尼定0.2%點眼液與馬來酸噻嗎洛爾0.5%點眼液。在48個月的觀察期間,兩種藥物的降眼壓 效果相當,但Kaplan-Meier存活分析顯示,溴莫尼定組的視野進展率為9.1%,而噻嗎洛爾組為39.2%,差異顯著(證據等級2B)5, 10) 。此結果表明溴莫尼定可能具有超越降眼壓 作用的神經保護效果。但脫落率較高,結果解讀需謹慎,目前尚無針對正常眼壓性青光眼的確立證據的神經保護藥物5) 。
旨在改善眼血流的介入措施,如鈣離子通道阻斷劑(尼伐地平)、黑醋栗花青素、銀杏葉萃取物等已被嘗試,但證據尚不充分5) 。
青光眼 診療指引第5版將全身進展因素的管理定位為輔助治療5) 。具體包括:合併阻塞性睡眠呼吸中止症候群時的CPAP治療、降壓藥引起的夜間低血壓的調整、偏頭痛 的管理等5, 9) 。
在接受降壓治療的患者中,夜間血壓過度下降可能降低眼灌注壓,因此需要與主治醫師合作,考慮調整降壓目標和服藥時間。如果24小時血壓監測確認夜間低血壓,避免睡前服用降壓藥或減量等調整被認為是有用的。阻塞性睡眠呼吸中止症候群可通過夜間低氧和血流動力學波動影響眼循環,因此對於有打鼾、白天過度嗜睡、肥胖等表現的患者,建議考慮睡眠檢查。
治療開始後的門診頻率根據分期、進展速度和治療反應個別設定。一般來說,穩定病例每3至6個月進行眼壓測量 和眼底評估,每6至12個月進行視野檢查 和OCT檢查 是標準做法5) 。對於進展性病例、治療變更後或發現視盤出血後,應縮短追蹤間隔。由於治療需終身持續,長期管理包括確認用藥遵從性、評估副作用以及應對生活變化(搬遷、新發全身疾病)非常重要。
Q
正常眼壓性青光眼也需要進行降眼壓治療嗎?
A
是的。CNTGS研究表明,將正常範圍內的眼壓 進一步降低30%以上,可將視野損害進展率從35%降至12%5, 11) 。EMGT研究也表明,將眼壓 降低約25%可使進展相對風險降低50%6) 。即使在正常眼壓性青光眼中,眼壓 也是最重要的可改變風險因素,降低眼壓 是唯一有證據的治療方法5) 。
視神經乳頭 的生物力學理論認為,眼壓 相關的結締組織壓迫(應力)和張力(應變)會影響篩板 、視乳頭周圍鞏膜 、軸突、膠質細胞和血管內皮。篩板 是視網膜神經節細胞 軸突通過的結構關鍵點,此處的變形或損傷是軸突損傷的起始點。在正常眼壓性青光眼中,即使眼壓 在統計學正常範圍內,由於個體篩板 的結構脆弱性,也可能發生軸突損傷。
青光眼 導致視網膜神經節細胞 死亡的主要原因是軸突損傷,發病部位被認為是視神經乳頭 的篩板 。提出了「神經營養因子剝奪假說」,即軸突運輸障礙阻斷神經營養因子向細胞體的供應,通過異常粒線體在細胞體中的積累觸發凋亡通路。凋亡通路涉及Bcl-2家族、半胱天冬酶級聯反應等。
視神經乳頭 實際承受的壓力負荷可理解為眼壓 與球後腦脊髓液壓力之差(經篩狀板壓力梯度)4) 。即使眼壓 相同,若腦脊髓液壓力較低,經篩狀板壓力梯度就會增大,篩狀板所受應力增加。在正常眼壓性青光眼中,有研究指出,腦脊髓液壓力降低而非眼壓 升高可能導致經篩狀板壓力梯度升高4) 。正常眼壓性青光眼患者腦脊髓液中L-PGDS(脂質運載蛋白型前列腺素D合成酶)濃度升高,提示全身性腦脊髓液動力學異常4) 。
在正常眼壓性青光眼中,視神經乳頭 部的血管調節功能不全 參與發病。視乳頭出血在正常眼壓性青光眼中頻繁出現,視乳頭出血出現後視野缺損 進展加速5) 。通過光學同調斷層掃描 血管成像(OCTA ),在青光眼 眼中觀察到視乳頭內微血管消失以及與視網膜神經纖維層 缺損 一致的放射狀視乳頭周圍微血管脫落。
發病機制涉及全身性低血壓、夜間血壓下降導致的眼灌注壓波動、內皮素1引起的血管張力調節異常以及原發性血管調節功能不全 (primary vascular dysregulation)。在患有偏頭痛 、雷諾現象或怕冷症的患者中,周邊血管的自動調節能力下降,支持這一現象透過眼循環波動促進青光眼 性視神經病變 的假說9) 。
近年來,有研究表明神經發炎、微膠質細胞激活和星狀膠質細胞反應性變化也參與青光眼 性視神經病變 。篩狀板周圍支持組織的重塑是對機械應力的慢性反應,可能惡化支持軸突的環境。自體抗體反應和補體 系統的參與也有報導,正常眼壓性青光眼中的免疫機制是未來重要的研究領域。免疫、發炎、循環和機械應力並非獨立,而是相互作用形成病理狀態,因此針對單一靶點的治療介入往往無法完全抑制病變進展。
正常眼壓性青光眼的發生和進展被理解為(1)個體篩狀板耐受能力、(2)經篩狀板壓力梯度(眼壓 與腦脊髓液壓力之差)、(3)視神經乳頭 循環(眼灌注壓與自動調節能力)、(4)神經營養因子支持、(5)免疫與神經發炎、(6)遺傳易感性的複合失衡。臨床上可修正的因素僅限於眼壓 和全身循環(血壓、OSA、偏頭痛 管理),因此兩者的優化是治療的核心5, 9) 。
He和Chopra(2023)報告了兩例正常眼壓性青光眼患者,其Humphrey視野計24-2結果在正常範圍內,但透過Humphrey視野計10-2首次檢測到旁中心暗點 1) 。一例為有偏頭痛 和低血壓病史的亞洲女性,另一例為非裔美國男性。兩者眼壓 均正常,經視網膜 專科醫師和神經眼科醫師排除其他診斷後確診為正常眼壓性青光眼。對於疑似正常眼壓性青光眼的病例,建議進行包括Humphrey視野計10-2在內的全面視野評估。
Cheng等人(2023)報告了一例65歲男性正常眼壓性青光眼合併無功能性垂體腺瘤 (3.1×2.3×2.8 cm)的病例2) 。視野檢查 發現與垂直子午線相關的雙顳側偏盲伴鼻側階梯,因懷疑顱內病變而進行MRI檢查。腫瘤切除後雙顳側缺損 消失。
Ashok等人(2024)報告了一例72歲女性,多年來一直按正常眼壓性青光眼管理,但出現快速單眼視野惡化,最終發現巨大左側頸內動脈-眼動脈瘤(16×8 mm)3) 。經鉑金線圈治療後,雙眼視網膜神經纖維層 變薄仍進展,提示正常眼壓性青光眼與壓迫性病變並存。
Killer和Pircher(2021)討論了正常眼壓性青光眼患者的腦脊髓液動力學障礙可能與阿茲海默症和帕金森氏症等其他神經退化性疾病具有共同機制的可能性4) 。有假說認為,視神經 鞘的 compartmentalization(分隔化)局部損害腦脊髓液循環,從而促進正常眼壓性青光眼的發病。全身性腦脊髓液動力學評估可能為未來探索生物標誌物 和治療靶點提供線索。
Shen等人(2024)的傘狀綜述9) 整合了36篇系統性回顧和統合分析,評估了青光眼 的87個因素。眼灌注壓、阻塞性睡眠呼吸中止症候群、偏頭痛 和高脂血症被歸類為提示性證據,針對這些全身因素的治療介入(降壓藥調整、CPAP治療、偏頭痛 管理)作為未來治療標的受到關注。角膜 滯後被定位為高度提示性證據的進展預測因子。這些全身因素補充了傳統以眼壓 為中心的青光眼 診療模式,未來可能討論結合眼灌注壓監測和全身風險評分的個人化治療。
作為降低眼壓 以外的治療標的,神經保護、神經再生和基因治療 正在基礎和臨床研究中探索。視神經 保護的分子標的包括Brn-3轉錄因子、BDNF (腦源性神經營養因子)、CNTF(睫狀神經營養因子)等,在動物模型中報告了有希望的結果。LoGTS10) 中顯示的酒石酸溴莫尼定的非眼壓 依賴性視野保護作用提示了通過α2受體介導的神經保護可能性,但大規模後續研究有限。基因治療 方面,針對MYOC、OPTN等青光眼 相關基因的介入以及恢復房水 流出通道功能的基因導入正在研究階段。這些方法在臨床引入前仍有許多課題,尚未成為確立的治療方法。
通過深度學習分析視網膜神經纖維層 厚度和視野數據以預測進展風險的方法也在研究中。從早期正常眼壓 青光眼 病例預測未來進展的嘗試可能有助於個人化目標眼壓 設定和追蹤間隔優化。然而,臨床應用需要在多中心進行外部有效性驗證,目前尚不能取代常規診療的決策。
He JZ, Chopra V. Unusual Presentations of Low-Tension Glaucoma. Case Rep Ophthalmol. 2023;14:115-120.
Cheng AM, Schecter S, Komotar RJ, Tsai J, Gupta SK. Pituitary Macroadenoma with Optic Cupping Masquerading as Normal Tension Glaucoma. Int Med Case Rep J. 2023;16:419-423.
Ashok S, Pilling A, Lee-Kwen P, Guterman LR, Weiner A. Normal-Tension Glaucoma Complicated by a Giant Internal Carotid-Ophthalmic Artery Aneurysm. Case Rep Ophthalmol Med. 2024;2024:3878152.
Killer HE, Pircher A. Are Generalized Reduced Cerebrospinal Fluid Dynamics and Optic Nerve Sheath Compartmentation Sequential Steps in the Pathogenesis of Normal-Tension Glaucoma? Eye Brain. 2021;13:157-158.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Savona: PubliComm; 2020.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. AAO ; 2025.
Shen RY, Zhang Y, Chen LJ, et al. Ocular and Systemic Risk Factors and Biomarkers for Primary Glaucoma: An Umbrella Review of Systematic Reviews With Meta-Analyses. Invest Ophthalmol Vis Sci. 2024.
Krupin T, Liebmann JM, Greenfield DS, Ritch R, Gardiner S; Low-Pressure Glaucoma Study Group. A randomized trial of brimonidine versus timolol in preserving visual function: results from the Low-Pressure Glaucoma Treatment Study. Am J Ophthalmol. 2011;151(4):671-681.
Collaborative Normal-Tension Glaucoma Study Group. Comparison of glaucomatous progression between untreated patients with normal-tension glaucoma and patients with therapeutically reduced intraocular pressures / The effectiveness of intraocular pressure reduction in the treatment of normal-tension glaucoma. Am J Ophthalmol. 1998;126(4):487-497, 498-505.