準備與前處理
安裝壓平稜鏡:插入支撐架,將刻度0°或180°對準白線。
散光≥3 D時:將最平坦子午線的角度對準支撐架上的紅線。
表面麻醉:滴用0.4%奧布卡因鹽酸鹽。
螢光素染色:用生理食鹽水或蒸餾水調整至適量,染色眼表。以半圓寬度約0.2 mm的染色量為標準。


Goldmann壓平眼壓計(GAT)被認為是精度最高、再現性最好的眼壓計。對於需要精確眼壓測量的病例,應選擇GAT。它是一種安裝在裂隙燈顯微鏡上使用的接觸式壓平眼壓計,在《青光眼診療指南第5版》(推薦等級1B)中被定位為標準眼壓測量方法1)。
眼壓(IOP)的正常範圍為10–21 mmHg,以Goldmann眼壓計測量值為基準1)。兩次以上測量超過21 mmHg時,需進行青光眼精密檢查(視野檢查、OCT)1)。眼壓升高是青光眼唯一被證實的可改變風險因素,近視和角膜滯後也被確定為高證據水準的風險因素2)。
高眼壓症治療研究(OHTS)顯示,降眼壓治療使5年內進展為青光眼的風險從9.5%降至4.4%。這是眼壓管理重要性的代表性證據2)。
其依據是基於Imbert-Fick定律的理論設計。通過將壓平面積設定為15.09 mm²(直徑3.06 mm),淚液的表面張力和角膜的眼球硬度幾乎等量抵消。結果,壓平力W、壓平面積A和眼壓Pt之間滿足W = A × Pt的簡單關係,從而可以準確計算眼壓。憑藉數十年的臨床經驗和高度再現性,它被用作評估所有其他眼壓計的金標準。
在設計基準角膜厚度520 μm時獲得最準確的值。三次重複測量的允許誤差範圍在±1 mmHg以內,可測量範圍為0–80 mmHg(鼓刻度範圍)。存在脈搏波動時,取隨心跳移動的半圓的中點作為測量值。
| 高估的原因 | 低估的原因 |
|---|---|
| 角膜厚(CCT > 520 μm) | 角膜薄(CCT < 520 μm) |
| 淚液過多(螢光素過量) | 淚液不足(螢光素不足) |
| 高度逆規性散光(≥3 D) | 高度順規性散光(≥3 D) |
眼壓超過正常上限,但視神經和視野均正常的狀態稱為高眼壓症1)。薄CCT與高眼壓症進展為青光眼的風險增加相關2)。即使GAT測量值超過21 mmHg,對於CCT較厚的患者,這可能是表觀高值,因此應結合CCT測量進行判斷。
當一個無限薄且無壁硬度的球體被平面壓平時,壓平力W、壓平面積A和球體內壓Pt之間存在以下關係。
W = A × Pt
在實際眼球中,除了施加於角膜的壓平力W外,還必須考慮淚液的表面張力s和角膜的抵抗力(眼球硬度)b。然而,通過將壓平面積設定為15.09 mm²(直徑3.06 mm),GAT使s和b相等並相互抵消。因此,其設計使得Imbert-Fick定律可以直接應用。
CCT是影響許多眼壓計精度的參數2)。每10 μm CCT會產生約0.2 mmHg的誤差。以下有時用作校正參考。
然而,世界青光眼協會IOP共識指出,沒有普遍接受的校正公式,不應將校正係數應用於個別患者的測量值2)。角膜移植或LASIK術後,角膜的物理特性發生變化,使得校正更加複雜。
角膜滯後提供與原發性開放隅角青光眼(POAG)風險相關的獨立資訊2)。
這是由於螢光素量過多或不足所致。透過壓平稜鏡觀察到的半圓寬度在適量時約為0.2 mm。染色過量時寬度變粗,導致眼壓高估;染色不足時寬度變細,導致低估。染色時,使用生理食鹽水或蒸餾水調整適量非常重要。
準備與前處理
安裝壓平稜鏡:插入支撐架,將刻度0°或180°對準白線。
散光≥3 D時:將最平坦子午線的角度對準支撐架上的紅線。
表面麻醉:滴用0.4%奧布卡因鹽酸鹽。
螢光素染色:用生理食鹽水或蒸餾水調整至適量,染色眼表。以半圓寬度約0.2 mm的染色量為標準。
測量步驟
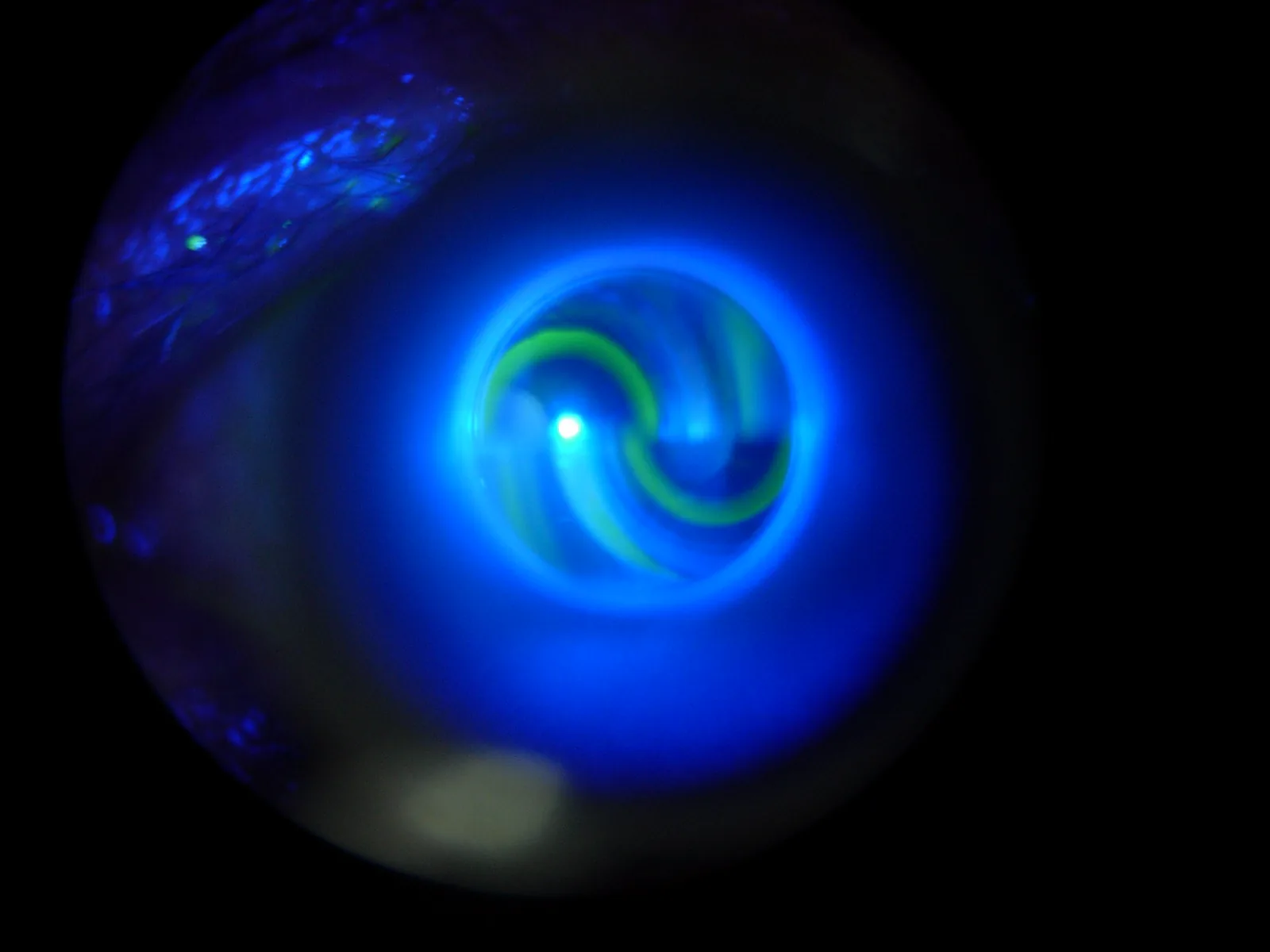
照明設定:在裂隙燈顯微鏡的光源中插入藍色濾光片,將裂隙寬度完全打開,從60°角度入射光線。
初始設定:將轉鼓刻度調至1 g(10 mmHg)。
角膜接觸:將壓平稜鏡尖端接觸角膜中央。觀察到上下兩個半圓。
讀取:調整位置使上下半圓大小相等,旋轉轉鼓直至內緣接觸,讀取數值。重複三次,確認誤差在±1 mmHg以內。
測量時的注意事項:眼瞼壓迫和Valsalva操作(憋氣)會使眼壓升高,因此應指示患者放鬆2)。
使用可重複使用的稜鏡時,每次測量後應使用化學消毒劑(如3%過氧化氫)或70%異丙醇進行滅菌。使用一次性稜鏡如TonoSafe®(Haag-Streit公司)或TonoJet®(Luneau公司)可以避免患者之間的交叉感染風險。對於單純皰疹或腺病毒等感染性疾病患者,特別推薦使用一次性稜鏡。
每月大約一次,使用壓力校準器檢查刻度盤。確認在0至80 mmHg範圍內誤差在±1 mmHg以內。
目標眼壓是為了維持患者生活品質(QoL)而設定的、足以延緩視野惡化的眼壓上限值1)2)。所有患者沒有統一的目標值,需要為每位患者的每隻眼睛單獨設定1)2)。
目標眼壓的設定標準
早期青光眼:18~20 mmHg,以基線下降20%以上為參考1)。
中期青光眼:15~17 mmHg,要求基線下降30%以上1)。
晚期青光眼:需要更低的目標眼壓。
重新評估:每次追蹤時重新評估目標眼壓。在確認進展或出現新的全身性疾病時進行調整1)2)。
影響目標眼壓的因素
年齡:年輕患者預期壽命更長,需要較低的目標值,但老年患者進展風險也較高1)。
中央角膜厚度:較薄的CCT是風險增加因素,是設定較低目標值的依據2)。
進展速度:進展越快,目標眼壓應設定得越低1)。
非眼壓依賴因素:還需注意循環障礙、偽剝落等眼壓以外的因素1)。
初始視野缺損的程度是青光眼致盲最重要的預測因素1)。新診斷時進展速度未知,因此根據風險因素設定目標眼壓,經過2-3年追蹤後根據進展速度重新調整1)。同一患者的追蹤應使用同一眼壓計2)。
如果達到目標眼壓後仍確認進展,應進一步降低目標值並重新審視治療方案。與患者協商,權衡額外干預的風險和益處。反之,如果未達到目標但病情穩定,則可能上調目標值。目標眼壓並非固定不變,而是根據病程動態重新評估的概念。同時評估非眼壓依賴因素(如循環障礙)是否參與進展1)。
| 使眼壓升高的因素 | 使眼壓降低的因素 |
|---|---|
| 角膜厚(CCT > 520 μm) | 角膜薄(CCT < 520 μm)2) |
| 淚液螢光素過多 | 淚液螢光素不足2) |
| 高度逆規散光 | 高度順規散光2) |
| 仰臥位(比坐位高3-5 mmHg) | 屈光手術後(LASIK每切除10 μm,眼壓降低0.3-0.4 mmHg)2) |
| 冬季/季節性波動1) | 運動後/飲酒 |
| 眼瞼壓迫/伐氏操作2) | 全身麻醉 |
即使在健康個體,日間波動也可達4–5 mmHg。青光眼患者的波動更大,因此在多個時間點和多次測量可提高診斷準確性。
屈光手術後(RK、PRK、LASIK),眼壓測量值低於實際值。主要原因是角膜變平和中央角膜變薄。即使測量值看似「正常」,青光眼仍可能進展,需要仔細的視野和OCT監測2)。
在角膜不規則或疤痕形成的情況下,或角膜移植術後,測量精度會下降。觀察者間和觀察者內也存在差異,因此對於同一患者的追蹤,最好由同一檢查者使用同一眼壓計進行測量2)。
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021.
Shahid A, Patel K, Kingra RK, Rozwat AS, Roberts DK. Even-number measurement bias with Goldmann applanation tonometry in patients with glaucoma and glaucoma suspects. Clin Exp Optom. 2024;107(2):192-195. PMID: 38207086.