直接照明法、間接照明法、擴散照明法
直接照明法:照明系統與觀察系統的焦點一致。將透光體作為光學切片觀察,評估組織的厚度、深度與混濁深度。可高對比度顯示角膜與水晶體的混濁部位。透過改變裂隙寬度與角度獲得光學切面。
間接照明法:利用裂隙光的散射光觀察周圍組織。由於照明病變鄰近部位,對檢測淡薄混濁、角膜水腫、前房閃輝、角膜後沉著物(KP)與玻璃體混濁有效。
擴散照明法(漫射法):以面為單位進行觀察。用於掌握眼瞼結膜乳頭、濾泡、瞼板腺開口、虹膜紋理等整體形態。

裂隙燈顯微鏡(slit lamp; biomicroscope,簡稱SL·BM)是由照明系統(裂隙燈)和觀察系統(顯微鏡)組成的生物顯微鏡。它是眼科診療中最常使用的基本檢查設備,用於檢測眼前段至中間透光體的病變和異常發現,並掌握其程度、範圍和性質。使用前置鏡可擴大觀察範圍至視網膜和玻璃體,使用Goldmann三面鏡可直接觀察隅角。
透過改變裂隙光的角度、寬度和高度,可以觀察從角膜到前部玻璃體的光學斷面(光學切面),從而鑑別組織的深度和層結構。放大倍數通常可在6.3倍至40倍之間連續切換(Haag-Streit BQ900、ZEISS SL 800等代表機型有6.3×/10×/16×/25×/40×五個檔位)。
1911年,瑞典物理學家Allvar Gullstrand與卡爾·蔡司公司合作開發了裂隙燈,並在同年的諾貝爾獎獲獎演講中提及。1920至30年代,Hans Goldmann確立了照明系統和觀察系統焦點在同一平面的共焦(parfocal)設計,完成了現代裂隙燈顯微鏡的基本形態。Haag-Streit公司於1958年開始銷售。
常規眼前段觀察為非接觸式進行,因此無痛。使用前置鏡進行眼底檢查也為非接觸式。僅在使用Goldmann三面鏡或隅角鏡時需要接觸眼表面,因此需要點眼麻醉(如0.4%奧布卡因鹽酸鹽點眼液)。
裂隙燈顯微鏡的觀察法根據照明系統和觀察系統的關係分為以下七種。根據目標病變選擇合適的照明法有助於提高診斷精度。
直接照明法、間接照明法、擴散照明法
直接照明法:照明系統與觀察系統的焦點一致。將透光體作為光學切片觀察,評估組織的厚度、深度與混濁深度。可高對比度顯示角膜與水晶體的混濁部位。透過改變裂隙寬度與角度獲得光學切面。
間接照明法:利用裂隙光的散射光觀察周圍組織。由於照明病變鄰近部位,對檢測淡薄混濁、角膜水腫、前房閃輝、角膜後沉著物(KP)與玻璃體混濁有效。
擴散照明法(漫射法):以面為單位進行觀察。用於掌握眼瞼結膜乳頭、濾泡、瞼板腺開口、虹膜紋理等整體形態。
後照法、透照法、鞏膜散射法、鏡面反射法
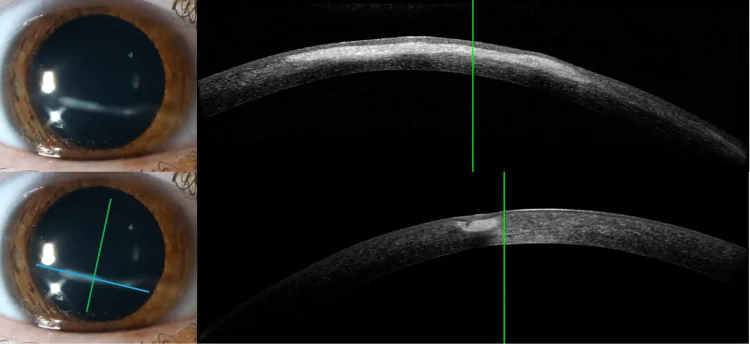
將裂隙光垂直照射於顳側角膜緣,從約60°角度觀察的方法。透過角膜後表面到虹膜表面的距離(PAC)與角膜厚度(CT)的比值評估前房深度,用於篩檢窄房角。
| 分級 | PAC/CT | 判定 |
|---|---|---|
| 4級 | >1/2 | 深前房 |
| Grade 3 | 1/4~1/2 | 正常範圍 |
| Grade 2 | 1/4 | 稍窄。考慮隅角鏡檢查。 |
| Grade 1 | <1/4 | 可能為窄隅角。必須進行隅角檢查(前房隅角鏡)。 |
PAC/CT ≤ 1/4(Grade 2或以下)表示可能有窄隅角,必須進行隅角檢查。
將+60D/+78D/+90D等前置鏡與裂隙燈顯微鏡結合,可在散瞳下立體觀察視網膜、玻璃體和視神經盤。影像為倒像。此方法非接觸且相對容易操作,廣泛用於日常臨床。使用Goldmann型三面鏡的中央部分可進行直接法(接觸法)的高倍放大觀察,並可透過裂隙光束評估凹陷的範圍與深度2)。
使用無赤光(red-free光)可提高視盤出血和視網膜神經纖維層缺損的對比度,提升檢測準確度1)。
裂隙燈顯微鏡的照明系統和觀察系統可以獨立旋轉,但它們的旋轉軸是同軸的,焦平面也設計為相同。當裂隙光照射到組織上時,可獲得光學切面,從而區分組織的深度和層次結構。透過改變裂隙的角度、寬度和高度,可以分別觀察角膜上皮、基質和內皮各層,或測量前房深度。
在裂隙燈顯微鏡檢查中,建議按以下順序進行系統性觀察。基本步驟是先以低倍率(6.3–10倍)觀察整體,再以高倍率(16–40倍)詳細檢查病變。
| 觀察部位 | 關注徵象 | 建議照明方法 |
|---|---|---|
| 眼瞼與睫毛 | 瞼緣炎、內翻、外翻、倒睫、瞼板腺開口 | 瀰漫照明法 |
| 結膜(球結膜、瞼結膜、穹窿部) | 充血模式、乳頭、濾泡、分泌物、結石 | 瀰漫照明法、散射照明 |
| 角膜 | 上皮缺損、基質混濁、水腫、KP、潰瘍 | 直接照明法、間接照明法 |
| 前房 | 深度、閃輝、細胞、前房蓄膿、前房出血 | 直接照明法(裂隙光帶) |
| 虹膜 | 虹膜紋理、新生血管、結節、萎縮、後粘連 | 瀰漫照明法 |
| 瞳孔 | 大小、形狀、散大不全 | 瀰漫照明法 |
| 水晶體 | 皮質、核、後囊下、前囊下混濁類型與程度 | 直接照明法、透照法 |
| 前部玻璃體 | 混濁、細胞、出血 | 直接照明法、間接照明法 |
| 眼底(使用前置鏡) | 視神經盤、黃斑、視網膜血管、周邊視網膜 | 前置鏡法、Goldmann三面鏡 |
檢查在暗室或半暗室中進行。患者將下巴放在下巴托上,調整使外眼角與高度指標(額頭托上的標記)對齊。移除遮擋視野的瀏海,檢查前摘除隱形眼鏡。
眼前段檢查步驟
眼底及視神經盤檢查步驟
散瞳:點用托吡卡胺0.5%+去氧腎上腺素0.5%複方眼藥水(Mydrin P®)以獲得充分散瞳(通常20–30分鐘後)。
前置鏡保持:將+78D(標準)或+90D(廣角)鏡片保持在角膜前方數毫米處。
對焦:將裂隙光投射入眼內,使用操縱桿對倒像的眼底像進行對焦。
裂隙光束應用:將光束長度設定為1 mm或2 mm,置於視神經盤上以感知垂直直徑。評估杯盤比(垂直杯徑/垂直盤徑)。
記錄:透過素描或數位攝影(裂隙燈相機或智慧型手機轉接器)記錄所見。
眼前段觀察(眼瞼、結膜、角膜、前房、虹膜、前部水晶體)可在不散瞳的情況下進行。詳細觀察眼底、水晶體後表面和玻璃體時建議散瞳。散瞳後畏光和視物模糊持續4–6小時,因此應告知患者當天避免駕駛。對於有閉角風險的患者(淺前房、Van Herick 1–2級),散瞳前應評估隅角。
| 觀察部位 | 異常發現 | 疑似疾病 | 下一步檢查 |
|---|---|---|---|
| 角膜上皮 | 點狀染色、糜爛 | 角膜上皮病變、乾眼症、角膜炎 | 螢光素染色、BUT測量 |
| 角膜基質 | 樹枝狀潰瘍、基質混濁 | 疱疹性角膜炎、細菌性角膜潰瘍 | 培養、PCR檢測 |
| 角膜內皮 | 角膜內皮滴狀贅疣(滴狀融解)/ 水腫 | Fuchs角膜內皮營養不良 | 角膜內皮鏡 / AS-OCT |
| 角膜後表面 | KP(角膜後沉著物)/ 羊脂狀KP | 葡萄膜炎 / Fuchs虹膜異色性虹膜睫狀體炎 | 詳細眼底檢查 / 血液檢查 |
| 前房 | 閃輝 / 細胞(SUN分級) | 葡萄膜炎 / 感染性眼內炎 | 眼底檢查 / 雷射閃輝細胞儀 |
| 前房 | 前房蓄膿 | 重症感染性眼內炎 / 重症葡萄膜炎 | 前房穿刺 / 培養 |
| 前房 | 前房積血 | 外傷、新生血管 | 眼壓測量、超音波檢查 |
| 虹膜 | 新生血管(虹膜紅變) | 糖尿病視網膜病變、視網膜中央靜脈阻塞 | 螢光眼底血管攝影、OCT-A |
| 虹膜 | Koeppe結節、Busacca結節 | 肉芽腫性葡萄膜炎 | 全身檢查(類肉瘤病等) |
| 水晶體 | 皮質性白內障、核性白內障(3級以上) | 白內障 | 視功能檢查、手術適應症評估 |
| 水晶體 | 後囊下白內障/前囊下白內障 | 白內障(類固醇性、異位性) | 視功能檢查 |
| 視神經盤 | C/D≥0.7、R/D≤0.1、左右差≥0.22) | 疑似青光眼 | 視野檢查、OCT、眼壓測量 |
| 視神經盤 | ISNT規則偏離、視神經盤出血、RNFLD1) | 疑似青光眼 | 視野檢查、OCT、眼壓測量 |
青光眼診療指引(第5版)設定以下定量標準為青光眼疑似2)。
偏離ISNT規則(邊緣寬度:下方 > 上方 > 鼻側 > 顳側)、視盤出血、β區視盤周圍萎縮(PPA)擴大也是提示青光眼性變化的徵象1)3)。視盤的形態變化和視網膜神經纖維層缺損(RNFLD)可能先於視野缺損出現,是早期發現的重要徵象1)。
裂隙燈顯微鏡的光學系統由照明系統和觀察系統組合而成。兩個系統的精巧設計使得能夠即時觀察活體組織的斷面。