細隙灯顕微鏡(スリットランプ)は眼科診療の基本となる生体顕微鏡であり、前眼部から中間透光体の病変を検出・評価する
照明系(スリット光源)と観察系(双眼顕微鏡)が同一の回転軸・焦点面を共有する同焦点設計が特徴である
照明法は直接照明・間接照明・広汎照明・反帰光線法・徹照法・強膜 散乱法・鏡面反射法の7種類を使い分ける
前置レンズ(60D/78D/90D)を組み合わせれば、散瞳 下で視神経乳頭 ・黄斑 ・硝子体 を立体的に観察できる
Van Herick法による前房 深度推定(Grade 1–4)で狭隅角 のスクリーニングが可能である
視神経乳頭 評価では垂直C/D比 0.7以上、R/D比0.1以下、左右差0.2以上が緑内障 疑いの基準となる2) 検査は非接触で施行可能。Goldmann三面鏡使用時のみ点眼麻酔が必要である
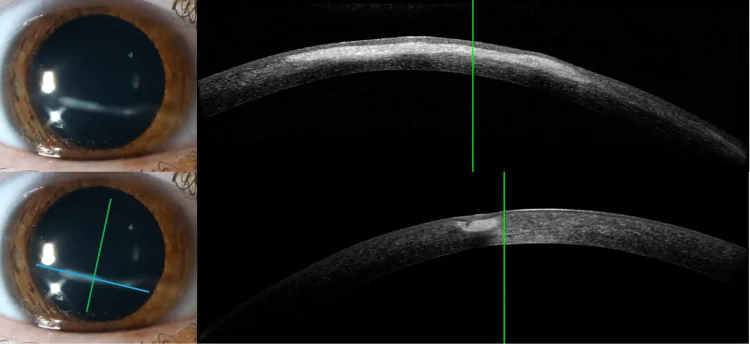
細隙灯顕微鏡による角膜前眼部検査とAS-OCTの対応像 Barrientos LC, Wildes M. Linear Interstitial Keratitis: A Report of Two Cases and Review of Literature. Cureus. 2025. Figure 1. PM
CI D: PMC12010693. DOI: 10.7759/cureus.80985. License: CC BY 4.0.
細隙灯顕微鏡(スリットランプ)で
角膜 に細隙光を照射した前眼部検査像(左上・左下)と、対応する
AS-OCT 断面像(右上・右下)を示す。本文「1. 細隙灯顕微鏡検査とは」の項で扱うスリット光による
角膜 光学的断面(オプティカルセクション)観察に対応する。
細隙灯顕微鏡(slit lamp; biomicroscope、略称SL・BM)は照明系である細隙灯と観察系である顕微鏡からなる生体顕微鏡である。前眼部から中間透光体の病変や異常所見を検出し、その程度・範囲・性状を把握するために眼科診療で最も頻繁に使用される基本検査機器である。前置レンズを用いれば網膜 ・硝子体 まで観察範囲が拡大され、Goldmann型三面鏡を用いれば隅角 も直接観察できる。
スリット光の角度・幅・高さを変えることで角膜 から前部硝子体 まで光学的断面(オプティカルセクション)を観察でき、組織の深さと層構造の鑑別が可能となる。倍率は通常6.3–40倍まで連続的に切り替えられる(Haag-Streit BQ900・ZEISS SL 800など代表機種は6.3×/10×/16×/25×/40×の5段階)。
1911年、スウェーデンの物理学者Allvar Gullstrandがカール・ツァイス社と協力してスリットランプを開発し、同年のノーベル賞受賞講演でも言及した。1920〜30年代にHans Goldmannが照明系と観察系の焦点を同一面に合わせる同焦点(parfocal)設計を確立し、現代の細隙灯顕微鏡の基本形が完成した。1958年からHaag-Streit社が市販を開始した。
卓上型(標準型) : Haag-Streit BQ900、ZEISS SL 800、RO8000など。日常診療で標準的に使用される手持ち型(ポータブル型) : 往診・手術室・臥床患者・小児検査に対応スマートフォン取り付け型(モバイル型) : METORI-50など。地域医療・遠隔診療 への応用が進む
Q
細隙灯検査は痛みがあるか?
A
通常の前眼部観察は非接触で施行するため痛みはない。前置レンズを用いた眼底観察も非接触である。Goldmann三面鏡や隅角 鏡を用いる場合のみ眼表面に接触するため、点眼麻酔(0.4%オキシブプロカイン塩酸塩点眼液など)が必要となる。
細隙灯顕微鏡の観察法は照明系と観察系の関係によって以下の7種類に分類される。目的の病変に応じて適切な照明法を選択することが診断精度の向上につながる。
直接照明法・間接照明法・広汎照明法
直接照明法 :照明系と観察系の焦点を一致させる。透光体を光学切片として観察し、組織の厚み・奥行き・混濁深度を評価する。角膜 ・水晶体 の混濁部位を高コントラストで描出できる。スリット幅と角度を変えてオプティカルセクション(光学的断面)を得る
間接照明法 :スリット光の散乱光で周囲組織を観察する。病変に隣接する部位を照明するため淡い混濁・角膜浮腫 ・前房 フレア・KP・硝子体混濁 の検出に有効
広汎照明法(ディフューザー法) :面で捉える方法。瞼結膜 乳頭・濾胞・マイボーム腺 開口部・虹彩 紋理など全体像の把握に使用する
反帰光線法・徹照法・強膜散乱法・鏡面反射法
反帰光線法(後方照射法) :虹彩 ・水晶体 で反射された光を利用して角膜 を照明する。角膜 後面沈着物(KP)・角膜浮腫 ・微細な淡い病変を描出できる
徹照法(逆照法) :眼底からの反射光(red reflex)を利用する。水晶体 混濁(後嚢下白内障 ・Retrodots)・眼内レンズ 偏位・後発白内障 の形態・範囲把握に有効
強膜 散乱法角膜 周辺の強膜 に照射した散乱光で角膜 全体を観察する。わずかな角膜 混濁・放射状角膜 神経炎など微細病変の検出に有用
鏡面反射法(スペキュラ反射法) :入射角と反射角が等しくなるよう調整し、角膜内皮 の鏡面反射像を得る。角膜内皮 細胞の形状・大きさの観察やスペキュラーマイクロスコープ の原理として応用される
スリット光を耳側の輪部 角膜 に垂直に照射し、約60°の角度から観察する方法。角膜 後面から虹彩 表面までの距離(PAC)と角膜 厚(CT)との比で前房 深度を評価し、狭隅角 のスクリーニングに用いる。
Grade PAC/CT 判定 Grade 4 >1/2 広い前房 Grade 3 1/4〜1/2 正常範囲 Grade 2 1/4 やや狭い。隅角 精査を検討 Grade 1 <1/4 狭隅角 の可能性。隅角検査 (ゴニオスコープ)必須
PAC/CT ≤ 1/4(Grade 2以下)では狭隅角 の可能性があり、隅角検査 が必須となる。
+60D/+78D/+90Dなどの前置レンズを細隙灯顕微鏡に組み合わせることで、散瞳 下に網膜 ・硝子体 ・視神経乳頭 を立体的に観察できる。像は倒像となる。非接触で比較的容易に施行できるため日常臨床で広く用いられる。Goldmann型三面鏡の中央部分を用いれば直接法(接触法)による強拡大観察も可能であり、スリットビームにより陥凹の広がりと深さを評価できる2) 。
無赤色光(red-free光)を使用すると、乳頭出血や網膜神経線維層 欠損のコントラストが向上し検出精度が高まる1) 。
Q
なぜスリット光を当てるだけでいろいろなことがわかるのか?
A
細隙灯顕微鏡の照明系と観察系は独立して回転できるが、その回転軸は同軸で焦点面も同一に設計されている。スリット光を組織に当てると光学的断面(オプティカルセクション)が得られ、組織の深さと層構造が判別できる。スリットの角度・幅・高さを変えることで、角膜上皮 ・実質・内皮の各層を個別に観察したり、前房 の深さを計測したりすることが可能になる。
細隙灯顕微鏡検査では、以下の順序で体系的に観察することが推奨される。低倍率(6.3–10倍)で全体像を確認してから高倍率(16–40倍)で病変を精査するのが基本手順である。
観察部位 着目する所見 推奨照明法 眼瞼・睫毛 眼瞼縁炎・内反・外反・睫毛乱生 ・マイボーム腺 開口部 広汎照明法 結膜 (球・瞼・円蓋部)充血 パターン・乳頭・濾胞・分泌物・結石広汎照明法・拡散照明 角膜 上皮障害・実質混濁・浮腫・KP・潰瘍 直接照明法・間接照明法 前房 深度・フレア・セル・前房蓄膿 ・前房出血 直接照明法(細照法) 虹彩 虹彩 紋理・新生血管 ・結節・萎縮・後癒着広汎照明法 瞳孔 大きさ・形状・散大不全 広汎照明法 水晶体 皮質・核・後嚢下・前嚢下の混濁型と程度 直接照明法・徹照法 前部硝子体 混濁・細胞・出血 直接照明法・間接照明法 眼底(前置レンズ使用) 視神経乳頭 ・黄斑 ・網膜 血管・周辺網膜 前置レンズ法・Goldmann三面鏡
検査は暗室または半暗室で行う。患者が顎を顎台に乗せ、外眼角が高さ指標(額当て台の指標マーク)に合うよう調節する。前髪が視野にかかる場合は除去し、コンタクトレンズは検査前に脱着させる。
前眼部検査の手順
倍率設定 :6.3–10倍(低倍率)で全体を観察。眼瞼→結膜 →角膜 の順で確認する
照明調節 :スリット幅・高さ・角度(基本は45°)を目的に応じて調節。コバルトブルーフィルター(フルオレセイン染色 )・レッドフリーフィルター(RNFL ・出血評価)を使い分ける
フルオレセイン染色 フルオレセイン 試験紙または点眼で染色後、コバルトブルー光で角膜上皮 障害・涙液膜のパターンを評価する
前房 炎症評価
水晶体 評価白内障 は徹照法で評価する。詳細観察には最大散瞳 (トロピカミド0.5%+フェニレフリン0.5%配合点眼液)が必要
眼底・視神経乳頭検査の手順
散瞳 散瞳 を得る(通常20–30分後)
前置レンズ保持 :+78D(標準)または+90D(広角)のレンズを角膜 から数mm前方に保持する
焦点合わせ :スリット光を眼内に投射し、ジョイスティックで倒像となった眼底像に焦点を合わせる
スリットビーム活用 :ビームの長さを1 mmまたは2 mmに設定して乳頭上に当て、垂直径の感覚を把握する。C/D比 (垂直陥凹径/垂直乳頭径)を評価する
記録 :所見のスケッチまたはデジタル写真撮影(スリットランプカメラ・スマートフォン取り付け型アダプター)で記録する
Q
散瞳は必要か?
A
前眼部観察(眼瞼・結膜 ・角膜 ・前房 ・虹彩 ・前部水晶体 )は散瞳 なしで施行できる。眼底・水晶体 後面・硝子体 の詳細観察には散瞳 が推奨される。散瞳 後は4–6時間程度の羞明 ・霧視 が持続するため、当日の自動車運転は避けるよう説明する。閉塞隅角 のリスクがある患者(浅前房 ・Van Herick Grade 1–2)では散瞳 前に隅角 評価を行う。
観察部位 異常所見 疑われる疾患 次の検査 角膜上皮 点状染色・びらん 角膜上皮 障害・ドライアイ ・角膜 炎フルオレセイン染色 ・BUT 測定角膜実質 デンドリック潰瘍・実質混濁 ヘルペス性角膜 炎・細菌性角膜潰瘍 培養・PCR検査 角膜内皮 guttata(滴状融解)・浮腫 Fuchs角膜ジストロフィ スペキュラーマイクロスコープ ・AS-OCT 角膜 後面KP(角膜 後面沈着物)・羊脂状KP ぶどう膜炎 ・Fuchs虹彩炎 症候群詳細な眼底検査 ・血液検査 前房 フレア・セル(SUN分類) ぶどう膜炎 ・感染性眼内炎 眼底検査 ・レーザーフレアメーター 前房 前房蓄膿 重症感染性眼内炎 ・重症ぶどう膜炎 前房穿刺 ・培養前房 前房出血 (hyphema)外傷・新生血管 眼圧測定 ・超音波検査虹彩 新生血管 (ルベオーシス)糖尿病網膜症 ・網膜中心静脈閉塞症 蛍光眼底造影 ・OCT -A虹彩 Koeppe結節・Busacca結節 肉芽腫性ぶどう膜炎 全身精査(サルコイドーシス 等) 水晶体 皮質白内障 ・核白内障 (Grade 3以上) 白内障 視機能検査・手術適応の検討 水晶体 後嚢下白内障 ・前嚢下白内障 白内障 (ステロイド 性・アトピー性)視機能検査 視神経乳頭 C/D≥0.7・R/D≤0.1・左右差≥0.22) 緑内障 疑い視野検査 ・OCT ・眼圧測定 視神経乳頭 ISNTルール逸脱・乳頭出血・RNFL D1) 緑内障 疑い視野検査 ・OCT ・眼圧測定
緑内障 診療ガイドライン(第5版)では、以下の量的基準が緑内障 疑いとして設定されている2) 。
垂直C/D比 ≥ 0.7 :全正常者の約5%のみが0.7を超えるR/D比 ≤ 0.1 :リムが極端に菲薄化している状態左右差 ≥ 0.2 :正常者の3%以下にしかみられない
ISNTルール(リム幅: 下方 > 上方 > 鼻側 > 耳側)からの逸脱、乳頭出血、βゾーン乳頭周囲萎縮(PPA)の拡大も緑内障 性変化を示唆する所見である1) 3) 。視神経乳頭 の形態変化や網膜神経線維層 欠損(RNFL D)は視野障害に先行して出現することがあり、早期発見における重要な所見となる1) 。
細隙灯顕微鏡の光学系は照明系と観察系の組み合わせで構成される。両系の精巧な設計が、生体組織のリアルタイム断面観察を可能にしている。
照明系 : ハロゲンランプ(従来)またはLED光源(現在主流)からスリット絞りを通じて収束した光束を照射する。LEDは短波長成分が大きく前房 炎症・硝子体 の微細所見観察に有利。スリット幅は0〜14 mm(機種により異なる)で連続可変観察系 : ケプラー式双眼顕微鏡。ズーム倍率は6.3–40倍。観察倍率と解像度のバランスを目的に応じて調整する同焦点設計 : 照明系と観察系は独立して回転できるが、回転軸は同軸で焦点面も同一に設計されている。観察している視野の中心に照明光が常に位置するため、焦点面で確実に病変を捉えられるオプティカルセクション(光学的断面) : スリット光を細くして組織に斜め方向から入射すると、組織が切断されたような断面像が得られる。この原理により、角膜上皮 ・実質・内皮の各層を個別に識別できるGullstrand (1911年) : スリットランプの発明者。物理学者としての光学的洞察が眼科診断の基盤を築いた
前眼部OCT (AS-OCT )との統合型装置角膜 断面・隅角 形態・眼内レンズ 位置異常をリアルタイムに定量評価する統合システムが普及しつつある。細隙灯所見との相補的な活用が進むAIによる前眼部画像解析 : 細隙灯写真を用いた白内障 グレーディング自動化・角膜 混濁の定量評価・KPパターンの分類にAIが導入されつつある。将来的には客観的かつ自動的な病期判定が期待されるデジタル細隙灯・遠隔コンサルテーション : 高解像度カメラを内蔵したデジタル細隙灯による標準化撮影と、クラウドを介した遠隔コンサルテーションシステムの普及が進むポータブル細隙灯の高機能化 : スマートフォン装着型やハンドヘルド型の細隙灯に光学性能の向上が続いており、在宅医療・アウトリーチ診療・小児眼科での活用が拡大している
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Savona: European Glaucoma Society; 2025. ISBN 979-12-80718-29-7.
日本緑内障 学会緑内障 診療ガイドライン作成委員会. 緑内障 診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト)してください