直接照明法、间接照明法、弥散照明法
直接照明法:照明系统和观察系统的焦点一致。将透明介质作为光学切片观察,评估组织的厚度、深度和混浊深度。可以高对比度显示角膜和晶状体的混浊部位。通过改变裂隙宽度和角度获得光学切面。
间接照明法:利用裂隙光的散射光观察周围组织。由于照明病变邻近部位,对检测淡薄混浊、角膜水肿、前房闪辉、角膜后沉着物(KP)和玻璃体混浊有效。
弥散照明法(漫射法):以面为单位进行观察。用于把握睑结膜乳头、滤泡、睑板腺开口、虹膜纹理等整体形态。

裂隙灯显微镜(slit lamp; biomicroscope,简称SL·BM)是由照明系统(裂隙灯)和观察系统(显微镜)组成的生物显微镜。它是眼科诊疗中最常用的基本检查设备,用于检测眼前段至中间透光体的病变和异常发现,并把握其程度、范围和性质。使用前置镜可扩大观察范围至视网膜和玻璃体,使用Goldmann三面镜可直接观察房角。
通过改变裂隙光的角度、宽度和高度,可以观察从角膜到前部玻璃体的光学断面(光学切面),从而鉴别组织的深度和层结构。放大倍数通常可在6.3倍至40倍之间连续切换(Haag-Streit BQ900、ZEISS SL 800等代表机型有6.3×/10×/16×/25×/40×五个档位)。
1911年,瑞典物理学家Allvar Gullstrand与卡尔·蔡司公司合作开发了裂隙灯,并在同年的诺贝尔奖获奖演讲中提及。1920至30年代,Hans Goldmann确立了照明系统和观察系统焦点在同一平面的共焦(parfocal)设计,完成了现代裂隙灯显微镜的基本形态。Haag-Streit公司于1958年开始销售。
常规眼前段观察为非接触式进行,因此无痛。使用前置镜进行眼底检查也为非接触式。仅在使用Goldmann三面镜或房角镜时需要接触眼表面,因此需要滴眼麻醉(如0.4%奥布卡因盐酸盐滴眼液)。
裂隙灯显微镜的观察法根据照明系统和观察系统的关系分为以下七种。根据目标病变选择合适的照明法有助于提高诊断精度。
直接照明法、间接照明法、弥散照明法
直接照明法:照明系统和观察系统的焦点一致。将透明介质作为光学切片观察,评估组织的厚度、深度和混浊深度。可以高对比度显示角膜和晶状体的混浊部位。通过改变裂隙宽度和角度获得光学切面。
间接照明法:利用裂隙光的散射光观察周围组织。由于照明病变邻近部位,对检测淡薄混浊、角膜水肿、前房闪辉、角膜后沉着物(KP)和玻璃体混浊有效。
弥散照明法(漫射法):以面为单位进行观察。用于把握睑结膜乳头、滤泡、睑板腺开口、虹膜纹理等整体形态。
后照法、透照法、巩膜散射法、镜面反射法
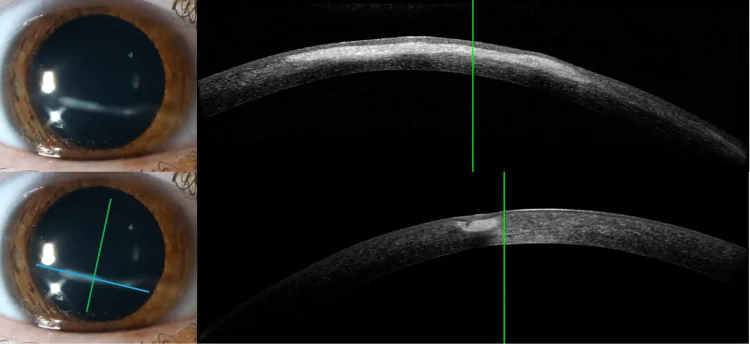
将裂隙光垂直照射于颞侧角膜缘,从约60°角度观察的方法。通过角膜后表面到虹膜表面的距离(PAC)与角膜厚度(CT)的比值评估前房深度,用于筛查窄房角。
| 分级 | PAC/CT | 判定 |
|---|---|---|
| 4级 | >1/2 | 深前房 |
| 3级 | 1/4~1/2 | 正常范围 |
| 2级 | 1/4 | 稍窄。考虑房角镜检查。 |
| 1级 | <1/4 | 可能为窄角。必须进行房角镜检查(前房角镜)。 |
PAC/CT ≤ 1/4(2级或以下)提示窄角可能,必须进行房角镜检查。
将+60D/+78D/+90D等前置镜与裂隙灯显微镜结合,可在散瞳下立体观察视网膜、玻璃体和视盘。图像为倒像。该方法非接触、相对容易操作,广泛用于日常临床。使用Goldmann型三面镜的中央部分可以进行直接法(接触法)的高倍放大观察,通过裂隙光束可以评估凹陷的范围和深度2)。
使用无赤光(red-free光)可提高视盘出血和视网膜神经纤维层缺损的对比度,提高检测精度1)。
裂隙灯显微镜的照明系统和观察系统可以独立旋转,但它们的旋转轴是同轴的,焦平面也设计为相同。当裂隙光照射到组织上时,可以获得光学切面,从而区分组织的深度和层次结构。通过改变裂隙的角度、宽度和高度,可以分别观察角膜上皮、基质和内皮各层,或测量前房深度。
在裂隙灯显微镜检查中,建议按以下顺序进行系统观察。基本步骤是先用低倍率(6.3–10倍)观察整体,再用高倍率(16–40倍)详细检查病变。
| 观察部位 | 关注体征 | 推荐照明方法 |
|---|---|---|
| 眼睑与睫毛 | 睑缘炎、内翻、外翻、倒睫、睑板腺开口 | 弥散照明法 |
| 结膜(球结膜、睑结膜、穹窿部) | 充血模式、乳头、滤泡、分泌物、结石 | 弥散照明法、散射照明 |
| 角膜 | 上皮缺损、基质混浊、水肿、KP、溃疡 | 直接照明法、间接照明法 |
| 前房 | 深度、闪辉、细胞、前房积脓、前房积血 | 直接照明法(裂隙光带) |
| 虹膜 | 虹膜纹理、新生血管、结节、萎缩、后粘连 | 弥散照明法 |
| 瞳孔 | 大小、形状、散大不全 | 弥散照明法 |
| 晶状体 | 皮质、核、后囊下、前囊下混浊类型和程度 | 直接照明法、透照法 |
| 前部玻璃体 | 混浊、细胞、出血 | 直接照明法、间接照明法 |
| 眼底(使用前置镜) | 视盘、黄斑、视网膜血管、周边视网膜 | 前置镜法、Goldmann三面镜 |
检查在暗室或半暗室中进行。患者将下颌放在下颌托上,调整使外眼角与高度指标(额托上的标记)对齐。去除遮挡视野的刘海,检查前摘除隐形眼镜。
眼前节检查步骤
眼底及视盘检查步骤
散瞳:滴用托吡卡胺0.5%+去氧肾上腺素0.5%复方滴眼液(Mydrin P®)以获得充分散瞳(通常20–30分钟后)。
前置镜保持:将+78D(标准)或+90D(广角)镜片保持在角膜前方数毫米处。
对焦:将裂隙光投射入眼内,使用操纵杆对倒像的眼底像进行对焦。
裂隙光束应用:将光束长度设置为1 mm或2 mm,置于视盘上以感知垂直直径。评估杯盘比(垂直杯径/垂直盘径)。
记录:通过素描或数码摄影(裂隙灯相机或智能手机适配器)记录所见。
眼前段观察(眼睑、结膜、角膜、前房、虹膜、前部晶状体)可在不散瞳的情况下进行。详细观察眼底、晶状体后表面和玻璃体时建议散瞳。散瞳后畏光和视物模糊持续4–6小时,因此应告知患者当天避免驾驶。对于有闭角风险的患者(浅前房、Van Herick 1–2级),散瞳前应评估房角。
| 观察部位 | 异常表现 | 疑似疾病 | 下一步检查 |
|---|---|---|---|
| 角膜上皮 | 点状染色、糜烂 | 角膜上皮病变、干眼症、角膜炎 | 荧光素染色、BUT测量 |
| 角膜基质 | 树枝状溃疡、基质混浊 | 疱疹性角膜炎、细菌性角膜溃疡 | 培养、PCR检测 |
| 角膜内皮 | 角膜内皮滴状赘疣(滴状融解)/ 水肿 | Fuchs角膜内皮营养不良 | 角膜内皮镜 / AS-OCT |
| 角膜后表面 | KP(角膜后沉着物)/ 羊脂状KP | 葡萄膜炎 / Fuchs虹膜异色性虹膜睫状体炎 | 详细眼底检查 / 血液检查 |
| 前房 | 闪辉 / 细胞(SUN分级) | 葡萄膜炎 / 感染性眼内炎 | 眼底检查 / 激光闪辉细胞仪 |
| 前房 | 前房积脓 | 重症感染性眼内炎 / 重症葡萄膜炎 | 前房穿刺 / 培养 |
| 前房 | 前房积血 | 外伤、新生血管 | 眼压测量、超声检查 |
| 虹膜 | 新生血管(虹膜红变) | 糖尿病视网膜病变、视网膜中央静脉阻塞 | 荧光眼底血管造影、OCT-A |
| 虹膜 | Koeppe结节、Busacca结节 | 肉芽肿性葡萄膜炎 | 全身检查(结节病等) |
| 晶状体 | 皮质性白内障、核性白内障(3级及以上) | 白内障 | 视功能检查、手术适应症评估 |
| 晶状体 | 后囊下白内障/前囊下白内障 | 白内障(类固醇性、特应性) | 视功能检查 |
| 视盘 | C/D≥0.7、R/D≤0.1、双眼差≥0.22) | 疑似青光眼 | 视野检查、OCT、眼压测量 |
| 视盘 | ISNT规则偏离、视盘出血、RNFLD1) | 疑似青光眼 | 视野检查、OCT、眼压测量 |
青光眼诊疗指南(第5版)设定了以下定量标准作为青光眼疑似2)。
偏离ISNT规则(边缘宽度:下方 > 上方 > 鼻侧 > 颞侧)、视盘出血、β区视盘周围萎缩(PPA)扩大也是提示青光眼性改变的征象1)3)。视盘的形态变化和视网膜神经纤维层缺损(RNFLD)可能先于视野缺损出现,是早期发现的重要征象1)。
裂隙灯显微镜的光学系统由照明系统和观察系统组合而成。两个系统的精巧设计使得能够实时观察活体组织的断面。