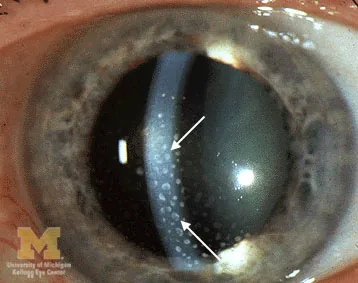
前部葡萄膜炎的特征
羊脂状KP:灰白色、大型,分布于角膜下半部
虹膜结节:Koeppe结节(瞳孔缘)、Busacca结节(虹膜面)
房角结节:相对特异的体征。可导致帐篷状周边虹膜前粘连
虹膜后粘连:常见,若为全周性可形成虹膜膨隆

结节病是一种原因不明的全身性炎症性疾病,可在全身器官形成非干酪样上皮样细胞肉芽肿。病理组织学特征为由上皮样细胞和巨细胞组成的不伴坏死的肉芽肿病变,好发部位为肺、纵隔淋巴结、眼和皮肤,但也可能发生于心脏、脑、骨骼、肾脏、消化道等全身各处。
1878年,Jonathan Hutchinson爵士首次将其作为皮肤病报告。1909年,丹麦眼科医生Heerfordt报告了以“葡萄膜炎、腮腺炎、发热”为主要特征的病例,这被称为Heerfordt综合征9)。
结节病是葡萄膜炎的首要病因。2002年流行病学调查显示,它占所有葡萄膜炎的13.3%,2009年调查为10.7%(均居首位)1)。20%–50%的结节病患者出现眼部病变2),30%–40%以眼部症状为首发表现。85%以上为双眼发病2)。
发病年龄:男性在20多岁达到高峰,女性呈双峰分布,分别在20多岁和50–60多岁。女性多见(男女比1:1.8)1),50岁以上女性比例更高。
儿童结节病与成人病理不同3)。5岁及以下发病的“早发型(EOS)”相当于伴有NOD2基因突变(R334W, R334Q)的Blau综合征,以关节炎、皮炎和葡萄膜炎为三联征。8–15岁发病的“成人型”被认为是对环境抗原的过度免疫反应所致3)。
结节病是日本葡萄膜炎的首要病因,而在欧美和东南亚比例较低。推测与遗传背景(HLA-DRB1等位基因)和环境因素差异有关,但确切原因尚未阐明1)。
眼部症状因炎症部位和程度而异。最常见的是视物模糊,其次是飞蚊症(由玻璃体混浊引起)、视力下降、畏光、充血和眼痛。慢性型可无症状进展,导致诊断延迟2)。眼部症状可能比全身症状早出现数年。
:::caution 即使没有自觉症状也需注意 慢性病程的病例症状往往不明显。只有通过定期眼科检查才能发现活动性炎症。 :::
前部葡萄膜炎的特征
羊脂状KP:灰白色、大型,分布于角膜下半部
虹膜结节:Koeppe结节(瞳孔缘)、Busacca结节(虹膜面)
房角结节:相对特异的体征。可导致帐篷状周边虹膜前粘连
虹膜后粘连:常见,若为全周性可形成虹膜膨隆
后部葡萄膜炎的特征
玻璃体混浊:雪球状、串珠状1)
视网膜静脉周围炎:节段性血管鞘“蜡泪样改变”1)
脉络膜肉芽肿:散在性黄橙色病变。大型病变可并发浆液性视网膜脱离
视乳头肉芽肿:少于5%7)。也有巨动脉瘤的报道2)
泪腺肉芽肿导致泪腺肿胀,可引起干燥性角结膜炎。还可出现结膜结节(多无症状)、巩膜炎(罕见、非坏死性)及眼睑皮肤肉芽肿。也可能发生面神经麻痹等脑神经麻痹。
病因不明。一般认为,具有遗传易感性的个体在接触环境抗原(吸入性抗原、感染性物质)时,会诱发过度免疫反应。
已有报道痤疮皮肤杆菌(原名痤疮丙酸杆菌)的参与。结核分枝杆菌DNA和各种病毒的作用也被提出2)。已知遗传易感性与HLA-DRB1相关1),家族性病例风险增加2)。
| 风险因素 | 内容 |
|---|---|
| 种族 | 非洲裔美国人更常见(约为白人的10倍),北欧人种也较多 |
| 性别 | 女性略多(男女比1:1.8) |
| 年龄 | 男性20多岁;女性20多岁和50~60多岁 |
| HLA | 与HLA-DRB1等位基因相关1) |
| 家族史 | 一级亲属中有结节病患者时风险增加2) |
在儿童早发型结节病(EOS)中,NOD2突变(R334W, R334Q)导致NF-κB信号过度激活,并出现致病性Th17细胞3)。
:::tip 预防与日常生活 目前尚无确定的预防方法。为早期发现,如果持续出现视物模糊或飞蚊症,应及时就诊眼科。 :::
诊断原则是综合判断临床表现、实验室检查和组织学发现。
:::caution 注意诊断前全身使用类固醇 全身使用类固醇会使病变缩小,导致组织活检结果假阴性。除非紧急,否则在确诊前应避免全身使用类固醇。 :::
确诊(组织诊断组):2个或以上器官病变 + 病理显示无干酪样坏死的肉芽肿
高度可能(临床诊断组):2个或以上器官病变 + 2项或以上实验室检查阳性
6项中2项以上提示眼结节病,按诊断标准进行诊断。
参考眼病变:角膜干燥症、上巩膜炎/巩膜炎、泪腺肿胀、面神经麻痹
确诊(Definitive)
活检证实非干酪样肉芽肿,并具有相符的葡萄膜炎表现
拟诊(Presumed)
双侧肺门淋巴结肿大(BHL)+ 2个或以上眼内体征
或,BHL以外的全身检查异常2项以上 + 眼内体征2项以上
可能(Possible)
眼内体征3项以上,BHL阴性但全身检查所见2项以上
IWOS 7项眼内体征2):(1)羊脂状KP/虹膜结节,(2)房角结节/帐篷状周边前粘连,(3)玻璃体雪球状/串珠状混浊,(4)视网膜血管周围炎/血管周围结节,(5)蜡样/光凝斑样病变,(6)视乳头/脉络膜肉芽肿,(7)双眼性
| 检查项目 | 特性/数值 |
|---|---|
| 血清ACE | 敏感性73%,特异性83%2)。注意:类固醇治疗中或服用ACE抑制剂时可能出现假阴性。 |
| 血清溶菌酶 | >8 mg/L:敏感性60%,特异性76%2) |
| 血清sIL-2R | 疾病活动性生物标志物2) |
| 胸部X线/CT | BHL(约90%异常)。CT敏感性73%8) |
| ⁶⁷Ga-闪烁显像/FDG-PET | PET敏感性85.7%,特异性95.5%2, 8) |
| BAL CD4/CD8比值 | >3.5为阳性1, 2) |
| 结核菌素/IGRA阴性 | 排除结核所必需1) |
| 组织活检 | 确诊的金标准。经支气管(阳性率63~80%)5),也可取结膜、淋巴结、皮肤 |
不能。敏感性为73%,约四分之一患者显示正常值。使用类固醇或ACE抑制剂时可能出现假阴性。需要结合临床表现、影像学和其他检查综合评估2)。
两者均可表现为脉络膜病变和淋巴结肿大。通过房水或玻璃体液中IL-10/IL-6比值(>1提示淋巴瘤)和FDG-PET摄取模式进行鉴别。确诊需要组织活检5)。
曲安奈德(Kenacort-A®)40 mg(超说明书用药)1)。
全身给药的适应症1):局部治疗无效的严重前葡萄膜炎、严重玻璃体混浊、广泛视网膜脉络膜炎、视网膜血管炎、黄斑水肿、视盘水肿、肉芽肿
泼尼松龙 0.5–1.0 mg/kg/日,持续2–4周,然后每4–8周减量5–10 mg/日1)。总治疗时间可能需要半年至1年以上1)。
减量方案示例:
| 剂量 | 持续时间 |
|---|---|
| 30毫克/日 | 2周 |
| 20毫克/日 | 1个月 |
| 15毫克/日 | 1个月 |
| 10毫克/日 | 1个月 |
| 7.5毫克/日 | 1个月 |
| 5毫克/日 | 1个月 |
| 5毫克/日(隔日) | 1个月 |
:::caution 长期使用类固醇的注意事项 注意骨质疏松、糖尿病、高血压和感染风险。长期使用时应考虑联用胃黏膜保护剂和双膦酸盐类药物。 :::
用于难治性病例和减少类固醇使用 1, 2)。
通常12~24个月后可停药。重度复发者可能需要持续5年以上 2)。
阿达木单抗(修美乐®):40 mg/2周皮下注射 2, 4)。获批用于非感染性葡萄膜炎的抗TNF-α抗体。VISUAL I和VISUAL II试验证实其抑制复发效果 4)。
英夫利西单抗(类克®):5 mg/kg静脉输注,每8周一次 1)。获批用于白塞病难治性视网膜葡萄膜炎,结节病为超说明书使用。
依那西普疗效较低 1)。使用生物制剂前必须进行结核和乙型肝炎筛查 4)。
白内障手术:在炎症消退期进行。若完全消退困难,则在相对稳定期口服类固醇辅助手术。若日后可能需要滤过手术,则保留上方结膜并选择角膜切口。
继发性青光眼:逐步处理:降眼压滴眼液(PG制剂、β受体阻滞剂、碳酸酐酶抑制剂、α2激动剂)→口服CAI→静脉滴注D-甘露醇。小梁切开术对类固醇性青光眼尤其有效。若效果不佳,行小梁切除术。
视网膜光凝:针对闭塞性血管炎引起的无血管区进行。视网膜微动脉瘤行直接光凝。
玻璃体手术:适用于视网膜前膜、黄斑裂孔、玻璃体出血、类固醇抵抗性囊样黄斑水肿。
轻度的眼前段炎症可以仅用眼药水治疗。但存在后眼部病变(囊样黄斑水肿、广泛性视网膜脉络膜炎、视神经病变)时,需要后Tenon囊下注射或全身给药。
约三分之二的病例呈良性自限性经过,许多病例无需全身使用类固醇即可获得良好视力预后。部分病例慢性化,需要长期治疗。以眼前段为中心的炎症预后良好,但后眼部反复受累可导致视网膜变性和视神经萎缩,造成严重的视功能障碍。
肉芽肿形成由以下免疫级联反应驱动2):
肉芽肿的组织学特征:非干酪性上皮样细胞和淋巴细胞的聚集。多核巨细胞内可见星状体和舒曼小体。周围出现环状纤维化2)。
眼内主要病理改变:肉芽肿沉积于小梁网 → 房水流出受阻 → 继发性青光眼6)。肉芽肿浸润视网膜血管壁 → 静脉周围炎 → 蜡泪样渗出物形成。炎症环境下VEGF产生增加 → 脉络膜新生血管10)。
维生素D过量产生(巨噬细胞合成1,25(OH)₂D₃增加)可能导致高钙尿症和高钙血症2)。
在儿童早发型(NOD2突变)中,NF-κB信号过度激活和病理性Th17细胞的出现促进肉芽肿形成3)。
:::danger 关于研究阶段的信息 本节所述的治疗方法和研究成果部分尚处于研究阶段。在实际诊疗中,请与专科医生协商后做出判断。 :::
法瑞西单抗在难治性囊样黄斑水肿中的应用12):VEGF+Ang-2双重抑制剂。Lin 2025年报告,一名82岁女性类固醇抵抗性CME患者,两次注射后双眼BCVA改善(右眼20/200→20/50,左眼20/400→20/63),中心凹视网膜厚度也显著改善(右眼562→371μm,左眼717→286μm)。这是全球首次将其应用于眼结节病的报告12)。
与免疫检查点抑制剂的相关性11):Read 2025年报告,一名有重症眼结节病史的患者接受帕博利珠单抗治疗超过2年,未出现眼部复发。该病例报告提示在严密监测下安全使用的可能性。
结节病与恶性肿瘤的关联(结节病-淋巴瘤综合征)5):免疫调节机制紊乱可能成为淋巴瘤发病的诱因,长期随访中需注意肿瘤的发生。
多模态影像学进展2):EDI-OCT将脉络膜肉芽肿描绘为均质、低反射、边界清晰的病变。OCTA(光学相干断层扫描血管成像)可检测脉络膜毛细血管血流缺损。ICGA(吲哚青绿血管造影)有助于检测隐匿性脉络膜肉芽肿和评估治疗反应。
儿童结节病的长期预后3):52例儿童发病的成人型结节病(中位随访11.5年),50%在成年期仍维持活动性疾病。儿童期缓解的患者中19%在成年期复发。建议终身随访。
炎症性脉络膜新生血管的新报告10):报告了一例14岁儿童病例,在使用阿达木单抗的情况下,视乳头周围CNV仍进展,需要额外进行抗VEGF玻璃体内注射。