疾病特征
发病年龄:20~50岁的青壮年
性别差异:男女比例约为1:1。眼部病变在年轻男性中常较严重。
地域分布:丝绸之路沿线地区(地中海至中东至东亚)高发。
遗传背景:HLA-B51阳性(约50%的患者),HLA-A26也是独立危险因素5)。

白塞病(Behçet病)是一种原因不明的难治性全身炎症性疾病,表现为四大主症:口腔阿弗他溃疡、眼部病变、外阴溃疡和皮肤症状。炎症呈急性一过性,但反复复发是本病的特征。好发于20~50岁的青壮年,男女比例约为1:1。葡萄膜炎见于约70%的男性患者和约45%的女性患者,年轻男性重症病例较多。
本病在地中海至中国、日本的丝绸之路沿线地区高发。约50%患者HLA-B51阳性(一般人群15%)5),HLA-A26(A*2601)也被报道为独立的风险等位基因。推测免疫遗传易感性和环境因素参与发病。本病曾为高致盲性疾病,但目前免疫抑制剂和生物制剂的进步已降低了致盲率。
白塞病被登记为指定难治性疾病(第56号)8)。
疾病特征
发病年龄:20~50岁的青壮年
性别差异:男女比例约为1:1。眼部病变在年轻男性中常较严重。
地域分布:丝绸之路沿线地区(地中海至中东至东亚)高发。
遗传背景:HLA-B51阳性(约50%的患者),HLA-A26也是独立危险因素5)。
4大主症
白塞病在所有葡萄膜炎中所占比例呈逐年下降趋势。2002年流行病学调查为6.2%(第3位),但2009年降至3.9%(第6位)5)。除患者数量减少外,也有病情轻症化的报道4)。
白塞病是一种反复发作的全身性炎症性疾病,具有口腔阿弗他溃疡、眼部症状、外阴溃疡和皮肤症状四大主症。病因不明,但推测与自身免疫机制有关。多见于丝绸之路沿线地区,遗传背景(HLA-B51)和环境因素被认为与之相关。眼部病变尤为重要,若不及时治疗可能导致失明。
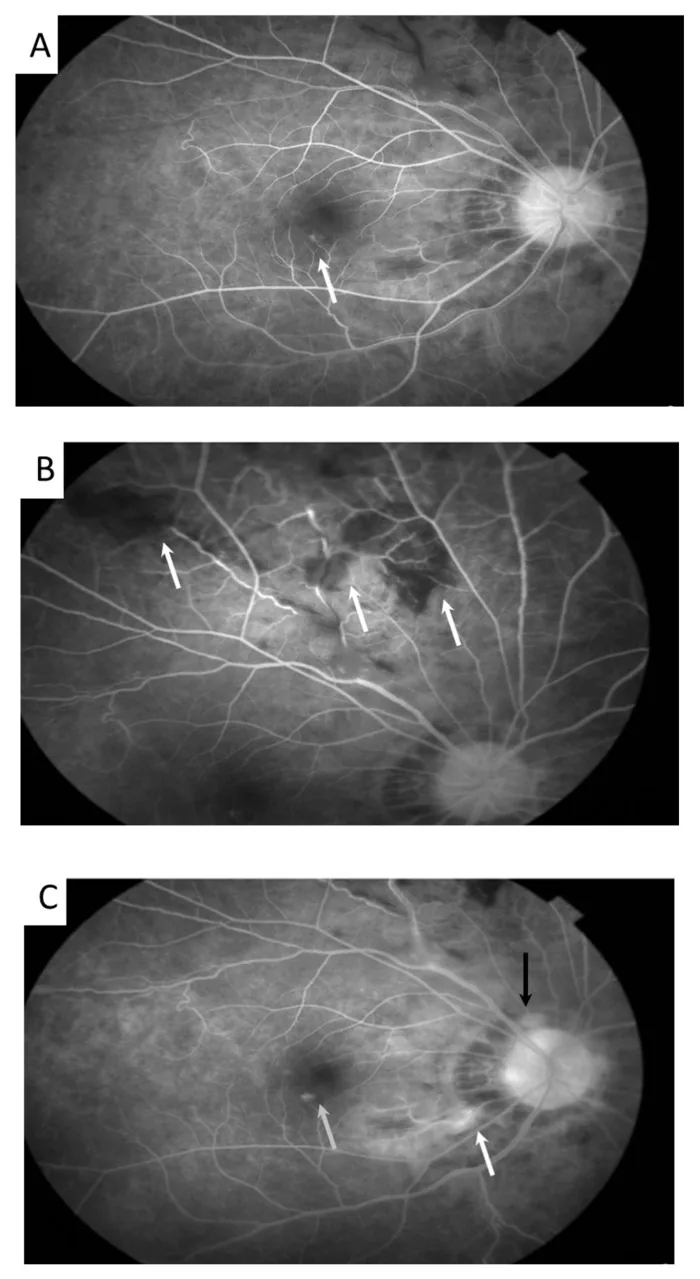
眼部自觉症状包括炎症发作期出现雾视、视力下降、飞蚊症等。炎症常在不同时间反复发作于单眼,最终约90%的病例累及双眼。重症病例每月发作数次,轻症病例每年约发作一次,持续数年至十余年。黄斑部局限性视网膜炎可反复发作,导致不可逆的视力下降。
全身症状主要包括口腔阿弗他溃疡(约90%)、皮肤症状(约75%)和外阴溃疡(约50%)。口腔阿弗他溃疡好发于舌、颊黏膜、唇、牙龈等部位,为周围有红晕的疼痛性溃疡。本病中几乎必发,常为首发症状。溃疡在10天内愈合不留瘢痕,但反复发作。
次要症状包括无变形或僵直的关节炎、附睾炎、胃肠型白塞病(回盲部溃疡)、血管型白塞病(血管炎)和神经型白塞病(脑脊髓炎)。眼外症状与眼部表现并不总是同步,因此除眼科观察外,全身状态的评估也很重要3)。
眼部症状以下述两者反复发作性出现。
(1) 可伴有前房积脓的急性虹膜睫状体炎。 (2) 弥漫性玻璃体混浊、视网膜脉络膜炎、视网膜血管炎。
眼发作早期及活动期所见:发作性眼炎症。细微的角膜后沉着物、前房炎症细胞及前房积脓。前房内通常无纤维素渗出。不形成虹膜结节或房角结节(非肉芽肿性)。后节表现为玻璃体混浊、视网膜渗出斑、出血,其特征是相对较快(1~2周)消失3)。
晚期所见3):视网膜脉络膜萎缩、视网膜血管白线化、视盘苍白 → 导致严重视功能下降。
白塞病的前房积脓以中性粒细胞浸润为主,故流动性好,形成干净的水平液平。其特征是随体位变动容易移动,与黏稠的HLA-B27相关葡萄膜炎的前房积脓不同3)。角膜后沉着物呈微尘样,表现为非肉芽肿性。
视网膜葡萄膜炎急性加重时,可见玻璃体混浊、视网膜血管炎、白色视网膜渗出斑及出血。白色渗出斑是由于白细胞浸润和缺血引起的视神经纤维肿胀所致,其特征是相对较快(约1周左右)消失。闭塞性血管炎可引起类似视网膜分支静脉阻塞的出血。
荧光眼底血管造影检查中,即使无眼发作时,也常可见视网膜毛细血管广泛而旺盛的荧光渗漏(蕨样荧光渗漏),被认为是本病的特征性表现。
一种量化每次眼部发作炎症程度的评分系统。包括前房炎症(最高4分)、玻璃体混浊(最高4分)、视网膜周边病变(最高8分)、后极部视网膜病变(最高4分)、中心凹病变(最高2分)和视神经病变(最高2分)共6个项目,最高24分。用于客观评估发作严重程度和治疗效果6)。
此外,眼内炎症可并发白内障和继发性青光眼,导致视力障碍。
皮肤表现:好发于下肢的结节性红斑、皮下血栓性静脉炎、以及面部、颈部、背部等部位的毛囊炎样或痤疮样皮疹。外阴溃疡为疼痛性、边界清晰的阿弗他溃疡,男性好发于阴囊和阴茎,女性好发于大、小阴唇。
在儿童患者中,也有报告出现后葡萄膜炎、视网膜血管炎和视乳头炎等严重眼部症状1),诊断延迟平均可达11.3±8.5个月1)。
白塞病的前房积脓因中性粒细胞性而“稀薄”,形成清晰的水平液平,并随体位改变而移动。而HLA-B27相关葡萄膜炎的前房积脓粘稠度高,不形成液平,呈隆起状3)。这种性状差异有助于诊断。
白塞病的病因不明,但推测外因包括链球菌等病原微生物的参与,内因包括遗传背景和免疫异常。中性粒细胞功能异常和TNF-α等细胞因子异常起核心作用,导致口腔黏膜、眼、皮肤和外阴等部位出现发作性、反复性炎症反应。
| 风险因素 | 内容 |
|---|---|
| HLA-B51 | 约50%患者阳性(一般人群15%)。主要遗传标志物5) |
| HLA-A26 | 作为独立风险等位基因被报道2) |
| 地区/种族 | 丝绸之路沿线地区(地中海至中东至东亚)高发 |
| 性别与年龄 | 发病年龄在20~50岁之间。年轻男性重症眼病较多见。 |
儿童病例约占所有白塞病病例的1.6~7.7% 2),有报道称HLA-B51阳性病例的眼部病变会加重 1)。
:::tip 日常生活注意事项 秋水仙碱需要长期服用以预防眼部发作。即使发作看似平息,也不要自行停药。此外,光凝治疗有时会诱发剧烈发作,因此与主治医生充分沟通非常重要。 :::
白塞病的诊断依据厚生劳动省特定疾病白塞病调查研究班的诊疗指南(1987年,2016年小修订)。关于眼部症状的诊断,请参考白塞病眼病变诊疗指南(2012年)3)。
完全型定义为病程中出现全部4个主要症状;不全型定义为出现3个主要症状,或2个主要症状加2个次要症状(或典型眼部症状加其他1个主要症状和2个次要症状)。
5项次要症状(2016年小修订) 8):(1) 无变形或僵直的关节炎,(2) 附睾炎,(3) 以回盲部溃疡为代表的消化系统病变,(4) 血管病变,(5) 中度以上的中枢神经系统病变
| 类型 | 条件 |
|---|---|
| 完全型 | 出现全部4个主要症状 |
| 不全型 | 3个主要症状,或2个主要症状+2个次要症状 |
| 特殊型 | 肠型、血管型、神经型(满足完全型或不完全型条件并伴有特殊病变时) |
国际白塞病研究组的国际诊断标准(ISG标准,1990年)7)也在国际上广泛使用。
眼科检查:
全身检查:
儿童病例容易出现诊断延迟,有报告称从眼部症状出现到诊断平均需要11.3±8.5个月1)。
HLA-B27相关性葡萄膜炎:前房积脓黏稠,中央部略隆起,形状不规则。几乎无后段炎症3)。真菌性眼内炎:形成前房积脓和玻璃体混浊,但呈进行性。糖尿病性虹膜炎:不易形成液平3)。
口服秋水仙碱(超说明书用药):0.5~1.5mg/日,通常1mg/日分两次服用。约60%的患者可见部分改善3)。副作用:腹泻等消化道症状,有致畸性。即使眼部发作平息也需长期服药,并需定期血液检查(监测肝肾功能障碍、粒细胞减少、横纹肌溶解症)。
环孢素(Neoral® 50mg):约5mg/kg/日,分两次服用。监测谷浓度,目标为50~200ng/mL。
:::caution 环孢素的重要副作用 肾功能障碍发生率很高。此外,已知约20%的患者出现神经白塞病,长期给药期间需注意神经症状3)。与秋水仙碱联用有肌病风险。 :::
对于难以维持视功能的重症病例,可考虑不经步骤3而早期引入3)。
治疗前筛查(TNF抑制剂使用指南)9):
禁忌症9):活动性感染包括结核(非典型分枝杆菌感染、乙型肝炎病毒感染)、充血性心力衰竭(NYHA III级及以上)、恶性肿瘤、脱髓鞘疾病(如多发性硬化症)
副作用监测9):定期外周血检查(白细胞、淋巴细胞)和生化检查(包括CRP)。注意结核和肺孢子菌肺炎的发生(胸部X线、CT、β-D葡聚糖)。注意乙型肝炎病毒既往感染的再激活(HBV-DNA)。注意输注反应(输注期间和输注后2小时观察)。也注意迟发型超敏反应(输注后3天以上出现的肌肉痛、皮疹、发热、关节痛)。
医生和设施要求9):必须是日本眼科学会认证的眼科医生且为日本眼炎症学会会员,并完成该学会的e-learning课程。引入设施需在日本眼炎症学会注册。需要与精通严重副作用处理、呼吸/感染疾病以及TNF抑制剂的内科医生合作。
代表性病例:32岁男性,HLA-B51阳性完全型。环孢素、泼尼松龙、秋水仙碱难以控制 → 引入英夫利西单抗。开始前一年双眼共3次眼发作 → 开始后一年发作消失。矫正视力从右1.2/左0.7改善至右1.2/左0.9。3年6个月后仍维持良好视力3)。
减量或停药时可能诱发剧烈眼炎症发作,导致视力预后恶化。通常不推荐长期口服类固醇,但黄斑部渗出性变化显著时,可仅限于约一周的极短期使用3)。
对于微创内眼手术,TNF抑制剂停药并非绝对适应症。对于外眼手术或侵袭性较大的其他器官手术,应考虑停药(英夫利西单抗半衰期约8-9.5天,阿达木单抗约14天)。
用于秋水仙碱或环孢素无法控制眼部发作的难治性、重症病例。仅日本眼科学会认证的眼科医生且为日本眼炎症学会会员,并完成在线学习的医生方可处方9)。在第0、2、6周初始给药后,每8周维持给药。给药前必须进行结核病和乙型肝炎筛查。
白塞病的发病机制被认为涉及免疫遗传易感性和环境因素的共同作用。
遗传因素:HLA-B51是与白塞病相关性最强的遗传标志物,约50%的患者阳性(普通人群为15%)5)。HLA-B15、B27、B40、B44、B52、B57和A26也被确定为独立的风险等位基因2)。
炎症机制:中性粒细胞功能异常起核心作用,TNF-α等细胞因子的过度产生引发炎症反应。眼内发生闭塞性血管炎,表现为视网膜毛细血管通透性增加(荧光血管造影上呈蕨样荧光渗漏)。急性加重期,白细胞(中性粒细胞)浸润和缺血导致白色渗出斑形成。
非肉芽肿性炎症的特征:非肉芽肿性虹膜睫状体炎,炎症细胞不形成团块 → 羊脂状角膜后沉着物。这是与肉芽肿性葡萄膜炎(如结节病和原田病)鉴别的重要特征3)。
炎症的发作性反复:反复的眼部发作导致视网膜萎缩和视神经萎缩,引起严重的视功能障碍。前房积脓为中性粒细胞性且呈稀薄水样,也反映了以中性粒细胞为主的炎症机制。
指南中的代表性病例报告了长达3年6个月的良好病程3)。英夫利西单抗的引入显著减少了眼部发作频率,并维持或改善了视力10)。日本关于难治性白塞病长期使用英夫利西单抗的综述也显示其在抑制发作和维持视力方面具有高效性11)。
1980年代与1990年代患者的比较(Yoshida 2004)确认了病情轻症化趋势4)。患病率从2002年的6.2%下降到2009年的3.9%5)。随着生物制剂的普及,严重视功能障碍的发生率也在下降。
TNF抑制剂(英夫利西单抗、阿达木单抗)已在包括白塞病相关非感染性葡萄膜炎在内的多种疾病中被报道有效12)。即使在儿童病例中,包括英夫利西单抗在内的积极治疗也被报道能良好维持视力1)。阿达木单抗对白塞病的证据正在积累中,未来的研究成果值得期待9)。
:::danger 免责声明 本文旨在提供医疗信息,并不指示个别诊断或治疗。有关治疗的判断请务必遵循专科医生的指示。药物的剂量和用法因个体病情而异,实际处方请咨询主治医生。 :::