早期:后极部白色病灶

真菌性眼内炎(念珠菌、曲霉菌等)
1. 什么是真菌性眼内炎?
Section titled “1. 什么是真菌性眼内炎?”真菌性眼内炎(fungal endophthalmitis)是各种真菌进入眼内引起眼内炎症并导致视力障碍的疾病。分为从眼外感染灶血行转移的内源性(血源性眼内炎)和由手术或外伤引发的外源性。大多数为内源性,外源性罕见。它占感染性葡萄膜炎的一部分1)。
主要致病菌为念珠菌属(大多数)、曲霉菌属和镰刀菌属。念珠菌血症患者中报告有眼内病变,但频率因定义和筛查方法而异。与细菌性眼内炎不同,它进展相对缓慢,同时在眼底形成明显的局灶性病变,因此容易延误诊断。内源性真菌性眼内炎可双眼发病6)。
如果病程延长,会发生广泛的视网膜坏死性改变,治疗后视力预后不良。如果发生牵拉性视网膜脱离,需要手术,但视力预后通常较差。早期发现和早期治疗是视力预后的关键。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”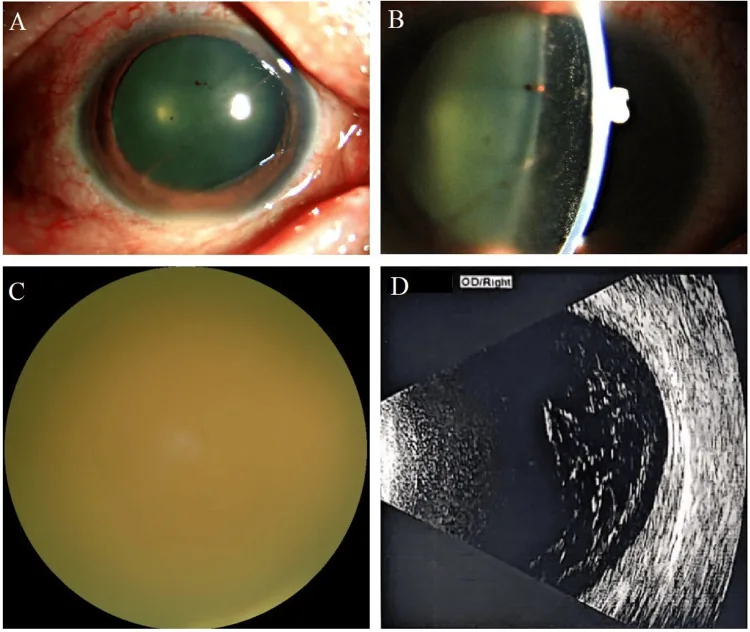
由于真菌性眼内炎继发于真菌血症,发热是必然出现的。眼部早期症状包括飞蚊症、视物模糊和轻度视力下降,客观表现为微尘状玻璃体混浊。随着病情进展,出现畏光、眼痛和严重视力下降。约30%的内源性病例为双眼性,无症状的对侧眼也可能存在病变。
分期眼底所见
Section titled “分期眼底所见”中期:玻璃体混浊(真菌球)
多发性病灶:白色病灶增大、多发。
羽毛状玻璃体混浊(真菌球):玻璃体内形成真菌团块的特征性表现。
进展:视力下降、雾视加重。
前房炎症:出现纤维蛋白和炎症细胞聚集。
晚期:弥漫性混浊和增殖
与细菌性眼内炎的对比
Section titled “与细菌性眼内炎的对比”与快速进展的细菌性眼内炎(数小时至数天)不同,真菌性眼内炎在数周至数月内缓慢进展,同时在眼底形成清晰的局灶性病变。静脉输液史、发热、免疫抑制状态等全身背景对鉴别也很重要。
3. 原因和风险因素
Section titled “3. 原因和风险因素”| 类别 | 风险因子 |
|---|---|
| 医源性(最重要) | IVH(中心静脉营养)、腹部大手术、尿管导管、免疫抑制剂、抗肿瘤药物、长期使用类固醇、放疗后 |
| 基础疾病 | 恶性肿瘤晚期、骨髓/器官移植、血液恶性肿瘤(白血病、恶性淋巴瘤)、艾滋病、严重感染、糖尿病、胶原病、心脏病 |
| 其他 | 外伤、营养不良、高龄 |
| 外源性(罕见) | 眼内手术后、眼外伤后 |
IVH(中心静脉营养)是最重要的危险因素。皮肤常驻酵母菌通过中心静脉导管引起全身感染,导致念珠菌血症。念珠菌血症患者中已有眼内病变的报道,IDSA 2016指南建议早期进行眼科评估2,3)。
IDSA 2016指南建议在念珠菌血症治疗开始后尽早进行眼科评估2)。
念珠菌血症患者即使无症状也可能发现眼内病变,IDSA 2016指南建议在治疗开始后尽早进行眼科评估2)。然而,关于筛查对象和眼内炎的定义存在争议,需根据全身状况和眼部症状由内科和眼科共同判断6)。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”除了“三联征(飞蚊症 + IVH史 + 发热)”,确认特征性眼底表现(后极部小圆形白色病灶、真菌球、弥漫性玻璃体混浊)也很重要。与细菌性眼内炎不同,其进展相对缓慢,有助于鉴别。常在IVH停止后一段时间才发病。
| 检查方法 | 标本 | 特点 |
|---|---|---|
| 真菌培养 | 动脉血、导管尖端、玻璃体液 | 鉴定致病菌和药敏试验所必需。可确诊,但需要时间才能出结果。 |
| β-D-葡聚糖 | 血清 | 深部真菌病的高灵敏度筛查指标。培养阴性病例也可检出。 |
| 念珠菌抗原(CAND-TEC) | 血清 | 念珠菌特异性 |
| 曲霉菌抗原(GM试验) | 血清、BAL | 曲霉菌特异性。对中性粒细胞减少患者有用。 |
| PAS染色 | 玻璃体、前房水、组织 | 染色真菌细胞壁多糖 |
| Grocott染色 | 玻璃体、前房水、组织 | 对确认真菌菌丝效果优异 |
| Fungiflora Y®染色 | 组织 | 荧光染色法 |
| PCR(真菌) | 前房水、玻璃体液 | 灵敏度和特异性高,微量标本也有用。尝试用于鉴定致病菌。 |
眼科影像检查
Section titled “眼科影像检查”- 眼底照片:后极部小圆形白色病灶、真菌球(羽毛状局部玻璃体混浊)、弥漫性玻璃体混浊。
- OCT:穿破色素上皮的隆起病变、视网膜下液。
- 眼科超声(B超):确认玻璃体混浊程度、膜形成及牵拉性改变。
- 细菌性眼内炎:数小时至数天内快速进展。强烈的炎症反应(前房积脓、剧烈眼痛)。
- 弓形虫视网膜炎:局灶性病变、卫星病灶、视网膜脉络膜瘢痕。
- 结节病:肉芽肿性葡萄膜炎、全身表现、ACE升高。
- 眼内淋巴瘤(伪装综合征):复发性玻璃体炎、治疗抵抗、老年患者。
- 糖尿病视网膜病变:糖尿病史、视网膜新生血管、增殖膜。
细菌性眼内炎在数小时至数天内快速进展,表现为强烈的炎症反应(前房积脓、剧烈眼痛)。而真菌性眼内炎在数周至数月内缓慢进展,特征为边界相对清晰的后极部白色病灶或真菌球。有无IVH使用史、发热、白细胞减少等全身风险因素也是重要的鉴别点。
5. 标准治疗方法
Section titled “5. 标准治疗方法”去除感染源(最优先)
Section titled “去除感染源(最优先)”特别是当IVH为感染源时,应立即拔除导管。只要感染源持续存在,抗真菌药物可能无法充分发挥效果。
全身抗真菌药物治疗
Section titled “全身抗真菌药物治疗”从内科治疗(全身给药)开始,在观察治疗反应的同时决定方案。开始治疗后1-2周内视网膜浸润灶逐渐缩小,即使转为口服药物后也应持续治疗直至病灶完全瘢痕化。通常需要用药3周至3个月。
念珠菌性眼内炎(首选):
- 氟康唑(大扶康®/普济氟®):静脉注射200~400 mg/日1)。眼内移行性高,是念珠菌眼内炎的标准治疗。水溶性,能很好地进入前房水和玻璃体腔,对白色念珠菌特别有效。
- 重症病例/氟康唑耐药株:脂质体两性霉素B(L-AmB)2)。
曲霉菌眼内炎:
- 伏立康唑(威凡®):曲霉病的重要全身抗真菌药,从静脉注射转为口服4)。预期有眼内移行性,但需注意视觉症状和肝功能损害。
- 米卡芬净(米开民®):50~150 mg/日(静脉滴注,每日一次)1)。对曲霉病有效。
抗真菌药物一览
Section titled “抗真菌药物一览”| 类别 | 通用名(商品名) | 用法与用量 | 主要副作用 |
|---|---|---|---|
| 多烯类 | 两性霉素B(庐山霉素®) | 静脉滴注0.75 mg/kg/日。玻璃体内注射5 µg/0.1 mL(超说明书使用) | 肝肾毒性、贫血、骨髓抑制 |
| 三唑类 | 氟康唑(大扶康®) | 200~400 mg/日静脉注射或口服。肾功能不全时减量 | 肝功能异常(肝酶升高) |
| 三唑类 | 伊曲康唑(伊曲唑®) | 100~200 mg/日 口服。对念珠菌属和曲霉菌有抗菌谱。 | 肝功能损害 |
| 三唑类 | 伏立康唑(威凡®) | 静脉注射→口服转换。对丝状真菌(镰刀菌、曲霉菌等)有效。 | 肝功能损害、视觉障碍(可逆性,见说明书) |
| 棘白菌素类 | 米卡芬净(米开民®) | 静脉滴注 50~150 mg/日(每日一次)。对曲霉病有效。 | 肝功能损害、急性肾功能衰竭 |
玻璃体内注射(超说明书)
Section titled “玻璃体内注射(超说明书)”- 两性霉素B:5 µg/0.1 mL 玻璃体内注射。用于黄斑病变或重症病例的考虑 1)。
- 伏立康唑:100 µg/0.1 mL 玻璃体内注射。在丝状真菌眼内炎的病例系列中已有使用经验报道 5)。
对于全身治疗反应不佳或眼内增殖性变化已进展的病例,在与其他科室协商后,如有可能应进行玻璃体手术。当玻璃体混浊进展时,应在早期诊断后积极进行玻璃体手术。
- 适应症包括真菌球形成、增殖膜或合并牵拉性视网膜脱离的病例。
- 手术中可在灌注液中添加氟康唑 10–20 µg/mL(超说明书使用)。
虽然因眼内炎的严重程度、致病菌种类和治疗反应性而异,但全身治疗开始后1–2周内视网膜浸润灶开始逐渐缩小。转为口服后应持续用药直至病灶完全瘢痕化,通常需要3周至3个月的用药。需要玻璃体手术的病例,术后仍需继续使用抗真菌药物。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”内源性眼内炎的形成
Section titled “内源性眼内炎的形成”念珠菌属(尤其是白色念珠菌)是皮肤和胃肠道的常驻菌,由于使用IVH、长期使用抗生素或免疫抑制状态,可突破肠黏膜屏障或通过中心静脉导管进入血流。一旦发生真菌血症,真菌经血行到达脉络膜毛细血管并建立感染。
病变进展顺序:
脉络膜真菌定植 → 穿过视网膜色素上皮侵入内视网膜 → 视网膜炎形成 → 扩散至玻璃体腔 → 真菌球形成 → 炎症增殖膜形成 → 牵拉性视网膜脱离
免疫应答与宿主因素
Section titled “免疫应答与宿主因素”在免疫功能正常的宿主中,真菌性眼内炎进展相对缓慢,在眼底形成清晰的局灶性病变。相反,在粒细胞减少、艾滋病或移植后免疫抑制状态下,病情进展迅速,曲霉菌和镰刀菌等丝状真菌更容易致病 6)。
耐药性与药敏试验
Section titled “耐药性与药敏试验”对于氟康唑耐药的Candida glabrata和Candida krusei,基于药敏试验(最低抑菌浓度:MIC测定)选择抗真菌药物非常重要2,7)。
影响预后的因素
Section titled “影响预后的因素”内源性真菌性眼内炎可双眼发病。若病程延长,会导致广泛的视网膜坏死性改变,治疗后视力预后不良。全身状况不佳的患者,真菌血症难以控制,眼部症状可能反复发作。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”玻璃体内注射伏立康唑的有效性
Section titled “玻璃体内注射伏立康唑的有效性”在由丝状真菌(曲霉菌、镰刀菌)引起的眼内炎中,玻璃体内注射伏立康唑(100 µg/0.1 mL)单独或联合全身用药的经验已在病例系列中报道5)。期待未来剂量优化数据的积累。
ICU患者筛查的成本效益
Section titled “ICU患者筛查的成本效益”关于对念珠菌血症患者进行常规眼科筛查,系统评价讨论了其有用性以及过度诊断和干预的可能性8)。如何标准化包括无症状病例在内的评估对象、时机和定义是未来的课题。
抗真菌药敏试验的应用
Section titled “抗真菌药敏试验的应用”为了应对氟康唑耐药的念珠菌属,基于培养鉴定和MIC的个体化治疗的重要性日益增加2,7)。当可获得眼内标本时,应将培养和分子诊断与全身检查相结合以鉴定致病菌。
8. 参考文献
Section titled “8. 参考文献”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696(真菌性眼内炎の項).
- Pappas PG, Kauffman CA, Andes DR, et al. Clinical Practice Guideline for the Management of Candidiasis: 2016 Update by the Infectious Diseases Society of America. Clin Infect Dis. 2016;62(4):e1-e50. doi:10.1093/cid/civ933. PMID:26679628.
- Oude Lashof AM, Rothova A, Sobel JD, et al. Ocular manifestations of candidemia. Clin Infect Dis. 2011;53(3):262-268.
- Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice Guidelines for the Diagnosis and Management of Aspergillosis: 2016 Update by the IDSA. Clin Infect Dis. 2016;63(4):e1-e60. doi:10.1093/cid/ciw326. PMID:27365388.
- Sharma S, Padhi TR, Basu S, et al. Endophthalmitis caused by filamentous fungi: treatment outcomes and intravitreal voriconazole. Ophthalmology. 2014;121(3):673-678.
- Lingappan A, Wykoff CC, Albini TA, et al. Endogenous fungal endophthalmitis: causative organisms, management strategies, and visual acuity outcomes. Am J Ophthalmol. 2012;153(1):162-166.
- Riddell J 4th, Comer GM, Kauffman CA. Treatment of endogenous fungal endophthalmitis: focus on new antifungal agents. Clin Infect Dis. 2011;52(5):648-653.
- Breazzano MP, Day HR Jr, Bloch KC, et al. Utility of Ophthalmologic Screening for Patients With Candida Bloodstream Infections: A Systematic Review. JAMA Ophthalmol. 2019;137(6):698-710. doi:10.1001/jamaophthalmol.2019.0733. PMID:30998819.
